远视性屈光参差

屈光参差(左右眼度数差异)
1. 什么是屈光参差?
Section titled “1. 什么是屈光参差?”屈光参差(anisometropia)是指双眼屈光不正程度不同的状态。轻微差异视为生理性屈光参差,通常将1.5~2.0D以上的屈光差定义为屈光参差。散光眼的屈光参差以等效球镜度数进行比较。
屈光参差根据其性质和部位分类如下。
| 分类 | 内容 |
|---|---|
| 异种屈光参差 | 一眼为近视,另一眼为正视或远视。 |
| 同种屈光参差 | 双眼均为远视或近视,但程度不同(儿童多为远视性,成人多为近视性) |
| 轴性屈光参差 | 眼光学系统的屈光力无差异,但眼轴长度有差异 |
| 屈光性屈光参差 | 由屈光力差异引起,如单眼无晶状体眼 |
屈光参差性弱视是弱视最常见的原因。据报道,它占所有弱视的约三分之一至50%。常在3岁体检或入学前体检时被发现。儿童以远视性屈光参差为主,成人则近视性屈光参差增多。
弱视的患病率据报道为2-4%1)。有2D以上屈光参差的儿童中约三分之一患有弱视,即使1-2D的等效球镜屈光参差也会使弱视的几率增加4.5倍1)。
关于屈光参差患病率的人群研究估计,约2-5%的成人人口有1D以上的屈光参差。在儿童人群中,使用照相筛查设备(如Spot Vision Screener)的筛查研究提高了具有弱视风险因素的屈光参差的检出率,3岁前的早期发现正逐渐标准化9)。
屈光参差性弱视的发生率因屈光不正类型而异。远视性屈光参差从约1D开始就有弱视风险,而近视性屈光参差通常要到3D以上风险才显现。Amblyopia PPP(2022年修订版)将+4.5D以上的远视性屈光参差(伴斜视)或+6D以上的远视性屈光参差(不伴斜视)列为特别高风险1)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”单纯屈光参差通常无症状或仅有轻微的眼疲劳。若合并弱视,屈光不正较重的眼会出现视力下降。
不等像视(aniseikonia)是指双眼所见物像大小不同的状态。超过5%的不等像视会引起眼疲劳。7%以上的显著不等像视会导致双眼视和融合功能丧失。屈光参差越大,不等像视的风险越高。
弱视的诊断标准如下1)。
| 年龄 | 单眼性弱视 | 双眼性弱视 |
|---|---|---|
| 3~4岁 | 双眼差 ≥2行 | 双眼 ≤20/50 |
| ≥5岁 | 双眼差 ≥2行 | 双眼 ≤20/40 |
3. 原因与风险因素
Section titled “3. 原因与风险因素”导致弱视的屈光参差程度
Section titled “导致弱视的屈光参差程度”一般来说,屈光参差达到2D以上可能导致弱视。远视度数3D以上、散光度数1.5D以上容易发生弱视。风险程度因屈光不正类型而异。
存在屈光参差时,更接近正视的眼睛成为优势眼。屈光不正较强的眼睛在视觉中枢被抑制,导致该眼对应神经元发育障碍。远视性屈光参差中,远视较强的眼睛在远和近都无法获得清晰像,因此弱视形成风险特别高1)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”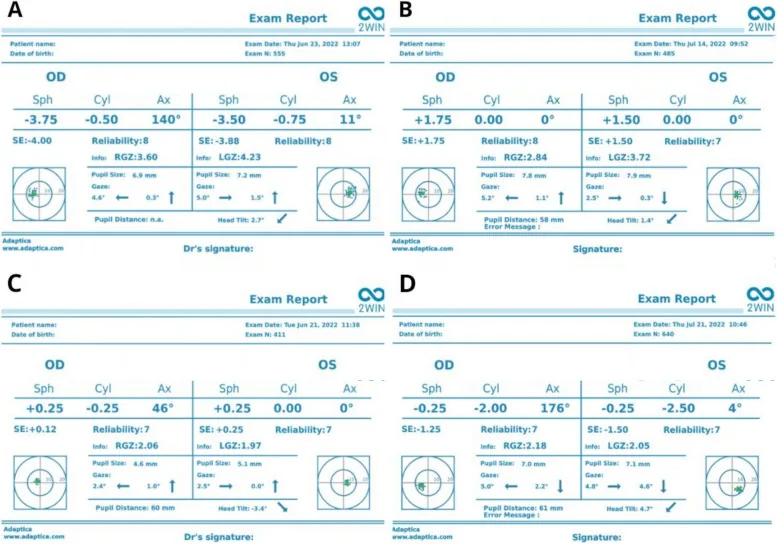
屈光参差性弱视的诊断是在排除器质性疾病和斜视后的排除性诊断。满足以下条件时进行诊断。
睫状肌麻痹下屈光检查是必不可少的。儿童调节力强,主观检查或常规自动验光无法准确测量屈光参差的程度。在滴用睫状肌麻痹剂(阿托品或环戊通)后进行客观屈光检查。注意,根据测量方法(自动验光、镜片交换法、是否睫状肌麻痹)的不同,屈光参差的程度会有很大差异。
使用适合年龄的视力检查方法。视标视力是检测弱视最常用的方法。弱视眼中,单行视力比单个视标视力更容易下降(拥挤现象)。
双眼视功能检查
Section titled “双眼视功能检查”进行立体视检查(Titmus立体视、TNO检查等)、融合范围测量和Worth四点灯检查。在屈光参差性弱视中,健眼的眼间抑制参与其中,因此双眼视功能的评估有助于确定治疗方案1)。对比敏感度在中高空间频率范围下降,且这种下降同时涉及中心视野和周边视野,这与斜视性弱视不同。
眼前节和眼底检查
Section titled “眼前节和眼底检查”这是排除弱视的器质性病因所必需的。进行裂隙灯显微镜检查和散瞳眼底检查。
屈光参差和不等像视的评估
Section titled “屈光参差和不等像视的评估”当屈光参差超过1.5D时,容易产生不等像视(双眼所见像的大小差异)。矫正眼镜的不等像视程度因矫正方法(眼镜或隐形眼镜)而异,因此在决定治疗方案时,测量不等像视(如New Aniseikonia Tests)是有益的。基于Knapp定律的判断很重要,即轴性屈光参差更适合眼镜矫正,而屈光性屈光参差更适合隐形眼镜矫正1)。
照片筛查的准确性
Section titled “照片筛查的准确性”根据自动验光仪与各种视力筛查仪的比较研究,2WIN视力筛查仪与校准自动验光仪在非散瞳条件下的测量值之间,球镜度、柱镜度和等效球镜度的组内相关系数(ICC)分别为0.88~0.97,显示出高度一致性9)。散瞳与非散瞳测量之间的差异(即潜伏性远视量)在近视眼中较小,在远视眼中较大,远视性屈光参差的筛查再次确认了睫状肌麻痹下检查的重要性9)。
儿童的调节力非常强,主观检查或非睫状肌麻痹下的自动验光无法获得准确的屈光度值。尤其在远视眼中,调节容易低估屈光度,屈光参差的程度可能差异很大。使用阿托品(1%)或环戊通(1%)完全麻痹调节后进行测量,才能掌握真实的屈光度值。屈光参差的诊断和治疗方案的确定必须进行睫状肌麻痹下屈光检查。
5. 标准治疗方法
Section titled “5. 标准治疗方法”屈光参差性弱视的治疗目标是使双眼视力尽可能相等1)。治疗方案的选择基于患者的年龄、视力和依从性。
5A. 屈光参差性弱视的治疗
Section titled “5A. 屈光参差性弱视的治疗”全天佩戴完全矫正眼镜
Section titled “全天佩戴完全矫正眼镜”治疗的第一步是基于睫状肌麻痹下屈光检查的全天佩戴完全矫正眼镜。仅全天佩戴眼镜就能在一定程度上提高弱视眼的视力。当屈光参差约为2D时,通常仅戴眼镜即可治疗。
PEDIG的前瞻性研究中,3~6岁屈光参差性弱视儿童中有27%仅通过眼镜矫正就治愈了弱视。平均改善0.29 logMAR,77%的患者改善0.2 logMAR以上3)。配镜后,目前的标准做法是仅进行屈光矫正观察,直到视力稳定5)。在确认治疗反应达到平台期的时间(最长30周)后开始遮盖。
弱视治疗的成功率取决于年龄。电子遮盖剂量监测研究显示,4岁儿童每行改善所需的遮盖时间为170小时,6岁儿童为236小时,8岁儿童为490小时3)。年龄越小进行干预是提高疗效的关键,强烈推荐3岁前进行早期筛查1)。
当屈光参差达到3D或以上时,仅戴眼镜通常难以改善弱视眼的视力。此时应重新进行屈光检查,如果眼镜合适,则开始遮盖健眼。
遮盖疗法(贴片)
Section titled “遮盖疗法(贴片)”如果仅戴眼镜视力改善不充分,则增加健眼遮盖(贴片)。将粘性贴片直接贴在健眼上,强制使用弱视眼。
遮盖期间,应积极使用弱视眼,重点进行阅读、涂色等近距离作业。中度弱视时,每天遮盖2小时与6小时效果相同6)。重度弱视时,每天遮盖6小时与几乎全天遮盖效果相同7)。同时开始佩戴完全矫正眼镜和遮盖健眼会给患者带来较大压力,因此应先让患者适应戴镜,然后再指导遮盖。
阿托品压抑疗法
Section titled “阿托品压抑疗法”该方法是将1%阿托品滴眼液滴入健眼,通过麻痹睫状肌使健眼近视力模糊,从而促使使用弱视眼7)。对于中度弱视,效果与遮盖几乎相同7)。
Bangerter滤光片
Section titled “Bangerter滤光片”该方法是在健眼镜片上安装Bangerter(半透明)滤光片。PEDIG研究显示,治疗24周后,与遮盖相比视力改善差异在0.5行以内1)。当遮盖依从性差时,可作为替代方法。
5B. 矫正方法的选择(轴性 vs 屈光性屈光参差)
Section titled “5B. 矫正方法的选择(轴性 vs 屈光性屈光参差)”矫正方法的选择取决于屈光参差的成因。
轴性屈光参差(因眼轴长度差异引起)
根据Knapp定律,眼镜的顶点距离(通常12 mm)接近眼睛的前焦点,因此眼镜矫正几乎可以消除视网膜像的放大率差异。轴性屈光参差适合眼镜矫正。
屈光性屈光参差(因角膜或晶状体屈光力差异引起,如无晶状体眼、白内障术后等)
隐形眼镜在靠近角膜表面的位置进行矫正,偏离了Knapp定律的条件,因此通常比眼镜产生的像不等感更小。对于单眼无晶状体眼等高度屈光性屈光参差,隐形眼镜是首选。
5C. 成人屈光参差
Section titled “5C. 成人屈光参差”成人弱视问题较少,但像不等感可能导致视疲劳和双眼视觉障碍。当屈光参差超过1.5 D时,像不等感容易显现,应考虑将眼镜矫正改为隐形眼镜,或配戴单眼视眼镜。成人屈光矫正手术(如LASIK)可能有效改善屈光参差和减轻像不等感10)。
屈光手术指南(第8版)指出,成人近视性屈光参差患者接受LASIK、SMILE、ICL手术的适应证与其他屈光不正相同,但仅单眼手术存在术后不等像视的风险,因此术前必须进行不等像视评估并告知患者10)。
5D. 半透明滤光片与分视治疗
Section titled “5D. 半透明滤光片与分视治疗”半透明滤光片(Bangerter滤光片)安装在健眼眼镜片上,以促进弱视眼的使用。PEDIG研究显示,24周后与遮盖疗法相比,视力改善差异在0.5行以内,因此当遮盖疗法依从性差时,可作为替代方法1)。
分视数字治疗(Dichoptic therapy)使用VR头显或平板电脑向弱视眼和健眼呈现不同对比度的图像,旨在解除眼间抑制3)。使用Luminopia头显的研究(儿童使用72小时)显示视力改善0.15 logMAR3)。但目前尚未建立优于传统遮盖疗法的证据1)。
遮盖疗法的实际方案
每日遮盖时间根据弱视的严重程度决定1)。
| 弱视严重程度 | 推荐遮盖时间 | 证据依据 |
|---|---|---|
| 中度弱视(20/40~20/80) | 每日2小时 | PEDIG ATS 2B:2小时=6小时的效果(I+,强推荐) |
| 重度弱视(20/100或更差) | 每日6小时 | PEDIG ATS 2A:6小时≈全天遮盖的效果(I+,强推荐) |
| 治疗反应不良病例 | 增加剂量(2→6小时) | PEDIG ATS 15:增加剂量后额外改善(I+) |
遮盖治疗的标准方法是将不透明粘性眼罩直接贴在健眼上。不建议使用眼镜上的布罩,因为其透光且效果较差。在遮盖期间,让患儿积极使用弱视眼进行活动(阅读、涂色、近距离作业)可增强效果1)。
视觉敏感期一般认为到8岁左右,在此期间开始治疗有望获得良好的视力恢复。但不应因年龄而放弃治疗,因为即使在敏感期后,部分患者仍有一定反应。如果发现较晚、屈光参差较大或治疗依从性差,可能无法获得良好的视力发育。早期发现和早期治疗是最重要的原则。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”双眼调节与屈光参差
Section titled “双眼调节与屈光参差”双眼调节是等量发生的(赫林定律)。调节的起点是睫状肌麻痹下双眼的屈光值,存在屈光参差时,一只眼始终无法获得最佳焦点。远视性屈光参差中,远视较强的眼在远和近均无法聚焦,在生长期始终无法获得清晰像。
赫林等量调节定律意味着双眼对共享的调节刺激表现出等量的调节反应。在屈光参差眼中,当调节固定在主视眼(更接近正视的眼)能舒适聚焦的距离时,弱视眼持续形成偏离最佳焦点的视网膜像。这种持续的视网膜像劣化阻碍视觉发育,成为弱视的病理基础3)。
轴性屈光参差与屈光性屈光参差的区别
Section titled “轴性屈光参差与屈光性屈光参差的区别”轴性屈光参差由眼轴长度差异引起,而屈光性屈光参差由角膜、晶状体等屈光力差异引起。这一区别直接关系到矫正方法的选择。
根据Knapp定律,在轴性屈光参差中,如果佩戴眼镜使镜片的第二主点与眼的前焦点位置一致,则视网膜像大小与正常眼相等。而在屈光性屈光参差中,眼镜矫正容易残留不等像视,因此适合使用隐形眼镜。
临床实践中,屈光参差的鉴别通过以下方法进行。
- 生物测量(眼轴长度测量):使用IOL Master、Lenstar等测量双眼眼轴长度,检查差异(通常1mm差异对应约3D的屈光差)。
- 角膜屈光力测量:通过角膜曲率计和角膜地形图评估双眼角膜曲率的差异。
- 屈光力差异分解:将总屈光参差分解为角膜因素、晶状体因素和眼轴长度因素,以确定主要因素。
- 眼镜与隐形眼镜下不等像视的比较测量:使用New Aniseikonia Test等测试,测量不同矫正条件下的不等像视。
区分轴性屈光参差和屈光性屈光参差在弱视治疗中也很重要。在轴性屈光参差中,眼镜矫正适用Knapp定律,可最小化不等像视。这使得弱视治疗中更容易维持完全矫正,从而提高依从性。
弱视的神经病理学变化
Section titled “弱视的神经病理学变化”如果在视觉发育敏感期,一只眼睛的视网膜图像模糊,那么与该眼对应的视觉皮层神经元发育将受到损害。
眼间抑制和双眼视觉障碍
Section titled “眼间抑制和双眼视觉障碍”屈光参差性弱视的病理生理不仅涉及视网膜图像模糊的直接影响,还涉及来自健眼的眼间抑制1)。对比敏感度在中高空间频率范围内下降,这种下降同时累及中心视野和周边视野。这与斜视性弱视不同,后者仅表现为中心视野缺损。
屈光参差性弱视占所有弱视的46-79%,其中屈光不正是致病因素,其中19-50%为合并斜视的混合型1)。眼间抑制的程度可通过抑制暗影的大小和深度进行量化,这对于监测弱视治疗效果(抑制解除和对比敏感度恢复)很有用。
神经形态学基础
Section titled “神经形态学基础”在视觉敏感期(关键期)持续暴露于模糊的视网膜图像会导致初级视觉皮层(V1)中弱视眼对应的柱状结构缩小,而健眼优势的皮层区域相对扩大。这一变化已在动物实验中得到证实,并在人类中通过fMRI研究得到确认3)。治疗(遮盖、阿托品)可以逆转眼优势柱的可塑性变化,恢复弱视眼的皮层表征。这种神经可塑性在成人中也有一定程度的保留,为成人弱视的治疗干预提供了生物学基础3)。
Mukit等人(2023)报告了一例6岁女童,因神经纤维瘤病1型(NF1)相关的单侧巨眼症导致高度屈光参差性弱视(-17.50D)2)。双眼眼轴长度分别为22毫米和27毫米,差异显著。由于未及早转诊眼科,发现时弱视眼已降至仅存光感,立体视觉完全丧失。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”双眼分视(dichoptic)数字治疗
Section titled “双眼分视(dichoptic)数字治疗”这是一种向双眼呈现不同对比度或内容的图像,以促进弱视眼使用的治疗方法3)。目前正在尝试使用VR头显或平板电脑进行游戏和视频观看。
Halicka等人(2021)报告了一名22岁屈光参差性弱视成人在VR环境下接受44小时双眼分视训练后,弱视眼矫正视力从0.05提高到0.54)。此外,通过训练逐渐获得了立体视觉,fMRI显示视觉皮层活动模式发生变化。训练结束一年后,视力仍维持在0.4。
Xiao(Luminopia)等人报告,儿童使用头显72小时后,视力改善0.15 logMAR3)。在成人屈光参差性弱视中,双眼分视治疗组也报告了0.15 logMAR(每27小时改善一行)的视力改善3)。
双眼分视治疗是否优于传统遮盖疗法尚不明确3)。Halicka等人报告了一名22岁屈光参差性弱视成人在VR环境下接受44小时双眼分视训练后,弱视眼矫正视力从0.05提高到0.5,并逐渐获得立体视觉4)。
成人弱视的治疗可能性
Section titled “成人弱视的治疗可能性”传统上,超过视觉发育关键期的成人弱视被认为难以治疗。然而,动物实验和人类研究表明,关键期后视觉通路仍保留一定程度的可塑性4)。
知觉学习、抗抑制训练和VR环境下的双眼分视训练等已在成人弱视中尝试,并报告了视力和立体视觉的改善3)4)。长期效果的稳定性以及与现有治疗的比较需要进一步研究。
Halicka等人(2021)报告了一名22岁屈光参差性弱视成人在VR环境下接受44小时双眼分视训练后,弱视眼矫正视力从0.05提高到0.54)。此外,通过训练逐渐获得了立体视觉,fMRI显示视觉皮层活动模式发生变化。训练结束一年后,视力仍维持在0.44)。
药理学辅助治疗
Section titled “药理学辅助治疗”有报告尝试将左旋多巴(多巴胺前体)与遮盖疗法联合使用以增强弱视治疗效果。PEDIG正在进行一项多中心随机对照试验。
关键期后的治疗(7-17岁)
Section titled “关键期后的治疗(7-17岁)”PEDIG研究(ATS 3)显示,在717岁既往未治疗的儿童中,仅接受眼镜矫正24周后,25%12岁组中有53%的患者改善达到0.2 logMAR或以上。这一结果否定了“治疗仅限于敏感期(8岁前)”的旧观念,表明不应因年龄而放弃治疗1)。23%的患者视力改善达到0.2 logMAR或以上8)。当额外增加26小时遮盖时,7
对于学龄后发现的弱视(8~12岁),积极治疗干预是现代标准,PEDIG研究的数据为其提供了依据1)。
依从性管理与家庭支持
Section titled “依从性管理与家庭支持”弱视治疗的依从性(实际遮盖时间/处方遮盖时间)平均低于50%,且处方量越大依从性越低。尤其是6小时以上的遮盖对儿童的日常生活影响较大,家庭合作和支持体系的建立是治疗成功的关键3)。
提高依从性的实用措施包括:
- 动机激励:视力改善目标的可视化(视力记录卡/图表)
- 活动计划:具体化遮盖期间积极使用弱视眼的活动(阅读、游戏、手工)
- 逐步引入:从1小时开始,根据适应情况逐渐延长时间
- 电子监测:遮盖剂量监测器(dose-monitor)用于研究,但家庭日历记录可作为替代方法
- 定期复诊:每2~3个月进行视力检查和处方调整。视力稳定后逐渐减量1)
弱视治疗通常需要较长时间(数月至数年),对患者和家长进行持续的教育和支持,以应对治疗中断和中断后复发,非常重要。弱视的复发率在治疗中断后1年内约为24%3),建议治疗结束后至少1年内每3~6个月进行视力检查1)。复发后再次治疗通常反应良好,因此早期发现和早期再次干预有助于改善预后。
8. 参考文献
Section titled “8. 参考文献”-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
-
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
-
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
-
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
-
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
-
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
-
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
-
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. doi:10.1186/s12886-024-03394-0
-
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
