Anisometropia hiperopia

Anisometropia (Perbedaan Kekuatan Lensa Antara Kedua Mata)
1. Apa itu Anisometropia
Section titled “1. Apa itu Anisometropia”Anisometropia adalah kondisi di mana derajat kelainan refraksi kedua mata berbeda. Perbedaan kecil dianggap fisiologis, dan umumnya perbedaan refraksi ≥1,5-2,0 D disebut anisometropia. Anisometropia astigmatisma dibandingkan dengan kekuatan sferis ekuivalen.
Klasifikasi
Section titled “Klasifikasi”Anisometropia diklasifikasikan berdasarkan sifat dan lokasinya sebagai berikut:
| Klasifikasi | Isi |
|---|---|
| Anisometropia heterogen | Satu mata miopia dan mata lainnya emetropia atau hiperopia |
| Anisometropia sejenis | Kedua mata mengalami rabun jauh atau rabun dekat dengan derajat berbeda (pada anak-anak sering rabun jauh, pada dewasa sering rabun dekat) |
| Anisometropia aksial | Tidak ada perbedaan daya bias optik mata, tetapi ada perbedaan panjang sumbu bola mata |
| Anisometropia refraktif | Disebabkan oleh perbedaan daya bias, misalnya pada mata afakia unilateral |
Epidemiologi
Section titled “Epidemiologi”Amblyopia anisometropik adalah penyebab paling umum dari amblyopia. Dilaporkan mencakup sekitar sepertiga hingga 50% dari seluruh amblyopia. Sering ditemukan saat pemeriksaan kesehatan anak usia 3 tahun atau sebelum sekolah. Pada anak-anak, anisometropia hiperopik dominan, sedangkan pada dewasa, anisometropia miopik lebih sering.
Prevalensi amblyopia dilaporkan 2-4% 1). Sekitar sepertiga anak dengan anisometropia ≥2D mengalami amblyopia, dan bahkan anisometropia sferis ekuivalen 1-2D meningkatkan odds amblyopia sebesar 4,5 kali 1).
Studi populasi tentang prevalensi anisometropia memperkirakan sekitar 2-5% populasi dewasa memiliki anisometropia ≥1D. Pada populasi anak, penggunaan alat skrining fotoskrining (Spot Vision Screener) telah meningkatkan deteksi anisometropia dengan faktor risiko amblyopia, dan deteksi dini sebelum usia 3 tahun semakin terstandarisasi 9).
Insidensi amblyopia anisometropik bervariasi menurut jenis kelainan refraksi. Anisometropia hiperopik dianggap berisiko mulai dari sekitar 1D, sedangkan anisometropia miopik umumnya baru menunjukkan risiko pada ≥3D. Dalam Amblyopia PPP (revisi 2022), anisometropia hiperopik ≥+4.5D (dengan strabismus) atau ≥+6D (tanpa strabismus) dianggap berisiko tinggi 1).
Anisometropia saja sering tanpa gejala, tetapi menyembunyikan beberapa risiko. Pertama, pada anak-anak, amblyopia dapat terbentuk pada mata dengan kelainan refraksi lebih besar selama periode sensitivitas visual. Kedua, aniseikonia (perbedaan ukuran bayangan antara kedua mata) dapat menyebabkan kelelahan mata. Ketiga, penglihatan binokular dan stereopsis terganggu. Karena anisometropia sulit dikenali secara penampilan, skrining refraksi pada pemeriksaan kesehatan rutin sangat penting.
2. Gejala utama dan temuan klinis
Section titled “2. Gejala utama dan temuan klinis”Gejala subjektif
Section titled “Gejala subjektif”Anisometropia saja hampir tidak menimbulkan gejala atau hanya menyebabkan kelelahan mata ringan. Jika disertai ambliopia, penurunan ketajaman penglihatan pada mata dengan kelainan refraksi yang lebih berat akan menjadi nyata.
Tentang Aniseikonia
Section titled “Tentang Aniseikonia”Aniseikonia adalah kondisi di mana ukuran bayangan yang dilihat oleh kedua mata berbeda. Aniseikonia lebih dari 5% dapat menyebabkan kelelahan mata. Aniseikonia besar lebih dari 7% membuat penglihatan binokular dan fusi tidak mungkin terjadi. Semakin besar perbedaan anisometropia, semakin tinggi risiko aniseikonia.
Temuan Klinis
Section titled “Temuan Klinis”Kriteria diagnosis ambliopia ditunjukkan di bawah ini1).
| Usia | Ambliopia monokular | Ambliopia binokular |
|---|---|---|
| 3–4 tahun | Selisih antar mata ≥2 baris | Kedua mata ≤20/50 |
| ≥5 tahun | Selisih antar mata ≥2 baris | Kedua mata ≤20/40 |
3. Penyebab dan Faktor Risiko
Section titled “3. Penyebab dan Faktor Risiko”Derajat anisometropia yang menyebabkan ambliopia
Section titled “Derajat anisometropia yang menyebabkan ambliopia”Umumnya, perbedaan refraksi ≥2D berpotensi menyebabkan ambliopia. Ambliopia mudah terjadi pada hiperopia ≥3D atau astigmatisme ≥1,5D. Tingkat risiko bervariasi tergantung jenis kelainan refraksi.
Anisometropia miopia
Anisometropia astigmatisma
Risiko ambliopia: Dapat timbul dengan perbedaan ≥1,5D antar mata.
Karakteristik: Arah meridian mempengaruhi perkembangan penglihatan. Dievaluasi dengan membandingkan menggunakan kekuatan sferis ekuivalen.
Mekanisme terjadinya
Section titled “Mekanisme terjadinya”Pada anisometropia, mata yang lebih mendekati emetropia menjadi mata dominan. Mata dengan kelainan refraksi lebih besar akan ditekan di pusat penglihatan, sehingga perkembangan neuron yang sesuai terganggu. Pada anisometropia hiperopia, mata dengan hiperopia lebih tinggi tidak mendapatkan gambaran jelas baik jauh maupun dekat, sehingga risiko pembentukan ambliopia sangat tinggi1).
4. Diagnosis dan Metode Pemeriksaan
Section titled “4. Diagnosis dan Metode Pemeriksaan”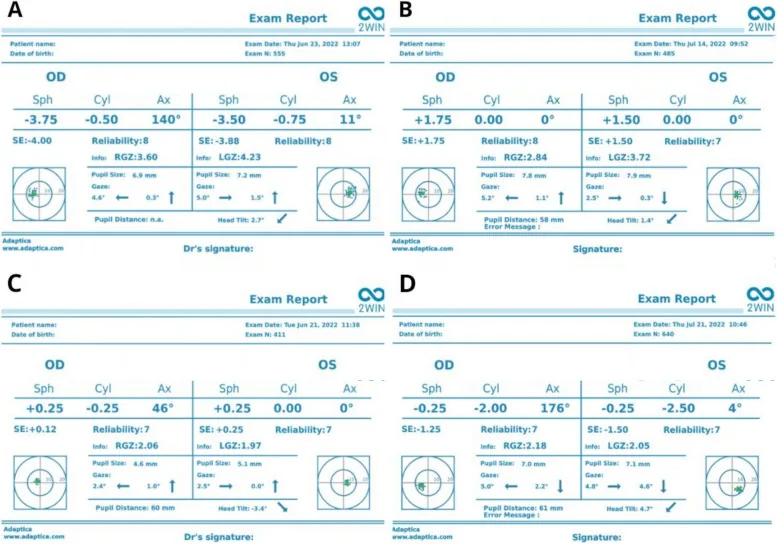
Diagnosis ambliopia anisometropia adalah diagnosis eksklusi setelah menyingkirkan penyakit organik dan strabismus. Diagnosis ditegakkan jika kondisi berikut terpenuhi.
Pemeriksaan Refraksi
Section titled “Pemeriksaan Refraksi”Pemeriksaan refraksi di bawah sikloplegia sangat penting. Anak-anak memiliki kemampuan akomodasi yang kuat, dan pemeriksaan subjektif atau autorefraktor biasa tidak dapat mengukur derajat anisometropia secara akurat. Pemeriksaan refraksi objektif dilakukan setelah pemberian tetes mata sikloplegik (atropin atau siklopentolat). Perhatikan bahwa derajat anisometropia sangat bervariasi tergantung pada metode pengukuran (autorefraktor, metode pertukaran lensa, ada tidaknya sikloplegia).
Pemeriksaan Ketajaman Visual
Section titled “Pemeriksaan Ketajaman Visual”Gunakan metode pemeriksaan ketajaman visual yang sesuai dengan usia. Untuk mendeteksi ambliopia, ketajaman visual optotipe (optotype VA) adalah yang paling umum. Pada mata ambliopia, ketajaman visual baris lebih menurun dibandingkan dengan huruf tunggal (fenomena crowding).
Pemeriksaan Fungsi Binokular
Section titled “Pemeriksaan Fungsi Binokular”Lakukan pemeriksaan stereopsis (Tes Stereopsis Titmus, Tes TNO, dll.), pengukuran amplitudo fusi, dan Tes 4 Titik Worth. Pada ambliopia anisometropia, supresi interokular dari mata yang sehat berperan, sehingga evaluasi fungsi binokular berguna dalam menentukan rencana pengobatan 1). Sensitivitas kontras menurun pada rentang frekuensi spasial sedang hingga tinggi, dan penurunan ini meliputi area sentral dan perifer, yang membedakannya dari ambliopia strabismus.
Pemeriksaan Segmen Anterior dan Fundus
Section titled “Pemeriksaan Segmen Anterior dan Fundus”Pemeriksaan ini penting untuk menyingkirkan penyakit organik sebagai penyebab ambliopia. Lakukan pemeriksaan slit-lamp dan oftalmoskopi fundus setelah dilatasi pupil.
Evaluasi Anisometropia dan Aniseikonia
Section titled “Evaluasi Anisometropia dan Aniseikonia”Jika anisometropia mencapai 1,5 D atau lebih, aniseikonia (perbedaan ukuran bayangan antara kedua mata) mudah terjadi. Derajat aniseikonia akibat koreksi kacamata sangat bervariasi tergantung pada metode koreksi (kacamata, lensa kontak), sehingga pengukuran aniseikonia (misalnya Tes Aniseikonia Baru) berguna dalam menentukan rencana pengobatan. Penting untuk mempertimbangkan hukum Knapp, yang menyatakan bahwa koreksi kacamata lebih menguntungkan pada anisometropia aksial, sedangkan lensa kontak lebih menguntungkan pada anisometropia refraktif 1).
Akurasi Fotoskrining
Section titled “Akurasi Fotoskrining”Menurut studi perbandingan antara autorefraktometer dan berbagai fotoskrinner, koefisien korelasi intraclass (ICC) antara fotoskrinner 2WIN dan autorefraktometer yang telah dikalibrasi pada pengukuran tanpa dilatasi pupil menunjukkan kesesuaian yang tinggi, yaitu 0,88–0,97 untuk kekuatan sferis, kekuatan silinder, dan kekuatan sferis ekuivalen 9). Perbedaan antara pengukuran dengan dan tanpa dilatasi pupil (yaitu jumlah hiperopia laten) cenderung kecil pada mata miopia dan besar pada mata hiperopia, dan pentingnya pemeriksaan di bawah sikloplegia untuk skrining anisometropia telah dikonfirmasi kembali 9).
Anak-anak memiliki kemampuan akomodasi yang sangat kuat, dan nilai refraksi yang akurat tidak dapat diperoleh dari pemeriksaan subjektif atau autorefraktometer tanpa sikloplegia. Terutama pada mata hiperopia, derajat refraksi cenderung diremehkan karena akomodasi, dan tingkat anisometropia dapat sangat berbeda. Dengan melumpuhkan akomodasi sepenuhnya menggunakan atropin (1%) atau siklopentolat (1%), nilai refraksi sejati dapat diketahui. Pemeriksaan refraksi di bawah sikloplegia sangat penting untuk diagnosis dan penentuan rencana pengobatan anisometropia.
5. Metode Pengobatan Standar
Section titled “5. Metode Pengobatan Standar”Tujuan pengobatan ambliopia anisometropia adalah untuk menyamakan ketajaman visual kedua mata sebanyak mungkin 1). Pemilihan pengobatan didasarkan pada usia pasien, ketajaman visual, dan kepatuhan.
5A. Pengobatan Ambliopia Anisometropia
Section titled “5A. Pengobatan Ambliopia Anisometropia”Pemakaian Kacamata Koreksi Penuh Secara Terus-Menerus
Section titled “Pemakaian Kacamata Koreksi Penuh Secara Terus-Menerus”Langkah pertama dalam pengobatan adalah pemakaian kacamata koreksi penuh secara terus-menerus berdasarkan pemeriksaan refraksi di bawah sikloplegia. Hanya dengan memakai kacamata secara terus-menerus, ketajaman visual pada mata ambliopia akan meningkat sampai batas tertentu. Jika perbedaan anisometropia sekitar 2D, seringkali pengobatan hanya dengan kacamata sudah cukup.
Dalam studi prospektif PEDIG, 27% anak usia 3–6 tahun dengan ambliopia anisometropia sembuh hanya dengan koreksi kacamata. Rata-rata perbaikan 0,29 logMAR diperoleh, dan 77% menunjukkan perbaikan 0,2 logMAR atau lebih 3). Setelah pemberian kacamata, standar saat ini adalah memantau hanya dengan koreksi refraksi sampai ketajaman visual stabil 5). Waktu yang diperlukan hingga respons pengobatan mencapai dataran tinggi (maksimal 30 minggu) dikonfirmasi sebelum memulai oklusi.
Tingkat keberhasilan pengobatan ambliopia tergantung pada usia. Studi pemantauan dosis oklusi elektronik menunjukkan bahwa waktu oklusi yang diperlukan untuk perbaikan satu baris adalah 170 jam pada anak usia 4 tahun, 236 jam pada usia 6 tahun, dan 490 jam pada usia 8 tahun 3). Intervensi pengobatan pada usia dini adalah kunci peningkatan hasil, dan skrining dini sebelum usia 3 tahun sangat dianjurkan 1).
Jika perbedaan anisometropia 3D atau lebih, perbaikan ketajaman visual pada mata ambliopia seringkali terbatas hanya dengan kacamata. Dalam kasus tersebut, pemeriksaan refraksi diulang, dan jika kacamata sudah tepat, oklusi mata sehat dimulai.
Terapi Oklusi (Patch)
Section titled “Terapi Oklusi (Patch)”Jika ketajaman visual tidak cukup membaik hanya dengan kacamata, oklusi mata sehat (patch) ditambahkan. Patch perekat ditempelkan langsung pada mata sehat untuk memaksa penggunaan mata ambliopia.
Selama penutupan mata, penting untuk secara aktif menggunakan mata ambliopia, terutama dengan aktivitas jarak dekat seperti membaca dan mewarnai. Pada ambliopia sedang, penutupan selama 2 jam sehari sama efektifnya dengan 6 jam6). Pada ambliopia berat, penutupan selama 6 jam sehari hampir sama efektifnya dengan penutupan sepanjang hari7). Memulai pemakaian kacamata koreksi penuh dan penutupan mata sehat secara bersamaan dapat menyebabkan stres besar pada pasien, oleh karena itu pertama-tama biasakan memakai kacamata, lalu instruksikan penutupan.
Penalisasi Atropin
Section titled “Penalisasi Atropin”Metode ini memberikan tetes atropin 1% pada mata sehat, menyebabkan kelumpuhan akomodasi sehingga penglihatan dekat mata sehat menjadi kabur, mendorong penggunaan mata ambliopia7). Pada ambliopia sedang, efeknya hampir setara dengan penutupan7).
Filter Bangerter
Section titled “Filter Bangerter”Metode ini memasang filter Bangerter (tembus cahaya) pada lensa kacamata mata sehat. Studi PEDIG menunjukkan bahwa perbedaan perbaikan ketajaman penglihatan antara metode ini dan penutupan setelah 24 minggu pengobatan kurang dari 0,5 baris1). Berguna sebagai alternatif jika kepatuhan penutupan buruk.
5B. Pemilihan Metode Koreksi (Anisometropia Aksial vs Refraktif)
Section titled “5B. Pemilihan Metode Koreksi (Anisometropia Aksial vs Refraktif)”Pemilihan metode koreksi berbeda tergantung pada penyebab anisometropia.
Anisometropia Aksial (disebabkan perbedaan panjang sumbu)
Menurut hukum Knapp, jarak puncak kacamata (biasanya 12 mm) dekat dengan fokus depan mata, sehingga koreksi kacamata hampir menghilangkan perbedaan perbesaran gambar retina. Pada anisometropia aksial, koreksi kacamata menguntungkan.
Anisometropia Refraktif (disebabkan perbedaan kekuatan refraksi kornea/lensa: misalnya afakia, pasca operasi katarak)
Karena lensa kontak mengoreksi dekat permukaan kornea, mereka keluar dari kondisi hukum Knapp, dan seringkali dapat mengurangi aniseikonia lebih baik daripada kacamata. Pada anisometropia refraktif tinggi seperti afakia unilateral, lensa kontak menjadi pilihan pertama.
5C. Anisometropia pada Dewasa
Section titled “5C. Anisometropia pada Dewasa”Pada dewasa, masalah ambliopia jarang terjadi, namun masalah seperti asthenopia akibat aniseikonia atau gangguan penglihatan binokular dapat muncul. Jika perbedaan anisometropia melebihi 1,5D, aniseikonia cenderung menjadi nyata, dan pertimbangkan untuk mengganti ke lensa kontak daripada kacamata, atau meresepkan kacamata monovision. Operasi koreksi refraksi (seperti LASIK) pada dewasa mungkin efektif untuk memperbaiki anisometropia dan mengurangi aniseikonia10).
Pedoman bedah refraktif (Edisi ke-8) menyatakan bahwa indikasi LASIK, SMILE, dan ICL untuk dewasa dengan anisometropia miopia dievaluasi sama seperti kelainan refraksi lainnya, tetapi karena risiko aniseikonia pasca operasi jika hanya satu mata yang dioperasi, evaluasi aniseikonia dan penjelasan kepada pasien sebelum operasi adalah wajib 10).
5D. Filter Bangerter dan Terapi Dichoptic
Section titled “5D. Filter Bangerter dan Terapi Dichoptic”Filter Bangerter (tembus cahaya) adalah metode yang dipasang pada lensa kacamata mata sehat untuk mendorong penggunaan mata malas. Studi PEDIG menunjukkan bahwa perbedaan perbaikan ketajaman visual setelah 24 minggu dibandingkan dengan patch hanya kurang dari 0,5 baris, dan ini merupakan alternatif yang berguna jika kepatuhan terhadap patch buruk 1).
Terapi digital dichoptic adalah pengobatan yang bertujuan untuk menghilangkan supresi interokular dengan menampilkan gambar dengan kontras berbeda pada mata malas dan mata sehat menggunakan headset VR atau tablet 3). Studi menggunakan headset Luminopia (72 jam pada anak-anak) menunjukkan perbaikan ketajaman visual sebesar 0,15 logMAR 3). Namun, saat ini belum ada bukti yang melebihi terapi patch konvensional 1).
Protokol Praktis Terapi Okulasi
Durasi okulasi harian ditentukan berdasarkan tingkat keparahan ambliopia 1).
| Tingkat Keparahan Ambliopia | Durasi Okulasi yang Direkomendasikan | Bukti Pendukung |
|---|---|---|
| Ambliopia Sedang (20/40 hingga 20/80) | 2 jam per hari | PEDIG ATS 2B: 2 jam = efek 6 jam (I+, rekomendasi kuat) |
| Ambliopia Berat (20/100 atau lebih buruk) | 6 jam per hari | PEDIG ATS 2A: 6 jam ≈ efek okulasi penuh (I+, rekomendasi kuat) |
| Kasus dengan respons pengobatan buruk | Peningkatan dosis (2→6 jam) | PEDIG ATS 15: Perbaikan tambahan dengan peningkatan dosis (I+) |
Terapi penutupan standar adalah menempelkan plester perekat buram langsung pada mata sehat. Penutup kain pada kacamata tidak dianjurkan karena tembus cahaya dan kurang efektif. Efektivitas meningkat dengan melakukan aktivitas yang memaksa penggunaan mata ambliopia secara aktif (membaca, mewarnai, pekerjaan jarak dekat) selama penutupan 1).
Periode sensitif visual umumnya hingga sekitar usia 8 tahun, dan memulai pengobatan dalam periode ini diharapkan dapat memulihkan ketajaman visual yang baik. Namun, pengobatan tidak boleh ditinggalkan karena usia, karena beberapa kasus menunjukkan respons meskipun setelah periode sensitif. Jika deteksi terlambat, perbedaan refraksi besar, atau kepatuhan pengobatan buruk, perkembangan visual yang baik mungkin tidak tercapai. Deteksi dini dan pengobatan dini adalah prinsip terpenting.
6. Patofisiologi dan Mekanisme Terperinci
Section titled “6. Patofisiologi dan Mekanisme Terperinci”Akomodasi Binokular dan Anisometropia
Section titled “Akomodasi Binokular dan Anisometropia”Akomodasi kedua mata terjadi dalam jumlah yang sama (Hukum Hering). Titik awal akomodasi adalah nilai refraksi kedua mata di bawah sikloplegia. Pada anisometropia, satu mata selalu tidak mendapatkan fokus optimal. Pada anisometropia hiperopia, mata dengan hiperopia lebih tinggi tidak dapat memfokuskan baik untuk jauh maupun dekat, sehingga tidak mendapatkan gambar yang jelas sepanjang masa pertumbuhan.
Hukum Hering tentang akomodasi yang setara berarti bahwa kedua mata menunjukkan respons akomodasi yang sama terhadap satu stimulus akomodasi yang dibagi. Pada mata anisometropia, ketika akomodasi ditetapkan pada jarak di mana mata dominan (lebih mendekati emetropia) dapat memfokus dengan nyaman, mata ambliopia terus-menerus membentuk gambar retina di luar fokus optimal. Degradasi gambar retina yang terus-menerus ini menghambat perkembangan visual dan menjadi dasar patofisiologi ambliopia 3).
Perbedaan Anisometropia Aksial dan Refraktif
Section titled “Perbedaan Anisometropia Aksial dan Refraktif”Anisometropia aksial disebabkan oleh perbedaan panjang sumbu mata, sedangkan anisometropia refraktif disebabkan oleh perbedaan kekuatan refraksi kornea atau lensa. Perbedaan ini secara langsung mempengaruhi pilihan metode koreksi.
Menurut Hukum Knapp, pada anisometropia aksial, jika kacamata dipakai sehingga titik utama kedua lensa bertepatan dengan posisi fokus anterior mata, ukuran gambar retina akan sama dengan mata normal. Sebaliknya, pada anisometropia refraktif, aniseikonia cenderung menetap dengan koreksi kacamata, sehingga lensa kontak lebih sesuai.
Diferensiasi anisometropia dalam praktik klinis dilakukan dengan metode berikut:
- Biometri (pengukuran panjang sumbu): Mengukur panjang sumbu kedua mata dengan IOL Master atau Lenstar, dan memeriksa perbedaan (biasanya perbedaan 1 mm setara dengan sekitar 3 D perbedaan refraksi).
- Pengukuran kekuatan refraksi kornea: Evaluasi perbedaan kelengkungan kornea antar mata menggunakan keratometer dan analisis topografi kornea.
- Analisis perbedaan kekuatan refraksi: Uraikan total anisometropia menjadi faktor kornea, lensa, dan panjang aksial, serta identifikasi faktor utama.
- Pengukuran perbandingan aniseikonia antara kacamata dan lensa kontak: Ukur aniseikonia dalam kondisi koreksi yang berbeda menggunakan tes seperti New Aniseikonia Tests.
Diferensiasi antara anisometropia aksial dan refraktif juga penting dalam pengobatan ambliopia. Pada anisometropia aksial, koreksi kacamata menerapkan hukum Knapp yang meminimalkan aniseikonia. Hal ini memudahkan pemeliharaan koreksi penuh untuk tujuan terapi ambliopia, sehingga meningkatkan kepatuhan.
Perubahan neuropatologis pada ambliopia
Section titled “Perubahan neuropatologis pada ambliopia”Jika gambar retina pada satu mata tidak jelas selama periode sensitivitas perkembangan visual, perkembangan neuron di korteks visual yang sesuai dengan mata tersebut akan terganggu.
Supresi interokular dan gangguan penglihatan binokular
Section titled “Supresi interokular dan gangguan penglihatan binokular”Dalam patofisiologi ambliopia anisometropik, selain efek langsung dari keburaman gambar retina, supresi interokular (interocular suppression) dari mata yang sehat juga berperan 1). Sensitivitas kontras menurun pada rentang frekuensi spasial sedang hingga tinggi, dan penurunan ini meluas ke area penglihatan sentral dan perifer. Hal ini berbeda dengan ambliopia strabismik yang menunjukkan defisit hanya pada penglihatan sentral.
Ambliopia anisometropik menyumbang 46-79% dari seluruh ambliopia, dengan kelainan refraksi sebagai penyebabnya, dan 19-50% di antaranya merupakan tipe campuran dengan strabismus 1). Tingkat supresi interokular dapat diukur melalui ukuran dan kedalaman skotoma supresi, yang berguna untuk memantau efektivitas pengobatan ambliopia (pelepasan supresi dan pemulihan sensitivitas kontras).
Dasar neuromorfologis
Section titled “Dasar neuromorfologis”Jika terpapar gambar retina yang tidak jelas selama periode sensitivitas visual (periode kritis), kolom yang sesuai dengan mata ambliopia di korteks visual primer (V1) akan menyusut, sementara area korteks yang didominasi mata sehat akan meluas secara relatif. Perubahan ini telah ditetapkan dalam eksperimen hewan dan dikonfirmasi pada manusia menggunakan fMRI 3). Pengobatan (oklusi atau atropin) telah terbukti membalikkan perubahan plastis pada kolom dominasi okular, memulihkan representasi kortikal mata ambliopia. Plastisitas saraf ini masih ada sampai batas tertentu pada orang dewasa, menjadi dasar biologis untuk intervensi terapi pada ambliopia dewasa 3).
Mukit dkk. (2023) melaporkan kasus seorang anak perempuan berusia 6 tahun dengan ambliopia anisometropik berat (-17.50D) akibat megaloftalmus unilateral terkait neurofibromatosis tipe 1 (NF1) 2). Panjang aksial mata sangat berbeda (22 mm dan 27 mm), dan karena tidak dirujuk ke dokter mata sejak dini, ketajaman penglihatan pada mata ambliopia menurun hingga hanya persepsi cahaya dan penglihatan stereoskopis hilang sepenuhnya.
7. Penelitian terbaru dan prospek masa depan (laporan tahap penelitian)
Section titled “7. Penelitian terbaru dan prospek masa depan (laporan tahap penelitian)”Perawatan digital dikoptik (dichoptic)
Section titled “Perawatan digital dikoptik (dichoptic)”Metode pengobatan ini menyajikan gambar dengan kontras atau konten yang berbeda pada kedua mata untuk mendorong penggunaan mata malas 3). Permainan dan menonton video menggunakan headset VR atau tablet sedang dicoba.
Halicka dkk. (2021) melaporkan perbaikan ketajaman visual terkoreksi mata malas dari 0,05 menjadi 0,5 setelah 44 jam pelatihan dikoptik dalam lingkungan VR pada orang dewasa berusia 22 tahun dengan ambliopia anisometropik 4). Selain itu, penglihatan stereoskopis diperoleh secara bertahap melalui pelatihan, dan fMRI menunjukkan perubahan pola aktivitas di korteks visual. Ketajaman visual 0,4 dipertahankan satu tahun setelah pelatihan berakhir.
Laporan Xiao (Luminopia) dkk. menunjukkan perbaikan ketajaman visual sebesar 0,15 logMAR setelah 72 jam penggunaan headset pada anak-anak 3). Pada orang dewasa dengan ambliopia anisometropik, perbaikan ketajaman visual sebesar 0,15 logMAR (perbaikan satu baris per 27 jam) juga dilaporkan pada kelompok perawatan dikoptik 3).
Belum jelas apakah perawatan dikoptik lebih unggul dari terapi oklusi konvensional 3). Dalam laporan Halicka dkk., pelatihan dikoptik dalam lingkungan VR selama 44 jam pada orang dewasa berusia 22 tahun dengan ambliopia anisometropik menghasilkan perbaikan ketajaman visual terkoreksi mata malas dari 0,05 menjadi 0,5 dan perolehan penglihatan stereoskopis secara bertahap 4).
Kemungkinan pengobatan ambliopia pada orang dewasa
Section titled “Kemungkinan pengobatan ambliopia pada orang dewasa”Secara tradisional, ambliopia pada orang dewasa yang telah melewati periode sensitif visual dianggap sulit diobati. Namun, penelitian pada hewan dan manusia menunjukkan bahwa plastisitas jalur visual masih ada sampai batas tertentu bahkan setelah periode sensitif 4).
Pembelajaran perseptual, pelatihan anti-suppresi, dan pelatihan dikoptik dalam lingkungan VR telah dicoba untuk ambliopia dewasa, dan perbaikan ketajaman visual serta penglihatan stereoskopis telah dilaporkan 3)4). Stabilitas efek jangka panjang dan perbandingan dengan pengobatan yang ada memerlukan penelitian lebih lanjut.
Halicka dkk. (2021) melaporkan perbaikan ketajaman visual terkoreksi mata malas dari 0,05 menjadi 0,5 setelah 44 jam pelatihan dikoptik dalam lingkungan VR pada orang dewasa berusia 22 tahun dengan ambliopia anisometropik 4). Selain itu, penglihatan stereoskopis diperoleh secara bertahap melalui pelatihan, dan fMRI menunjukkan perubahan pola aktivitas di korteks visual. Ketajaman visual 0,4 dipertahankan satu tahun setelah pelatihan berakhir 4).
Terapi tambahan farmakologis
Section titled “Terapi tambahan farmakologis”Upaya untuk meningkatkan efek pengobatan ambliopia dengan menggabungkan levodopa (prekursor dopamin) dengan oklusi telah dilaporkan. Uji coba terkontrol secara acak multisenter oleh PEDIG sedang dilakukan.
Pengobatan setelah periode sensitif (7–17 tahun)
Section titled “Pengobatan setelah periode sensitif (7–17 tahun)”Dalam studi PEDIG (ATS 3), 25-23% anak usia 7-17 tahun yang belum pernah diobati sebelumnya mencapai perbaikan ketajaman visual 0,2 logMAR atau lebih setelah 24 minggu hanya dengan koreksi kacamata 8). Ketika ditambahkan oklusi 2-6 jam, 53% kelompok usia 7-12 tahun membaik 0,2 logMAR atau lebih. Hasil ini menyangkal anggapan lama bahwa pengobatan terbatas pada periode sensitif (sampai usia 8 tahun), dan menunjukkan bahwa pengobatan tidak boleh ditinggalkan karena usia 1).
Standar modern merekomendasikan intervensi pengobatan aktif bahkan pada kasus ambliopia yang ditemukan setelah usia sekolah (8-12 tahun), dan data studi PEDIG menjadi dasarnya 1).
Manajemen Kepatuhan dan Dukungan Keluarga
Section titled “Manajemen Kepatuhan dan Dukungan Keluarga”Kepatuhan pengobatan ambliopia (waktu oklusi aktual ÷ waktu oklusi yang diresepkan) dilaporkan rata-rata kurang dari 50%, dan semakin tinggi dosis yang diresepkan, semakin rendah kepatuhan. Terutama oklusi lebih dari 6 jam berdampak besar pada kehidupan sehari-hari anak, sehingga kerja sama keluarga dan penyediaan sistem dukungan adalah kunci keberhasilan pengobatan 3).
Langkah-langkah praktis untuk meningkatkan kepatuhan meliputi:
- Motivasi: Visualisasi target perbaikan ketajaman visual (kartu catatan ketajaman visual/grafik)
- Rencana aktivitas: Spesifikasi aktivitas yang menggunakan mata ambliopia secara aktif selama oklusi (membaca, bermain game, kerajinan tangan)
- Pengenalan bertahap: Mulai dengan 1 jam, lalu tingkatkan waktu sesuai adaptasi
- Pemantauan elektronik: Sensor pengukur oklusi (dose-monitor) untuk penelitian, tetapi pencatatan kalender di rumah berguna sebagai alternatif
- Kunjungan rutin: Pemeriksaan ketajaman visual setiap 2-3 bulan dan penyesuaian dosis. Setelah ketajaman stabil, dilakukan penghentian bertahap 1)
Pengobatan ambliopia seringkali memerlukan waktu lama (beberapa bulan hingga tahun), dan penting untuk memberikan edukasi serta dukungan berkelanjutan kepada pasien dan orang tua untuk mengantisipasi penghentian pengobatan atau kekambuhan setelah penghentian. Tingkat kekambuhan ambliopia dilaporkan sekitar 24% dalam satu tahun setelah penghentian pengobatan 3), dan dianjurkan pemeriksaan ketajaman visual setiap 3-6 bulan setidaknya selama satu tahun setelah pengobatan selesai 1). Jika kambuh, respons terhadap pengobatan ulang seringkali baik, sehingga deteksi dini dan intervensi ulang dini memperbaiki prognosis.
8. Referensi
Section titled “8. Referensi”-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
-
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
-
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
-
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
-
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
-
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
-
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
-
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. doi:10.1186/s12886-024-03394-0
-
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
