Anisometropia ipermetropica

Anisometropia (differenza di potere tra i due occhi)
1. Cos’è l’anisometropia?
Sezione intitolata “1. Cos’è l’anisometropia?”L’anisometropia è una condizione in cui i due occhi hanno diversi gradi di errore refrattivo. Una piccola differenza è considerata anisometropia fisiologica, mentre una differenza di rifrazione di circa 1,5-2,0 D o più è definita anisometropia. L’anisometropia astigmatica viene confrontata utilizzando l’equivalente sferico.
Classificazione
Sezione intitolata “Classificazione”L’anisometropia è classificata come segue in base alla sua natura e localizzazione.
| Classificazione | Descrizione |
|---|---|
| Anisometropia eterogenea | Un occhio è miope e l’altro è emmetrope o ipermetrope. |
| Anisometropia dello stesso tipo | Entrambi gli occhi sono ipermetropi o miopi ma in grado diverso (nei bambini prevale l’ipermetropia, negli adulti la miopia) |
| Anisometropia assiale | Differenza nella lunghezza assiale senza differenza nel potere refrattivo del sistema ottico |
| Anisometropia refrattiva | Dovuta a una differenza nel potere refrattivo, come nell’afachia monolaterale |
Epidemiologia
Sezione intitolata “Epidemiologia”L’ambliopia anisometropica è la causa più comune di ambliopia. Secondo i rapporti, rappresenta circa un terzo fino al 50% di tutte le ambliopie. Viene spesso scoperta durante i controlli sanitari a 3 anni o prima dell’ingresso a scuola. Nei bambini predomina l’anisometropia ipermetropica, mentre negli adulti diventa più frequente l’anisometropia miopica.
La prevalenza dell’ambliopia è riportata tra il 2 e il 4% 1). Circa un terzo dei bambini con anisometropia di 2 D o più presenta ambliopia, e anche un’anisometropia sferica equivalente di 1-2 D aumenta le probabilità di ambliopia di 4,5 volte 1).
Studi di popolazione sulla prevalenza dell’anisometropia stimano che circa il 2-5% della popolazione adulta abbia un’anisometropia di 1 D o più. Nei bambini, studi di screening con dispositivi di fotoscreening (Spot Vision Screener) hanno migliorato il tasso di rilevamento dell’anisometropia con fattori di rischio per ambliopia, e la diagnosi precoce prima dei 3 anni sta diventando standardizzata 9).
La frequenza dell’ambliopia anisometropica varia a seconda del tipo di errore refrattivo. L’anisometropia ipermetropica presenta un rischio di ambliopia già a partire da circa 1 D, mentre l’anisometropia miopica diventa rischiosa generalmente solo a partire da 3 D. L’Amblyopia PPP (revisione 2022) considera a rischio particolarmente elevato un’anisometropia ipermetropica di +4,5 D o più (con strabismo) o di +6 D o più (senza strabismo) 1).
L’anisometropia isolata è spesso asintomatica, ma nasconde diversi rischi. Primo, nei bambini durante il periodo di sensibilità visiva può svilupparsi ambliopia nell’occhio con l’errore refrattivo maggiore. Secondo, l’aniseiconia (differenza di dimensione delle immagini viste dai due occhi) può causare affaticamento visivo. Terzo, la visione binoculare e stereoscopica possono essere compromesse. Poiché l’anisometropia non è facilmente riconoscibile esternamente, lo screening refrattivo durante i controlli sanitari è importante.
2. Principali sintomi e segni clinici
Sezione intitolata “2. Principali sintomi e segni clinici”Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”L’anisometropia isolata è generalmente asintomatica o causa solo un lieve affaticamento visivo. In caso di ambliopia associata, si manifesta una riduzione dell’acuità visiva nell’occhio con il vizio refrattivo più elevato.
Aniseiconia
Sezione intitolata “Aniseiconia”L’aniseiconia è una condizione in cui la dimensione delle immagini viste dai due occhi è diversa. Un’aniseiconia superiore al 5% può causare affaticamento visivo. Con un’aniseiconia grande, pari o superiore al 7%, la visione binoculare e la fusione diventano impossibili. Maggiore è la differenza di anisometropia, maggiore è il rischio di aniseiconia.
Reperti clinici
Sezione intitolata “Reperti clinici”I criteri diagnostici per l’ambliopia sono riportati di seguito1).
| Età | Ambliopia unilaterale | Ambliopia bilaterale |
|---|---|---|
| 3–4 anni | Differenza interoculare ≥2 righe | Entrambi gli occhi ≤20/50 |
| ≥5 anni | Differenza interoculare ≥2 righe | Entrambi gli occhi ≤20/40 |
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”Grado di anisometropia che causa ambliopia
Sezione intitolata “Grado di anisometropia che causa ambliopia”In generale, un’anisometropia di 2 D o più può portare ad ambliopia. Un’ipermetropia di 3 D o più e un astigmatismo di 1,5 D o più favoriscono l’insorgenza di ambliopia. Il rischio varia a seconda del tipo di errore refrattivo.
Anisometropia miopica
Anisometropia astigmatica
Rischio di ambliopia: può manifestarsi con una differenza di 1,5 D o più tra i due occhi.
Caratteristiche: La direzione dei meridiani influenza lo sviluppo visivo. La valutazione viene effettuata confrontando l’equivalente sferico.
Meccanismo patogenetico
Sezione intitolata “Meccanismo patogenetico”In caso di anisometropia, l’occhio più vicino all’emmetropia diventa l’occhio dominante. L’occhio con l’errore refrattivo più forte viene soppresso dalla corteccia visiva e lo sviluppo dei neuroni corrispondenti viene compromesso. Nell’anisometropia ipermetropica, l’occhio più ipermetrope non ottiene un’immagine nitida né da lontano né da vicino, quindi il rischio di sviluppare ambliopia è particolarmente elevato1).
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”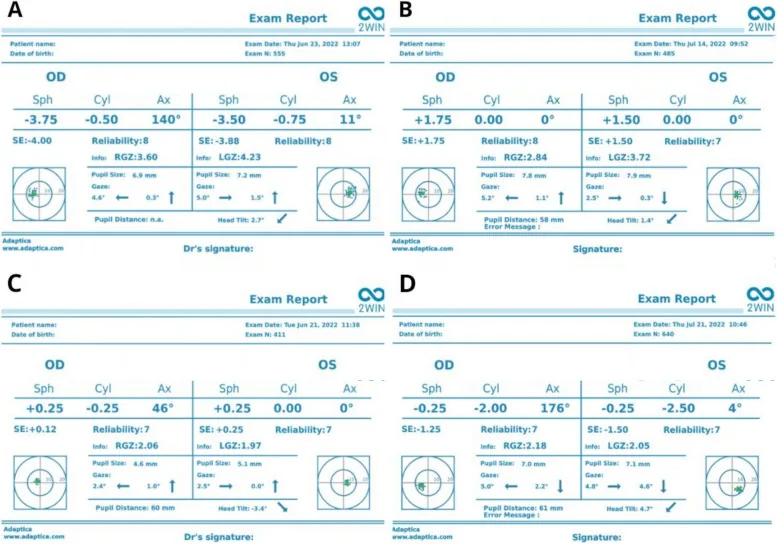
La diagnosi di ambliopia anisometropica è una diagnosi di esclusione dopo aver escluso malattie organiche e strabismo. Viene diagnosticata quando sono soddisfatte le seguenti condizioni.
Esame di rifrazione
Sezione intitolata “Esame di rifrazione”L’esame di rifrazione sotto cicloplegia è indispensabile. Nei bambini, il potere accomodativo è forte e l’esame soggettivo o l’autorefrattometro standard non possono misurare con precisione il grado di anisometropia. Dopo l’instillazione di colliri cicloplegici (atropina o ciclopentolato), si esegue un esame di rifrazione obiettivo. Si noti che il grado di anisometropia varia notevolmente a seconda del metodo di misurazione (autorefrattometro, metodo di cambio lenti, presenza o meno di cicloplegia).
Esame dell’acuità visiva
Sezione intitolata “Esame dell’acuità visiva”Utilizzare un metodo di esame dell’acuità visiva adatto all’età. Per la rilevazione dell’ambliopia, l’acuità visiva ottotipica (optotype VA) è la più comune. Nell’occhio ambliope, l’acuità visiva di riga è più ridotta rispetto a quella di lettere singole (fenomeno di affollamento).
Esame della visione binoculare
Sezione intitolata “Esame della visione binoculare”Eseguire un test di stereopsi (test di stereopsi Titmus, test TNO, ecc.), misurazione dell’ampiezza di fusione, test di Worth a 4 punti, ecc. Nell’ambliopia anisometropica, è coinvolta la soppressione interoculare (interocular suppression) dell’occhio sano, quindi la valutazione della visione binoculare è utile per determinare la strategia terapeutica1). La sensibilità al contrasto è ridotta nelle frequenze spaziali medio-alte, e questa riduzione si estende sia al campo visivo centrale che periferico, distinguendola dall’ambliopia strabica.
Esame del segmento anteriore e del fondo oculare
Sezione intitolata “Esame del segmento anteriore e del fondo oculare”Indispensabile per escludere malattie organiche come causa dell’ambliopia. Eseguire un esame con lampada a fessura e un esame del fondo oculare in midriasi.
Valutazione di anisometropia e aniseiconia
Sezione intitolata “Valutazione di anisometropia e aniseiconia”Quando l’anisometropia supera 1,5 D, si verifica facilmente aniseiconia (differenza di dimensione delle immagini viste dai due occhi). Il grado di aniseiconia degli occhiali correttivi varia notevolmente a seconda del metodo di correzione (occhiali, lenti a contatto), quindi è utile combinare la misurazione dell’aniseiconia (test New Aniseikonia Tests, ecc.) per decidere la strategia terapeutica. La legge di Knapp, secondo cui la correzione con occhiali è vantaggiosa nell’anisometropia assiale e le lenti a contatto in quella refrattiva, è importante per il giudizio1).
Precisione del fotoscreening
Sezione intitolata “Precisione del fotoscreening”Secondo uno studio comparativo tra autorefrattometro e vari fotoscreener, il coefficiente di correlazione intraclasse (ICC) tra il fotoscreener 2WIN e l’autorefrattometro calibrato in condizioni non cicloplegiche era elevato, compreso tra 0,88 e 0,97 per il potere sferico, il potere cilindrico e l’equivalente sferico 9). La differenza tra le misurazioni in cicloplegia e senza cicloplegia (cioè l’ipermetropia latente) tende ad essere piccola negli occhi miopi e grande negli occhi ipermetropi, confermando l’importanza dell’esame sotto cicloplegia per lo screening dell’anisometropia ipermetropica 9).
I bambini hanno un’accomodazione molto forte e gli esami soggettivi o l’autorefrattometria senza cicloplegia non forniscono valori refrattivi accurati. In particolare negli occhi ipermetropi, l’accomodazione tende a sottostimare il grado di refrazione e il grado di anisometropia può variare notevolmente. Misurando dopo aver paralizzato completamente l’accomodazione con atropina (1%) o ciclopentolato (1%), è possibile ottenere il vero valore refrattivo. L’esame refrattivo sotto cicloplegia è essenziale per la diagnosi e la decisione terapeutica dell’anisometropia.
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”L’obiettivo del trattamento dell’ambliopia anisometropica è rendere l’acuità visiva dei due occhi il più possibile uguale 1). La scelta del trattamento si basa sull’età del paziente, sull’acuità visiva e sulla compliance.
5A. Trattamento dell’ambliopia anisometropica
Sezione intitolata “5A. Trattamento dell’ambliopia anisometropica”Uso continuo di occhiali con correzione completa
Sezione intitolata “Uso continuo di occhiali con correzione completa”Il primo passo del trattamento è l’uso continuo di occhiali con correzione completa basato su un esame refrattivo sotto cicloplegia. Il semplice uso continuo degli occhiali migliora in una certa misura l’acuità visiva dell’occhio ambliope. Quando la differenza anisometropica è di circa 2 D, il trattamento con il solo uso degli occhiali è spesso possibile.
In uno studio prospettico del PEDIG, il 27% dei bambini di età compresa tra 3 e 6 anni con ambliopia anisometropica è guarito con la sola correzione con occhiali. È stato ottenuto un miglioramento medio di 0,29 logMAR e il 77% ha mostrato un miglioramento di almeno 0,2 logMAR 3). Dopo la prescrizione degli occhiali, l’attuale approccio standard è quello di osservare l’evoluzione con la sola correzione refrattiva fino a quando l’acuità visiva si stabilizza 5). Si attende il tempo necessario affinché la risposta al trattamento raggiunga un plateau (massimo 30 settimane) prima di iniziare l’occlusione.
Il tasso di successo del trattamento dell’ambliopia dipende dall’età. Uno studio di monitoraggio elettronico della dose di occlusione ha mostrato che il tempo di occlusione necessario per un miglioramento di una linea era di 170 ore nei bambini di 4 anni, 236 ore nei bambini di 6 anni e 490 ore nei bambini di 8 anni 3). Un intervento precoce in giovane età è la chiave per migliorare i risultati e si raccomanda vivamente uno screening precoce prima dei 3 anni 1).
Quando la differenza anisometropica è di 3 D o più, il miglioramento dell’acuità visiva dell’occhio ambliope con il solo uso degli occhiali è spesso limitato. In tal caso, si esegue un nuovo esame refrattivo e, se gli occhiali sono appropriati, si inizia l’occlusione dell’occhio sano.
Terapia occlusiva (patch)
Sezione intitolata “Terapia occlusiva (patch)”Se l’acuità visiva non migliora sufficientemente con il solo uso degli occhiali, si aggiunge l’occlusione dell’occhio sano (patch). Un cerotto adesivo viene applicato direttamente sull’occhio sano, forzando l’uso dell’occhio ambliope.
Durante l’occlusione, è importante utilizzare attivamente l’occhio ambliope, concentrandosi su attività da vicino come la lettura o il disegno. Nell’ambliopia moderata, 2 ore di occlusione al giorno sono efficaci quanto 6 ore 6). Nell’ambliopia grave, 6 ore di occlusione al giorno sono equivalenti all’occlusione quasi totale 7). Iniziare contemporaneamente l’uso di occhiali con correzione completa e l’occlusione dell’occhio sano può causare un forte stress al paziente, quindi si consiglia di abituare prima il paziente agli occhiali e poi prescrivere l’occlusione.
Penalizzazione con atropina
Sezione intitolata “Penalizzazione con atropina”Questo metodo prevede l’instillazione di atropina all’1% nell’occhio sano per provocare una paralisi dell’accomodazione, offuscando la visione da vicino dell’occhio sano e favorendo l’uso dell’occhio ambliope 7). Nell’ambliopia moderata, la sua efficacia è quasi equivalente all’occlusione 7).
Filtro di Bangerter
Sezione intitolata “Filtro di Bangerter”Questo metodo consiste nell’applicare un filtro di Bangerter (traslucido) sulla lente degli occhiali dell’occhio sano. Secondo uno studio PEDIG, dopo 24 settimane di trattamento, la differenza nel miglioramento dell’acuità visiva rispetto all’occlusione era inferiore a 0,5 linee 1). È un’utile alternativa in caso di scarsa compliance all’occlusione.
5B. Scelta del metodo di correzione (anisometropia assiale vs refrattiva)
Sezione intitolata “5B. Scelta del metodo di correzione (anisometropia assiale vs refrattiva)”La scelta del metodo di correzione dipende dalla causa dell’anisometropia.
Anisometropia assiale (dovuta a differenza di lunghezza assiale)
Secondo la legge di Knapp, la distanza al vertice degli occhiali (di solito 12 mm) è vicina al fuoco anteriore dell’occhio e la correzione con occhiali annulla quasi la differenza di ingrandimento dell’immagine retinica. Nell’anisometropia assiale, la correzione con occhiali è vantaggiosa.
Anisometropia refrattiva (dovuta a differenza di potere refrattivo di cornea o cristallino: afachia, dopo chirurgia della cataratta, ecc.)
Le lenti a contatto correggono vicino alla superficie corneale, uscendo dalle condizioni della legge di Knapp, e spesso possono ridurre l’aniseiconia più degli occhiali. Nell’anisometropia refrattiva grave, come l’afachia monolaterale, le lenti a contatto sono la prima scelta.
5C. Anisometropia nell’adulto
Sezione intitolata “5C. Anisometropia nell’adulto”Negli adulti, il problema dell’ambliopia è minore, ma l’aniseiconia può causare affaticamento visivo o disturbi della visione binoculare. Quando la differenza anisometropica supera 1,5 D, l’aniseiconia diventa più evidente; si può considerare il passaggio alle lenti a contatto invece degli occhiali o la prescrizione di occhiali monovision. La chirurgia refrattiva (LASIK, ecc.) negli adulti può essere efficace per migliorare l’anisometropia e ridurre l’aniseiconia 10).
Secondo le linee guida per la chirurgia refrattiva (8ª edizione), l’indicazione per LASIK, SMILE e ICL nell’anisometropia miopica negli adulti è valutata come per altre anomalie refrattive, ma la chirurgia monolaterale comporta un rischio di aniseiconia postoperatoria, pertanto la valutazione preoperatoria dell’aniseiconia e l’informazione del paziente sono obbligatorie 10).
5D. Filtro di Bangerter e trattamento dicottico
Sezione intitolata “5D. Filtro di Bangerter e trattamento dicottico”Il filtro di Bangerter (traslucido) viene applicato sulla lente degli occhiali dell’occhio sano per incoraggiare l’uso dell’occhio ambliope. Nello studio PEDIG, la differenza nel miglioramento dell’acuità visiva dopo 24 settimane rispetto all’occlusione era inferiore a 0,5 linee, rendendolo un’utile alternativa in caso di scarsa compliance all’occlusione 1).
Il trattamento digitale dicottico (binoculare) utilizza un visore VR o un tablet per presentare immagini con contrasto diverso all’occhio ambliope e all’occhio sano, con l’obiettivo di rimuovere la soppressione interoculare 3). Uno studio con il visore Luminopia (72 ore nei bambini) ha mostrato un miglioramento dell’acuità visiva di 0,15 logMAR 3). Tuttavia, al momento le evidenze non superano quelle della terapia occlusiva convenzionale 1).
Protocollo pratico dell’occlusione
La durata giornaliera dell’occlusione è determinata dalla gravità dell’ambliopia 1).
| Gravità dell’ambliopia | Durata raccomandata dell’occlusione | Base di evidenza |
|---|---|---|
| Ambliopia moderata (20/40–20/80) | 2 ore al giorno | PEDIG ATS 2B: 2 h = effetto di 6 h (I+, raccomandazione forte) |
| Ambliopia grave (20/100 o peggio) | 6 ore al giorno | PEDIG ATS 2A: 6 h ≈ occlusione a tempo pieno (I+, raccomandazione forte) |
| Casi con scarsa risposta al trattamento | Aumento (2→6 ore) | PEDIG ATS 15: Miglioramento aggiuntivo con l’aumento (I+) |
Il metodo standard di occlusione è l’applicazione diretta di un cerotto adesivo opaco sull’occhio sano. Le coperture in tessuto per occhiali sono traslucide e meno efficaci, quindi non raccomandate. Durante l’occlusione, svolgere attività che utilizzano attivamente l’occhio ambliope (lettura, coloritura, lavori da vicino) aumenta l’efficacia1).
Il periodo di sensibilità visiva è generalmente considerato fino a circa 8 anni di età. Iniziando il trattamento entro questo periodo, ci si può aspettare un buon recupero dell’acuità visiva. Tuttavia, non si deve rinunciare al trattamento a causa dell’età, poiché alcuni pazienti mostrano una certa risposta anche dopo il periodo di sensibilità. In caso di scoperta tardiva, grande anisometropia o scarsa compliance al trattamento, un buon sviluppo visivo potrebbe non essere raggiunto. La diagnosi precoce e il trattamento precoce sono i principi più importanti.
6. Fisiopatologia e meccanismi dettagliati di insorgenza
Sezione intitolata “6. Fisiopatologia e meccanismi dettagliati di insorgenza”Accomodazione binoculare e anisometropia
Sezione intitolata “Accomodazione binoculare e anisometropia”L’accomodazione di entrambi gli occhi avviene in uguale misura (legge di Hering). Il punto di partenza dell’accomodazione è il valore refrattivo di entrambi gli occhi sotto paralisi accomodativa. In caso di anisometropia, un occhio non ottiene mai una messa a fuoco ottimale. Nell’ipermetropia anisometropica, l’occhio più ipermetrope non riesce a mettere a fuoco né da lontano né da vicino e non riceve un’immagine nitida durante il periodo di crescita.
La legge di Hering sull’accomodazione uguale significa che entrambi gli occhi mostrano una risposta accomodativa uguale a uno stimolo accomodativo condiviso. Nell’occhio anisometropico, quando l’accomodazione si fissa a una distanza in cui l’occhio dominante (più vicino all’emmetropia) mette a fuoco comodamente, l’occhio ambliope forma continuamente un’immagine retinica fuori fuoco ottimale. Questo continuo deterioramento dell’immagine retinica ostacola lo sviluppo visivo e costituisce la base fisiopatologica dell’ambliopia3).
Differenza tra anisometropia assiale e anisometropia refrattiva
Sezione intitolata “Differenza tra anisometropia assiale e anisometropia refrattiva”L’anisometropia assiale è causata da una differenza nella lunghezza assiale, mentre l’anisometropia refrattiva è causata da una differenza nel potere refrattivo della cornea o del cristallino. Questa distinzione influenza direttamente la scelta del metodo di correzione.
Secondo la legge di Knapp, nell’anisometropia assiale, se il secondo punto principale della lente degli occhiali coincide con il fuoco anteriore dell’occhio, la dimensione dell’immagine retinica è uguale a quella di un occhio normale. D’altra parte, nell’anisometropia refrattiva, l’aniseiconia persiste con la correzione con occhiali, quindi le lenti a contatto sono più adatte.
La differenziazione clinica dell’anisometropia viene effettuata con i seguenti metodi.
- Biometria (misurazione della lunghezza assiale) : Misurazione della lunghezza assiale di entrambi gli occhi con IOL Master, Lenstar, ecc., e verifica della differenza destra-sinistra (di solito 1 mm di differenza corrisponde a circa 3 D di differenza refrattiva).
- Misurazione del potere refrattivo corneale: valutazione dell’asimmetria della curvatura corneale tra i due occhi mediante cheratometria e topografia corneale.
- Scomposizione della differenza di potere refrattivo: scomposizione dell’anisometropia totale in fattore corneale, fattore lenticolare e fattore di lunghezza assiale per identificare il fattore principale.
- Misurazione comparativa dell’aniseiconia con occhiali e lenti a contatto: misurazione dell’aniseiconia in diverse condizioni di correzione mediante test come il New Aniseikonia Test.
La distinzione tra anisometropia assiale e refrattiva è importante anche nel trattamento dell’ambliopia. Nell’anisometropia assiale, la correzione con occhiali applica la regola di Knapp, minimizzando l’aniseiconia. Pertanto, la correzione completa con occhiali per il trattamento dell’ambliopia è più facile da mantenere, con il vantaggio di una maggiore compliance.
Modificazioni neuropatologiche dell’ambliopia
Sezione intitolata “Modificazioni neuropatologiche dell’ambliopia”Se durante il periodo di sensibilità dello sviluppo visivo l’immagine retinica di un occhio è sfocata, lo sviluppo dei neuroni della corteccia visiva corrispondenti a quell’occhio viene compromesso.
Soppressione interoculare e disturbi della visione binoculare
Sezione intitolata “Soppressione interoculare e disturbi della visione binoculare”La fisiopatologia dell’ambliopia anisometropica coinvolge, oltre all’effetto diretto della sfocatura dell’immagine retinica, la soppressione interoculare proveniente dall’occhio sano 1). La sensibilità al contrasto è ridotta nelle frequenze spaziali medio-alte, e questa riduzione si estende sia al campo visivo centrale che a quello periferico. Questo punto differisce dall’ambliopia strabica, che presenta un deficit solo nel campo visivo centrale.
L’ambliopia anisometropica è associata a un errore refrattivo nel 46-79% di tutte le ambliopie, e il 19-50% di esse sono di tipo misto con concomitante strabismo 1). Il grado di soppressione interoculare può essere quantificato dalla dimensione e profondità dello scotoma di soppressione, utile per monitorare l’effetto del trattamento dell’ambliopia (rimozione della soppressione, recupero della sensibilità al contrasto).
Base neuromorfologica
Sezione intitolata “Base neuromorfologica”Se durante il periodo di sensibilità visiva (periodo critico) l’immagine retinica rimane costantemente sfocata, le colonne di dominanza oculare corrispondenti all’occhio ambliope nella corteccia visiva primaria (V1) si restringono, mentre le aree corticali dominate dall’occhio sano si espandono relativamente. Questo cambiamento è stato stabilito in esperimenti animali e confermato nell’uomo da studi di fMRI 3). È stato dimostrato che il trattamento (occlusione, atropina) inverte i cambiamenti plastici delle colonne di dominanza oculare e ripristina la rappresentazione corticale dell’occhio ambliope. Questa neuroplasticità persiste in una certa misura anche negli adulti, costituendo la base biologica per gli interventi terapeutici nell’ambliopia dell’adulto 3).
Mukit et al. (2023) hanno riportato il caso di una bambina di 6 anni con grave ambliopia anisometropica (-17,50 D) dovuta a megaloftalmo unilaterale associato a neurofibromatosi di tipo 1 (NF1) 2). La lunghezza assiale presentava una marcata differenza di 22 mm e 27 mm tra i due occhi e, poiché non era stato effettuato un precoce consulto oftalmologico, al momento della scoperta l’acuità visiva dell’occhio ambliope era ridotta a percezione luminosa e la stereopsi era completamente scomparsa.
7. Ricerche recenti e prospettive future (rapporti in fase di ricerca)
Sezione intitolata “7. Ricerche recenti e prospettive future (rapporti in fase di ricerca)”Trattamento digitale dicottico
Sezione intitolata “Trattamento digitale dicottico”Questo metodo di trattamento consiste nel presentare immagini con contrasto o contenuto diverso a ciascun occhio, incoraggiando l’uso dell’occhio ambliope 3). Vengono testati giochi e video con visori VR o tablet.
Halicka et al. (2021) hanno riportato che un adulto di 22 anni con ambliopia anisometropica ha eseguito 44 ore di addestramento dicottico in ambiente VR, e l’acuità visiva corretta dell’occhio ambliope è migliorata da 0,05 a 0,5 4). Inoltre, attraverso l’addestramento è stata gradualmente acquisita la stereopsi, e la fMRI ha mostrato cambiamenti nei pattern di attività della corteccia visiva. Un anno dopo la fine dell’addestramento, l’acuità visiva di 0,4 è stata mantenuta.
Xiao (Luminopia) et al. hanno riportato un miglioramento dell’acuità visiva di 0,15 logMAR dopo 72 ore di utilizzo del visore nei bambini 3). Anche negli adulti con ambliopia anisometropica è stato riportato un miglioramento dell’acuità visiva di 0,15 logMAR (una riga di miglioramento ogni 27 ore) nel gruppo di trattamento dicottico 3).
Non è ancora chiaro se il trattamento dicottico sia superiore all’occlusione tradizionale 3). Halicka et al. hanno riportato che un adulto di 22 anni con ambliopia anisometropica ha eseguito 44 ore di addestramento dicottico in ambiente VR, e l’acuità visiva corretta dell’occhio ambliope è migliorata da 0,05 a 0,5, con acquisizione graduale della stereopsi 4).
Possibilità di trattamento per l’ambliopia negli adulti
Sezione intitolata “Possibilità di trattamento per l’ambliopia negli adulti”Tradizionalmente, l’ambliopia negli adulti dopo il periodo di sensibilità visiva era considerata difficile da trattare. Tuttavia, studi su animali e umani hanno dimostrato che una certa plasticità delle vie visive persiste dopo il periodo di sensibilità 4).
L’apprendimento percettivo, l’addestramento anti-soppressione e l’addestramento dicottico in ambiente VR sono stati testati in adulti ambliopi, e sono stati riportati miglioramenti dell’acuità visiva e della stereopsi 3)4). Sono necessarie ulteriori ricerche sulla stabilità a lungo termine degli effetti e sul confronto con i trattamenti esistenti.
Halicka et al. (2021) hanno riportato che un adulto di 22 anni con ambliopia anisometropica ha eseguito 44 ore di addestramento dicottico in ambiente VR, e l’acuità visiva corretta dell’occhio ambliope è migliorata da 0,05 a 0,5 4). Inoltre, attraverso l’addestramento è stata gradualmente acquisita la stereopsi, e la fMRI ha mostrato cambiamenti nei pattern di attività della corteccia visiva. Un anno dopo la fine dell’addestramento, l’acuità visiva di 0,4 è stata mantenuta 4).
Terapia adiuvante farmacologica
Sezione intitolata “Terapia adiuvante farmacologica”Sono stati riportati tentativi di potenziare l’effetto del trattamento dell’ambliopia combinando levodopa (precursore della dopamina) con l’occlusione. È in corso uno studio randomizzato controllato multicentrico del PEDIG.
Trattamento dopo il periodo di sensibilità (7-17 anni)
Sezione intitolata “Trattamento dopo il periodo di sensibilità (7-17 anni)”Nello studio PEDIG (ATS 3), il 25-23% dei bambini di età compresa tra 7 e 17 anni non trattati in precedenza e sottoposti solo a correzione con occhiali per 24 settimane ha ottenuto un miglioramento dell’acuità visiva di 0,2 logMAR o superiore 8). Quando è stata aggiunta un’occlusione di 2-6 ore, il 53% del gruppo di 7-12 anni è migliorato di 0,2 logMAR o più. Questo risultato smentisce la vecchia convinzione che il trattamento sia limitato al periodo sensibile (fino a 8 anni) e dimostra che non si deve rinunciare al trattamento a causa dell’età 1).
Anche per i casi di ambliopia scoperti dopo l’ingresso a scuola (8-12 anni), lo standard moderno raccomanda un intervento terapeutico attivo, basato sui dati dello studio PEDIG 1).
Gestione della compliance e supporto familiare
Sezione intitolata “Gestione della compliance e supporto familiare”La compliance al trattamento dell’ambliopia (tempo di occlusione effettivo / tempo di occlusione prescritto) è in media inferiore al 50% e diminuisce all’aumentare della durata prescritta. In particolare, un’occlusione superiore a 6 ore ha un grande impatto sulla vita quotidiana del bambino, e la cooperazione della famiglia e la creazione di un sistema di supporto sono fondamentali per il successo del trattamento 3).
Le misure pratiche per migliorare la compliance includono:
- Motivazione: visualizzazione degli obiettivi di miglioramento dell’acuità visiva (scheda/grafico dell’acuità visiva)
- Piano di attività: concretizzazione di attività che utilizzano attivamente l’occhio ambliope durante l’occlusione (lettura, giochi, lavoretti)
- Introduzione graduale: iniziare con 1 ora, poi aumentare il tempo in base all’adattamento
- Monitoraggio elettronico: i sensori di misurazione dell’occlusione (dose-monitor) sono per la ricerca, ma la registrazione su calendario a casa è un’utile alternativa
- Visite regolari: controllo dell’acuità visiva e aggiustamento della prescrizione ogni 2-3 mesi. Dopo la stabilizzazione dell’acuità, riduzione graduale 1)
Il trattamento dell’ambliopia richiede spesso un lungo periodo (da mesi ad anni). L’educazione e il supporto continui del paziente e dei genitori sono importanti per prevenire l’abbandono del trattamento e le recidive dopo la sospensione. Il tasso di recidiva dell’ambliopia è di circa il 24% entro un anno dalla sospensione del trattamento 3). Dopo la fine del trattamento, si raccomanda di controllare l’acuità visiva ogni 3-6 mesi per almeno un anno 1). In caso di recidiva, la risposta al ritrattamento è spesso buona, quindi la diagnosi precoce e il reintervento precoce migliorano la prognosi.
8. Riferimenti
Sezione intitolata “8. Riferimenti”-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
-
Meier K, Tarczy-Hornoch K. Recent treatment advances in amblyopia. Annu Rev Vis Sci. 2022.
-
Halicka J, Bittsansky M, Sivak S, et al. Virtual reality visual training in an adult patient with anisometropic amblyopia: visual and functional magnetic resonance outcomes. Vision. 2021;5(2):22.
-
Pediatric Eye Disease Investigator Group. Treatment of anisometropic amblyopia in children with refractive correction. Ophthalmology. 2006;113:895-903.
-
Pediatric Eye Disease Investigator Group. A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology. 2003;110:2075-2087.
-
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs. patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120:268-278.
-
Pediatric Eye Disease Investigator Group. Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch Ophthalmol. 2005;123:437-447.
-
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. doi:10.1186/s12886-024-03394-0
-
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
