屈光性因素导致的像不等

不等像视
1. 什么是不等像视?
Section titled “1. 什么是不等像视?”不等像视是指用双眼看物体时,每只眼睛所看到的像的大小或形状不同的状态。
视觉空间感知到的像主要由视网膜像决定,而视网膜像受角膜和晶状体各面的屈光力、前房深度、结点位置等复杂屈光因素以及眼轴长度的影响。该像投射到的视网膜区域分布的感光细胞数量等解剖因素,以及集合等复杂神经机制的参与,在视觉中枢被感知,并作为投影到视觉空间的像(眼像)被把握。
传统上认为,超过5%的影像不等会导致双眼融合障碍,引起视疲劳,如果程度加重,立体视觉会被破坏5)。双眼视觉功能受损时,会引起视疲劳和头痛。
流行病学与发病情况
Section titled “流行病学与发病情况”影像不等很少单独发生,常伴随屈光参差(两眼屈光度差异)出现。尤其在以下情况下容易成为问题:
- 单眼白内障手术后:引起高度屈光参差的典型情况
- 屈光参差性弱视治疗后:佩戴完全矫正眼镜时影像不等变得明显
- 屈光矫正手术后:当两眼间出现屈光差异时
- 眼内透镜植入后:术后屈光差异导致影像不等
- 视网膜前膜和黄斑水肿:视网膜变形引起的局部影像不等(视物变形)
眼镜片通常放置在角膜顶点前方12毫米处,因此会产生放大效应。当试图完全矫正两眼不同的屈光度(屈光参差)时,通过眼镜片看到的影像大小差异(影像不等)会引起视疲劳、头痛、复视和空间感知异常等症状。但在儿童中,由于存在强烈的感觉适应,通常可以完全矫正。
影像不等的定量
Section titled “影像不等的定量”影像不等以百分比(%)表示。根据两眼所见影像大小(面积)的差异计算。垂直经线的差异称为垂直影像不等,水平经线的差异称为水平影像不等,分别评估各经线方向很重要。等向性影像不等指所有经线均匀的放大率差异,而经线性影像不等指仅在特定经线方向出现放大率差异8)。
眼镜放大率(SM)表示为以下两个因子的乘积8):
- 形状因子:由镜片中心厚度、折射率和前表面曲率半径决定的放大率
- 屈光力因子:由镜片顶点距离和后顶点屈光力决定的放大率
通过调整这两个因子,可以在眼镜处方中设计最小化影像不等的方案。隐形眼镜的屈光力因子接近1,因此与眼镜相比,对影像放大率的影响较小6)。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”不等像视的症状根据不等像视的程度(%)分阶段出现。
严重程度与症状的对应
Section titled “严重程度与症状的对应”| 不等像视的程度 | 主要症状 |
|---|---|
| 5%以下 | 无症状(生理范围内) |
| 超过5%至低于7% | 眼疲劳、头痛、复视、融合障碍 |
| 7%以上 | 双眼视觉和融合不能,立体视觉破坏 |
不等像视的主观症状往往模糊,患者可能主诉“眼睛疲劳”或“头痛”而非“看不清”。不少病例是在以眼疲劳为主诉就诊的患者进行详细检查时首次发现的。
主要自觉症状如下。
- 视疲劳:近距离工作和阅读时易疲劳
- 头痛:眼周及颞部的钝痛
- 复视和异常空间感:5%~7%以上易发生
- 立体视觉障碍:高度不等像视时深度感丧失
- 恶心和呕吐:可能伴随高度不等像视
经线不等像视引起的特异症状
Section titled “经线不等像视引起的特异症状”使用柱面透镜矫正时,可能因经线不等像视引起异常空间感。可能出现地面倾斜感、物体倾斜感和空间扭曲感这两种异常空间感混合存在的情况。水平方向的经线不等像视使地面看起来倾斜,垂直方向的经线不等像视使物体或空间看起来倾斜。这些可通过调整柱面透镜的度数或轴位来处理。
症状的客观评估与患者QOL
Section titled “症状的客观评估与患者QOL”尚未建立不等像视特有的症状评分,但临床上,包括阅读困难、立体感消失和晕车样感觉在内的多种症状会影响患者QOL。白内障术后发生的不等像视,由于可进行术前术后比较,患者的主观负担更容易显现10)。尤其是老年人,对处方变更的适应较慢,症状固定的风险较高。也曾尝试使用视疲劳评分(如改良的集合不足症状调查表)进行症状量化9),但目前尚未建立经过验证的不等像视专用评分。
3. 原因与风险因素
Section titled “3. 原因与风险因素”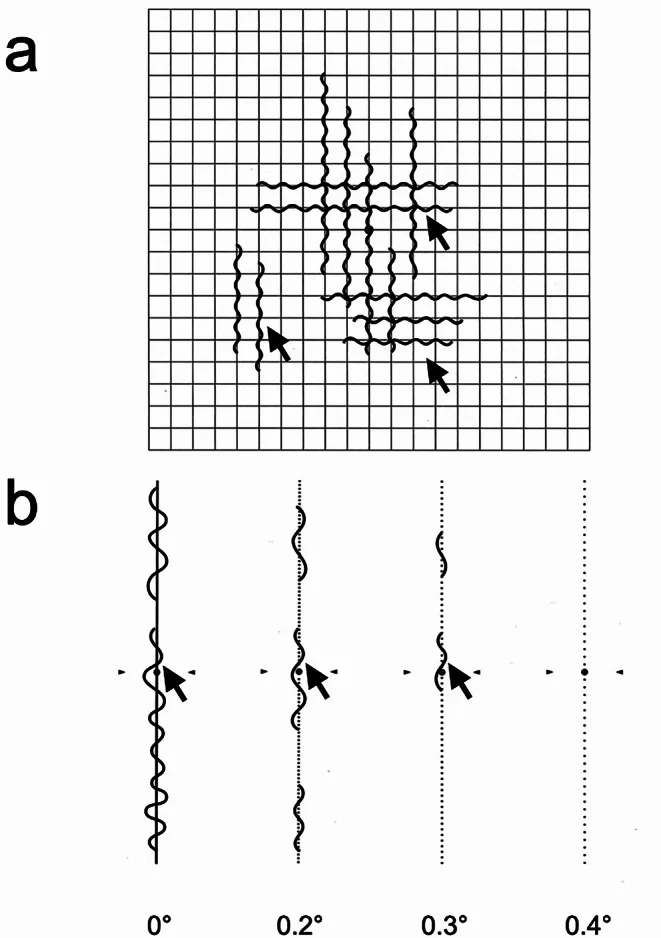
不等像视的原因大致分为三类:屈光性因素、解剖学因素和神经机制。
光学和解剖学因素
Section titled “光学和解剖学因素”轴性因素导致的像不等
临床原因(按屈光参差类型分类)
Section titled “临床原因(按屈光参差类型分类)”| 分类 | 原因 | 矫正方法的选择 |
|---|---|---|
| 轴性屈光参差 | 眼轴长度左右差异(先天性、老化等) | 眼镜矫正有利 |
| 屈光性屈光参差 | 角膜/晶状体屈光力差异(无晶状体、白内障术后等) | 隐形眼镜或屈光手术有利 |
| 混合性屈光参差 | 轴性与屈光性混合 | 需个体评估 |
| 视网膜性(局部性) | 视网膜前膜、黄斑水肿、中心性浆液性脉络膜视网膜病变等 | 优先治疗原发病 |
不等像视的流行病学
Section titled “不等像视的流行病学”关于不等像视确切患病率的数据有限。在完全矫正眼镜的成人人群中,临床上有意义的不等像视(通常为3-5%以上)的发生率估计为百分之几。针对白内障术后患者的研究报告称,术后自觉不等像视的患者显著增加10),尤其是在单眼手术后残余屈光参差较大时风险更高。约80%的视网膜前膜患者出现视物变形,其中相当一部分伴有局部不等像视11)。
单眼白内障术后,当术眼与对侧眼的屈光差超过1.5D时,不等像视容易成为问题。Toric IOL术后轴位偏移(30度以上)不仅会丧失矫正效果,还会导致经线性不等像视增大1)。屈光矫正手术(LASIK、SMILE等)后,如果单眼手术或双眼矫正量存在差异,也可能出现不等像视8)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”不等像视的诊断需要专门检查来定量测量双眼像大小的差异。有以下四种主要测量方法。
| 检查方法 | 原理/方法 | 特点 |
|---|---|---|
| Pola test | 用偏振滤光片分离左右眼图像。显示相互面对的U形图形,比较大小。 | 简便。使用偏振眼镜。1级表示3.5%的影像不等,2级以上会干扰双眼视觉。 |
| 大型弱视镜法 | 在测量影像不等的同时,还可进行同时视、融合范围、立体视等检查。 | 可全面评估双眼视觉功能。 |
| 相位差 haploscope(相位差视轴计) | 将半月形图像以直线部分相对的方式投射到前方屏幕上,比较左右半月形的大小。 | 使用半月形图像进行精确测量。可在接近日常视觉的状态下进行评估。 |
| New Aniseikonia Tests | 用红绿眼镜分离左右眼。使用No.0~24(1′~24′)的半月形图形,定量测量1%~24%的影像不等(No.1′~24′中绿色半月依次增大1%~24%)。 | 测量范围广(1%~24%),定量精度高。临床广泛普及。 |
检查步骤与注意事项
Section titled “检查步骤与注意事项”影像不等的测量原则上应在进行适当的屈光矫正(眼镜或隐形眼镜)后进行。由于矫正状态会影响影像不等的程度,分别测量戴眼镜和戴隐形眼镜时的数值有助于确定诊断和治疗方案。
此外,在诊断影像不等的同时评估双眼视觉功能(同时视、融合范围、立体视),可以全面了解其与症状的关系5)。相位差视轴计具有在接近日常视觉的状态下同时评估斜视角、视网膜对应、抑制、融合、立体视和影像不等的优点5)。
New Aniseikonia Tests 在明室、检查距离40厘米下进行。屈光矫正后,屈光不正较大的眼睛佩戴红色滤光片,较小的眼睛佩戴绿色滤光片。当红色和绿色半月形图形看起来大小相同时的编号数字即为不等像视的百分比值,可以1%为单位进行测量。
视物变形的定量(M-图表)
Section titled “视物变形的定量(M-图表)”对于由视网膜前膜、黄斑变性等引起的局部性不等像视(视物变形),M-图表非常有用。它由19条点线组成,点间距为0.2°至2.0°,患者认为“看起来是直线”的最小点间距记录为视物变形评分,是一种定量检查方法11)。与Amsler图表定性(判断是否存在波浪或扭曲)相比,M-图表的特点是能够将纵向和横向的评分数值化,用于术前术后的随访和治疗效果评估。
眼镜度数设计中的不等像视计算
Section titled “眼镜度数设计中的不等像视计算”眼镜处方时不等像视的预测计算可按以下步骤进行:
- 确认每只眼睛的矫正度数、顶点距离和镜片设计参数(前表面曲率、中心厚度、折射率)。
- 计算每只眼睛的形状因子和功率因子,并求出各自的放大率。
- 计算双眼之间的放大率差异百分比。
- 如果计算值超过5%,考虑更改矫正方法(改用隐形眼镜或调整顶点距离)。
使用复曲面镜片时,该计算变得更加复杂,需要针对每个子午线进行单独计算8)。
不等像视的主要测量方法有四种:①Pola测试(用偏振滤光片比较U形图形的大小)、②大型弱视镜(同时测量不等像视和评估双眼视功能)、③相位差 haploscope(比较半月形图像的大小,可进行接近日常视力的评估)、④New Aniseikonia Tests(用红绿眼镜以1%的增量定量1-24%)。所有方法都基于光学分离双眼图像并比较左右大小的原理。New Aniseikonia Tests 测量范围广,在临床中应用最广泛。由于结果会因矫正状态(眼镜或隐形眼镜)而变化,因此在每种状态下进行测量很重要。
5. 标准治疗方法
Section titled “5. 标准治疗方法”目前尚未确立不等像视的根治性治疗方法。治疗的目标是通过选择屈光矫正方法,将不等像视控制在允许限度内(5%以下)。
等像镜是一种通过放大较小眼睛的图像来光学矫正不等像视的镜片。然而,等像镜的放大倍率有限,且镜片会变得极厚而不实用,因此尚未商业化。因此,在屈光矫正中,注意将不等像视最小化或控制在可接受范围内非常重要。
矫正方法的选择(根据屈光参差类型优化)
Section titled “矫正方法的选择(根据屈光参差类型优化)”为最小化不等像视,根据屈光参差的类型(轴性或屈光性)选择矫正方法非常重要。
轴性屈光参差(主要由眼轴长度差异引起)
框架眼镜矫正有利。根据Knapp定律,将矫正镜片置于眼睛的前焦点处可几乎消除像倍率差异。由于框架眼镜的顶点距离通常接近Knapp定律的条件,因此轴性屈光参差可通过框架眼镜矫正将不等像视降至最小6)。
屈光性屈光参差(主要由角膜或晶状体屈光力差异引起)
隐形眼镜或屈光手术矫正有利。隐形眼镜在比前焦点更靠近角膜的位置进行矫正,因此与框架眼镜相比,可减小像倍率差异6)。在高度屈光性屈光参差(如单眼白内障术后)的情况下,隐形眼镜通常是首选。
此外,在不等像视成为问题的病例中,可以改用隐形眼镜矫正,或配戴单眼视框架眼镜(根据近视度数较弱或远视度数较强的眼睛决定另一只眼睛的度数,使另一只眼睛保持近视)。
经线不等像视的处理
当柱镜矫正导致经线不等像视成为问题时,可采取以下措施:
- 降低柱镜度数(残余散光增加可能导致视力下降)。
- 将柱镜轴位移至180度或90度方向(最好在15度以内)。
- 设置较短的顶点距离。
上述①和②中,残余散光增加可能导致框架眼镜视力下降,因此需在考虑视力与佩戴舒适度之间的权衡关系后,根据具体病例进行调整。
白内障术后不等像视的管理方案
Section titled “白内障术后不等像视的管理方案”以下为单眼白内障手术后出现不等像视时的处理顺序10)4)。
| 步骤 | 处理内容 |
|---|---|
| ①术后屈光评估 | 3~4周后测量屈光。残余屈光参差≤1.5D时尝试眼镜矫正。 |
| ②尝试眼镜矫正 | 轴性屈光参差成分可通过眼镜代偿。不等像视≤5%时继续戴镜。 |
| ③改用隐形眼镜 | 屈光性屈光参差成分较大时,隐形眼镜更有利。比眼镜更能减轻不等像视。 |
| ④对侧眼白内障手术 | 若对侧眼也有白内障,考虑对侧眼手术以消除屈光差异。 |
| ⑤度数调整/IOL更换 | 若术后不等像视严重且无法矫正,考虑IOL度数更换手术。 |
预防白内障术后不等像视的关键在于术前双眼屈光评估和目标屈光度的设定。成人白内障PPP建议单眼手术时将残余屈光目标设定为与健眼屈光度一致4)。
治疗策略总结
Section titled “治疗策略总结”| 屈光参差类型 | 推荐矫正方法 | 备注 |
|---|---|---|
| 轴性屈光参差 | 眼镜矫正 | 根据Knapp定律消除放大率差异 |
| 屈光性屈光参差(轻度) | 隐形眼镜矫正或眼镜 | 调整顶点距离也有效 |
| 屈光性屈光参差(高度:白内障术后等) | 隐形眼镜为首选 | 眼镜会加重不等像视 |
| 视网膜性不等像视 | 原发病(如黄斑前膜)的治疗 | 通常不能完全消除 |
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”双眼视网膜像差异的产生机制
Section titled “双眼视网膜像差异的产生机制”不等像视的根本原因是双眼视网膜像的大小和形状差异。导致这种差异的因素可归纳如下。
屈光性因素
角膜曲率、晶状体各面的屈光力、前房深度、结点位置的双眼差异,直接影响视网膜上成像的放大率。屈光力较强的眼睛,视网膜像往往较小(缩小)。在眼镜矫正中,镜片与眼睛的相对位置(顶点距离)会改变像的放大率,因此眼镜矫正本身可能增加或减少不等像视。
轴性因素(Knapp定律)
眼轴较长的眼睛,视网膜被拉伸,即使视网膜像大小相同,感光细胞覆盖的范围更广,因此感知到的像更大。反之,眼轴较短的眼睛,感知到的像更小。
Knapp定律指出,当矫正镜片置于眼睛的前焦点位置时,镜片的放大效应为零。眼镜镜片的位置大致满足这一条件,因此眼镜矫正不会影响轴性屈光参差引起的视网膜像放大率差异,由轴性屈光参差导致的不等像视在佩戴眼镜时几乎可以消除。
解剖学因素
视网膜感光细胞的密度并不均匀。即使视网膜像面积相同,如果双眼动员的感光细胞数量不同,视觉中枢感知到的像大小也会产生差异。视网膜前膜或黄斑水肿引起的视网膜变形会导致感光细胞局部密度变化,从而引起局部不等像视(视物变形)。
神经机制
双眼融合需要视觉中枢进行复杂的信息整合。当双眼像差异较大时,中枢的融合处理会失败,导致眼疲劳、复视和立体视觉障碍。差异超过5%时开始出现融合障碍,超过7%时融合完全不可能。
屈光性屈光参差佩戴眼镜会加重不等像视的原因
Section titled “屈光性屈光参差佩戴眼镜会加重不等像视的原因”隐形眼镜在眼睛前焦点更靠近角膜面的位置进行矫正。在这种情况下,由于不符合Knapp定律的条件,即使是屈光性屈光参差,也会对像倍率产生影响,与眼镜相比,通常可以减小不等像视。这就是“屈光性屈光参差适合使用隐形眼镜”的光学依据。
另一方面,在轴性屈光参差中使用隐形眼镜时,Knapp定律的条件不再成立,与戴眼镜时相比,不等像视可能会增大。因此,准确鉴别轴性和屈光性屈光参差直接关系到最佳矫正方法的选择。
在儿童中,在双眼视觉发育的敏感期内,容易发生对不等像视的感觉适应,即使存在高度屈光参差,也常常能接受完全矫正。而成人感觉适应的能力下降,当突然出现不等像视时(如白内障手术后),症状容易显现。
融合机制与不等像视阈值
Section titled “融合机制与不等像视阈值”为了维持双眼融合,双眼的视网膜像在大小、形状和对比度上必须保持一定的相似性。当不等像视增大时,视觉皮层中双眼对应神经元的双眼反应下降,眼间抑制占优势,融合被破坏。
虽然历史上提出了5%的阈值,但实际上个体差异很大,从2-3%就抱怨视疲劳的患者,到8%仍无症状的患者都有8)。维持融合的能力也依赖于调节储备、辐辏幅度和立体视觉能力,当这些功能下降时(如疲劳、老花眼),对不等像视的耐受性趋于降低。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”在不等像视领域,以下研究和开发正在推进。
基于计算机的不等像视测量法
Section titled “基于计算机的不等像视测量法”传统的检查器具(如New Aniseikonia Tests等)使用模拟视标,但利用计算机或数字屏幕的定量测量系统正在开发中。有报告称,使用平板电脑的不等像视定量法与常规方法具有良好的相关性,有望作为门诊简便检查工具投入实用。
LASIK和ICL中的不等像视管理
Section titled “LASIK和ICL中的不等像视管理”在LASIK、ICL等屈光矫正手术中,术前屈光参差较大的患者术后可能出现不等像视问题。人们认识到术前评估不等像视并制定手术计划以最小化术后双眼屈光差的重要性1)。特别是单眼手术时,在预测术后不等像视的基础上进行知情同意非常重要。飞秒激光弧形切开(FLACS-AK)的5年结果显示,术前散光术后稳定在0.55 D3)。
白内障术后IOL度数优化算法
Section titled “白内障术后IOL度数优化算法”对于高度屈光参差的白内障患者,将健眼屈光状态与术后目标屈光度联动的IOL度数优化算法的研究正在进展中。提示考虑不等像视设定术后屈光目标有助于改善视功能和生活质量。
光学数字矫正技术
Section titled “光学数字矫正技术”利用增强现实(AR)技术和电子图像矫正技术实时调整双眼图像大小的尝试也处于研究阶段。未来可能作为等像镜的替代品,但目前尚未达到临床应用。
视网膜性不等像视的外科干预
Section titled “视网膜性不等像视的外科干预”对于由视网膜前膜、黄斑裂孔、黄斑水肿引起的视网膜性不等像视,进行玻璃体手术剥离膜或治疗。膜剥离可能改善视物变形和不等像视,但改善可能不完全或术后出现新症状,因此对患者的解释很重要2)。
8. 参考文献
Section titled “8. 参考文献”-
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
-
Matoba R, Morizane Y. Epiretinal membrane: an overview and update. Jpn J Ophthalmol. 2024;68(6):603-613. doi:10.1007/s10384-024-01091-x
-
Pham TMK, Nguyen XH, Pham TTT, Hoang TT. Five years follow-up outcomes of femtosecond laser-assisted cataract surgery on patients with preexisting corneal astigmatism. Int Med Case Rep J. 2025;18:373-379.
-
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.
-
Jin T, Yu L, Li J, Zhou Y. Refractive outcomes of toric intra-ocular lens implantation in cases of high posterior corneal astigmatism. Indian J Ophthalmol. 2023;71(8):2967-71. doi:10.4103/IJO.IJO_3385_22
-
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
-
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
-
Scheiman M, Kulp MT, Cotter SA, et al. Interventions for convergence insufficiency: A network meta-analysis. Cochrane Database Syst Rev. 2020;12:CD006768.
-
Venter JA, Pelouskova M, Collins BM, Schallhorn SC, Hannan SJ. Visual outcomes and patient satisfaction in 9366 eyes using a refractive segmented multifocal intraocular lens. J Cataract Refract Surg. 2013;39(10):1477-1484. doi:10.1016/j.jcrs.2013.03.035
-
Mukit FA, Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.
