เมื่อความแตกต่างของขนาดหรือรูปร่างของภาพระหว่างสองตามากกว่า 5% จะเกิดอาการล้าตา และความผิดปกติของการรวมภาพ และที่ 7% ขึ้นไปจะไม่สามารถรวมภาพได้
สายตาต่างกันแบบแกน → การแก้ไขด้วยแว่นตาได้เปรียบ (กฎของแนปป์), สายตาต่างกันแบบหักเห → คอนแทคเลนส์หรือการผ่าตัดแก้ไขสายตาได้เปรียบ
ในกรณีสายตาต่างกันมากหลังการผ่าตัดต้อกระจก ภาพไม่เท่ากันหลังผ่าตัดมักเป็นปัญหา และการประเมินก่อนผ่าตัดมีความสำคัญ
เลนส์ปรับภาพเท่ากันมีประสิทธิภาพในทางทฤษฎีแต่ยังไม่มีการนำมาใช้จริง การเลือกวิธีการแก้ไขที่เหมาะสมที่สุดคือหัวใจของการรักษา
การทดสอบภาพไม่เท่ากันแบบใหม่ (NAT) วัดตั้งแต่ 1% ถึง 24% โดยเพิ่มขึ้นครั้งละ 1% วิธีการเปรียบเทียบรูปครึ่งวงกลมด้วยแว่นตาสีแดง-เขียวเป็นมาตรฐานทางคลินิก
ภาพไม่เท่ากัน (aniseikonia) คือภาวะที่ขนาดหรือรูปร่างของภาพที่ตาแต่ละข้างมองเห็นแตกต่างกันเมื่อมองวัตถุด้วยตาทั้งสองข้าง
ภาพที่รับรู้ในปริภูมิการมองเห็น ถูกกำหนดโดยปัจจัยการหักเหแสงที่ซับซ้อน เช่น กำลังหักเหของแต่ละผิวของกระจกตา และเลนส์ตา ความลึกของช่องหน้าม่านตา ตำแหน่งของจุดโนดัล และความยาวแกนลูกตา และส่วนใหญ่ขึ้นอยู่กับภาพบนจอประสาทตา (retinal image) ที่เกิดขึ้นบนจอประสาทตา ภาพดังกล่าวได้รับอิทธิพลจากปัจจัยทางกายวิภาค เช่น จำนวนเซลล์รับแสง ในส่วนของจอประสาทตา ที่ภาพถูกฉายลง และกลไกทางประสาทที่ซับซ้อน เช่น การหุบเข้ามา (convergence) จากนั้นจึงถูกรับรู้ที่ศูนย์การมองเห็น และเข้าใจว่าเป็นภาพตา (ocular image) ที่ฉายไปยังปริภูมิการมองเห็น
ตามธรรมเนียมแล้ว ภาวะภาพไม่เท่ากันที่เกิน 5% กล่าวกันว่าทำให้เกิดความผิดปกติของการรวมภาพสองตา ส่งผลให้เกิดอาการล้าตา และหากรุนแรงขึ้น จะทำลายการมองเห็น แบบสามมิติ 5) เมื่อการทำงานของการมองเห็น สองตาบกพร่อง จะทำให้เกิดอาการล้าตา และปวดศีรษะ
ภาวะภาพไม่เท่ากันมักไม่เกิดขึ้นเพียงลำพัง แต่มักเกิดขึ้นร่วมกับภาวะสายตาต่างกัน (ความแตกต่างของค่าสายตาระหว่างสองตา) โดยเฉพาะในสถานการณ์ต่อไปนี้มักเป็นปัญหา
หลังการผ่าตัดต้อกระจก ข้างเดียว : ภาวะทั่วไปที่ทำให้เกิดสายตาต่างกันแบบค่าสายตาสูงหลังการรักษาภาวะตาขี้เกียจ จากสายตาต่างกัน : ภาวะภาพไม่เท่ากันปรากฏชัดเมื่อสวมแว่นตาแก้ไขเต็มที่หลังการผ่าตัดแก้ไขค่าสายตา : เมื่อเกิดความแตกต่างของค่าสายตาระหว่างสองตาหลังการใส่เลนส์แก้วตาเทียม : ความแตกต่างของค่าสายตาหลังผ่าตัดทำให้เกิดภาวะภาพไม่เท่ากันเยื่อเหนือจอประสาทตา และจอประสาทตา บวมน้ำจอประสาทตา (ภาพบิดเบี้ยว )
เนื่องจากเลนส์แว่นตามักวางไว้ด้านหน้าจุดยอดกระจกตา 12 มม. จึงเกิดเอฟเฟกต์การขยาย เมื่อพยายามแก้ไขภาวะสายตาต่างกัน (ความแตกต่างของค่าสายตาระหว่างสองตา) อย่างเต็มที่ ความแตกต่างของขนาดภาพระหว่างสองตา (ภาวะภาพไม่เท่ากัน) ผ่านเลนส์แว่นตาจะทำให้เกิดอาการต่างๆ เช่น ล้าตา ปวดศีรษะ เห็นภาพซ้อน และความรู้สึกเชิงพื้นที่ผิดปกติ อย่างไรก็ตาม ในเด็ก เนื่องจากการปรับตัวทางประสาทสัมผัสที่แข็งแกร่ง มักจะสามารถแก้ไขได้เต็มที่
ภาวะภาพไม่เท่ากันแสดงเป็นร้อยละ (%) คำนวณจากความแตกต่างของขนาดภาพ (พื้นที่) ระหว่างสองตา ความแตกต่างในแนวเมริเดียนตั้งเรียกว่าภาวะภาพไม่เท่ากันแนวตั้ง (vertical aniseikonia) และความแตกต่างในแนวเมริเดียนนอนเรียกว่าภาวะภาพไม่เท่ากันแนวนอน (horizontal aniseikonia) สิ่งสำคัญคือต้องประเมินแต่ละทิศทางเมริเดียนแยกกัน ภาวะภาพไม่เท่ากันแบบไอโซแมกนิฟิเคชัน (isomagnification) หมายถึงความแตกต่างของการขยายที่เท่ากันทุกเมริเดียน ในขณะที่ภาวะภาพไม่เท่ากันแบบเมริเดียนนอล (meridional aniseikonia) หมายถึงความแตกต่างของการขยายที่เกิดขึ้นเฉพาะในทิศทางเมริเดียนใดเมริเดียนหนึ่ง 8)
การขยายของเลนส์แว่นตา (spectacle magnification: SM) แสดงเป็นผลคูณของสองปัจจัย 8)
ปัจจัยรูปร่าง (shape factor) : การขยายเนื่องจากความหนาตรงกลาง ดัชนีหักเห และรัศมีความโค้งของผิวหน้าของเลนส์ปัจจัยกำลัง (power factor) : การขยายเนื่องจากระยะจุดยอดเลนส์และกำลังจุดยอดหลัง
โดยการปรับสองปัจจัยนี้ สามารถออกแบบใบสั่งแว่นตาเพื่อลดภาวะภาพไม่เท่ากันให้เหลือน้อยที่สุด เนื่องจากปัจจัยกำลังของคอนแทคเลนส์มีค่าประมาณ 1 ผลกระทบต่อการขยายภาพจึงน้อยกว่าเมื่อเทียบกับแว่นตา 6)
Q
ภาวะภาพขนาดต่างกัน (aniseikonia) และภาวะสายตาต่างกัน (anisometropia) แตกต่างกันอย่างไร?
A
ภาวะสายตาต่างกัน (anisometropia) เป็นแนวคิดที่หมายถึงความแตกต่างของกำลังหักเหของแสง (D) ระหว่างสองตา ในขณะที่ภาวะภาพขนาดต่างกัน (aniseikonia) เป็นแนวคิดที่หมายถึงความแตกต่างของขนาดหรือรูปร่างของภาพที่แต่ละตามองเห็น (%) ภาวะสายตาต่างกันไม่ได้ทำให้เกิดภาวะภาพขนาดต่างกันเสมอไป ระดับของภาวะภาพขนาดต่างกันจะแตกต่างกันระหว่างภาวะสายตาต่างกันแบบแกนตา (axial anisometropia) และแบบกำลังหักเห (refractive anisometropia) ตัวอย่างเช่น ในภาวะสายตาต่างกันแบบแกนตา ที่เกิดจากความยาวแกนตา ต่างกัน การแก้ไขด้วยแว่นตาสามารถทำให้กำลังขยายของภาพใกล้เคียงกันตามกฎของแนป (Knapp’s law) ในทางกลับกัน ในภาวะสายตาต่างกันแบบกำลังหักเหที่เกิดจากความแตกต่างของกำลังหักเหของกระจกตา หรือเลนส์แก้วตา การแก้ไขด้วยแว่นตาอาจทำให้ภาวะภาพขนาดต่างกันรุนแรงขึ้น สำหรับเลนส์ทรงกลม ช่วงที่ยอมรับได้ของภาวะภาพขนาดต่างกันคือ 6-8% และควรหลีกเลี่ยงความแตกต่างของกำลังทรงกลมระหว่างสองตาเกิน 1.5 D 7)
อาการของภาวะภาพขนาดต่างกันจะปรากฏทีละน้อยตามระดับของภาวะภาพขนาดต่างกัน (%)
ระดับของภาวะภาพขนาดต่างกัน อาการหลัก 5% หรือน้อยกว่า ไม่มีอาการ (อยู่ในช่วงปกติทางสรีรวิทยา) มากกว่า 5% ถึงน้อยกว่า 7% เมื่อยล้าตา ปวดหัว มองเห็นภาพซ้อน ความผิดปกติของการรวมภาพ 7% หรือมากกว่า ไม่สามารถมองเห็นสองตาและรวมภาพได้ การมองเห็นสามมิติ ล้มเหลว
อาการของภาวะภาพขนาดต่างกันมักไม่ชัดเจน และผู้ป่วยอาจบ่นว่า “ปวดตา ” หรือ “ปวดหัว” แทนที่จะเป็น “มองไม่ชัด” ไม่ใช่เรื่องแปลกที่จะตรวจพบครั้งแรกในระหว่างการตรวจละเอียดของผู้ป่วยที่มาด้วยอาการหลักคือเมื่อยล้าตา
อาการหลักที่ผู้ป่วยรู้สึกได้มีดังนี้:
อาการล้าตา อาการปวดศีรษะ : ปวดทึบรอบดวงตาลามไปถึงขมับภาพซ้อน และความรู้สึกเชิงพื้นที่ผิดปกติความบกพร่องของการมองเห็นสามมิติ : ในกรณีภาพไม่เท่ากันอย่างรุนแรง จะสูญเสียความรู้สึกเชิงลึกอาการคลื่นไส้และอาเจียน : อาจเกิดร่วมกับภาพไม่เท่ากันอย่างรุนแรง
เมื่อแก้ไขด้วยเลนส์ทรงกระบอก อาจเกิดความรู้สึกเชิงพื้นที่ผิดปกติจากภาพไม่เท่ากันตามแนวเส้นเมอริเดียน อาจพบความรู้สึกเชิงพื้นที่ผิดปกติสองชนิดผสมกัน: ความรู้สึกพื้นเอียง ความรู้สึกวัตถุเอียง และความรู้สึกพื้นที่บิดเบี้ยว ในภาพไม่เท่ากันตามแนวเส้นเมอริเดียนแนวนอน พื้นดูเหมือนเอียง ส่วนในแนวตั้ง วัตถุหรือพื้นที่ดูเหมือนเอียง จัดการโดยการปรับกำลังเลนส์ทรงกระบอกหรือเปลี่ยนแกน
ยังไม่มีคะแนนอาการเฉพาะสำหรับภาพไม่เท่ากัน แต่ทางคลินิก อาการหลายอย่าง เช่น อ่านหนังสือลำบาก สูญเสียความรู้สึกเชิงลึก และความรู้สึกคล้ายเมารถ ส่งผลต่อคุณภาพชีวิตผู้ป่วย ในภาพไม่เท่ากันที่เกิดขึ้นหลังผ่าตัดต้อกระจก ภาระทางความรู้สึกของผู้ป่วยจะชัดเจนขึ้นเพราะสามารถเปรียบเทียบก่อนและหลังผ่าตัดได้10) โดยเฉพาะในผู้สูงอายุ การปรับตัวต่อการเปลี่ยนค่าเลนส์ช้า ทำให้เสี่ยงต่อการคงอยู่ของอาการสูง มีความพยายามวัดปริมาณอาการโดยใช้คะแนนล้าตา (เช่น แบบสอบถามอาการสายตาไม่สัมพันธ์กันฉบับดัดแปลง)9) แต่ยังไม่มีคะแนนที่ผ่านการตรวจสอบเฉพาะสำหรับภาพไม่เท่ากันในปัจจุบัน
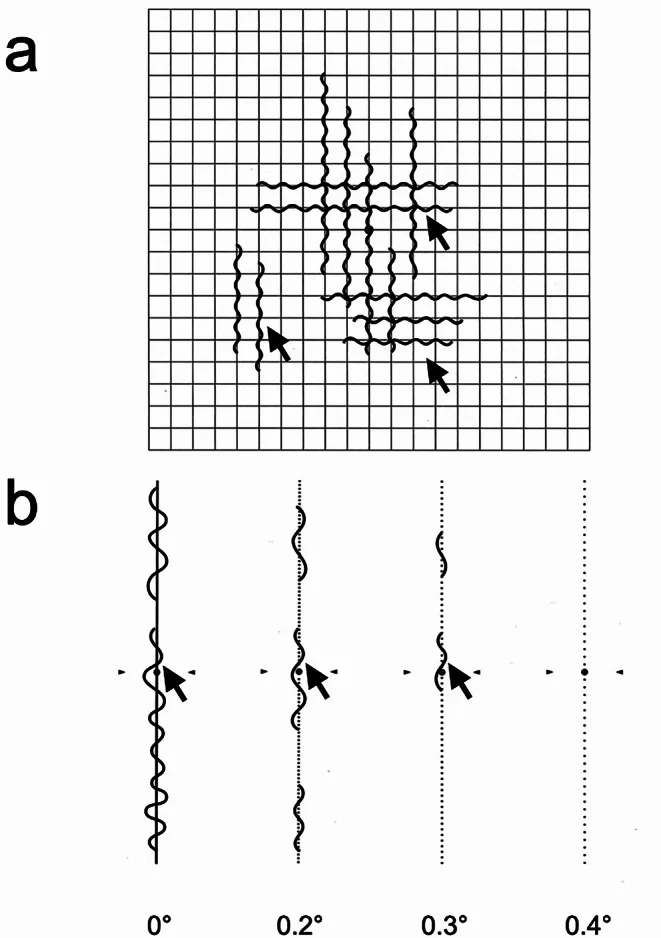
แผนผังการทดสอบภาพบิดเบือนสองชนิด (แผนภูมิ Amsler และแผนภูมิ M) Matoba R, Morizane Y. Epiretinal membrane: an overview and update. Jpn J Ophthalmol. 2024;68(6):603-613. Figure 2. PM
CI D: PMC11607056. License: CC BY.
แผนผังการทดสอบสองชนิดสำหรับวัดปริมาณภาพบิดเบือน: (A) แผนภูมิ Amsler ประกอบด้วยเส้นตารางสี่เหลี่ยมขนาด 10 ซม. ผู้ป่วยรายงานว่ามีคลื่นหรือการบิดเบือนขณะจ้องจุดศูนย์กลาง เป็นการทดสอบเชิงคุณภาพ (B) แผนภูมิ M ประกอบด้วยเส้นตรงหนึ่งเส้นและเส้นประ 19 เส้นที่มีระยะห่างจุด 0.2° ถึง 2.0° ผู้ป่วยบันทึกระยะห่างจุดที่น้อยที่สุดที่เห็นเส้นตรงเป็นคะแนนภาพบิดเบือน (คะแนนแผนภูมิ M) เป็นการทดสอบเชิงปริมาณ ซึ่งสอดคล้องกับภาพไม่เท่ากันเนื่องจากการผิดรูปของจอประสาทตา จากเยื่อเหนือจอประสาทตา หรือจอประสาทตา บวมน้ำ (ภาพไม่เท่ากันจากจอประสาทตา ) ที่กล่าวถึงในหัวข้อ “สาเหตุและปัจจัยเสี่ยง”
สาเหตุของภาพไม่เท่ากันแบ่งออกเป็นสามประเภทหลัก: ปัจจัยทางสายตา ปัจจัยทางกายวิภาค และกลไกทางประสาท
ภาวะภาพไม่เท่ากันจากปัจจัยการหักเหแสง
ความแตกต่างของกำลังหักเหของกระจกตา /เลนส์ตา : เกิดขึ้นเมื่อความโค้งของกระจกตา หรือกำลังหักเหของเลนส์ตาแตกต่างกันระหว่างสองตา ตัวอย่างทั่วไป: ตาข้างเดียวไม่มีเลนส์แก้วตาเทียม หลังการใส่เลนส์แก้วตาเทียม หลังการทำ LASIK
ความแตกต่างของกำลังขยายจากเลนส์แว่นตา : การรวมกันของระยะจุดยอด (ปกติ 12 มม.) และกำลังเลนส์ทำให้เกิดความแตกต่างของกำลังขยาย ยิ่งกำลังมาก ผลการขยายยิ่งมาก เพิ่มความเสี่ยงของภาวะภาพไม่เท่ากัน
สายตาเอียง ไม่เท่ากันสายตาเอียง รุนแรงก็มักจะแก้ไขได้เต็มที่
ภาวะภาพไม่เท่ากันจากปัจจัยตามแนวแกน
ความแตกต่างของความยาวแกน (anisometropia ตามแนวแกน) : ในตาที่มีแกนยาวกว่า จอประสาทตา จะถูกยืดออก และแม้ว่าขนาดภาพบนจอประสาทตา เท่ากัน เซลล์รับแสง จะครอบคลุมพื้นที่กว้างขึ้น ทำให้ภาพที่รับรู้ใหญ่ขึ้น ในทางกลับกัน ในตาที่มีแกนสั้นกว่า ภาพจะถูกรับรู้ว่าเล็กกว่า
การประยุกต์ใช้กฎของ Knapp : ใน anisometropia ตามแนวแกน การแก้ไขด้วยแว่นตาจะขจัดความแตกต่างของกำลังขยายภาพบนจอประสาทตา ได้เกือบหมด (กฎของ Knapp) ดังนั้น anisometropia ตามแนวแกนจึงจัดการได้ง่ายด้วยแว่นตา
การจำแนก สาเหตุ การเลือกวิธีการแก้ไข Anisometropia ตามแนวแกน ความแตกต่างของความยาวแกนตา (แต่กำเนิด, ตามอายุ ฯลฯ) การแก้ไขด้วยแว่นตาได้เปรียบ Anisometropia จากการหักเหแสง ความแตกต่างของกำลังหักเหของกระจกตา /เลนส์ตา (ไม่มีเลนส์, หลังผ่าตัดต้อกระจก ฯลฯ) คอนแทคเลนส์หรือการผ่าตัดแก้ไขสายตาได้เปรียบ ภาวะสายตาสั้น ยาวต่างกันแบบผสม ผสมระหว่างแนวแกนและค่าสายตา ต้องประเมินเป็นรายบุคคล จอประสาทตา (เฉพาะที่)เยื่อเหนือจอประสาทตา จุดรับภาพบวม จอประสาทตา อักเสบชนิดเซรุ่มกลางจุดรับภาพ ฯลฯการรักษาโรคต้นเหตุเป็นสิ่งสำคัญอันดับแรก
ข้อมูลเกี่ยวกับความชุกที่แน่นอนของภาวะภาพขนาดต่างกันมีจำกัด ในกลุ่มผู้ใหญ่ที่ได้รับการแก้ไขสายตาด้วยแว่นตาอย่างสมบูรณ์ คาดว่าอุบัติการณ์ของภาวะภาพขนาดต่างกันที่มีนัยสำคัญทางคลินิก (โดยทั่วไป 3-5% ขึ้นไป) อยู่ที่ประมาณไม่กี่เปอร์เซ็นต์ การศึกษาในผู้ป่วยหลังการผ่าตัดต้อกระจก รายงานว่าจำนวนผู้ป่วยที่รับรู้ถึงภาวะภาพขนาดต่างกันเพิ่มขึ้นอย่างมีนัยสำคัญหลังการผ่าตัด 10) โดยเฉพาะอย่างยิ่งเมื่อมีค่าสายตาต่างกันที่เหลืออยู่มากหลังการผ่าตัดตาข้างเดียว ผู้ป่วยที่มีเยื่อเหนือจอประสาทตา ประมาณ 80% มีอาการภาพบิดเบี้ยว และส่วนใหญ่มีภาวะภาพขนาดต่างกันเฉพาะที่ร่วมด้วย 11) .
หลังการผ่าตัดต้อกระจก ข้างเดียว ภาวะภาพขนาดต่างกันจะกลายเป็นปัญหาเมื่อค่าสายตาที่แตกต่างกับตาข้างปกติเกิน 1.5 D การคลาดเคลื่อนของแกนหลังผ่าตัดของเลนส์แก้วตาเทียม ชนิดทอริก (มากกว่า 30 องศา) ไม่เพียงแต่ทำให้ผลการแก้ไขหายไป แต่ยังอาจเพิ่มภาวะภาพขนาดต่างกันตามแนวเส้นเมอริเดียน 1) หลังการผ่าตัดแก้ไขค่าสายตา (เช่น LASIK , SMILE ) ภาวะภาพขนาดต่างกันอาจปรากฏชัดขึ้นหากทำการผ่าตัดเพียงข้างเดียวหรือมีปริมาณการแก้ไขที่แตกต่างกันระหว่างสองตา 8) .
ต้อกระจก
ในกรณีที่มีค่าสายตาต่างกันมากหลังการผ่าตัดต้อกระจก ข้างเดียว การเลือกกำลังของเลนส์แก้วตาเทียม โดยคำนึงถึงสภาพค่าสายตาของตาข้างปกติเป็นสิ่งสำคัญ เนื่องจากค่าสายตาต่างกันหลังผ่าตัดมักกลายเป็นปัญหา 4) การประเมินความแตกต่างของค่าสายตาและระดับของภาวะภาพขนาดต่างกันระหว่างสองตาก่อนการผ่าตัดสามารถช่วยทำนายและลดอาการหลังผ่าตัดได้ หากเกิดภาวะภาพขนาดต่างกันหลังผ่าตัด การเปลี่ยนมาใช้คอนแทคเลนส์อาจได้ผลดี
ในการวินิจฉัยภาวะภาพขนาดต่างกัน จำเป็นต้องมีการตรวจพิเศษเพื่อวัดความแตกต่างของขนาดภาพระหว่างสองตาในเชิงปริมาณ มีวิธีการวัดหลักสี่วิธี:
วิธีการตรวจ หลักการ/วิธีการ ลักษณะเฉพาะ การทดสอบโพลา (Pola test) แยกภาพของตาแต่ละข้างด้วยฟิลเตอร์โพลาไรซ์ แสดงรูปตัวยูสองอันที่หันเข้าหากันและเปรียบเทียบขนาด ง่าย ใช้แว่นตาโพลาไรซ์ หนึ่งความกว้างแสดงถึงภาวะภาพไม่เท่ากัน 3.5% สองความกว้างขึ้นไปรบกวนการมองเห็น สองตา วิธีใช้เครื่องตรวจกล้ามเนื้อตาขนาดใหญ่ ขณะวัดภาวะภาพไม่เท่ากัน ยังสามารถตรวจการมองเห็น พร้อมกัน ความกว้างของการรวมภาพ และการมองเห็นสามมิติ ได้ สามารถประเมินการทำงานของการมองเห็น สองตาได้อย่างครอบคลุม เครื่องแยกภาพความต่างเฟส (Phase difference haploscope) ฉายภาพครึ่งวงกลมให้ตาแต่ละข้างโดยให้ส่วนตรงหันเข้าหากันบนจอด้านหน้า และเปรียบเทียบขนาดของภาพครึ่งวงกลมซ้ายและขวา การวัดที่แม่นยำโดยใช้ภาพครึ่งวงกลม สามารถประเมินในสภาวะใกล้เคียงกับการมองเห็น ในชีวิตประจำวัน การทดสอบภาวะภาพไม่เท่ากันแบบใหม่ (New Aniseikonia Tests) แยกตาซ้ายและขวาด้วยแว่นตาสีแดง-เขียว ใช้ภาพครึ่งวงกลมหมายเลข 0~24 (1′24′) เพื่อวัดภาวะภาพไม่เท่ากัน 124% เชิงปริมาณ (ในหมายเลข 1′24′ ภาพครึ่งวงกลมสีเขียวจะใหญ่ขึ้นทีละ 124%) ช่วงการวัดกว้าง (1~24%) และความแม่นยำเชิงปริมาณสูง ใช้กันอย่างแพร่หลายในทางคลินิก
โดยหลักการแล้ว การวัดภาวะภาพไม่เท่ากันจะดำเนินการหลังจากแก้ไขค่าสายตาที่เหมาะสม (แว่นตาหรือคอนแทคเลนส์) เนื่องจากระดับของภาวะภาพไม่เท่ากันเปลี่ยนแปลงตามสภาพการแก้ไข การวัดแยกกันเมื่อสวมแว่นตาและเมื่อใส่คอนแทคเลนส์จึงมีประโยชน์ในการกำหนดการวินิจฉัยและแผนการรักษา
นอกจากนี้ การประเมินการทำงานของการมองเห็น สองตา (การมองเห็น พร้อมกัน ความกว้างของการรวมภาพ การมองเห็นสามมิติ ) ควบคู่ไปกับการวินิจฉัยภาวะภาพไม่เท่ากัน จะช่วยให้เข้าใจความสัมพันธ์กับอาการได้อย่างครอบคลุม 5) เครื่องแยกภาพความต่างเฟสมีข้อดีคือสามารถประเมินมุมตาเหล่ การตอบสนองของจอประสาทตา การกดภาพ การรวมภาพ การมองเห็นสามมิติ และภาวะภาพไม่เท่ากันพร้อมกันในสภาวะใกล้เคียงกับการมองเห็น ในชีวิตประจำวัน 5)
ในการทดสอบ New Aniseikonia Tests จะทำในห้องสว่างที่ระยะตรวจ 40 ซม. หลังจากแก้ไขค่าสายตาแล้ว ให้ใส่ฟิลเตอร์สีแดงที่ตาที่มีค่าผิดปกติทางสายตามากกว่า และฟิลเตอร์สีเขียวที่ตาที่มีค่าผิดปกติน้อยกว่า หมายเลข No. เมื่อขนาดของรูปพระจันทร์ครึ่งเสี้ยวสีแดงและสีเขียวดูเท่ากันคือค่าร้อยละของภาวะภาพไม่เท่ากัน ซึ่งสามารถวัดได้ทีละ 1%
สำหรับการวัดปริมาณภาวะภาพไม่เท่ากันเฉพาะที่ (ภาพบิดเบี้ยว ) ที่เกิดจากเยื่อเหนือจอประสาทตา หรือจอประสาทตา เสื่อม M-Chart มีประโยชน์ ประกอบด้วยเส้นประ 19 เส้นที่มีระยะห่างจุด 0.2° ถึง 2.0° และเป็นการทดสอบเชิงปริมาณที่บันทึกระยะห่างจุดที่น้อยที่สุดที่ผู้ป่วยมองเห็นเส้นตรงเป็นคะแนนภาพบิดเบี้ยว 11) ในขณะที่ Amsler Chart เป็นการทดสอบเชิงคุณภาพ (ประเมินว่ามีคลื่นหรือการบิดเบี้ยวหรือไม่) M-Chart สามารถให้คะแนนเป็นตัวเลขสำหรับทั้งแนวตั้งและแนวนอน ใช้สำหรับติดตามผลก่อนและหลังการผ่าตัดและประเมินประสิทธิภาพการรักษา
การคำนวณทำนายภาวะภาพไม่เท่ากันเมื่อสั่งแว่นตาสามารถทำได้ตามขั้นตอนต่อไปนี้:
ยืนยันค่าสายตาที่แก้ไขของแต่ละตา ระยะห่างจากกระจกตา และพารามิเตอร์การออกแบบเลนส์ (ความโค้งผิวหน้า ความหนากลาง ดัชนีหักเหแสง)
คำนวณปัจจัยรูปร่างและปัจจัยกำลังขยายสำหรับแต่ละตา จากนั้นหาค่ากำลังขยายของแต่ละตา
คำนวณความแตกต่างของกำลังขยายระหว่างสองตาเป็นร้อยละ
หากค่าที่คำนวณได้เกิน 5% ให้พิจารณาเปลี่ยนวิธีการแก้ไข (เปลี่ยนไปใช้คอนแทคเลนส์หรือปรับระยะห่างจากกระจกตา )
การคำนวณนี้จะซับซ้อนมากขึ้นเมื่อใช้เลนส์ทอริก จำเป็นต้องคำนวณแยกแต่ละเส้นเมอริเดียน 8)
Q
วัดภาวะภาพไม่เท่ากันได้อย่างไร?
A
มีวิธีการวัดภาวะภาพไม่เท่ากันหลัก 4 วิธี: ① การทดสอบ Pola (เปรียบเทียบขนาดรูปตัว U ด้วยฟิลเตอร์โพลาไรซ์), ② Sinoptofor ขนาดใหญ่ (วัดภาวะภาพไม่เท่ากันและประเมินการมองเห็น สองตาพร้อมกัน), ③ Phase difference haploscope (เปรียบเทียบขนาดรูปพระจันทร์ครึ่งเสี้ยว ประเมินใกล้เคียงการมองเห็น ในชีวิตประจำวัน), ④ New Aniseikonia Tests (ใช้แว่นตาสีแดง-เขียววัด 1-24% ทีละ 1%) ทั้งหมดมีหลักการแยกภาพของสองตาทางแสงและเปรียบเทียบขนาด New Aniseikonia Tests มีช่วงการวัดกว้างและใช้มากที่สุดในทางคลินิก เนื่องจากผลลัพธ์เปลี่ยนแปลงตามสถานะการแก้ไข (แว่นตา/คอนแทคเลนส์) จึงสำคัญที่จะวัดในแต่ละสภาพ
ปัจจุบันยังไม่มีการรักษาที่หายขาดสำหรับภาวะภาพไม่เท่ากัน เป้าหมายของการรักษาคือลดภาวะภาพไม่เท่ากันให้อยู่ในขีดจำกัดที่ยอมรับได้ (5% หรือน้อยกว่า) โดยการเลือกวิธีการแก้ไขค่าสายตา
เลนส์ไอโซอิคอน (iseikonic lens) คือเลนส์ที่ขยายภาพของตาข้างที่หดเล็กลง เพื่อแก้ไขภาวะภาพไม่เท่ากัน (aniseikonia) ทางสายตา เลนส์ชนิดนี้มีข้อจำกัดด้านกำลังขยาย และมีความหนามากจนไม่สามารถใช้งานได้จริง จึงไม่มีการผลิตจำหน่าย ดังนั้นในการแก้ไขค่าสายตา จึงควรลดภาวะภาพไม่เท่ากันให้เหลือน้อยที่สุด หรือให้อยู่ในเกณฑ์ที่ยอมรับได้
เพื่อลดภาวะภาพไม่เท่ากัน การเลือกวิธีการแก้ไขตามชนิดของสายตาต่างกัน (แบบแกนตา หรือแบบกำลังหักเห) มีความสำคัญ
สายตาต่างกันแบบแกนตา (สาเหตุหลักจากความยาวแกนตา ที่แตกต่างกัน)
การแก้ไขด้วยแว่นตาได้เปรียบกว่า ตามกฎของแนปป์ (Knapp’s law) หากวางเลนส์แก้ไขที่โฟกัสหลัง (โฟกัสหน้าของตา) ความแตกต่างของกำลังขยายภาพจะหายไปเกือบหมด เนื่องจากระยะยอดแว่นตามักใกล้เคียงกับเงื่อนไขของกฎของแนปป์ การแก้ไขด้วยแว่นตาจึงสามารถลดภาวะภาพไม่เท่ากันในสายตาต่างกันแบบแกนตา ได้6)
สายตาต่างกันแบบกำลังหักเห (สาเหตุหลักจากความแตกต่างของกำลังหักเหของกระจกตา หรือเลนส์ตา)
การแก้ไขด้วยคอนแทคเลนส์หรือการผ่าตัดแก้ไขสายตาได้เปรียบกว่า คอนแทคเลนส์แก้ไขใกล้กระจกตา กว่าโฟกัสหน้าของตา จึงลดความแตกต่างของกำลังขยายภาพได้ดีกว่าแว่นตา6) ในกรณีสายตาต่างกันแบบกำลังหักเหรุนแรง เช่น หลังผ่าตัดต้อกระจก ข้างเดียว มักเลือกใช้คอนแทคเลนส์เป็นอันดับแรก
นอกจากนี้ ในกรณีที่ภาวะภาพไม่เท่ากันเป็นปัญหา การเปลี่ยนไปใช้การแก้ไขด้วยคอนแทคเลนส์ หรือการสั่งแว่นตาแบบโมโนวิชัน (กำหนดค่าสายตาของตาอีกข้างตามตาที่มีค่าสายตาสั้น น้อยกว่าหรือยาวมากกว่า โดยปล่อยให้ตาอีกข้างมีค่าสายตาสั้น ) ก็เป็นทางเลือกหนึ่ง
การจัดการกับภาวะภาพไม่เท่ากันตามแนวเส้นเมอริเดียน
หากการแก้ไขด้วยเลนส์ทรงกระบอกทำให้เกิดปัญหาภาพไม่เท่ากันตามแนวเส้นเมอริเดียน ให้ดำเนินการดังนี้:
ลดกำลังของเลนส์ทรงกระบอก (ทำให้สายตาเอียง ตกค้างเพิ่มขึ้น ส่งผลต่อความคมชัดของภาพ)
เลื่อนแกนของเลนส์ทรงกระบอกไปที่ 180 หรือ 90 องศา (ควรเลื่อนภายใน 15 องศา)
ตั้งระยะยอดแว่นให้สั้นลง
ในสองวิธีนี้ (ข้อ 1 และ 2) สายตาเอียง ตกค้างที่เพิ่มขึ้นจะทำให้ความคมชัดของภาพเมื่อใส่แว่นลดลง ดังนั้นจึงต้องพิจารณาการแลกเปลี่ยนระหว่างความคมชัดของภาพกับความสบายในการใส่แว่นเป็นรายกรณี
ลำดับการจัดการเมื่อเกิดภาวะภาพไม่เท่ากัน (aniseikonia) หลังผ่าตัดต้อกระจก ข้างเดียวมีดังนี้ 10) 4)
ขั้นตอน การจัดการ ① ประเมินค่าสายตาหลังผ่าตัด วัดค่าสายตาหลัง 3-4 สัปดาห์ หากค่าสายตาที่เหลือต่างกัน ≤1.5D ให้ลองแก้ไขด้วยแว่นตา ② ลองแก้ไขด้วยแว่นตา ส่วนประกอบของภาพไม่เท่ากันจากแกนตา สามารถชดเชยได้ด้วยแว่นตา หากภาพไม่เท่ากัน ≤5% ให้ใส่แว่นต่อไป ③ เปลี่ยนไปใช้คอนแทคเลนส์ หากส่วนประกอบของภาพไม่เท่ากันจากค่าสายตามาก คอนแทคเลนส์จะได้เปรียบ ลดภาพไม่เท่ากันเมื่อเทียบกับแว่นตา ④ ผ่าตัดต้อกระจก ตาข้างคู่ หากตาอีกข้างมีต้อกระจก ด้วย ให้พิจารณาผ่าตัดตาข้างนั้นเพื่อกำจัดความต่างของค่าสายตา ⑤ ปรับกำลังหรือเปลี่ยนเลนส์แก้วตาเทียม หากภาพไม่เท่ากันหลังผ่าตัดรุนแรงและแก้ไขไม่ได้ ให้พิจารณาผ่าตัดเปลี่ยนกำลังเลนส์แก้วตาเทียม
การป้องกันภาพไม่เท่ากันหลังผ่าตัดต้อกระจก ต้องประเมินค่าสายตาทั้งสองข้างก่อนผ่าตัดและกำหนดเป้าหมายค่าสายตา แนวทาง PPP สำหรับต้อกระจก ในผู้ใหญ่แนะนำให้กำหนดเป้าหมายค่าสายตาที่เหลือของตาที่ผ่าตัดให้ตรงกับค่าสายตาของตาที่ดี 4)
ประเภทของภาวะสายตาต่างข้าง วิธีการแก้ไขที่แนะนำ หมายเหตุ ภาวะสายตาต่างข้าง แบบแกนตา แก้ไขด้วยแว่นตา ความแตกต่างของกำลังขยายถูกกำจัดตามกฎของ Knapp ภาวะสายตาต่างข้าง แบบค่าสายตา (เล็กน้อย)แก้ไขด้วยคอนแทคเลนส์หรือแว่นตา การปรับระยะจุดยอดก็มีประสิทธิภาพ ภาวะสายตาต่างข้าง แบบค่าสายตา (รุนแรง: หลังผ่าตัดต้อกระจก ฯลฯ)คอนแทคเลนส์เป็นตัวเลือกแรก แว่นตาทำให้ภาวะภาพไม่เท่ากันเพิ่มขึ้น ภาวะภาพไม่เท่ากันจากจอประสาทตา รักษาโรคต้นเหตุ (เช่น เยื่อเหนือจอประสาทตา ) มักไม่หายไปอย่างสมบูรณ์
Q
ภาวะภาพไม่เท่ากัน (aniseikonia) รักษาหายได้หรือไม่?
A
ปัจจุบันยังไม่มีการรักษาที่ทำให้ภาวะภาพไม่เท่ากันหายขาด เลนส์เท่าภาพ (iseikonic lens) เป็นวิธีการแก้ไขทางทัศนศาสตร์ที่ได้ผลในทางทฤษฎี แต่ยังไม่มีการนำมาใช้จริง เป้าหมายของการรักษาคือการลดภาวะภาพไม่เท่ากันให้อยู่ในขีดจำกัดที่ยอมรับได้ (ต่ำกว่า 5%) โดยการเลือกวิธีการแก้ไขสายตาที่เหมาะสมที่สุด ในกรณีสายตายาว สั้นต่างกันชนิดแกนตา (axial anisometropia) การแก้ไขด้วยแว่นตา ในกรณีสายตายาว สั้นต่างกันชนิดหักเห (refractive anisometropia) การแก้ไขด้วยคอนแทคเลนส์หรือการผ่าตัดแก้ไขสายตาสามารถลดหรือทำให้อาการหายไปได้ในกรณีส่วนใหญ่ ภาวะภาพไม่เท่ากันเฉพาะที่ที่เกิดจากเยื่อเหนือจอประสาทตา หรือโรคจุดรับภาพอาจไม่หายไปอย่างสมบูรณ์แม้หลังการรักษาโรคต้นเหตุ
สาเหตุพื้นฐานของภาวะภาพไม่เท่ากันคือความแตกต่างของขนาดและรูปร่างของภาพบนจอประสาทตา ระหว่างสองตา ปัจจัยที่ทำให้เกิดความแตกต่างนี้สามารถจำแนกได้ดังนี้:
ปัจจัยทางหักเห
ความแตกต่างของความโค้งกระจกตา กำลังหักเหของแต่ละผิวเลนส์แก้วตา ความลึกของช่องหน้าม่านตา และตำแหน่งจุดโหนดระหว่างสองตาส่งผลโดยตรงต่อกำลังขยายของภาพที่เกิดบนจอประสาทตา ตาที่มีกำลังหักเหมากกว่ามักจะมีภาพบนจอประสาทตา เล็กกว่า (ย่อส่วน) ในการแก้ไขด้วยแว่นตา กำลังขยายของภาพจะเปลี่ยนไปเนื่องจากตำแหน่งสัมพัทธ์ระหว่างเลนส์กับตา (ระยะจุดยอด) ดังนั้นการแก้ไขด้วยแว่นตาจึงอาจเป็นปัจจัยที่เพิ่มหรือลดภาวะภาพไม่เท่ากันได้
ปัจจัยทางแกนตา (กฎของแนปป์)
ในตาที่มีความยาวแกนตา มากกว่า จอประสาทตา จะถูกยืดออก และแม้ว่าขนาดภาพบนจอประสาทตา จะเท่ากัน แต่เซลล์รับแสง จะครอบคลุมพื้นที่กว้างกว่า ทำให้ภาพที่รับรู้มีขนาดใหญ่ขึ้น ในทางกลับกัน ในตาที่มีความยาวแกนตา สั้นกว่า ภาพที่รับรู้จะมีขนาดเล็กกว่า
กฎของแนปป์เป็นกฎทางทัศนศาสตร์ที่กล่าวว่าเมื่อวางเลนส์ที่จุดโฟกัสหน้าของตา ผลการขยายของเลนส์แก้ไขจะเป็นศูนย์ เนื่องจากตำแหน่งของเลนส์แว่นตาเป็นไปตามเงื่อนไขนี้โดยประมาณ การแก้ไขด้วยแว่นตาจึงไม่ส่งผลต่อความแตกต่างของกำลังขยายภาพบนจอประสาทตา ที่เกิดจากสายตายาว สั้นต่างกันชนิดแกนตา และภาวะภาพไม่เท่ากันที่เกิดจากสายตายาว สั้นต่างกันชนิดแกนตา จะหายไปเกือบหมดเมื่อสวมแว่นตา
ปัจจัยทางกายวิภาค
ความหนาแน่นของเซลล์รับแสง บนจอประสาทตา ไม่สม่ำเสมอ แม้ว่าพื้นที่ภาพบนจอประสาทตา จะเท่ากัน แต่ถ้าจำนวนเซลล์รับแสง ที่ถูกกระตุ้นแตกต่างกันระหว่างสองตา จะเกิดความแตกต่างของขนาดภาพที่รับรู้ในศูนย์การเห็น การเสียรูปของจอประสาทตา ที่เกิดจากเยื่อเหนือจอประสาทตา หรือจอประสาทตา บวมน้ำทำให้เกิดการเปลี่ยนแปลงความหนาแน่นของเซลล์รับแสง เฉพาะที่ ซึ่งทำให้เกิดภาวะภาพไม่เท่ากันเฉพาะที่ (ภาพบิดเบี้ยว )
กลไกทางประสาท
การรวมภาพสองตาต้องอาศัยการบูรณาการข้อมูลที่ซับซ้อนในศูนย์การเห็น เมื่อภาพจากสองตาแตกต่างกันมาก กระบวนการรวมภาพในศูนย์การเห็นจะล้มเหลว ทำให้เกิดอาการปวดตา เห็นภาพซ้อน และความบกพร่องของการเห็นสามมิติ ความผิดปกติของการรวมภาพเริ่มต้นเมื่อเกิน 5% และการรวมภาพจะเป็นไปไม่ได้เมื่อ 7% ขึ้นไป
คอนแทคเลนส์ทำการแก้ไขที่ตำแหน่งใกล้กับผิวกระจกตา มากกว่าโฟกัสหน้าของดวงตา ในกรณีนี้ เนื่องจากเบี่ยงเบนจากเงื่อนไขของกฎของแนปป์ จึงส่งผลต่อกำลังขยายของภาพแม้ในภาวะสายตาต่างกันแบบหักเห และมักจะทำให้ภาพไม่เท่ากันน้อยกว่าแว่นตา นี่คือพื้นฐานทางทัศนศาสตร์ที่ทำให้คอนแทคเลนส์ได้เปรียบสำหรับภาวะสายตาต่างกันแบบหักเห
ในทางกลับกัน เมื่อใช้คอนแทคเลนส์ในภาวะสายตาต่างกันแบบแกนตา เงื่อนไขของกฎของแนปป์จะไม่เป็นจริง และภาพไม่เท่ากันอาจเพิ่มขึ้นเมื่อเทียบกับการใช้แว่นตา ดังนั้น การแยกความแตกต่างระหว่างแบบแกนตา และแบบหักเหอย่างแม่นยำจึงเชื่อมโยงโดยตรงกับการเลือกวิธีการแก้ไขที่เหมาะสมที่สุด
ในเด็ก การปรับตัวทางประสาทสัมผัสต่อภาพไม่เท่ากันเกิดขึ้นได้ง่ายในช่วงที่ไวต่อการพัฒนาการมองเห็น สองตา และมักยอมรับการแก้ไขเต็มที่แม้ในกรณีสายตาต่างกันระดับสูง ในทางกลับกัน ในผู้ใหญ่ ความสามารถในการปรับตัวทางประสาทสัมผัสลดลง และอาการมักปรากฏชัดเมื่อเกิดภาพไม่เท่ากันอย่างกะทันหัน (เช่น หลังการผ่าตัดต้อกระจก )
เพื่อรักษาการรวมภาพสองตา ภาพบนจอประสาทตา ของทั้งสองตาต้องคงความคล้ายคลึงกันในด้านขนาด รูปร่าง และความคมชัด เมื่อภาพไม่เท่ากันเพิ่มขึ้น การตอบสนองสองตาของเซลล์ประสาทที่สัมพันธ์กันในคอร์เทกซ์การมองเห็น จะลดลง และการกดระหว่างตาจะเด่นขึ้น ทำให้การรวมภาพล้มเหลว
แม้ว่าเกณฑ์ 5% จะถูกเสนอในอดีต แต่ในความเป็นจริงมีความแตกต่างระหว่างบุคคลอย่างมาก ตั้งแต่ผู้ป่วยที่บ่นว่าปวดตา แม้มีความแตกต่าง 2-3% ไปจนถึงผู้ป่วยที่ไม่มีอาการแม้มีความแตกต่าง 8% 8) ความสามารถในการรักษาการรวมภาพยังขึ้นอยู่กับกำลังสำรองของการปรับตา แอมพลิจูดของการลู่เข้า และความสามารถในการมองเห็นสามมิติ และเมื่อการทำงานเหล่านี้ลดลง (เช่น ความเมื่อยล้า สายตายาวตามอายุ ) ความทนทานต่อภาพไม่เท่ากันมักจะลดลง
ในสาขาภาพไม่เท่ากัน มีการวิจัยและพัฒนาดังต่อไปนี้
เครื่องมือตรวจแบบดั้งเดิม (เช่น New Aniseikonia Tests) ใช้เป้าหมายแบบแอนะล็อก แต่กำลังมีการพัฒนาระบบการวัดเชิงปริมาณโดยใช้คอมพิวเตอร์หรือจอดิจิทัล วิธีการวัดปริมาณภาพไม่เท่ากันโดยใช้แท็บเล็ตรายงานว่ามีความสัมพันธ์ที่ดีกับวิธีดั้งเดิม และคาดว่าจะถูกนำมาใช้เป็นเครื่องมือตรวจอย่างง่ายในคลินิกผู้ป่วยนอก
ในการผ่าตัดแก้ไขสายตา เช่น LASIK และ ICL ภาวะภาพไม่เท่ากัน (aniseikonia) อาจเป็นปัญหาหลังผ่าตัดในผู้ป่วยที่มีสายตาต่างกันมากก่อนผ่าตัด ความสำคัญของการประเมินภาวะภาพไม่เท่ากันก่อนผ่าตัดและการวางแผนผ่าตัดเพื่อลดความแตกต่างของค่าสายตาระหว่างสองตาหลังผ่าตัดเป็นที่ยอมรับ 1) โดยเฉพาะอย่างยิ่งในการผ่าตัดตาเดียว การให้ข้อมูลและขอความยินยอมหลังจากคาดการณ์ภาวะภาพไม่เท่ากันหลังผ่าตัดเป็นสิ่งสำคัญ ผลลัพธ์ 5 ปีของการผ่าแนวโค้งด้วยเลเซอร์เฟมโตวินาที (FLACS-AK) แสดงให้เห็นว่าสายตาเอียง ก่อนผ่าตัดคงที่ที่ 0.55 D หลังผ่าตัด 3)
ในผู้ป่วยต้อกระจก ที่มีสายตาต่างกันมาก การวิจัยเกี่ยวกับอัลกอริทึมการปรับค่ากำลังเลนส์แก้วตาเทียม ที่เชื่อมโยงสภาพสายตาของตาข้างดีกับเป้าหมายค่าสายตาหลังผ่าตัดกำลังดำเนินไป การกำหนดเป้าหมายค่าสายตาหลังผ่าตัดโดยคำนึงถึงภาวะภาพไม่เท่ากันช่วยให้การทำงานของสายตาและคุณภาพชีวิตดีขึ้น
มีความพยายามในการใช้เทคโนโลยีความจริงเสริม (AR) และการแก้ไขภาพด้วยอิเล็กทรอนิกส์เพื่อแก้ไขขนาดภาพของสองตาแบบเรียลไทม์ ซึ่งอยู่ในขั้นตอนการวิจัย มีการอภิปรายถึงความเป็นไปได้ในการใช้เป็นทางเลือกแทนเลนส์ภาพเท่ากันในอนาคต แต่ในปัจจุบันยังไม่ถึงขั้นนำไปใช้ทางคลินิก
สำหรับภาวะภาพไม่เท่ากันจากจอประสาทตา ที่เกิดจากเยื่อเหนือจอประสาทตา รูจุดรับภาพ หรือจอประสาทตา บวมน้ำ จะทำการผ่าตัดวุ้นตา เพื่อลอกเยื่อหรือรักษา ในบางกรณี ภาวะเห็นภาพบิดเบี้ยว และภาพไม่เท่ากันดีขึ้นหลังลอกเยื่อ แต่อาจดีขึ้นไม่สมบูรณ์ หรืออาจมีอาการใหม่เกิดขึ้นหลังผ่าตัด ดังนั้นการอธิบายให้ผู้ป่วยเข้าใจจึงเป็นสิ่งสำคัญ 2)
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
Matoba R, Morizane Y. Epiretinal membrane: an overview and update. Jpn J Ophthalmol. 2024;68(6):603-613. doi:10.1007/s10384-024-01091-x
Pham TMK, Nguyen XH, Pham TTT, Hoang TT. Five years follow-up outcomes of femtosecond laser-assisted cataract surgery on patients with preexisting corneal astigmatism. Int Med Case Rep J. 2025;18:373-379.
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2023.
Jin T, Yu L, Li J, Zhou Y. Refractive outcomes of toric intra-ocular lens implantation in cases of high posterior corneal astigmatism. Indian J Ophthalmol. 2023;71(8):2967-71. doi:10.4103/IJO.IJO_3385_22
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
Scheiman M, Kulp MT, Cotter SA, et al. Interventions for convergence insufficiency: A network meta-analysis. Cochrane Database Syst Rev. 2020;12:CD006768.
Venter JA, Pelouskova M, Collins BM, Schallhorn SC, Hannan SJ. Visual outcomes and patient satisfaction in 9366 eyes using a refractive segmented multifocal intraocular lens. J Cataract Refract Surg. 2013;39(10):1477-1484. doi:10.1016/j.jcrs.2013.03.035
Mukit FA , Cape HT, Huq SS, et al. An isolated case of unilateral macro-ophthalmia with resultant anisometropic amblyopia in neurofibromatosis 1. Cureus. 2023;15(9):e44679.