สายตาเอียงส่วนใหญ่เกิดจากสายตาเอียงที่กระจกตา ผู้ป่วยผ่าตัดต้อกระจก ประมาณ 47% มีสายตาเอียงที่กระจกตา อยู่ก่อนแล้ว ≥1.0 D
สายตาเอียงที่กระจกตา ส่วนหลัง (PCA) มีค่าเฉลี่ย 0.3 D และหักล้างสายตาเอียงส่วนหน้าบางส่วน ในกรณีที่ PCA ≥0.5 D แนะนำให้ใช้ค่าที่วัดได้จริงในการคำนวณเลนส์แก้วตาเทียมทอริก
เลนส์แก้วตาเทียมทอริก สูญเสียประสิทธิภาพการแก้ไข 3.3% ต่อการเบี่ยงเบนแกน 1 องศา และแทบไม่มีผลเมื่อเบี่ยงเบน 30 องศาในเด็ก สายตาเอียง ≥2 D มีความเสี่ยงต่อภาวะตาขี้เกียจ (amblyopia ชนิด meridional) และการแก้ไขให้สมบูรณ์ตั้งแต่เนิ่นๆ มีความสำคัญ
สายตาเอียงเป็นภาวะการหักเหแสงที่ผิวการหักเหของลูกตาไม่เป็นทรงกลม ทำให้กำลังการหักเหแตกต่างกันตามแนวเส้นเมอริเดียน ส่งผลให้แสงจากจุดภายนอกไม่รวมเป็นจุดเดียวภายในตา เส้นเมอริเดียนที่มีกำลังการหักเหมากที่สุด (เส้นเมอริเดียนหลักแรง) และเส้นที่ตั้งฉากกับมันมีกำลังน้อยที่สุด (เส้นเมอริเดียนหลักอ่อน)
สายตาเอียงรวมของระบบแสงของตาเป็นผลรวมของสายตาเอียงที่กระจกตา และสายตาเอียงที่เลนส์ตา ส่วนใหญ่เกิดจากสายตาเอียงที่กระจกตา หากมีเลนส์ตาย้ายตำแหน่ง (subluxation) สายตาเอียงที่เลนส์ตาจะมากขึ้น
การจำแนกตามแกนสายตาเอียง (จำแนกตามทิศทางของเส้นเมอริเดียนหลัก):
การจำแนก ทิศทางของเส้นเมอริเดียนที่แรงที่สุด ลักษณะเฉพาะ สายตาเอียงตามแนวตั้ง (WTR) ทิศทางแนวตั้ง (60–120 องศา) พบมากที่สุดในบรรดาสายตาเอียง พบได้บ่อยในคนหนุ่มสาว สายตาเอียงตามแนวนอน (ATR) ทิศทางแนวนอน (0–30 องศา, 150–180 องศา) เพิ่มขึ้นตามอายุ สายตาเอียงแนวเฉียง (oblique) ทิศทางเฉียง (31–59 องศา, 121–149 องศา) ทิศทางอื่นนอกเหนือจากแนวนอนและแนวตั้ง
การจำแนกตามสภาพการหักเหของแสง :
การจำแนก คำจำกัดความ สายตาเอียงแบบสายตาสั้น อย่างง่าย เส้นโฟกัสหนึ่งเส้นอยู่บนจอประสาทตา อีกเส้นอยู่หน้าจอประสาทตา สายตาเอียงแบบสายตายาว อย่างง่าย เส้นโฟกัสหนึ่งเส้นอยู่บนจอประสาทตา อีกเส้นอยู่หลังจอประสาทตา สายตาเอียงแบบสายตาสั้น ผสม เส้นโฟกัสทั้งสองเส้นอยู่หน้าจอประสาทตา สายตาเอียงแบบสายตายาว ผสม เส้นโฟกัสทั้งสองเส้นอยู่หลังจอประสาทตา สายตาเอียงแบบผสม เส้นโฟกัสหนึ่งเส้นอยู่หน้าจอประสาทตา อีกเส้นอยู่หลังจอประสาทตา
การจำแนกตามสาเหตุ:
การจำแนก คำจำกัดความ สายตาเอียงแบบปกติ (regular astigmatism) เส้นเมอริเดียนหลักสองเส้นตั้งฉากกัน (90 องศา) และการหักเหของแสง สม่ำเสมอในแต่ละเส้นเมอริเดียน สามารถแก้ไขได้ด้วยเลนส์ทรงกระบอก สายตาเอียงไม่สม่ำเสมอ (irregular astigmatism) เส้นเมอริเดียนหลักสองเส้นไม่ตั้งฉากกัน หรือการหักเหของแสง ไม่คงที่บนเส้นเมอริเดียนเดียวกัน ไม่สามารถแก้ไขด้วยเลนส์ทรงกระบอก แก้ไขด้วยคอนแทคเลนส์ชนิดแข็ง
ในการทบทวนวรรณกรรมอย่างเป็นระบบในผู้ป่วยที่เข้ารับการผ่าตัดต้อกระจก พบว่า 47% ของดวงตามีสายตาเอียงที่กระจกตา อยู่ก่อนแล้วตั้งแต่ 1.0 D ขึ้นไป ผู้ป่วยที่มีสายตาเอียงที่กระจกตา ก่อนผ่าตัด ≥1.0 D มีประมาณหนึ่งในสาม และเป็นข้อบ่งชี้ที่ดีสำหรับการแก้ไขสายตาเอียงด้วยเลนส์แก้วตาเทียม ชนิดทอริก เมื่ออายุมากขึ้น จะเกิดการเปลี่ยนแปลงจากสายตาเอียงตามแนวตั้ง (with-the-rule) ไปเป็นสายตาเอียงตามแนวนอน (against-the-rule) ดังนั้นในผู้ป่วยสูงอายุที่เข้ารับการผ่าตัดต้อกระจก สัดส่วนของสายตาเอียงตามแนวนอนจึงมีแนวโน้มสูงขึ้น
สายตาเอียงยังเป็นสาเหตุสำคัญของภาวะตาขี้เกียจ จากค่าสายตาที่แตกต่างกัน (anisometropic amblyopia) โดยที่ความแตกต่างของสายตาเอียง (astigmatic anisometropia) ≥1.5 D หรือสายตาเอียงของทั้งสองตา ≥2.0 D จะเพิ่มความเสี่ยงต่อภาวะตาขี้เกียจ อย่างมีนัยสำคัญ 7) ในเด็ก การใส่แว่นตาแก้ไขเต็มที่ตั้งแต่เนิ่นๆ สำหรับสายตาเอียง >2 D มีประสิทธิภาพในการป้องกันภาวะตาขี้เกียจ ตามแนวเมอริเดียน (meridional amblyopia) 7)
ความชุกของสายตาเอียงยังสูงในผู้ป่วยที่เข้ารับการผ่าตัดแก้ไขสายตา ในผู้ป่วยที่เข้ารับการผ่าตัด SMILE ค่าเฉลี่ยของสายตาเอียงอยู่ที่ประมาณ 1–2 D และการกำหนดแกนแก้ไขสายตาเอียงที่แม่นยำเป็นสิ่งสำคัญในการวางแผนการผ่าตัด 2)
Q
ความแตกต่างระหว่างสายตาเอียงแบบสม่ำเสมอและไม่สม่ำเสมอคืออะไร?
A
สายตาเอียงแบบสม่ำเสมอ: เส้นเมอริเดียนหลักสองเส้นตั้งฉากกัน (90 องศา) และการหักเหของแสง สม่ำเสมอบนแต่ละเส้นเมอริเดียนหลัก สามารถแก้ไขได้ด้วยเลนส์ทรงกระบอก สายตาเอียงแบบไม่สม่ำเสมอ: การหักเหของแสง บนพื้นผิวการหักเหไม่สม่ำเสมอ เส้นเมอริเดียนหลักไม่ตั้งฉากกัน หรือการหักเหไม่คงที่บนเส้นเมอริเดียนเดียวกัน ไม่สามารถแก้ไขด้วยเลนส์ทรงกระบอก แก้ไขด้วยคอนแทคเลนส์ชนิดแข็งซึ่งสร้างพื้นผิวการหักเหที่สม่ำเสมอบนด้านหน้าของกระจกตา สาเหตุหลัก ได้แก่ กระจกตา รูปกรวย (keratoconus), แผลเป็นที่กระจกตา , ต้อเนื้อ (pterygium), และหลังการผ่าตัดกระจกตา
อาการที่ผู้ป่วยรับรู้ได้ของสายตาเอียงแตกต่างกันไปตามระดับของสายตาเอียง
ระดับ อาการหลัก เล็กน้อย (<1 D) ไม่มีอาการ หรือมีอาการล้าตา เล็กน้อย ปานกลาง (1-3 D) การมองเห็น ลดลง ปวดตา ปวดศีรษะ เส้นในทิศทางที่กำหนดดูเข้มขึ้นบนแผนภูมิสายตาเอียงสูง (มากกว่า 3 D) การมองเห็น ลดลงอย่างชัดเจน ในเด็ก มีความเสี่ยงต่อภาวะตามัวตามแนวเส้นเมอริเดียน (meridional amblyopia)
ข้อร้องเรียนหลักคือ ปวดตา ปวดศีรษะ และปวดลูกตาเมื่อทำงานระยะใกล้ โดยเฉพาะในสายตาเอียงแบบสายตายาว อาการปวดตา จะเด่นชัดเนื่องจากภาระในการปรับโฟกัส ในสายตาเอียงไม่สม่ำเสมอ ไม่สามารถแก้ไขได้เต็มที่ด้วยเลนส์ทรงกระบอก จึงจำเป็นต้องแก้ไขด้วยคอนแทคเลนส์ชนิดแข็ง (HCL)
อาการแสดงของสายตาเอียงแบบสม่ำเสมอ
สายตาเอียงตามแนวตั้ง (WTR) : เส้นเมอริเดียนหลักที่แข็งแรงอยู่ในแนวตั้ง พบมากในคนหนุ่มสาวและพบบ่อยที่สุด
สายตาเอียงตามแนวนอน (ATR) : เส้นเมอริเดียนหลักที่แข็งแรงอยู่ในแนวนอน เพิ่มขึ้นตามอายุ พบมากในผู้ป่วยต้อกระจก สูงอายุ
สายตาเอียงแนวเฉียง : เส้นเมอริเดียนหลักที่แข็งแรงอยู่ในแนวเฉียง อยู่ห่างจาก 0 องศาและ 90 องศาตั้งแต่ 30 องศาขึ้นไป
สายตาเอียงที่กระจกตา ชั้นหลัง (PCA) : เฉลี่ย 0.3 D เส้นเมอริเดียนที่ชันมักอยู่ในแนวตั้ง และในตาที่มีสายตาเอียงตามแนวตั้ง PCA จะหักล้างสายตาเอียงส่วนหน้าบางส่วน ในตาที่มีสายตาเอียงตามแนวนอน PCA มีแนวโน้มที่จะเพิ่มให้กับสายตาเอียงส่วนหน้า 5)
อาการแสดงของสายตาเอียงไม่สม่ำเสมอ
รูปแบบไม่สม่ำเสมอ : เส้นเมอริเดียนหลักสองเส้นไม่ตั้งฉากกัน (ไม่ห่างกัน 90 องศา)
โรคที่เป็นสาเหตุ : โรคกระจกตา รูปกรวย แผลเป็นที่กระจกตา ต้อเนื้อ หลังการผ่าตัดกระจกตา โรคผิวตาต่างๆ เป็นต้น
ลักษณะเฉพาะ : ไม่สามารถแก้ไขได้เต็มที่ด้วยเลนส์ทรงกระบอก การวิเคราะห์รูปทรงกระจกตา แสดงรูปแบบที่จำเพาะ
ข้อควรระวังในการรักษา : ไม่เหมาะสำหรับเลนส์แก้วตาเทียม ชนิดทอริก คอนแทคเลนส์ชนิดแข็งเป็นหลักในการแก้ไขสายตา
กระจกตา ส่วนหลัง
สายตาเอียงที่กระจกตา ส่วนหลัง (PCA) มีปริมาณน้อยกว่าสายตาเอียงที่กระจกตา ส่วนหน้า แต่มีผลต่อสายตาเอียงรวมของกระจกตา (TCA) กรณีที่ PCA เกิน 0.5 D คิดเป็น 9–14% ของทั้งหมด ในกลุ่มนี้ ความแม่นยำของสูตรทั่วไปที่ใช้เฉพาะความโค้งของกระจกตา ส่วนหน้าลดลง ดังนั้นจึงแนะนำให้ใช้ค่าที่วัดได้จริงของ PCA หรือสูตรที่รวมค่านี้ (เช่น Barrett Toric Calculator) 5)
สายตาเอียงที่กระจกตา ส่วนใหญ่เกิดจากความไม่สมมาตรแต่กำเนิดของรูปทรงกระจกตา สายตาเอียงที่กระจกตา ครอบคลุมส่วนใหญ่ของสายตาเอียงทั้งหมดของระบบแสงของตา
การเปลี่ยนแปลงของสายตาเอียงตามอายุ
ในวัยหนุ่มสาวถึงวัยกลางคน สายตาเอียงตามแนวตั้ง (WTR) พบได้บ่อยกว่า แต่เมื่ออายุมากขึ้นจะเกิดการเปลี่ยนไปเป็นสายตาเอียงตามแนวนอน (ATR) 5) เชื่อว่าเกิดจากการแข็งตัวของบริเวณรอบนอกของเลนส์ตาตามอายุและแรงกดจากเปลือกตาที่เปลี่ยนทิศทางของเส้นเมอริเดียนกระจกตา ในผู้ป่วยสูงอายุที่เข้ารับการผ่าตัดต้อกระจก สายตาเอียงตามแนวนอนจะพบได้ค่อนข้างบ่อยกว่า
สาเหตุของสายตาเอียงแบบไม่สม่ำเสมอ
สายตาเอียงแบบไม่สม่ำเสมอเกิดจาก: โรคกระจกตา โป่งพอง (Keratoconus), แผลเป็นที่กระจกตา (หลังการติดเชื้อ/การบาดเจ็บ), ต้อเนื้อ , การผ่าตัดกระจกตา ก่อนหน้านี้ และโรคผิวตาต่างๆ (ตาแห้ง , ภูมิแพ้) การประเมินทำได้ยากหากไม่มีเครื่องมือวัดภูมิประเทศกระจกตา และการประเมินว่ามีสายตาเอียงแบบไม่สม่ำเสมอหรือไม่จำเป็นต้องตรวจภูมิประเทศกระจกตา
สาเหตุของสายตาเอียงหลังผ่าตัด
สายตาเอียงหลังผ่าตัดเกิดขึ้นหลังการผ่าตัดต้อกระจก หรือการปลูกถ่ายกระจกตา ปัจจัยที่เกี่ยวข้อง ได้แก่: การกรีดบริเวณลิมบัส ของกระจกตา (LRI ), การกรีดแบบโค้งด้วยเลเซอร์เฟมโตวินาที (FLACS-AK) และสายตาเอียงที่เกิดจากการเย็บแผล สายตาเอียงหลังการผ่าตัดต้อกระจก แบบถุงนอกด้วยการเย็บสามารถลดลงได้โดยการตัดไหม แต่ควรทราบว่าความสามารถในการทำนายต่ำ
ต้อกระจก
โดยการวัดสายตาเอียงที่กระจกตา อย่างละเอียด (การตรวจภูมิประเทศกระจกตา ) ก่อนการผ่าตัดต้อกระจก จะสามารถวางแผนการแก้ไขสายตาที่เหมาะสมที่สุดได้ การจ่ายแว่นตา หลังผ่าตัดควรทำหลังจาก 3 เดือนขึ้นไปเมื่อค่าสายตาคงที่ หากเกิดตามัวหรือเห็นภาพซ้อน หลังการใส่เลนส์แก้วตาเทียม ชนิดทอริก อาจเกิดจากการหมุนของเลนส์ (แนวแกนคลาดเคลื่อน) ควรปรึกษาแพทย์ทันที
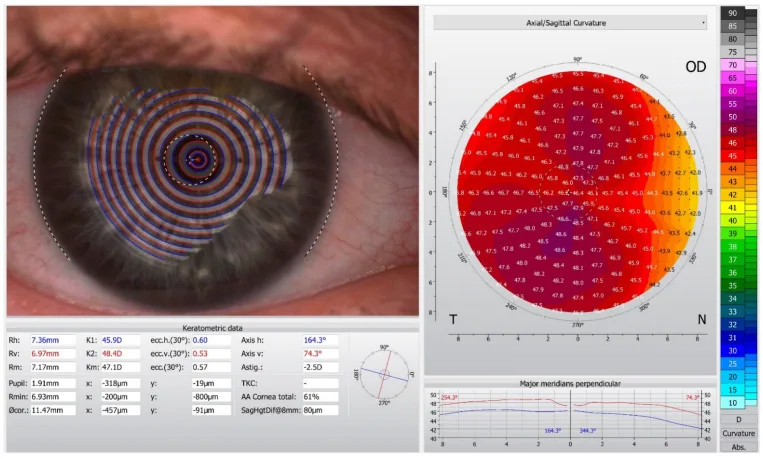
แผนที่กระจกตาด้วยเครื่อง Oculus Keratograph 5M ในตาที่มีสายตาเอียง: ภาพจาน Placido (ซ้าย) และแผนที่สีความโค้งตามแนวแกน (ขวา) Kamari M, et al. Diagnosis of Dry Eye Disease Using Ocular Imaging Techniques. Diagnostics (Basel). 2021;11(8):1466. Figure 1. PM
CI D: PMC8392046. License: CC BY.
การตรวจแผนที่
กระจกตา ด้วยเครื่อง Oculus Keratograph 5M: ด้านซ้ายเป็นภาพฉายวงแหวนศูนย์กลางของจาน Placido บนผิวหน้าของ
กระจกตา ในสายตาเอียงแบบปกติจะสังเกตเห็นรูปแบบวงแหวนที่บิดเบี้ยวเป็นรูปวงรี ด้านขวาเป็นแผนที่สีของความโค้งตามแนวแกน (sagittal) แสดงรูปแบบคล้ายโบว์ไทน์ (bow-tie) โดยมีการกระจายตัวแบบสมมาตรของกำลังการหักเหที่แรงและอ่อน ซึ่งสอดคล้องกับ
การวิเคราะห์รูปทรงกระจกตา (topography) ที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การวัดสายตาเอียงที่กระจกตา อย่างแม่นยำเป็นพื้นฐานสำหรับการเลือกวิธีการแก้ไขที่เหมาะสมและผลการผ่าตัดที่ดี
เครื่องมือวัด สิ่งที่วัด การใช้งานและหมายเหตุ เครื่องวัดค่าสายตาและความโค้งกระจกตา อัตโนมัติ (Auto Ref/Keratometer) สายตาเอียงที่กระจกตา ส่วนหน้าและค่าสายตา การคัดกรอง วัดปริมาณและแกนของสายตาเอียงที่กระจกตา เครื่องวัดชีวภาพเชิงแสง (IOL Master 700, Lenstar ฯลฯ) สายตาเอียงที่กระจกตา ส่วนหน้าและความยาวแกนลูกตา เครื่องมือมาตรฐานสำหรับคำนวณกำลังเลนส์แก้วตาเทียม (IOL ) เครื่องวิเคราะห์รูปทรงกระจกตา (แผนที่กระจกตา ) รูปทรงกระจกตา ส่วนหน้า (2 มิติ) จำเป็นสำหรับการแยกแยะสายตาเอียงแบบปกติและผิดปกติ ตรวจสอบการมีอยู่ของสายตาเอียงผิดปกติ การตรวจภูมิประเทศกระจกตา (การถ่ายภาพ Scheimpflug)สายตาเอียงที่กระจกตา ส่วนหน้าและส่วนหลัง (TCA·3D) แนะนำในกรณี PCA สูง ได้ค่า PCA จริง
วิธี retinoscopy : การวัดค่าสายตาแบบ objective มีประโยชน์สำหรับการตรวจวัดที่แม่นยำภายใต้การขยายม่านตา
วิธี cross cylinder : วิธีการตรวจแบบ subjective สำหรับวัดแกนและระดับสายตาเอียงอย่างแม่นยำ
เครื่องวิเคราะห์รูปทรงกระจกตา : จำเป็นสำหรับการประเมินสายตาเอียงแบบไม่สม่ำเสมอ การระบุว่ามีสายตาเอียงแบบไม่สม่ำเสมอหรือไม่ทำได้ยากหากไม่มีเครื่องวิเคราะห์รูปทรงกระจกตา หากสายตาเอียงที่กระจกตา และสายตาเอียงจากการหักเหของแสง แตกต่างกันมาก ให้ตรวจสอบว่าตำแหน่งการยึดของเลนส์แก้วตาเทียม ที่ฝังมีปัญหาหรือไม่
สำหรับการวัดปริมาณสายตาเอียง นอกเหนือจากสามองค์ประกอบ ได้แก่ กำลังทรงกลม กำลังทรงกระบอก และแกน ยังใช้การวิเคราะห์เวกเตอร์กำลังของ Thibos ด้วย โดยอธิบายสายตาเอียงด้วยสามองค์ประกอบ: ค่าเทียบเท่าทรงกลม (M), องค์ประกอบ Jackson cross-cylinder (J0: สายตาเอียงแนวตั้ง-แนวนอน) และองค์ประกอบ Jackson cross-cylinder (J45: สายตาเอียงแนวเฉียง) ซึ่งเป็นวิธีการประเมินการเปลี่ยนแปลงของสายตาเอียงก่อนและหลังการรักษาในสามมิติ 9) โดยเฉพาะในการประเมินหลังผ่าตัดเลนส์แก้วตาเทียม ชนิด toric การวิเคราะห์เวกเตอร์ของสายตาเอียงที่เหลือและแกนที่เหลือมีประโยชน์ในการประมาณปริมาณการหมุนของแกนและการวางแผนผ่าตัดซ้ำ
วิธี Alpins เป็นวิธีการวิเคราะห์ทางสถิติที่ใช้ในการประเมินก่อนและหลังการผ่าตัดแก้ไขสายตาเอียง เช่น เลนส์แก้วตาเทียม ชนิด toric, LASIK และ LRI ประกอบด้วยสามเวกเตอร์: สายตาเอียงที่ต้องการให้เกิด (TIA), สายตาเอียงที่เกิดจากการผ่าตัด (SIA) และเวกเตอร์ผลต่าง (DV) และสามารถคำนวณดัชนีต่างๆ เช่น ดัชนีการแก้ไข ดัชนีความคลาดเคลื่อน และดัชนีความสำเร็จ 9) ในการประเมินหลังผ่าตัด มีลักษณะเด่นคือสามารถประเมินได้อย่างครอบคลุม ไม่เพียงแต่เปรียบเทียบระดับสายตาเอียงอย่างง่าย แต่ยังรวมถึงการเปลี่ยนแปลงของแกนด้วย
เนื่องจากเลนส์แก้วตา ได้ถูกนำออกในการผ่าตัดต้อกระจก สายตาเอียงหลังผ่าตัดส่วนใหญ่จึงเป็นสายตาเอียงที่กระจกตา สิ่งสำคัญคือไม่ควรตัดสินจากค่าของเครื่องวัดความโค้งกระจกตา อัตโนมัติเพียงอย่างเดียว แต่ควรยืนยันว่ามีสายตาเอียงแบบไม่สม่ำเสมอหรือไม่โดยใช้การวิเคราะห์รูปทรงกระจกตา 6) ในแนวทางปฏิบัติทางคลินิกสำหรับต้อกระจก ในผู้ใหญ่ กำหนดเป้าหมายสายตาเอียงที่เหลือหลังผ่าตัดไว้ที่ 0.5 D หรือน้อยกว่า 6)
ขั้นตอนการประเมินสายตาเอียงหลังผ่าตัด (ตามแนวทางปฏิบัติทางคลินิกสำหรับต้อกระจก ในผู้ใหญ่)
ช่วงเวลา เนื้อหาการประเมิน ทันทีหลังผ่าตัดถึง 1 สัปดาห์ ยืนยันแกน IOL (IOL toric), ประเมินสายตาเอียงจากการเย็บ 1 เดือนหลังผ่าตัด ประเมินค่าสายตาชั่วคราว (อาจเลื่อนการจ่ายแว่นเนื่องจากยังไม่คงที่) 3 เดือนหลังผ่าตัด ประเมินสายตาเอียงที่เหลือหลังคงที่ พิจารณาจ่ายแว่นหรือการรักษาเพิ่มเติม สายตาเอียงที่เหลือ ≥ 0.75 D ประเมินอาการผู้ป่วย พิจารณาจ่ายแว่นหรือแก้ไขด้วยเลเซอร์เพิ่มเติม
ในหัตถการที่มีการเย็บกระจกตา (เช่น การสกัดต้อกระจก นอกแคปซูล) การลดสายตาเอียงอาจทำได้โดยการตัดไหม ในการผ่าตัดสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูงสมัยใหม่ สายตาเอียงจากการเย็บพบได้น้อย แต่ขนาด ตำแหน่ง และการปิดแผลที่เหมาะสมเป็นพื้นฐานในการลดสายตาเอียงหลังผ่าตัด6) .
การทำเครื่องหมายแกน (เมื่อใช้ IOL toric):
ก่อนผ่าตัด จะทำเครื่องหมายอ้างอิงที่ลิมบัส กระจกตา และระหว่างผ่าตัด จะจัดแนวแกนของ IOL toric อย่างแม่นยำ ระบบติดตามการหมุนของลูกตาดิจิทัลและการวัดความคลาดเคลื่อนระหว่างผ่าตัดช่วยเพิ่มความแม่นยำในการทำเครื่องหมายแกน8) .
ขั้นตอนการประเมินสายตาเอียงหลังผ่าตัด
หลังผ่าตัดต้อกระจก 3 เดือนขึ้นไป ให้ตรวจสอบดังต่อไปนี้6) :
ตรวจวัดสายตาแบบอัตนัยและวัตถุวิสัย (ยืนยันปริมาณและแกนของสายตาเอียงที่เหลือ)
วิเคราะห์ภูมิประเทศของกระจกตา (ประเมินสายตาเอียงด้านหน้า ด้านหลัง และสายตาเอียงรวมของกระจกตา )
ในกรณีที่ใช้เลนส์แก้วตาเทียม ชนิดทอริก ให้ยืนยันแกนของเลนส์ (OCT ส่วนหน้าตา, หลอดสลิต)
สายตาเอียงที่เหลือ >0.75D และผู้ป่วยมีอาการ → พิจารณาการรักษาเพิ่มเติม (การแก้ไขด้วยเลเซอร์เพิ่มเติม, การจัดตำแหน่งเลนส์ใหม่)
การยืนยันการเบี่ยงเบนของแกนเลนส์หลังการใส่เลนส์แก้วตาเทียม ชนิดทอริก หลอดสลิตและ OCT ส่วนหน้าตามีประโยชน์ การยืนยันแกนเลนส์ในช่วงต้นหลังผ่าตัด (ภายใน 1 สัปดาห์) มีอัตราความสำเร็จในการแก้ไขการหมุนสูง หลังจาก 3 เดือน การจัดตำแหน่งใหม่อาจทำได้ยากเนื่องจากการเกิดพังผืดของแคปซูลเลนส์ 4)
Q
ทำไมการวิเคราะห์รูปทรงกระจกตาจึงสำคัญ?
A
เครื่องวิเคราะห์รูปทรงกระจกตา มีความจำเป็นในการตรวจหาสายตาเอียงแบบไม่สม่ำเสมอและแยกความแตกต่างจากสายตาเอียงแบบสม่ำเสมอ เลนส์แก้วตาเทียม ชนิดทอริกแก้ไขเฉพาะสายตาเอียงแบบสม่ำเสมอ ดังนั้นการมีสายตาเอียงแบบไม่สม่ำเสมอจึงเป็นข้อห้าม นอกจากนี้ ในกรณีที่มีสายตาเอียงที่กระจกตา ส่วนหลังสูง (PCA ≥0.5D) การพิจารณาสายตาเอียงที่กระจกตา ทั้งหมด (TCA) ในการคำนวณเลนส์มีความสำคัญต่อการเพิ่มความแม่นยำ และแนะนำให้ประเมินรูปทรงกระจกตา ส่วนหลังด้วยการถ่ายภาพ Scheimpflug 5)
เลือกวิธีการแก้ไขสายตาเอียงตามชนิดของสายตาเอียง (สม่ำเสมอ/ไม่สม่ำเสมอ) ระดับสายตาเอียง โรคที่เป็นสาเหตุ อายุ และวิถีชีวิตของผู้ป่วย
วิธีการแก้ไข ข้อบ่งชี้ ลักษณะ แว่นตา (เลนส์ทรงกระบอก) สายตาเอียงแบบสม่ำเสมอ พบได้บ่อยที่สุด ไม่เหมาะกับสายตาเอียงแบบไม่สม่ำเสมอ ระวังภาวะภาพขนาดต่างตามแนวเมอริเดียน คอนแทคเลนส์ชนิดนิ่ม (ทอริก SCL) สายตาเอียงแบบสม่ำเสมอ (เล็กน้อยถึงปานกลาง) สะดวกสูง การรักษาเสถียรภาพในการหมุนเป็นความท้าทาย คอนแทคเลนส์ชนิดแข็ง (RGP ) สายตาเอียงไม่สม่ำเสมอและสายตาเอียงสม่ำเสมอระดับสูง สร้างพื้นผิวการหักเหแสงที่สม่ำเสมอบนผิวหน้าของกระจกตา แกนหลักในการแก้ไขสายตาเอียงไม่สม่ำเสมอในโรคกระจกตา รูปกรวย คอนแทคเลนส์สเคลอรัล (คอนแทคเลนส์สเคลอรัล) สายตาเอียงไม่สม่ำเสมอระดับรุนแรง (เช่น ระยะสุดท้ายของโรคกระจกตา รูปกรวย) รองรับโดยตาขาว จึงสัมผัสกระจกตา น้อยมาก ยอดเยี่ยมในการแก้ไขสายตาเอียงไม่สม่ำเสมอ
ในเด็ก สายตาเอียง ≥2D มีความเสี่ยงต่อภาวะตาขี้เกียจ (amblyopia ตามแนวเมอริเดียน) ดังนั้นการสวมแว่นตาแก้ไขเต็มที่อย่างต่อเนื่องตั้งแต่เนิ่นๆ จึงมีความสำคัญ 7) หากภาวะภาพขนาดต่างกันตามแนวเมอริเดียนเป็นปัญหา ให้พิจารณาลดกำลังของเลนส์ทรงกระบอกหรือเลื่อนแกน (ภายใน 15 องศา)
การแก้ไขสายตาเอียงด้วยการผ่าตัดแก้ไขสายตาผิดปกติอาจมีประสิทธิภาพลดลงในระยะยาว โดยเฉพาะในกรณีสายตาเอียงแบบ against-the-rule ซึ่งสายตาเอียงตามอายุอาจเพิ่มขึ้น และอาจพิจารณาผ่าตัดซ้ำ ใน LASIK ต้องระวังความหนากระจกตา ที่เหลืออยู่
แนวทางการผ่าตัดแก้ไขสายตาผิดปกติที่กระจกตา ตามหลักฐาน (SMILE ) ระบุว่าข้อบ่งชี้คือค่าสายตาเทียบเท่าทรงกลมสูงถึง 10D (สายตาสั้น สูงถึง 10D, สายตาเอียงสูงถึง 3D) 2) LASIK และ PRK มีข้อบ่งชี้ทั้งสำหรับสายตาเอียงแบบสั้นและแบบยาว แต่ความเสี่ยงของการถดถอยของการแก้ไขสายตายาว มากกว่าสายตาสั้น 1) ผลลัพธ์ 5 ปีของการผ่าแนวโค้งด้วยเลเซอร์เฟมโตวินาที (FLACS-AK) แสดงให้เห็นว่าสายตาเอียงลดลงอย่างมีนัยสำคัญจากค่าเฉลี่ย 1.63 D ก่อนผ่าตัดเป็น 0.53 D หลังผ่าตัด และคงที่ที่ 0.55 D หลังจาก 5 ปี 3) .
การแก้ไขสายตาเอียงด้วย SMILE
SMILE (การสกัดเลนส์ขนาดเล็กผ่านแผลเล็ก) ถูกใช้อย่างแข็งขันสำหรับสายตาเอียงแบบสั้น แนวทาง KLEx (การสกัดเลนส์แก้ไขสายตาผิดปกติที่กระจกตา ) แนะนำให้แก้ไขสายตาเอียงสูงสุดถึง 3D โดยออกแบบโดยเน้นความหนากระจกตา ที่เหลือ ≥250 ไมครอน และผลรวมของความหนาแผ่นปิด + เนื้อกระจกตา ที่เหลือ 2) เมื่อเทียบกับ LASIK สามารถหลีกเลี่ยงภาวะแทรกซ้อนของแผ่นปิด และเหนือกว่าในด้านการปกป้องเส้นประสาทกระจกตา และความมั่นคงทางชีวกลศาสตร์ แต่ความแม่นยำในการกำหนดแกนสายตาเอียงต้องอาศัยความชำนาญของศัลยแพทย์
LASIK สำหรับสายตาเอียงแบบยาว
LASIK แก้ไขสายตายาว มีอัตราการถดถอยสูงกว่าสายตาสั้น และผลลัพธ์ระยะยาวไม่เสถียรสำหรับสายตายาว >+4D การผ่าตัดสำหรับสายตาเอียงแบบยาว (สายตาเอียงแบบยาวผสมและสายตาเอียงแบบผสม) จำเป็นต้องยืนยันว่าสายตาเอียงเป็นแบบสม่ำเสมอและประเมินรูปร่างกระจกตา ก่อนผ่าตัดอย่างละเอียด 1) .
การผ่าตัดต้อกระจก ยังเป็นโอกาสในการใส่เลนส์แก้วตาเทียม (IOL ) และสามารถแก้ไขสายตาเอียงได้โดยไม่ต้องเพิ่มการบาดเจ็บ เป้าหมายคือสายตาเอียงที่เหลือหลังผ่าตัด ≤0.5D
วิธีการแก้ไข ปริมาณสายตาเอียงที่เหมาะสม ลักษณะเฉพาะ เลนส์แก้วตาเทียมทอริก (Toric IOL )≥1.0D (สายตาเอียงแบบปกติ) มีความแม่นยำในการทำนายสูงที่สุด ห้ามใช้ในสายตาเอียงแบบไม่ปกติ LRI (การกรีตผ่อนคลายบริเวณลิมบัส )สูงสุด 3.0D (ความแม่นยำในการทำนายถึง 1.5D) ไม่ต้องใช้อุปกรณ์ราคาแพง สามารถใช้ในกรณีที่ห้ามใช้เลนส์ทอริกได้ FLACS-AK (การกรีตโค้งด้วยเลเซอร์เฟมโตวินาที ) 1.0–3.0D ความแม่นยำในการกรีตสูงและความสามารถในการทำนายดีเยี่ยม เลเซอร์เอกไซเมอร์ (LASIK /PRK) การแก้ไขสายตาเอียงที่เหลือในขั้นที่สอง สามารถแก้ไขค่าสายตาทรงกลมพร้อมกันได้ ต้องระวังความหนาของกระจกตา ที่เหลือ เลนส์พิกกี้แบ็ก (เลนส์เสริม) กรณีที่มีค่าสายตาคงเหลือมาก การใส่เลนส์ห้องหลังเพิ่ม การตัดไหม สายตาเอียงจากการเย็บ (หลังผ่าตัดต้อกระจก แบบนอกรอบแคปซูล) ข้อบ่งชี้จำกัดในยุคปัจจุบัน
เลนส์แก้วตาเทียมทอริก (Toric IOL )
กำลังทรงกระบอกที่ระนาบเลนส์แก้วตาเทียม อยู่ที่ 1.5–6.0 D สามารถแก้ไขสายตาเอียงที่กระจกตา ได้ 0.75–4.75 D ควรพิจารณาสำหรับสายตาเอียงปกติ ≥1.0 D และมีหลักฐานสนับสนุนอย่างแข็งแกร่งสำหรับ >2.0 D4)
การวิเคราะห์อภิมาน (13 การทดลอง) แสดงให้เห็นว่าเลนส์ทอริกช่วยปรับปรุงการมองเห็น ระยะไกลโดยไม่ต้องแก้ไข (UDVA) อย่างมีนัยสำคัญเมื่อเทียบกับเลนส์ไม่ทอริก (ความแตกต่างเฉลี่ย -0.07 logMAR, ช่วงความเชื่อมั่น 95% -0.10 ถึง -0.04) และลดความเสี่ยงของการไม่ถึง 20/25 หรือดีกว่า4)
ผลของการหมุนแกน: การหมุน 1 องศาจะลดประสิทธิภาพการแก้ไขลงประมาณ 3.3% การหมุน 30 องศาจะทำให้ประสิทธิภาพการแก้ไขหายไปเกือบหมด และมากกว่านั้นอาจทำให้การมองเห็น หลังผ่าตัดแย่ลงเมื่อเทียบกับเลนส์ไม่ทอริก
ข้อห้ามใช้เลนส์ทอริก : สายตาเอียงไม่ปกติ (กระจกตา รูปกรวย, แผลเป็นที่กระจกตา , กระจกตา โป่งพอง), เส้นใยยึดเลนส์อ่อนแอหรือฉีกขาด, แคปซูลหลังฉีกขาด, รูม่านตา ขยายไม่ดี, ตาแห้ง รุนแรง, ประวัติการผ่าตัดวุ้นตา -จอประสาทตา ร่วมกับการรัดหรือการปลูกถ่ายต้อหิน
FLACS-AK (การผ่าแนวโค้งด้วยเลเซอร์เฟมโตวินาที )
เนื่องจากการออกแบบการยิงเลเซอร์ขึ้นอยู่กับผลการวัด OCT ส่วนหน้าของตา ความแม่นยำของการผ่าและความสม่ำเสมอของความลึกจึงสูงกว่าการผ่าด้วยมือ
การศึกษาติดตามผล 5 ปีของ Pham และคณะ (2025) ใน 34 ตา พบว่าการทำ FLACS-AK ร่วมกับการผ่าตัดต้อกระจก ช่วยลดค่าเฉลี่ยสายตาเอียงที่กระจกตา ก่อนผ่าตัดจาก 1.63±0.886 D เหลือ 0.53±0.628 D ที่ 3 เดือน (p=0.001) และคงที่ตลอด 5 ปี (0.55±0.624 D ที่ 5 ปี)3) อัตราการบรรลุ UDVA 20/25 หรือดีกว่าอยู่ที่ 67.6% โดยไม่เปลี่ยนแปลงเป็นเวลา 5 ปี และสัดส่วนของ MRSE ภายใน ±0.50 D สูงถึง 91.2% ที่ 5 ปี3)
ข้อห้ามในการใช้เลนส์แก้วตาเทียม แบบทอริก ได้แก่ สายตาเอียงไม่สม่ำเสมอ (กระจกตา รูปกรวย, แผลเป็นที่กระจกตา , กระจกตา โป่งพอง), ความอ่อนแอ/การฉีกขาดของโซนูล, การฉีกขาดของแคปซูลหลัง, การขยายม่านตา ไม่ดี, ภาวะตาแห้ง รุนแรง, ประวัติการผ่าตัดวุ้นตา และจอประสาทตา ร่วมกับการคาดห่วง, หรือการปลูกถ่ายต้อหิน สิ่งสำคัญคือต้องยืนยันว่าไม่มีสายตาเอียงไม่สม่ำเสมอโดยการวิเคราะห์รูปทรงกระจกตา ก่อนการผ่าตัด และทำการทำเครื่องหมายแกนอย่างแม่นยำ
Q
จะเกิดอะไรขึ้นถ้าแกนของเลนส์แก้วตาเทียมแบบทอริกเคลื่อน?
A
การเคลื่อน 1 องศาจะลดประสิทธิภาพการแก้ไขประมาณ 3.3% และที่ 30 องศาประสิทธิภาพจะหายไปเกือบหมด หากเคลื่อนมากกว่า 30 องศา การมองเห็น หลังผ่าตัดอาจแย่กว่าเลนส์แก้วตาเทียม แบบไม่ทอริก การหมุนของเลนส์มักเกิดขึ้นเร็วภายใน 1 ชั่วโมงถึงวันถัดไปหลังผ่าตัด ดังนั้นความเสถียรของการยึดภายในแคปซูลเมื่อสิ้นสุดการผ่าตัดจึงสำคัญ ในตาที่มีความยาวแกนตา ยาว กำลังของเลนส์ต่ำและส่วนเลนส์บาง ทำให้หมุนง่าย มีรายงานว่าการใส่แหวนขยายแคปซูล (CTR ) พร้อมกันมีประสิทธิภาพ หากยืนยันการเคลื่อน ควรพิจารณาผ่าตัดจัดตำแหน่งใหม่เร็ว
แสงที่เข้าสู่ตาสายตาเอียงจะเกิดเส้นโฟกัสด้านหน้าในแนวเส้นเมอริเดียนที่แรง และเส้นโฟกัสด้านหลังในแนวเส้นเมอริเดียนที่อ่อน ระหว่างเส้นโฟกัสทั้งสองนี้จะเกิดวงกลมความสับสนน้อยที่สุด (กรวยสตูร์ม) ค่าเทียบเท่าทรงกลมคือค่าการหักเหเฉลี่ยของเส้นเมอริเดียนที่แรงและอ่อน ซึ่งสอดคล้องกับสถานะการหักเหที่ตำแหน่งวงกลมความสับสนน้อยที่สุด
สายตาเอียงรวมของระบบแสงของตาคือผลรวมของสายตาเอียงของกระจกตา และเลนส์แก้วตา ส่วนใหญ่เกิดจากสายตาเอียงของกระจกตา แต่ถ้ามีการเคลื่อนของเลนส์แก้วตา สายตาเอียงของเลนส์แก้วตา จะรุนแรง เมื่อผ่าตัดต้อกระจก (เลนส์แก้วตา ขุ่น) ออก สายตาเอียงของเลนส์แก้วตา จะหายไป ดังนั้นสายตาเอียงหลังผ่าตัดโดยพื้นฐานแล้วมาจากกระจกตา เท่านั้น
กระจกตา ส่วนหลังมีกำลังการหักเหเป็นลบ และเส้นเมอริเดียนที่ชันที่สุดอยู่ในแนวตั้งในตาส่วนใหญ่ ดังนั้น PCA มักจะออกฤทธิ์ในทิศทางตรงกันข้ามกับสายตาเอียงกระจกตา ส่วนหน้า ในตาที่มีสายตาเอียงตามแนวตั้ง PCA จะหักล้างสายตาเอียงส่วนหน้าบางส่วน ในขณะที่ตาที่มีสายตาเอียงตามแนวนอน PCA จะเพิ่มให้กับสายตาเอียงส่วนหน้า
Jin และคณะ (2023) ในการศึกษาย้อนหลังใน 62 ตาที่มี PCA สูง (≥0.5D) รายงานว่าเมื่อคำนวณเลนส์แก้วตาเทียม แบบทอริกโดยใช้ TCA เกิดการแก้ไขเกินหลังผ่าตัดทั้งในกลุ่ม ATR (ดัชนีการแก้ไข 1.14±0.29) และกลุ่ม WTR (ดัชนีการแก้ไข 1.25±0.18)5) ขนาดความคลาดเคลื่อนในกลุ่ม ATR คือ 0.22±0.52D (p=0.03) และในกลุ่ม WTR คือ 0.65±0.60D (p=0.00) ทั้งสองเบี่ยงเบนอย่างมีนัยสำคัญในทิศทางของการแก้ไขเกิน5) การแก้ไขเกินในตา WTR ทำให้เกิดการกลับแกนและภาวะสายตาเอียงตามแนวนอนหลังผ่าตัด ดังนั้นการคำนวณเลนส์แก้วตาเทียม แบบทอริกโดยใช้ TCA จึงแนะนำสำหรับตา ATR แต่ต้องระมัดระวังเป็นพิเศษในตา WTR5)
ในวัยรุ่น มักพบสายตาเอียงตามแนวตั้ง (WTR) แต่เมื่ออายุมากขึ้น จะเปลี่ยนเป็นสายตาเอียงตามแนวนอน (ATR) เชื่อว่าเกิดจากการแข็งตัวของบริเวณรอบเลนส์ตาเมื่ออายุมากขึ้น และผลของแรงกดจากเปลือกตาที่ทำให้ทิศทางของเส้นเมอริเดียนกระจกตา เปลี่ยนแปลงไป การเปลี่ยนแปลงนี้เป็นปัจจัยที่ควรพิจารณาในการคำนวณกำลังของเลนส์แก้วตาเทียม แบบทอริกและการวางแผนผ่าตัด LRI
ความเร็วของการเปลี่ยนเป็น ATR จะเพิ่มขึ้นตามอายุ และจะเด่นชัดเป็นพิเศษหลังจากอายุ 60 ปี การเปลี่ยนแปลงนี้เป็นพื้นฐานของการวางแผนที่คำนึงถึงการเปลี่ยนแปลงของสายตาเอียงในอนาคตเมื่อคำนวณ IOL (เช่น การเหลือสายตาเอียงตามแนวตั้งไว้เล็กน้อย) 4) ในตาที่มีความยาวแกนตา ยาว (สายตาสั้น มาก) การเปลี่ยนเป็น ATR มักจะเร็วกว่า และการคำนวณ IOL แบบทอริกในกรณีเหล่านี้จำเป็นต้องประเมินอย่างระมัดระวังมากขึ้น 4)
ในสายตาเอียงตั้งแต่ 3D ขึ้นไป อาจมีภาวะตาขี้เกียจ ตามแนวเมอริเดียน (meridional amblyopia) ซึ่งการพัฒนาการมองเห็น ในทิศทางของเมอริเดียนที่แรงถูกยับยั้ง สำหรับสายตาเอียงที่เกิน 2D การใส่แว่นแก้ไขเต็มที่อย่างสม่ำเสมอเป็นสิ่งสำคัญต่อการพัฒนาการมองเห็น การตรวจพบแต่เนิ่นๆ และการแก้ไขแต่เนิ่นๆ สามารถให้ผลการแก้ไขการมองเห็น ที่ดีได้
ใน PPP ภาวะตาขี้เกียจ (ปรับปรุงปี 2022) สายตาเอียงชนิด anisometropic (สายตาเอียงรุนแรงในตาเดียว) ตั้งแต่ 1.5D ขึ้นไป ถือเป็นปัจจัยเสี่ยงต่อภาวะตาขี้เกียจ และแนะนำให้ตรวจพบแต่เนิ่นๆ โดยการคัดกรองค่าสายตา (phot screening) 7) โดยเฉพาะในสายตาเอียงแนวเฉียง (แกนใกล้ 45 หรือ 135 องศา) กล่าวว่าการทำงานของการมองเห็น ในการมองเห็น รอบข้างและการมองเห็น เคลื่อนไหวจะลดลงได้ง่ายกว่าเมื่อเทียบกับการมองเห็น ตรง
ในการตรวจวัดค่าสายตาภายใต้การหยอดยาหยุดปรับตา (cycloplegia) สำหรับสายตาเอียง การประเมินค่าทรงกระบอกและแกนอย่างแม่นยำเป็นสิ่งจำเป็น หากการเปลี่ยนแปลงของค่าทรงกระบอกและแกนก่อนและหลังหยอด atropine มีมาก ให้สงสัยว่ามีสายตาเอียงจากเลนส์ตา ในตาที่ไม่มีเลนส์ตาและตาที่มีเลนส์แก้วตาเทียม สายตาเอียงจากกระจกตา ครอบคลุมเกือบทั้งหมดของสายตาเอียง 6)
โรคกระจกตา โป่งพองเป็นภาวะกระจกตา ยื่นโป่งที่ดำเนินไปเรื่อยๆ และแสดงสายตาเอียงไม่สม่ำเสมออย่างชัดเจน ในการตรวจภาพตัดขวางด้วยเครื่อง Scheimpflug (เช่น Pentacam) จะเห็นรูปแบบลักษณะเฉพาะ เช่น การโป่งของผิวด้านหลัง การบางลง และผลบวกต่อตาราง Amsler ในแนวทางปฏิบัติของ KLEx (SMILE ) กำหนดให้มีการคัดกรองก่อนผ่าตัดอย่างเข้มงวดเพื่อแยกกรณีที่สงสัยว่าเป็นโรคกระจกตา โป่งพอง (เช่น ความสูงสูงสุดของผิวด้านหลัง ≥ 16 ไมครอน) 2)
สำหรับสายตาเอียงไม่สม่ำเสมอในโรคกระจกตา โป่งพอง:
เล็กน้อยถึงปานกลาง: คอนแทคเลนส์ชนิดแข็ง (RGP ) หรือคอนแทคเลนส์แบบผสม
ปานกลาง: คอนแทคเลนส์ชนิดครอบตาขาว (scleral lens) หรือการเชื่อมขวางคอลลาเจนกระจกตา (CXL ) เพื่อชะลอการดำเนินโรค
รุนแรง (BCVA < 0.1 หรือน้อยกว่า): การปลูกถ่ายกระจกตา (PKP หรือ DALK )
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
เป็นเลนส์ที่สามารถปรับกำลังหักเหของ IOL หลังผ่าตัดได้ด้วยการฉายรังสีอัลตราไวโอเลต หลังผ่าตัดจะตรวจสอบค่าสายตาที่เหลืออยู่ จากนั้นปรับกำลังสุดท้ายด้วยการฉายแสง ซึ่งคาดว่าจะช่วยเพิ่มความแม่นยำในการแก้ไขสายตาเอียง 4)
เป็นระบบที่วัดสถานะการหักเหของตาไร้เลนส์หรือตามีเลนส์แบบเรียลไทม์ระหว่างผ่าตัด เพื่อแนะนำกำลังและแกน IOL ที่เหมาะสมที่สุด ทั้ง IA และเครื่องคำนวณ Barrett Toric สามารถบรรลุค่าสายตาเอียงคงเหลือน้อยกว่า 0.5D ใน 75% ของดวงตา ซึ่งสูงกว่ากลุ่มคำนวณก่อนผ่าตัดที่ 53% การแก้ไขแบบเรียลไทม์คาดว่าจะลดความเสี่ยงในการผ่าตัดซ้ำ แต่ต้องใช้อุปกรณ์เฉพาะและเวลาเพิ่มเติม 4)
กำลังมีการพัฒนา IOL เฉพาะบุคคลโดยอาศัยการถ่ายภาพกระจกตา อย่างละเอียดก่อนผ่าตัดและโปรไฟล์การหักเหเฉพาะของผู้ป่วย แนวทางการแพทย์แม่นยำ (personalized medicine) ที่อธิบายพื้นฐานทางพันธุกรรมของความผิดปกติของการหักเหและวางแผนการรักษาตามลักษณะเฉพาะของดวงตาของแต่ละบุคคลกำลังถูกสำรวจ 4)
แนวทาง KLEx รวมถึงการทบทวนอย่างเป็นระบบที่เปรียบเทียบผลการแก้ไขสายตาเอียงระหว่าง SMILE และ LASIK 2) ความแม่นยำในการแก้ไขสายตาเอียง (อัตราการบรรลุค่าสายตาเอียงคงเหลือ ≤0.5D) รายงานว่าอยู่ที่ประมาณ 75-90% สำหรับ SMILE ซึ่งเทียบเท่าหรือดีกว่าเล็กน้อยเมื่อเทียบกับ LASIK (70-85%) อย่างไรก็ตาม รายงานบางฉบับชี้ให้เห็นว่าการคาดการณ์แกนสายตาเอียงมีความเสถียรมากกว่าเล็กน้อยใน LASIK เมื่อเทียบกับ SMILE
ในการแก้ไขสายตาเอียงด้วย SMILE มีความท้าทายในเรื่องความแม่นยำของแกน และการติดตามการหมุนของลูกตาด้วยระบบดิจิทัลก่อนผ่าตัดและการปรับโนโมแกรมระหว่างผ่าตัดเป็นกุญแจสำคัญในการปรับปรุงความแม่นยำ เนื่องจากการเบี่ยงเบนเล็กน้อยของตำแหน่งการฉายแสงเลเซอร์เฟมโตวินาที จะนำไปสู่ค่าสายตาเอียงคงเหลือโดยตรง ประสบการณ์การผ่าตัดและความชำนาญทางเทคนิคจึงเป็นสิ่งจำเป็น 2)
ในการติดตามผลระยะยาวหลังการผ่าตัดแก้ไขสายตาเอียง (LASIK , SMILE , IOL ทอริก) อาจเกิดปัญหาต่อไปนี้:
การถดถอย (regression) : เห็นได้ชัดโดยเฉพาะหลังการแก้ไขสายตาเอียงแบบสายตายาว ด้วย LASIK การเปลี่ยนแปลงตามอายุไปสู่ ATR ทำให้เกิดการขาดแคลนปริมาณการแก้ไขการเคลื่อนของแกน IOL : ความเสถียรของแกนจะดำเนินต่อไปในช่วงปีแรกหลังการใส่ IOL ทอริก มีรายงานการเคลื่อนที่ระยะหลังเนื่องจากการหดตัวของแคปซูลด้วย 4) การโป่งพองของกระจกตา : เกิดขึ้นเมื่อชั้นสโตรมาที่เหลือบางเกินไปหลัง LASIK /PRK การตรวจพบตั้งแต่เนิ่นๆ และการแทรกแซงด้วย CXL เป็นตัวกำหนดพยากรณ์โรค
เพื่อลดภาวะแทรกซ้อนเหล่านี้ การคัดกรองก่อนผ่าตัด (รวมถึงการวิเคราะห์รูปทรงกระจกตา ด้วย PC และการคำนวณชั้นสโตรมาที่เหลือ) และการติดตามผลหลังผ่าตัดระยะยาวเป็นสิ่งจำเป็น 1)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-139.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2025. doi:10.1016/j.ophtha.2025.
Pham TMK, Nguyen XH, Pham TTT, Hoang TT. Five years follow-up outcomes of femtosecond laser-assisted cataract surgery on patients with preexisting corneal astigmatism. Int Med Case Rep J. 2025;18:373-379.
Mallareddy V, Daigavane S. Innovations and outcomes in astigmatism correction during cataract surgery: a comprehensive review. Cureus. 2024;16(8):e67828. doi:10.7759/cureus.67828
Jin T, Yu L, Li J, Zhou Y. Refractive outcomes of toric intra-ocular lens implantation in cases of high posterior corneal astigmatism. Indian J Ophthalmol. 2023;71(8):2967-71. doi:10.4103/IJO.IJO_3385_22
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern 2022 Update. Ophthalmology. 2023;130(3):P136-P178.
Kamari M, et al. Diagnosis of Dry Eye Disease Using Ocular Imaging Techniques. Diagnostics (Basel). 2021;11(8):1466.
Kanclerz P, Przewłócka K, Arnold RW. Agreement in non-cycloplegic and cycloplegic refraction between a photoscreener and a calibrated autorefractor. BMC Ophthalmol. 2024;24:130. doi:10.1186/s12886-024-03394-0