เครื่องวัดลานสายตาแบบพลวัตของโกลด์แมน (GP ) เป็นวิธีการตรวจลานสายตา แบบพลวัต โดยเคลื่อนเป้าตรวจจากขอบลานสายตาเข้าสู่ศูนย์กลาง และเชื่อมต่อจุดขอบเขตที่รับรู้ได้เพื่อสร้างเส้นไอซอปเตอร์ (เส้นโค้งความไวเท่ากัน)
สามารถประเมินลานสายตาทั้งหมด (ด้านจมูก 60°, ด้านขมับ ≥100°) ได้ในครั้งเดียว เหนือกว่าในการตรวจจับลานสายตาส่วนปลายและความผิดปกติในวงกว้าง
มีประโยชน์โดยเฉพาะในโรคต้อหิน ที่ลุกลาม, จอประสาทตา เสื่อมชนิดสี, โรคทางประสาทจักษุวิทยา, เด็ก และผู้สูงอายุ ซึ่งการตรวจลานสายตา แบบสถิต (เช่น HFA ) ทำได้ยาก
การรวมกันของพื้นที่เป้าตรวจ (V ถึง O, 6 ชนิด) และความสว่าง (4 ถึง 1, 4 ระดับ) ใช้ในการวาดเส้นไอซอปเตอร์หลายเส้น
ในการคัดกรอง ขั้นแรกให้ใช้เป้าตรวจ V/4e จากนั้นประเมินรายละเอียดด้วยเส้นไอซอปเตอร์ด้านใน (เช่น I/4e)
การตรวจสอบความสว่างก่อนการทดสอบ (V/4e → 1000 asb) เป็นขั้นตอนบังคับเพื่อรักษาความแม่นยำ และไม่ควรละเว้น
การจดจำรูปแบบความผิดปกติของลานสายตาที่พบบ่อย เช่น ตาบอดครึ่งซีก, การแคบเข้าหาศูนย์กลางของลานสายตา, จุดบอดรูปวงแหวน, จุดบอดใกล้ศูนย์กลาง และขั้นบันไดด้านจมูก มีความสำคัญในการวินิจฉัย
เครื่องวัดลานสายตาแบบพลวัตของโกลด์แมน (Goldmann Perimeter: GP ) เป็นวิธีการตรวจลานสายตา โดยเคลื่อนเป้าตรวจที่มีความสว่างและพื้นที่คงที่จากขอบลานสายตาเข้าสู่ศูนย์กลาง และเชื่อมต่อจุดขอบเขตที่ผู้ถูกตรวจรับรู้ครั้งแรกเพื่อวาดเส้นไอซอปเตอร์ (เส้นโค้งความไวเท่ากัน) โดยการซ้อนทับเส้นไอซอปเตอร์หลายเส้น ทำให้สามารถเข้าใจการกระจายความไวทั่วลานสายตาได้
ในขณะที่เครื่องวัดลานสายตาแบบสถิต (เช่น เครื่องวิเคราะห์ลานสายตา Humphrey: HFA ) มีความไวในการตรวจจับความผิดปกติเฉพาะที่ภายใน 30° ส่วนกลาง GP เหนือกว่าในการประเมินลานสายตาทั้งหมดซึ่งครอบคลุมมากกว่า 60° ด้านจมูกและ 100° ด้านขมับ 1) แม้ว่าการตรวจลานสายตา แบบพลวัตจะยากต่อการประเมินการลุกลามในเชิงปริมาณ แต่ก็เหมาะสำหรับผู้ป่วยที่ยากต่อการตรวจลานสายตา แบบสถิต 1)
ผู้ป่วยที่แนะนำให้ตรวจวัดลานสายตาแบบไดนามิกของโกลด์แมนน์ (GP ) เป็นพิเศษมีดังนี้:
ผู้สูงอายุ เด็ก และผู้ที่รักษาสมาธิต่อเนื่องได้ยาก
ผู้ที่มีสายตาเลือนราง ต้อกระจก หรือความขุ่นของสื่อนำแสงอื่นๆ ที่ทำให้แยกแยะเป้าหมายขนาดเล็กได้ยาก
ผู้ป่วยโรคต้อหิน ที่ลุกลามระดับปานกลางถึงรุนแรงซึ่งสงสัยว่ามีความผิดปกติเป็นบริเวณกว้างเกินขอบเขตการวัดของเครื่องวัดลานสายตาแบบสถิต
ผู้ป่วยโรคจอประสาทตา โรคประสาทตา หรือรอยโรคในกะโหลกศีรษะที่คาดว่าจะทำให้เกิดความผิดปกติของลานสายตาเป็นบริเวณกว้าง
ผู้ที่ตรวจลานสายตาเป็นครั้งแรก (เมื่อยังไม่คุ้นเคยกับเครื่องวัดลานสายตาแบบสถิต)
รายการ การตรวจวัดลานสายตาแบบไดนามิกของโกลด์แมนน์ (GP ) เครื่องวัดลานสายตาแบบสถิต (เช่น HFA ) หลักการวัด วาดเส้นไอโซปเตอร์ (เส้นความไวเท่ากัน) วัดเกณฑ์ที่จุดคงที่ ขอบเขตการประเมิน ลานสายตาทั้งหมด (ด้านขมับ >100°) ศูนย์กลาง 30° หรือ 60° การตรวจหาความผิดปกติเฉพาะที่ ด้อยกว่าการตรวจลานสายตา แบบสถิต ไว (ต้อหิน ระยะแรก) การจัดการกับความเหนื่อยล้า ผู้ตรวจสามารถปรับเปลี่ยนได้ตามสถานการณ์ ปรับเปลี่ยนยากเนื่องจากโปรแกรมตายตัว ข้อบ่งชี้หลัก ต้อหิน ระยะลุกลาม โรคจอประสาทตา จักษุประสาทวิทยา เด็กต้อหิน ระยะแรก การประเมินเชิงปริมาณของข้อบกพร่องลานสายตาความผิดปกติของลานสายตาจากจิตใจ มีประโยชน์ในการประเมิน ประเมินยาก
Q
การเลือกใช้ GP และ HFA (การตรวจลานสายตาแบบสถิต) แตกต่างกันอย่างไร?
A
HFA เหนือกว่าในการตรวจหาข้อบกพร่องลานสายตาเฉพาะที่ภายใน 30 องศาศูนย์กลาง (เช่น จุดบอดรูปโค้งระยะแรกของต้อหิน , ขั้นจมูก) ในขณะที่ GP เหมาะสมเมื่อต้องการประเมินลานสายตาทั้งหมดรวมถึงรอบนอก (เช่น ต้อหิน ระยะลุกลาม, จอประสาทตา เสื่อมชนิดเม็ดสี, เนื้องอกต่อมใต้สมอง) นอกจากนี้ การตรวจลานสายตา แบบสถิตมักทำได้ยากในผู้สูงอายุ เด็ก ผู้ที่มีสายตาเลือนราง และผู้ป่วยต้อกระจก ในกรณีเหล่านี้ GP ก็มีประโยชน์เช่นกัน
เป้าหมาย GP ถูกกำหนดโดยพารามิเตอร์สองตัว: “พื้นที่” และ “ความสว่าง”
มีพื้นที่ที่กำหนดไว้ 6 ขนาด ยิ่งเป้าหมายใหญ่ยิ่งรับรู้ได้ง่าย (isopter ขยายออกด้านนอก)
สัญลักษณ์ พื้นที่ (ตร.มม.) หมายเหตุ V 64 ใช้สำหรับการคัดกรอง IV 16 ใช้เสริม III 4 ใช้เสริม II 1 ใช้เสริม I 1/4 เป้าหมายมาตรฐานสำหรับไอโซปเตอร์ด้านใน O 1/64 เมื่อต้องการประเมินความไวสูง
กำหนด 4 ระดับ (4, 3, 2, 1 จากสว่างที่สุด) ในขั้นบันได 0.5 log นอกจากนี้ยังสามารถเลือกขั้นบันไดละเอียด 0.1 log (e ถึง a: 5 ระดับ) ได้อีกด้วย
ในการตรวจมาตรฐาน จะใช้ชุดเป้าหมายต่อไปนี้:
การคัดกรอง: V/4e (เป้าหมายขนาดใหญ่และสว่างเพื่อจับภาพขอบเขตของลานสายตาทั้งหมด)
ไอโซปเตอร์ด้านใน: I/4e → I/3e → I/2e → I/1e
การประเมินรายละเอียดลานสายตาส่วนกลาง: เพิ่ม 0/1e
เมื่อระยะห่างระหว่างไอโซปเตอร์กว้าง: รวมเป้าหมาย IVII หรือขั้นความสว่าง 0.1 log (da)
ภาพการตรวจลานสายตาของผู้ป่วยโดยใช้เครื่องวัดลานสายตาโกลด์แมนน์ ผู้ตรวจ操控เป้าหมายในขณะที่กระตุ้นให้ผู้ป่วยตอบสนอง ภาพทางคลินิกของผู้ตรวจกำลังเสนอเป้าหมายให้ผู้ป่วยขณะทำการตรวจลานสายตา แบบไดนามิกของโกลด์แมนน์ สอดคล้องกับขั้นตอนและข้อควรระวังที่กล่าวถึงในหัวข้อ “3. เทคนิคการตรวจและข้อควรระวัง”
เพื่อรับประกันความแม่นยำของการตรวจ ต้องดำเนินการตรวจสอบความสว่างดังต่อไปนี้ หากเงื่อนไขเบื้องต้นไม่เป็นไปตามที่กำหนด การติดตามลานสายตาจะเป็นไปไม่ได้
ความสว่างของเป้าหมาย : ฉายเป้าหมาย V/4e ไปที่เครื่องวัดความสว่างและปรับเป็น 1000 asb ความสว่างของพื้นผิวตรวจ : ฉายเป้าหมาย V/1e ลงบนแผ่นวัดและปรับให้เท่ากับความสว่างของเป้าหมายโดยใช้ตัวปรับความสว่างพื้นหลัง
ติดตั้งเลนส์แก้ไขสายตา (แก้ไขอย่างเหมาะสมที่ระยะ 30 ซม. จากโดมตรวจ)
ปิดตาที่ไม่ได้ตรวจด้วยที่ปิดตา (อย่ากดลูกตา)
หากมีหนังตาตก ให้ยกผิวหนังเปลือกตาบนขึ้นด้วยเทปกาว
สั่งให้ผู้ป่วยจ้องที่จุดตรึง และพูดว่า “ให้สัญญาณเมื่อเห็นแสง”
วัดจุดบอด (จุดบอดทางสรีรวิทยา) ก่อน เพื่อยืนยันการตรึงทำการคัดกรองด้วยเป้าหมาย V/4e เพื่อให้ได้โครงร่างคร่าวๆ ของลานสายตา
ประเมินอย่างละเอียดด้วยไอซอปเตอร์ด้านใน (เช่น I/4e)
คาดคะเนจากประวัติและการตรวจพบ และเลือกเป้าหมายการมองเห็น ที่จำเป็น
เมื่อผู้ถูกตรวจให้สัญญาณว่า “เห็น” ให้เคลื่อนเป้าหมายออกนอกลานสายตาทันที
ข้อควรระวัง รายละเอียด การแก้ไขค่าสายตา ปรับเลนส์แก้ไขอย่างเหมาะสมสำหรับสายตายาวตามอายุ สายตายาว สายตาสั้น และสายตาเอียง การยกเปลือกตา เปลือกตาบนที่หย่อนคล้อยอาจบดบังลานสายตา ให้จัดการด้วยเทป การปิดตาข้างที่ไม่ตรวจ ใช้ที่ปิดตาและระวังไม่ให้กดลูกตา การปรับท่าทาง ท่าทางที่ไม่สบายทำให้สมาธิลดลง ควรตรวจในท่าที่สบาย การพูดกระตุ้น ตรวจสอบการจ้องที่จุดตรึงอย่างสม่ำเสมอ และพูดกระตุ้นซ้ำๆ บริเวณ Bjerrum สังเกตจุดบอดในบริเวณรูปโค้งที่ต่อจากจุดบอดภายใน 30 องศาส่วนกลาง
Q
จุดสำคัญในการเพิ่มความแม่นยำของการตรวจ GP คืออะไร?
A
ประการแรก การตรวจสอบความสว่างก่อนการตรวจ (V/4e → 1000 asb) เป็นพื้นฐาน ในระหว่างการตรวจ อย่าละเลยการตรวจสอบการจ้อง และการยืนยันจุดบอดของ Mariotte ก่อนจะช่วยให้ตรวจพบการจ้องที่ไม่ดีได้ตั้งแต่เนิ่นๆ หนังตาตก หรือการแก้ไขค่าสายตาที่ไม่ถูกต้องก็ส่งผลอย่างมากต่อผลการวัด ดังนั้นการตรวจสอบล่วงหน้าจึงสำคัญ นอกจากนี้ ความแม่นยำยังเปลี่ยนแปลงตามประสบการณ์ของผู้ตรวจ ดังนั้นจึงจำเป็นต้องมีความสม่ำเสมอของความเร็วในการเคลื่อนที่ของสิ่งเร้าและการทำให้ขั้นตอนเป็นมาตรฐาน
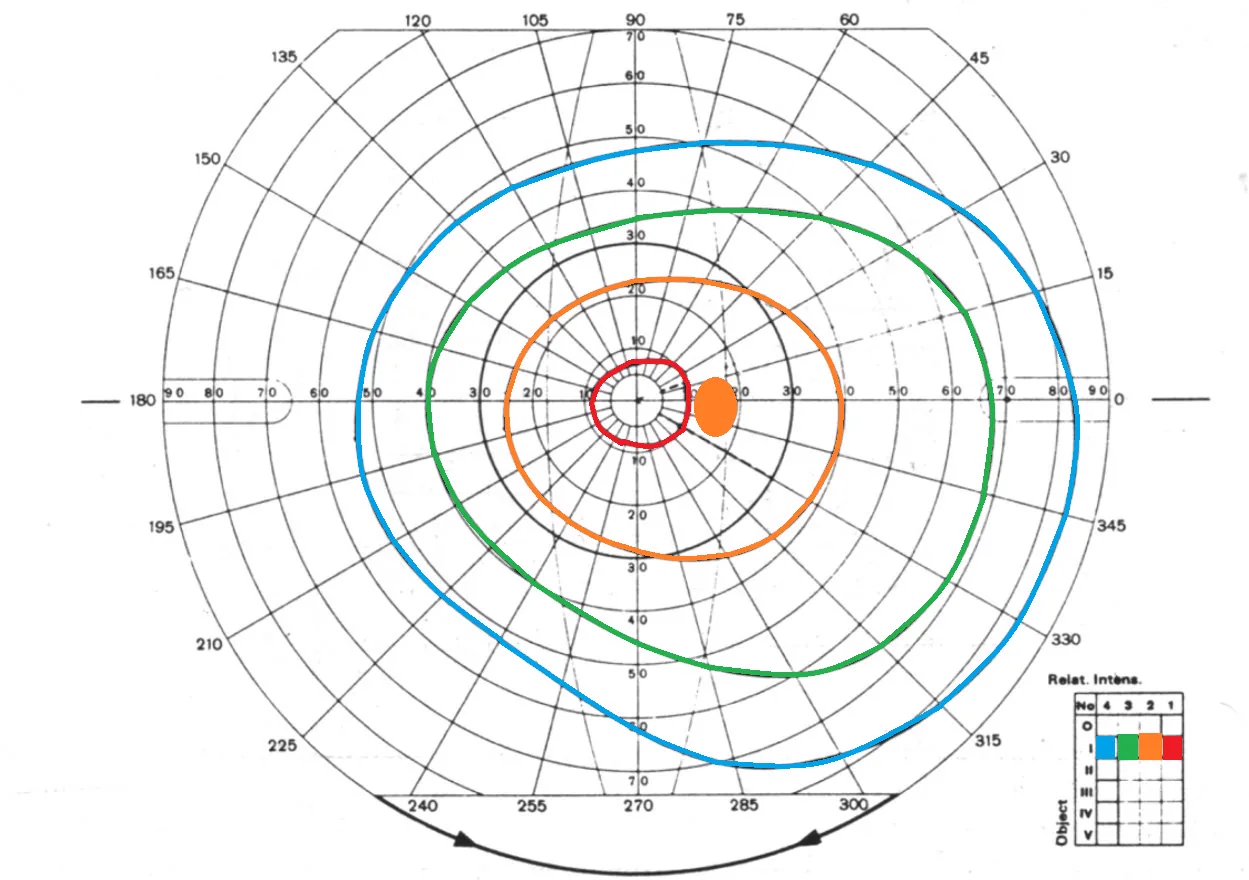
แผ่นบันทึกลานสายตาของตาขวาโดยใช้เครื่องวัดลานสายตา Goldmann เส้นไอซอปเตอร์ (เส้นความไวเท่ากัน) หลายเส้นถูกวาดเป็นวงกลมศูนย์กลาง แสดงการกระจายความไวทั่วลานสายตา ภาพถ่ายแผ่นบันทึกลานสายตา Goldmann ของตาขวาที่มีเส้นไอซอปเตอร์หลายเส้น สอดคล้องกับวิธีการอ่านเส้นไอซอปเตอร์และรูปแบบความผิดปกติของลานสายตาที่กล่าวถึงในหัวข้อ “4. การแปลผลและรูปแบบทั่วไป”
ในลานสายตาปกติ ความไวจะสูงกว่าที่ศูนย์กลาง แสดง “การกระจายความไวรูปกระดิ่ง” โดยการประเมินระยะห่าง รูปร่าง และความสมมาตรระหว่างเส้นไอซอปเตอร์ สามารถระบุตำแหน่งและลักษณะของความผิดปกติของลานสายตาได้
ในขั้นตอนการคัดกรอง สิ่งสำคัญคือไม่มองข้ามสามรูปแบบต่อไปนี้: ตาบอดครึ่งซีก, การแคบลงของลานสายตาแบบศูนย์กลาง, และจุดบอดรูปวงแหวน
ตาบอดครึ่งซีก (hemianopsia)
ตาบอดครึ่งซีกขมับทั้งสองข้าง : ตัวอย่างทั่วไปคือตาบอดครึ่งซีกขมับทั้งสองข้างจากการกดทับตรงกลางของออปติกไคแอสมาอย่างเช่นจากเนื้องอกต่อมใต้สมอง เนื่องจากเส้นใยประสาทด้านจมูกไขว้กัน ลานสายตาด้านขมับจึงสูญเสียไป
ตาบอดครึ่งซีกแบบเดียวกัน : การสูญเสียลานสายตาแบบเดียวกันในด้านที่ได้รับผลกระทบจากรอยโรคด้านหลังออปติกไคแอสมา (เรดิเอชันออปติกหรือกลีบท้ายทอย) เกิดจากโรคหลอดเลือดสมองหรือเนื้องอกในสมอง
การแคบลงของลานสายตาแบบศูนย์กลางและจุดบอดรูปวงแหวน
จุดบอดรูปวงแหวน : รูปแบบลักษณะเฉพาะที่พบในระยะแรกของจอประสาทตา อักเสบชนิดรงควัตถุ (RP ) ในขณะที่ลานสายตาส่วนกลางและส่วนรอบนอกยังคงอยู่ จะเกิดการสูญเสียในบริเวณรูปวงแหวนตรงกลาง
การตีบแคบของลานสายตาแบบเข้าหาศูนย์กลาง (Concentric constriction) : เมื่อ RP ดำเนินไป จุดบอดรูปวงแหวนจะขยายและรวมตัวกัน และลานสายตาจะหดตัวจากรอบนอก รูปแบบเดียวกันนี้เกิดขึ้นในโรคต้อหิน ระยะสุดท้าย
ความบกพร่องของลานสายตาจากต้อหิน
จุดบอดพาราเซนทรัล (Paracentral scotoma) : จุดบอดที่เกิดขึ้นในบริเวณ Bjerrum (บริเวณรูปโค้งภายใน 30 องศาศูนย์กลาง) เริ่มจากจุดบอดและขยายเป็นรูปโค้ง
ขั้นบันไดด้านจมูก (Nasal step) : ความบกพร่องแนวนอนเป็นขั้นที่เกิดขึ้นในลานสายตาด้านจมูก รูปแบบลักษณะเฉพาะของต้อหิน ระยะต้นถึงปานกลาง
โรคของเส้นประสาทตาและในกะโหลกศีรษะ
จุดบอดศูนย์กลาง (Central scotoma) : จุดบอดศูนย์กลางที่พบในโรคประสาทตาอักเสบ โรคเส้นประสาทตาจากพิษ และโรคเส้นประสาทตา ทางพันธุกรรม Leber เมื่อการจ้องตรึงทำได้ยาก GP มีประโยชน์เป็นทางเลือกแทนการวัดลานสายตาแบบสถิต
เนื้องอกสมองและโรคหลอดเลือดสมอง : รูปแบบลานสายตาที่หลากหลายขึ้นอยู่กับตำแหน่งของรอยโรค ที่ออปติกไคแอสมาคือ hemianopia ต่างชื่อ (heteronymous hemianopia) ที่ด้านหลังคือ hemianopia เหมือนชื่อ (homonymous hemianopia)
จอประสาทตา เสื่อมชนิด RP (Retinitis pigmentosa)การมองเห็น ด้วยต้อหิน ระยะลุกลาม (MD < −20 dB โดยประมาณ)GP โรคเส้นประสาทตา โรคในกะโหลกศีรษะ (เนื้องอกต่อมใต้สมอง เนื้องอกสมอง สมองขาดเลือด) : เหมาะสำหรับการประเมินทางเดินสายตาทั้งหมดตั้งแต่ไคแอสมาถึงสมองกลีบท้ายทอย
Q
การตีบแคบของลานสายตาแบบเข้าหาศูนย์กลางกับ hemianopia ต่างกันอย่างไร?
A
การตีบแคบของลานสายตาแบบเข้าหาศูนย์กลางเป็นรูปแบบที่ลานสายตาทั้งหมดหดตัวเป็นวงกลมศูนย์กลางร่วม ลักษณะเฉพาะของจอประสาทตา เสื่อมชนิด RP และต้อหิน ระยะสุดท้าย ลานสายตาจะสูญเสียในทุกทิศทางจากศูนย์กลางไปยังรอบนอก ในทางกลับกัน hemianopia เป็นรูปแบบที่ลานสายตาสูญเสียไปทางซ้ายหรือขวา หรือบนหรือล่าง ตามแนวเส้นแนวตั้งหรือแนวนอน เกิดจากรอยโรคที่ออปติกไคแอสมา แถบประสาทตา หรือสมองกลีบท้ายทอย ใน GP รูปทรงของเส้นไอซอปเตอร์ (isopter) ของทั้งสองแบบแตกต่างกันอย่างชัดเจน ทำให้การแยกแยะค่อนข้างง่าย
ตามรูปแบบความผิดปกติของลานสายตาที่ตรวจพบด้วย GP ให้ดำเนินการทางคลินิกดังต่อไปนี้
การตีบแคบของลานสายตาแบบศูนย์กลาง (จอประสาทตา เสื่อมชนิดเม็ดสี)
ประเมินขอบเขตของลานสายตาที่เหลืออยู่ และพิจารณาการใช้อุปกรณ์ช่วยการมองเห็น (เช่น แว่นขยาย แว่นตาอัจฉริยะ)
ตรวจสอบว่ามีการกลายพันธุ์ทางพันธุกรรม เช่น RP B65 ที่เข้าเกณฑ์สำหรับการบำบัดด้วยยีน หรือไม่
วัดพื้นที่ลานสายตาเป็นระยะเพื่อติดตามอัตราการดำเนินโรค
ภาวะตาบอดครึ่งซีก (สงสัยเนื้องอกสมองหรือสมองขาดเลือด)
ทำ MRI/CT scan ศีรษะโดยด่วน
ส่งต่ออายุรแพทย์ระบบประสาทหรือศัลยแพทย์ระบบประสาท
ในกรณีตาบอดครึ่งซีกแบบขมับทั้งสองข้าง ให้ตรวจฮอร์โมนต่อมใต้สมองด้วย
โรคต้อหิน ที่ดำเนินไป
ประเมินลานสายตาและการมองเห็น ที่เหลืออยู่ และทบทวนความดันลูกตา เป้าหมาย
พิจารณาเพิ่มการรักษาด้วยยาหรือการผ่าตัด (trabeculectomy, tube shunt surgery) ตามข้อบ่งชี้
ความผิดปกติของลานสายตาจากจิตใจ
GP แสดงรูปแบบที่ไม่ใช่ความผิดปกติทางกายภาพ เช่น ลานสายตาแบบเกลียว ลานสายตาแบบท่อ (มุมลานสายตาไม่เปลี่ยนแปลงเมื่อระยะทางเปลี่ยน) และการตีบแคบแบบศูนย์กลางสงสัยเมื่อความบกพร่องของลานสายตา ไม่สามารถอธิบายได้ทางกายวิภาค
ในการวัดลานสายตาแบบเคลื่อนที่ (Kinetic Perimetry) เป้าที่มีความสว่างและขนาดคงที่จะถูกเคลื่อนจากขอบลานสายตาเข้าหาศูนย์กลางด้วยความเร็วคงที่ จุดที่ผู้ถูกตรวจรับรู้เป้าเป็นครั้งแรกจะกลายเป็นจุดหนึ่งบนเส้นไอซอปเตอร์ (isopter) โดยการทำซ้ำขั้นตอนเดียวกันจากหลายทิศทาง จะได้เส้นไอซอปเตอร์หนึ่งเส้น (เส้นโค้งความไวเท่ากัน) การเปลี่ยนความสว่างหรือขนาดของเป้าจะทำให้สามารถวาดเส้นไอซอปเตอร์หลายเส้นเพื่อสร้างแผนที่ความไวของลานสายตาทั้งหมด
ในขณะที่เครื่องวัดลานสายตาแบบคงที่วัดค่าเกณฑ์ที่จุดตรวจสอบคงที่ เครื่องวัดลานสายตาแบบเคลื่อนที่จะวาดเส้นโค้งความไวเท่ากันโดยตรง เครื่องวัดลานสายตาแบบคงที่มีความไวในการตรวจหาการลดลงของค่าเกณฑ์เฉพาะจุด แต่มีข้อจำกัดในการประเมินลานสายตาส่วนรอบอย่างกว้างขวาง เครื่องวัดลานสายตาแบบเคลื่อนที่มีบทบาทเสริม และในโรคต้อหิน ระดับปานกลางถึงรุนแรง อาจเป็นวิธีเดียวที่สามารถประเมินลานสายตาได้
ลานสายตาปกติแสดงการกระจายความไวรูปกระดิ่ง (island of vision) โดยมีความไวสูงสุดที่ศูนย์กลาง ยิ่งเป้ามีขนาดใหญ่และสว่างมากเท่าใด เส้นไอซอปเตอร์ก็จะขยายออกไปด้านนอกมากขึ้น ทำให้สามารถวัด “ความสูง” ของลานสายตาในระนาบต่างๆ ได้ จุดบอดทางสรีรวิทยา (จุด Mariotte) สอดคล้องกับจานประสาทตา และปรากฏเป็นจุดบอดสัมบูรณ์ซึ่งอยู่ห่างจากจุดตรึงศูนย์กลางไปทางด้านขมับประมาณ 15° และต่ำกว่าเล็กน้อย
คุณลักษณะ GP (แบบเคลื่อนที่)HFA (แบบคงที่)สิ่งที่วัด เส้นโค้งความไวเท่ากัน (ไอซอปเตอร์) ค่าเกณฑ์ (ความไว) ที่แต่ละจุด การเคลื่อนที่ของเป้า เคลื่อนจากขอบเข้าสู่ศูนย์กลาง กระพริบที่จุดคงที่ ข้อมูลที่ได้รับ ขอบเขตของลานสายตาทั้งหมด แผนที่ความไวบริเวณกลาง 30-60° ความสามารถในการทำซ้ำ ขึ้นอยู่กับทักษะของผู้ตรวจ สูง (อัตโนมัติ) ขอบเขตการใช้งาน ลานสายตาทั้งหมด (กรณีลุกลามและจักษุประสาทวิทยา) ลานสายตาส่วนกลาง (ต้อหิน ระยะต้นถึงปานกลาง)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองในบางสถานที่ ควรทำความเข้าใจแยกจากการตรวจมาตรฐานทั่วไป
เครื่องวัดลานสายตาอัตโนมัติเช่น Octopus 900 มีโหมดจลนศาสตร์ (Kinetic mode) ซึ่งช่วยให้สามารถวัดลานสายตาแบบไดนามิกที่ควบคุมด้วยคอมพิวเตอร์ คาดว่าจะลดการพึ่งพาทักษะของผู้ตรวจ และปรับปรุงมาตรฐานและความสามารถในการทำซ้ำของการวัด อย่างไรก็ตาม ยังจำเป็นต้องมีการศึกษาทางคลินิกเพิ่มเติมเพื่อสร้างคุณค่าทางคลินิกที่เทียบเท่ากับ GP แบบแมนนวลแบบดั้งเดิม
โดยการวัดและบันทึกพื้นที่ลานสายตาของผู้ป่วย RP อย่างสม่ำเสมอ กำลังมีการศึกษาการประยุกต์ใช้ในการประเมินอัตราการดำเนินโรคเฉพาะบุคคลและการประเมินประสิทธิผลของการบำบัดด้วยยีน และการบำบัดด้วยยา การกำหนดมาตรฐานของวิธีการวัดพื้นที่ลานสายตาและการกำหนดเกณฑ์การประเมินทางสถิติของค่าที่วัดได้เป็นความท้าทายในอนาคต
ในกรณีของโรคต้อหิน ที่ลุกลามซึ่งการวัดลานสายตาแบบสถิต เช่น HFA ทำได้ยาก GP อาจเป็นวิธีเดียวในการประเมินลานสายตา ความสำคัญทางคลินิกของการใช้ GP เพื่อประเมินลานสายตาที่เหลือและการปกป้องจุดตรึงกลางในโรคต้อหิน ระยะสุดท้ายคาดว่าจะเพิ่มขึ้นอย่างต่อเนื่อง 1)
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
Barnes CS, Schuchard RA, Birch DG, Dagnelie G, Wood L, Koenekoop RK, et al. Reliability of Semiautomated Kinetic Perimetry (SKP) and Goldmann Kinetic Perimetry in Children and Adults With Retinal Dystrophies. Transl Vis Sci Technol. 2019;8(3):36. PMID: 31211001.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต