HFA (Humphrey Field Analyzer) เป็นเครื่องวัดลานสายตาแบบสถิตที่เป็นตัวแทน และเป็นการตรวจมาตรฐานสำหรับการวินิจฉัยและประเมินความก้าวหน้าของโรคต้อหิน 1) ความสว่างของเป้าหมายตรึงถูกเปลี่ยนแปลงเพื่อวัดความไวแสง (เกณฑ์) ที่จุดวัดแต่ละจุด และสร้างแผนที่ความไวเท่ากันของลานสายตาส่วนกลาง
เวลาตรวจสั้นลงด้วยอัลกอริทึม SITA โดย SITA Standard ใช้เวลาประมาณ 7 นาทีต่อตา และ SITA Faster ใช้เวลาประมาณ 2 นาที3)
ผลลัพธ์ได้รับการประเมินอย่างครอบคลุมด้วยระดับสีเทา ค่าเบี่ยงเบนรวม ค่าเบี่ยงเบนแบบแผน GHT MD VFI และ PSD1)
เกณฑ์ของ Anderson-Patella และ GHT ใช้สำหรับการวินิจฉัยความบกพร่องของลานสายตา จากต้อหิน 1)
การประเมินความก้าวหน้าต้องมีการวัดอย่างน้อย 5 ครั้ง แนะนำให้ตรวจ 3 ครั้งต่อปีในช่วง 2 ปีแรกหลังการวินิจฉัยใหม่2)
แม้หลังจากการแพร่หลายของ OCT การตรวจลานสายตา ยังคงจำเป็นสำหรับการประเมินความสอดคล้องของโครงสร้างและการทำงาน
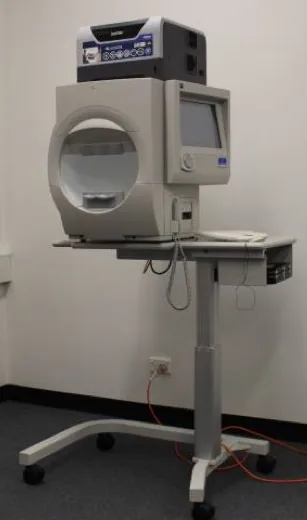
ลักษณะภายนอกของเครื่องวัดลานสายตา Humphrey (HFA): เครื่องวัดลานสายตารูปชาม ภาพถ่ายลักษณะภายนอกของเครื่องวัดลานสายตา Humphrey (
HFA ) แสดงชาม (โดมครึ่งทรงกลม) ที่ผู้ป่วยวางใบหน้า แผงควบคุม และที่วางปุ่มตอบสนอง แสดงภาพรวมของเครื่องวัดลานสายตาแบบสถิตอัตโนมัติ สอดคล้องกับหลักการวัดและโครงสร้างอุปกรณ์ของเครื่องวัดลานสายตาแบบสถิตรูปชามที่กล่าวถึงในหัวข้อ “1.
การตรวจลานสายตา แบบสถิต Humphrey (
HFA ) คืออะไร?”.
HFA (Humphrey Field Analyzer) เป็นเครื่องวัดลานสายตาแบบสถิตที่เป็นตัวแทน ความสว่างของเป้าหมายตรึงถูกเปลี่ยนแปลงเพื่อวัดความไวแสง (เกณฑ์) ที่จุดวัดแต่ละจุด และสร้างแผนที่ความไวเท่ากันของลานสายตาส่วนกลาง.
ด้วยการแพร่หลายของ OCT ทำให้สามารถยืนยันความผิดปกติที่ไม่สามารถตรวจพบได้จากการตรวจอวัยวะภายในลูกตา อย่างไรก็ตาม ความสอดคล้องระหว่างโครงสร้างและการทำงานเป็นสิ่งจำเป็นสำหรับการวินิจฉัยโรคตาที่แน่ชัด และความสำคัญของการตรวจลานสายตา ก็ไม่ได้ลดลง การตรวจลานสายตา มีบทบาทสำคัญไม่เพียงแต่ในการวินิจฉัยโรคต้อหิน แต่ยังรวมถึงการติดตามผล 1)
เครื่องวัดลานสายตา Goldmann (GP ) จะเคลื่อนเป้าจากรอบนอกไปยังศูนย์กลางเพื่อสร้างเส้นไอซอปเตอร์ (เส้นความไวเท่ากัน) ในขณะที่เครื่องวัดลานสายตาแบบสถิตจะยึดเป้าไว้กับที่และเปลี่ยนความสว่างเพื่อวัดความไวในการมองเห็น เนื่องจากความแตกต่างในหลักการวัดนี้ เครื่องวัดลานสายตาแบบสถิตจึงตรวจจับความบกพร่องของลานสายตา เฉพาะที่ได้ง่ายกว่า GP โดยเฉพาะในโรคต้อหิน แม้ว่า GP จะปกติ เครื่องวัดลานสายตาแบบสถิตสามารถตรวจพบจุดบอดโดดเดี่ยว ทำให้สามารถวินิจฉัยได้ตั้งแต่ระยะเริ่มต้นในบางกรณี
รายการ การตรวจลานสายตา แบบสถิต (HFA )การตรวจลานสายตา แบบพลวัต (GP )การนำเสนอสิ่งเร้า เปลี่ยนความสว่างที่ตำแหน่งคงที่ เคลื่อนที่จากบริเวณที่มองไม่เห็น ความสามารถในการตรวจพบตั้งแต่ระยะแรก ดีเยี่ยม (สามารถตรวจพบจุดบอดโดดเดี่ยว) ด้อยกว่าเล็กน้อย ความเป็นปริมาณและความสามารถในการทำซ้ำ สูง ขึ้นอยู่กับผู้ตรวจและแปรผันมาก การใช้งาน การวินิจฉัยและติดตามโรคต้อหิน การประเมินลานสายตาส่วนรอบที่เหลือในระยะท้ายและกรณีที่ยาก
การวัดลานสายตาแบบสถิตมีความไวมากกว่าแบบจลน์ในการตรวจหาความผิดปกติของลานสายตาในโรคต้อหิน ระยะเริ่มต้น1) แนะนำให้ใช้การวัดลานสายตาแบบสถิตในการดูแลโรคต้อหิน 1) การวัดลานสายตาแบบจลน์มีประโยชน์สำหรับผู้ป่วยที่ไม่สามารถทำการวัดลานสายตาอัตโนมัติได้ หรือเพื่อประเมินลานสายตาส่วนรอบที่เหลือในระยะท้าย1) 3)
เครื่องวัดลานสายตาหลักที่ใช้กันอย่างแพร่หลายคือ Humphrey Field Analyzer (HFA ) และ Octopus perimeter1) HFA ใช้แสงพื้นหลัง 31.5 asb และทำการตรวจภายใต้สภาพการมองเห็น แบบสว่าง (photopic) ซึ่งส่วนใหญ่จะทดสอบเซลล์รูปกรวย กระตุ้นเป็นเวลา 0.2 วินาที และวัดช่วงความไว 50 dB
Q
การใช้ HFA และเครื่องวัดลานสายตา Goldmann แตกต่างกันอย่างไร?
A
HFA เหนือกว่าในการตรวจหาความผิดปกติของลานสายตาระยะเริ่มต้นในโรคต้อหิน และให้ผลลัพธ์เชิงปริมาณที่สามารถทำซ้ำได้ จึงเป็นการตรวจมาตรฐานสำหรับการวินิจฉัยและติดตามโรคต้อหิน 1) 3) ในทางกลับกัน เครื่องวัดลานสายตา Goldmann (การวัดลานสายตาแบบจลน์) มีประโยชน์ในการประเมินลานสายตาส่วนรอบที่เหลือในโรคต้อหิน ระยะท้าย ผู้ป่วยที่ไม่สามารถทำ HFA ได้ (เช่น ผู้ป่วยสมองเสื่อมรุนแรงที่มีปัญหาในการรักษาสมาธิ) และการประเมินลานสายตาส่วนรอบนอกเหนือจาก 24–30° ส่วนกลาง ในโรคจอประสาทตา และเส้นประสาทตา อาจเลือกใช้ GP เมื่อมีจุดบอดกลาง กว้าง อย่างไรก็ตาม ผลลัพธ์ของ GP ขึ้นอยู่กับทักษะของผู้ตรวจ ดังนั้นการประเมินการดำเนินโรคอาจทำได้ยาก1)
HFA มีโปรแกรมการวัดหลายโปรแกรมตามวัตถุประสงค์1) 4)
ส่วนกลาง 24-2 : วัด 54 จุดที่ระยะห่าง 6° โปรแกรมมาตรฐานสำหรับ 24° ส่วนกลาง ใช้กันอย่างแพร่หลายที่สุดส่วนกลาง 30-2 : วัด 76 จุดที่ระยะห่าง 6° ครอบคลุม 30° ส่วนกลาง มาตรฐานและครอบคลุมส่วนกลาง 10-2 : วัด 68 จุดที่ระยะห่าง 2° สำหรับ 10° ส่วนกลางอย่างแม่นยำ มีประโยชน์ในการประเมินความผิดปกติของจุดรับภาพและโรคต้อหิน ระยะท้าย4) 5) 24-2c : 64 จุด รวมจุดจุดรับภาพเพิ่มเติม 10 จุด นอกเหนือจาก 24-2รอบนอก 60-4 : ใช้ในการประเมินโรคเส้นประสาทตา (เช่น กระจกตา อักเสบที่ขอบบน)
ประมาณ 90% ของโรคต้อหิน เริ่มต้นภายใน 30° ส่วนกลาง ดังนั้น 24-2 หรือ 30-2 จึงเป็นมาตรฐานในการติดตามผล 1) หาก OCT สงสัยว่ามีความเสียหายที่จอประสาทตา แนะนำให้เพิ่มการตรวจ 10-2 EGS ไม่แนะนำให้ลดความถี่ของการตรวจ 24/30° ด้วยการตรวจ 10-2 3)
อัลกอริทึม SITA
SITA Standard : ประมาณ 7 นาทีต่อตา ความแม่นยำเทียบเท่าการวัดเกณฑ์เต็มรูปแบบ โดยใช้เวลาตรวจลดลงครึ่งหนึ่ง โปรแกรมมาตรฐานที่แนะนำมากที่สุด 3)
SITA Fast : ประมาณ 4 นาทีต่อตา เหมาะสำหรับการคัดกรอง ผู้สูงอายุ และเด็ก ความแปรปรวนค่อนข้างมากกว่า
SITA Faster : ประมาณ 2 นาทีต่อตา ลดเวลาในการตรวจของ SITA Standard ลง 50% ประเมินคร่าวๆ ได้รวดเร็ว
การวัดเกณฑ์เต็มรูปแบบ : แม่นยำที่สุดแต่ใช้เวลานาน จำเป็นเมื่อใช้สิ่งเร้าขนาด I และ II 6)
อัลกอริทึมของเครื่องวัดลานสายตา Octopus
Dynamic Strategy : แนะนำสำหรับการวินิจฉัยและติดตามโรคต้อหิน 3)
TOP Strategy : สามารถตรวจได้รวดเร็วแต่มีคุณสมบัติแตกต่างจาก SITA และ Dynamic Strategy 3)
โปรแกรม G1 : การวางตำแหน่งจุดวัดโดยคำนึงถึงความหนาแน่นของเซลล์ปมประสาทจอประสาทตา ส่วนกลาง
Eye Suite™ : สามารถประเมินการดำเนินโรคโดยใช้การวิเคราะห์แนวโน้มเป็นหลัก
Q
เมื่อใดที่จำเป็นต้องตรวจ 10-2?
A
การตรวจ 10-2 เป็นโปรแกรมที่วัด 10° ส่วนกลางอย่างแม่นยำด้วยระยะห่าง 2° มีประโยชน์เมื่อความบกพร่องของลานสายตา ลามไปถึงจุดตรึงหรือใกล้จุดตรึง 4) 5) นอกจากนี้ หาก 24-2 หรือ 30-2 ปกติ แต่ OCT บ่งชี้ว่าชั้นในของจอประสาทตา บริเวณจุดรับภาพบางลง แนะนำให้เพิ่มการตรวจ 10-2 เพื่อตรวจหาความบกพร่องของลานสายตา ส่วนกลางในระยะแรก 5) นอกจากนี้ยังจำเป็นในการจัดการโรคต้อหิน ระยะสุดท้ายที่ลานสายตาเหลือเพียงรอบจุดตรึง แม้ในโรคต้อหิน ก่อนมีลานสายตาผิดปกติ ก็อาจมีความเสียหายส่วนกลางได้
ความแม่นยำของการตรวจลานสายตา ขึ้นอยู่กับความเข้าใจและความร่วมมือของผู้ป่วย รวมถึงการมีส่วนร่วมที่เหมาะสมของผู้ตรวจเป็นอย่างมาก
ขั้นตอน เนื้อหา การแก้ไขสายตาผิดปกติ ปรับเลนส์แก้ไขให้เหมาะสมกับระยะ 30 ซม. จากพื้นผิวตรวจ (สำหรับสายตายาวตามอายุ สายตายาว สายตาสั้น และสายตาเอียง ) การปิดตา ปิดตาที่ไม่ได้ตรวจด้วยที่ปิดตา หลีกเลี่ยงการกดลูกตา การติดเทปเปลือกตา หากมีหนังตาหย่อน (ptosis) ให้ใช้พลาสเตอร์ติดเพื่อป้องกันผลกระทบต่อลานสายตาส่วนบน การอธิบายให้ผู้ป่วยฟัง อธิบายระยะเวลาและขั้นตอนการตรวจอย่างละเอียดเพื่อลดความวิตกกังวลของผู้ป่วย การปรับท่าทาง ปรับความสูงของเก้าอี้และที่วางคางเพื่อให้ผู้ป่วยสบาย การอธิบายการจ้อง อธิบายอย่างชัดเจน: “กดปุ่มเมื่อคุณเห็นแสง อย่ากดหากไม่เห็นแสง”
ผู้ตรวจควรติดตามสภาพผู้ป่วย (ระดับความเหนื่อยล้าและสมาธิ) อย่างต่อเนื่อง และให้กำลังใจด้วยคำพูดที่เหมาะสม
หากผู้ป่วยต้องการพัก ให้หยุดพักโดยไม่ลังเล
ตรวจสอบตำแหน่งเปลือกตาและสภาพการจ้องมองอย่างต่อเนื่อง
แบ่งปันข้อมูลผู้ป่วยระหว่างการตรวจ (ระดับความเหนื่อยล้า สมาธิ ความเข้าใจ) กับแพทย์
ทำการประเมินอย่างครอบคลุมหลังจากยืนยันความสอดคล้องกับผลการตรวจอวัยวะภายในตา
การตรวจครั้งแรกมักไม่น่าเชื่อถือเนื่องจากผลการเรียนรู้ไม่เพียงพอ ควรทำการตรวจครั้งที่สองให้เร็วขึ้น1)
ความบกพร่องของลานสายตา ส่วนบนเนื่องจากหนังตาตก ต้อหิน ความบกพร่องรูปวงแหวนรอบนอกเนื่องจากระยะห่างที่ไม่เหมาะสมจากกรอบเครื่องวัดลานสายตา : ปรับระยะห่างระหว่างกรอบเครื่องกับตาให้เหมาะสม (ประมาณ 12 มม.)การลดลงของความไวโดยรวมเนื่องจากม่านตา หด : การลดลงของความไวเกิดขึ้นเมื่อเส้นผ่านศูนย์กลางรูม่านตา น้อยกว่า 3 มม. ควรพิจารณาตรวจหลังจากขยายม่านตา
HFA 24-2 การวิเคราะห์สนามเดียว: ระดับสีเทา, แผนที่ความเบี่ยงเบน, GHT, MD, PSD แผ่นผลการวิเคราะห์สนามเดียว
HFA 24-2 แสดงทั้ง 8 พื้นที่ที่มีหมายเลข: ตัวบ่งชี้ความน่าเชื่อถือ (1), แผนที่เกณฑ์ตัวเลข (2), ระดับสีเทา (3), ความเบี่ยงเบนรวม (4), ความเบี่ยงเบนรูปแบบ (6), GHT “อยู่นอกขีดจำกัดปกติ” (8), VFI 53%, MD -12.50 dB, PSD 17.86 dB (7) สอดคล้องกับคำอธิบายตัวบ่งชี้ระดับสีเทา แผนที่ความเบี่ยงเบน GHT MD PSD VFI ในหัวข้อ “4. การแปลผลและเกณฑ์การตัดสิน”
ก่อนการแปลผลการตรวจ ให้ตรวจสอบความน่าเชื่อถือ ในโปรแกรม SITA จะใช้เกณฑ์ดังต่อไปนี้
การสูญเสียการจ้อง (fixation loss) : มากกว่า 20% แสดงถึงความน่าเชื่อถือที่ไม่ดี บ่งบอกถึงการขาดสมาธิของผู้ป่วยผลบวกลวง (false positive) : มากกว่า 15% แสดงถึงความน่าเชื่อถือที่ไม่ดี ผู้ป่วยตอบสนองมากเกินไป ทำให้ลานสายตาดูดีกว่าความเป็นจริงผลลบลวง (false negative) : หากสูง แสดงถึงความเข้าใจในเนื้อหาการตรวจไม่เพียงพอหรือสมาธิลดลงการติดตามการจ้อง (Gaze Track) : ฟังก์ชันที่ตรวจสอบสถานะการจ้องตลอดระยะเวลาการวัด
ระดับสีเทา (GS) : ค่าเกณฑ์ความไวของจุดวัดที่อยู่ติดกันถูกประมาณค่าและแสดงเป็นภาพด้วยสัญลักษณ์โทนสีเทา 10 ระดับ มีประโยชน์ในการทำความเข้าใจภาพรวมของลานสายตา แต่เนื่องจากเป็นข้อมูลที่ประมาณค่า การตัดสินเพียงอย่างเดียวจึงเป็นอันตราย
ค่าเบี่ยงเบนรวม (TD) : แสดงความแตกต่าง (dB) ระหว่างค่าที่วัดได้จริงของผู้ป่วยกับค่าปกติตามอายุในรูปแบบแผนที่ ยิ่งค่าลบมาก ลานสายตายิ่งแย่ ได้รับผลกระทบจากต้อกระจก การหดตัวของรูม่านตา ฯลฯ
ค่าเบี่ยงเบนรูปแบบ (PD) : ดัชนีที่เน้นความบกพร่องของลานสายตา เฉพาะที่โดยการลบการลดลงของความไวโดยรวม (ผลของการหดตัวของรูม่านตา ต้อกระจก ฯลฯ) ออกจาก TD เหนือกว่าในการตรวจหาความผิดปกติของต้อหิน ระยะแรก หากมีความแตกต่างมากระหว่าง TD และ PD ให้สงสัยว่ามีผลกระทบจากสื่อโปร่งใส (เลนส์แก้วตา กระจกตา )
การทดสอบครึ่งลานสายตาต้อหิน (GHT) : แบ่งครึ่งลานสายตาบนและล่างออกเป็น 5 โซนสมมาตรโดยพิจารณาจากแนวเส้นใยประสาทจอประสาทตา และระบุความผิดปกติของลานสายตาจากต้อหิน ในฐานะวิธีการประเมินเดี่ยว มีความสามารถในการตรวจหาต้อหิน สูงที่สุด
ดัชนี ความหมาย ลักษณะเฉพาะ/ข้อควรระวัง ค่าเฉลี่ยเบี่ยงเบน (MD) ค่าเบี่ยงเบนจากค่าปกติตามอายุของลานสายตาทั้งหมด (dB) มีประสิทธิภาพในการประเมินการดำเนินโรคทุกระยะ ได้รับผลกระทบจากต้อกระจก ดัชนีลานสายตา (VFI) คำนวณจาก PD ร้อยละเมื่อเทียบกับลานสายตาปกติ (100%) ให้น้ำหนักบริเวณศูนย์กลาง 100% = ปกติ, 0% = สูญเสียลานสายตา ค่าเบี่ยงเบนมาตรฐานรูปแบบ (PSD) บ่งชี้ระดับความไวที่ลดลงเฉพาะจุด มีประสิทธิภาพในโรคต้อหิน ระยะต้นถึงระยะปานกลาง มีแนวโน้มลดลงในระยะปลาย
MD และ VFI มีประโยชน์สำหรับการวิเคราะห์แนวโน้ม ไม่ควรใช้ PSD และ LV สำหรับการวิเคราะห์แนวโน้ม2) 3) .
สำหรับการวินิจฉัยความบกพร่องของลานสายตา จากโรคต้อหิน ใช้เกณฑ์ต่อไปนี้1) ถือว่าเป็นความบกพร่องของลานสายตา จากโรคต้อหิน หากเข้าเกณฑ์ข้อใดข้อหนึ่งดังนี้:
ในแผนภาพค่าเบี่ยงเบนรูปแบบ ยกเว้นบริเวณรอบนอกสุด มีจุดวัดที่อยู่ติดกัน ≥3 จุด โดยมี p<5% และหนึ่งในนั้นมี p<1%
PSD หรือ CPSD มีค่า p<5%
GHT แสดง “อยู่นอกขอบเขตปกติ”
การจำแนก GHT 5 ระดับคือ: ‘นอกช่วงปกติ’, ‘เส้นเขต’, ‘ความไวลดลงโดยรวม’, ‘ความไวสูงผิดปกติ’, ‘ช่วงปกติ’ โดยที่ ‘นอกช่วงปกติ’ บ่งชี้โรคต้อหิน ได้มากที่สุด
SAP
หากสงสัยว่ามีการลุกลามของข้อบกพร่องลานสายตา ให้ตรวจซ้ำเพื่อยืนยันว่าเกิดจากความแปรปรวนหรือการลุกลามจริง 4) 5) การติดตามผลควรทำด้วยโปรแกรมการวัดเดียวกัน หลีกเลี่ยงการเปรียบเทียบระหว่างโปรแกรมที่แตกต่างกัน สิ่งสำคัญคือต้องตรวจสอบค่าเบี่ยงเบนรูปแบบเพื่อไม่ให้สับสนระหว่างการแย่ลงของค่าเบี่ยงเบนเฉลี่ยเนื่องจากความขุ่นของสื่อ (ต้อกระจก ) กับการลุกลามของโรคต้อหิน
Q
เหตุใด GHT จึงมีประสิทธิภาพในการตรวจหาโรคต้อหิน?
A
GHT แบ่งลานสายตาออกเป็น 5 โซนสมมาตรโดยพิจารณาจากแนวเส้นใยประสาทจอประสาทตา และเปรียบเทียบความแตกต่างระหว่างครึ่งบนและครึ่งล่างของแต่ละโซน เนื่องจากข้อบกพร่องลานสายตาจากโรคต้อหิน มีลักษณะไม่สมมาตรระหว่างครึ่งบนและครึ่งล่าง GHT จึงสะท้อนลักษณะนี้โดยตรง 1) ในฐานะวิธีการประเมินเดี่ยว ถือว่ามีพลังในการตรวจหาโรคต้อหิน สูงที่สุด อย่างไรก็ตาม GHT ที่ ‘นอกช่วงปกติ’ ไม่ได้หมายถึงโรคต้อหิน เสมอไป จำเป็นต้องเทียบเคียงกับผลการตรวจทางคลินิกอื่นๆ นอกจากนี้ ในโรคต้อหิน ระยะสุดท้าย ความไวของ GHT อาจลดลงเนื่องจากทั้งสองครึ่ง (บนและล่าง) ได้รับผลกระทบ
สำหรับการประเมินการลุกลามของลานสายตา จำเป็นต้องมีการวัดลานสายตาอย่างน้อย 5 ครั้ง และควรมีจุดวัดมากกว่านั้น 1)
การวิเคราะห์เหตุการณ์ : กำหนดว่าการเปลี่ยนแปลงจากเส้นฐานเกินเกณฑ์ที่กำหนดไว้ล่วงหน้าหรือไม่ ใช้ในการทดลอง RCT ขนาดใหญ่ (EMGT, AGIS, CI GTS, UKGTS) 2) 3) จำเป็นต้องมีการตรวจยืนยัน และมีข้อเสียคือยากต่อการประเมินตามยาวในตำแหน่งที่มีความไวต่ำ
การวิเคราะห์แนวโน้ม : คำนวณอัตราการลุกลาม (dB/ปี หรือ %/ปี) โดยการวิเคราะห์การถดถอยตามยาวของ MD หรือ VFI 2) 3) สามารถประเมินได้อย่างต่อเนื่องตั้งแต่ระยะเริ่มต้นจนถึงระยะลุกลาม การคำนวณอัตราการลุกลามมักต้องมีการติดตามอย่างน้อย 2 ปีและจำนวนการตรวจที่เพียงพอ
คำแนะนำความถี่ในการตรวจ
2 ปีแรกหลังการวินิจฉัย : แนะนำให้ตรวจ SAP ปีละ 3 ครั้ง 2) 3)
การกำหนดอัตราการลุกลาม : การประเมินการลุกลามมักต้องใช้เวลาอย่างน้อย 2 ปีและจำนวนการตรวจที่เพียงพอ 2) 3)
ความดันลูกตา สูง2)
หลังจากกำหนดอัตราการลุกลามแล้ว : ปรับความถี่ในการตรวจตามอัตราการลุกลามที่สังเกตได้และระยะของโรค 2) 3)
การประเมินและการจัดการระยะลุกลาม
การเสริมกันกับ OCT : การประเมินโครงสร้างด้วย OCT มีประโยชน์ในระยะแรก แต่มีข้อจำกัดในระยะลุกลามเนื่องจาก floor effect 1)
การตรวจลานสายตา เป็นหลักต้อหิน ระยะลุกลาม การประเมินการดำเนินโรคจะใช้ SAP เป็นหลัก 1)
กรณีตาบอดครึ่งซีก : ต้องแยกโรคในกะโหลกศีรษะ (เนื้องอก สมองขาดเลือด ฯลฯ) ด้วย MRI/CT ศีรษะ
กรณีจุดบอดกลาง : ทำ OCT และการตรวจหลอดเลือดด้วยสีเพื่อตรวจหาโรคจอประสาทตา ส่วนกลาง
การดำเนินโรคของความบกพร่องลานสายตาจากต้อหิน (MD แย่ลง หรือ GHT ผิดปกติต่อเนื่อง): ประเมินความดันลูกตา เป้าหมายอีกครั้งและเพิ่มการรักษา
ตาบอดครึ่งซีก (ความบกพร่องลานสายตาด้านจมูกหรือขมับตามแนวกลางแนวนอน): แยกโรคในกะโหลกศีรษะด้วย MRI/CT ศีรษะ
จุดบอดกลาง (ความไวลดลงรอบจุดตรึง): ทำ OCT และการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน เพื่อตรวจหาโรคจอประสาทตา ส่วนกลาง
Q
ต้องตรวจลานสายตากี่ครั้งจึงจะประเมินการดำเนินโรคได้?
A
ในการประเมินการดำเนินโรค จำเป็นต้องมีการวัดลานสายตาอย่างน้อย 5 ครั้ง และควรมีจุดวัดมากกว่านั้น 1) ในผู้ป่วยที่เพิ่งได้รับการวินิจฉัย แนะนำให้ตรวจ 3 ครั้งต่อปีในช่วง 2 ปีแรก 2) 3) ยิ่งความถี่ในการตรวจสูง การประเมินการดำเนินโรคก็จะง่ายขึ้น 1) การวิเคราะห์แนวโน้มมักต้องใช้ระยะเวลาติดตามอย่างน้อย 2 ปีและจำนวนการตรวจที่เพียงพอ 2) 3) ในการวิเคราะห์เหตุการณ์ การตรวจยืนยันเป็นสิ่งจำเป็น การตรวจครั้งแรกมักมีความน่าเชื่อถือต่ำเนื่องจากผลการเรียนรู้ที่ไม่เพียงพอ ดังนั้นข้อมูลพื้นฐานควรได้รับการจัดการอย่างระมัดระวัง 1)
HFA ซึ่งเป็นเครื่องวัดลานสายตาแบบสถิต วัดเกณฑ์โดยการเปลี่ยนความสว่างของเป้าหมายในขณะที่จุดวัดคงที่
ความสว่างพื้นหลังสีขาวมาตรฐาน: 31.5 asb (อะพอสทิลบ์)
แสงกระตุ้น: Goldmann size III สีขาว (เส้นผ่านศูนย์กลาง 0.43°)
ระยะเวลาในการนำเสนอ: 0.2 วินาที
ช่วงความไว: 0–50 dB (50 dB คือความไวต่ำสุดที่ไม่สามารถรับรู้เป้าหมายที่สว่างที่สุด, 0 dB คือความไวปกติสูงสุด)
บันทึกความสว่างต่ำสุดที่ตรวจพบ (เกณฑ์) สำหรับแต่ละจุดวัด และเปรียบเทียบกับฐานข้อมูลปกติตามอายุ (TD)
การตรวจสอบสิ่งเร้าทางสายตาขึ้นอยู่กับเส้นทางประสาท: ตัวรับแสง → เซลล์สองขั้ว → เซลล์ปมประสาทจอประสาทตา (RGC ) → lateral geniculate body → คอร์เทกซ์ท้ายทอย ข้อบกพร่องของลานสายตาในโรคต้อหิน เป็นผลมาจากความเสียหายของ RGC 1)
RGC สามประเภทหลักมีดังนี้:
เซลล์ P (parvocellular) : มีจำนวนมากที่สุด ส่งข้อมูลสีและรูปร่างเซลล์ M (magnocellular) : ส่งข้อมูลการกะพริบและการเคลื่อนไหวเซลล์ K (koniocellular) : เกี่ยวข้องกับการส่งคลื่นสั้น (สีน้ำเงิน) มีจำนวนน้อยและไม่มีส่วนเกิน
SAP ใช้สิ่งเร้าสีขาวที่ไม่เฉพาะเจาะจง ดังนั้นจึงกระตุ้น RGC หลายประเภทพร้อมกัน เนื่องจากความซ้ำซ้อนนี้ RGC จำนวนมากอาจหายไปก่อนที่ข้อบกพร่องของลานสายตาจะปรากฏชัดใน SAP
แอกซอนของ RGC ก่อตัวเป็นชั้นเส้นใยประสาทจอประสาทตา (RNFL ) และแบ่งออกเป็นสามส่วน: เส้นใยด้านจมูก, มัด papillo-macular, และเส้นใยรูปโค้ง
ข้อบกพร่องลานสายตาจากต้อหิน แสดงรูปแบบลักษณะเฉพาะที่มาพร้อมกับการเปลี่ยนแปลงโครงสร้าง 1) ความเสียหายระยะแรกมักเกิดขึ้นในบริเวณ Bjerrum ซึ่งอยู่ห่างจากจุดตรึง 5° ถึง 25° ความเสียหายต่อเส้นใยรูปโค้งทำให้เกิด scotoma รูปโค้ง (Bjerrum scotoma) และข้อบกพร่องจะกลายเป็นแบบขั้นบันไดทางด้านจมูก ข้อบกพร่องลานสายตาจากต้อหิน มีลักษณะที่ไม่ข้ามเส้นกึ่งกลางแนวนอน
เนื่องจากเส้นใยด้านจมูกและมัด papillo-macular ยังคง完好จนถึงระยะท้ายของโรค “เกาะแห่งการมองเห็น ” ยังคงอยู่ในบริเวณศูนย์กลางหรือด้านขมับแม้ในตาต้อหิน ที่ลุกลาม
ในตาสายตาสั้น มีรายงานข้อบกพร่องของ RNFL เฉพาะที่และข้อบกพร่องของลานสายตาที่สอดคล้องกันอันเนื่องมาจากหลุมรอบหัวประสาทตา (peripapillary pit) 7) เนื่องจากจุดบอดจากหลุมนี้คล้ายกับจุดบอดจากต้อหิน จึงต้องระมัดระวังในการวินิจฉัยแยกโรค 7)
การแบ่งระยะของข้อบกพร่องลานสายตาตาม EGS มีดังนี้ 2) 3)
ระยะเริ่มต้น: ค่าเฉลี่ยเบี่ยงเบน ≤ 6 dB
ระยะปานกลาง: 6 < ค่าเฉลี่ยเบี่ยงเบน ≤ 12 dB
ระยะลุกลาม: ค่าเฉลี่ยเบี่ยงเบน > 12 dB
ในเด็ก เนื่องจากมีปัญหาในการรักษาสมาธิ การเลือกโปรแกรมที่เหมาะสมกับอายุจึงเป็นสิ่งสำคัญ
อายุ ≤ 10 ปี: SITA-Fast เหมาะสม เลือกโปรแกรมสั้นเนื่องจากมีปัญหาในการรักษาสมาธิ
ค่าเฉลี่ยความไวตามอายุถูกกำหนดให้สูงขึ้นเมื่ออายุน้อยกว่า (สะท้อนในฐานข้อมูลค่าปกติของ HFA )
นโยบายการเลือกตามโรค:
โรคจอประสาทตา : ประเมินลานสายตาทั้งหมดด้วย GP และวิธี confrontation
ต้อหิน : ระยะเริ่มต้นใช้เครื่องวัดลานสายตาอัตโนมัติ ระยะลุกลามใช้ GP โรคประสาทตา: หากจุดบอดกลาง กว้าง ให้ใช้ GP
การทดลองทางคลินิกโรคต้อหิน หลักทั้งหมดใช้ SAP 4) 5) วิธีการตรวจทางเลือก ได้แก่ SWAP (การตรวจลานสายตา อัตโนมัติคลื่นสั้น) และ FDT (เทคโนโลยีการเพิ่มความถี่สองเท่า)
SWAP SAP ถึง 5 ปี SITA SWAP ช่วยปรับปรุงเวลาในการตรวจและความแปรปรวน อย่างไรก็ตาม ความแปรปรวนระหว่างการตรวจมากกว่า SAP และได้รับผลกระทบจากต้อกระจก
FDT SAP ซึ่งอาจเป็นประโยชน์ต่อการติดตามการดำเนินโรค เวอร์ชัน Matrix ช่วยปรับปรุงความละเอียดเชิงพื้นที่
ขนาด Goldmann III มาตรฐานใหญ่กว่าพื้นที่ Ricco (พื้นที่รวมเชิงพื้นที่สมบูรณ์) สำหรับจุดวัดส่วนใหญ่ในลานสายตาส่วนกลาง จึงจำกัดความไวในการตรวจหาข้อบกพร่องตื้น6) สิ่งเร้าขนาดเล็ก I และ II มีอัตราส่วนสัญญาณต่อสัญญาณรบกวนสูงกว่าอย่างมีนัยสำคัญ และสามารถเปิดเผยข้อบกพร่องตื้นที่ขนาด III มาตรฐานตรวจไม่พบ6) ในผู้ป่วยที่มีการกดทับออปติกไคแอสมา ลานสายตาที่ปกติด้วยขนาด III ถูกตรวจพบเป็นข้อบกพร่องขมับด้านบนทั้งสองข้างด้วยขนาด I และ II6)
การตีความอัตโนมัติและการทำนายการดำเนินโรคของผลการตรวจลานสายตา โดยใช้ AI
กระบวนทัศน์การตรวจใหม่ด้วยเครื่องวัดลานสายตาแบบสองตาเปิด (เช่น imo®)
การติดตามที่บ้านด้วยเครื่องวัดลานสายตาสำหรับใช้ในบ้าน
การกำหนดมาตรฐานการวิเคราะห์บูรณาการโครงสร้าง (OCT ) และการทำงาน (SAP )
การปรับปรุงความไวในการตรวจพบตั้งแต่เนิ่นๆ โดยการปรับขนาดสิ่งเร้าให้เหมาะสม6)
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. 2020.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern®. 2020.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern®. 2020.
Tsai NY, Horton JC. Smaller spot sizes show bitemporal visual field defects missed by standard Humphrey perimetry. Am J Ophthalmol Case Rep. 2025;40:102448.
Kita Y, Hollό G, Narita F, Kita R, Hirakata A. Myopic peripapillary pits with spatially corresponding localized visual field defects: a progressive Japanese and a cross-sectional European case. Case Rep Ophthalmol. 2021;12:350-355.