SMILE (small incision lenticule extraction) คือการผ่าตัดแก้ไขสายตาผิดปกติล่าสุดที่ได้รับการอนุมัติทางการแพทย์ในญี่ปุ่นเมื่อวันที่ 22 มีนาคม 2023
ข้อบ่งชี้: ค่าสเฟียริคอลสมมูลภายใน 10D (สายตาสั้น ≤10D, สายตาเอียง ≤3D), อายุ ≥18 ปี
เนื่องจากไม่มีการสร้างแผ่นปิด จึงไม่มีภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด (การเลื่อน, การบุกรุกของเยื่อบุผิว ฯลฯ)
การตัดเส้นประสาทกระจกตา น้อยที่สุด ความเสี่ยงต่อภาวะตาแห้ง หลังผ่าตัดต่ำกว่า LASIK
อัตราการเกิดกระจกตา โป่งพองหลังผ่าตัดประมาณ 1/8 ของ LASIK (SMILE: 11 ต่อ 100,000 ตา, LASIK : 90)
การคัดกรองก่อนผ่าตัด: ปฏิบัติตามเกณฑ์ความปลอดภัย RST ≥280 μm และ LT index ≤28%
SMILE (small incision lenticule extraction) คือการผ่าตัดแก้ไขสายตาผิดปกติที่ใช้เลเซอร์เฟมโตวินาที เพื่อสร้างเลนส์ (แผ่นเลนส์) ภายในชั้นสโตรมาของกระจกตา เพื่อแก้ไขสายตาสั้น และสายตาเอียง แบบสั้น จากนั้นนำออกผ่านแผลเล็กขนาด 2-3 มม. แตกต่างโดยพื้นฐานจาก LASIK และ PRK แบบดั้งเดิมตรงที่ไม่ใช้เลเซอร์เอกไซเมอร์และเสร็จสิ้นด้วยเครื่องเลเซอร์เฟมโตวินาที เพียงเครื่องเดียว
นับตั้งแต่เริ่มใช้ทางคลินิกในปี 2008 ปัจจุบันเป็นหนึ่งในการผ่าตัดแก้ไขสายตาผิดปกติด้วยเลเซอร์ที่แพร่หลายมากที่สุดในโลก โดยมียอดสะสมทั่วโลกมากกว่า 8 ล้านราย ณ สิ้นปี 20232) ได้รับการอนุมัติทางการแพทย์ในญี่ปุ่นเมื่อวันที่ 22 มีนาคม 20231) ในระยะแรกดำเนินการเป็น FLEx (femtosecond lenticule extraction) ด้วยแผลขนาดใหญ่ แต่ SMILE ที่มีแผลเล็ก 2-3 มม. กลายเป็นวิธีมาตรฐาน นับตั้งแต่การศึกษาประสิทธิภาพและความปลอดภัยครั้งแรกโดย Sekundo et al.13) มีงานวิจัยสะสมจำนวนมาก และปัจจุบันได้รับการยอมรับว่าเป็นการผ่าตัดแก้ไขสายตาผิดปกติที่มีประสิทธิภาพ ปลอดภัย และมีความแม่นยำในการทำนายสูง
ลักษณะสำคัญของการผ่าตัดนี้คือ “ไม่สร้างแผ่นปิด” ใน LASIK จะสร้างแผ่นปิดกระจกตา ขึ้นก่อนแล้วยกขึ้น จากนั้นยิงเลเซอร์เอกไซเมอร์ ในขณะที่ SMILE จะตัดเฉพาะชั้นสโตรมาภายในกระจกตา โดยไม่สร้างแผ่นปิด ซึ่งช่วยรักษาความต่อเนื่องของโครงสร้างกระจกตา และปกป้องชั้นสโตรมาส่วนหน้า การตัดเส้นประสาทกระจกตา ก็น้อยที่สุด ดังนั้นความเสี่ยงต่อภาวะตาแห้ง หลังผ่าตัดจึงต่ำกว่า LASIK 2)
การผ่าตัด SMILE มีข้อบ่งชี้ในการแก้ไขสายตาสั้น จนถึงค่าสเฟียริคอลอิควิวาเลนต์ 10D (สายตาสั้น ≤10D สายตาเอียง ≤3D) 1) อายุที่เหมาะสมคือ 18 ปีขึ้นไป โดยมีเงื่อนไขว่าค่าสายตาต้องคงที่ 1) การประเมินรูปร่างกระจกตา ก่อนผ่าตัด (รวมถึงการประเมินไบโอเมคานิกส์ด้วย TBI และ CBI) เป็นสิ่งจำเป็นในทุกกรณี และการตรวจหาและคัดกรองโรคกระจกตา รูปกรวยที่แฝงอยู่เป็นประเด็นสำคัญที่สุดที่กำหนดความปลอดภัยของการผ่าตัด 2)
Q
การผ่าตัด SMILE แตกต่างจาก LASIK และ PRK อย่างไร?
A
การผ่าตัด SMILE ใช้เฉพาะเลเซอร์เฟมโตวินาที และนำเลนติเคิลออกโดยไม่สร้างแผ่นปิดกระจกตา LASIK สร้างแผ่นปิดและใช้เลเซอร์เอ็กไซเมอร์ จึงมีความเสี่ยงต่อภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด (การเลื่อน การพับ การบุกรุกของเยื่อบุผิว ฯลฯ) PRK กำจัดเยื่อบุผิวและใช้เลเซอร์เอ็กไซเมอร์ ทำให้มีอาการปวดหลังผ่าตัดมากกว่าและใช้เวลาในการฟื้นตัวนานกว่า SMILE มีอาการปวดน้อยกว่า (เทียบเท่า LASIK ) ไม่มีภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด และอาการตาแห้ง น้อยกว่า LASIK นอกจากนี้ อุบัติการณ์ของภาวะกระจกตาโป่งพอง หลังผ่าตัดยังต่ำกว่า LASIK (11 ต่อ 90 ต่อ 100,000 ตา) ซึ่งให้ข้อได้เปรียบทางไบโอเมคานิกส์ 2) ช่วงการแก้ไขอยู่ภายในค่าสเฟียริคอลอิควิวาเลนต์ 10D (สายตาสั้น ≤10D สายตาเอียง ≤3D) ซึ่งแคบกว่า LASIK เล็กน้อย (สายตาสั้น สายตายาว สายตาเอียง ) 1)
ผู้ที่เหมาะสมสำหรับการผ่าตัด SMILE คือผู้ป่วยที่มีความผิดปกติของการหักเหของแสง (สายตาสั้น และสายตาเอียง แบบสั้น) ซึ่งมีข้อร้องเรียนดังต่อไปนี้
การมองเห็น ระยะไกลลดลง (สายตาสั้น )ความแตกต่างของการมองเห็น ระหว่างสองตาและการบิดเบือนเนื่องจากสายตาเอียง
การพึ่งพาแว่นตาและคอนแทคเลนส์และความไม่สะดวก
รัศมีในเวลากลางคืนและแสงจ้า
การแพ้คอนแทคเลนส์ และความรู้สึกแห้ง
ในช่วง 1-3 วันหลังผ่าตัด อาจเกิดสิ่งต่อไปนี้ ทั้งหมดมักจะดีขึ้นภายในไม่กี่วัน
ช่วงต้นหลังผ่าตัด (1-7 วัน)
การฟื้นฟูการมองเห็น : ดีขึ้นอย่างเห็นได้ชัดตั้งแต่วันถัดไป ในกรณีส่วนใหญ่ สามารถทำกิจกรรมประจำวันโดยไม่ต้องใส่แว่นได้ตั้งแต่วันแรก
ผลการตรวจกระจกตา : เยื่อบุผิวบริเวณรอยผ่า (2-3 มม.) มักจะซ่อมแซมภายใน 1-2 วัน อาการบวมน้ำที่กระจกตา หายไปภายในไม่กี่วัน
ข้อควรระวัง : การขยี้ตามากเกินไปอาจทำให้เยื่อบุผิวบริเวณรอยผ่าเสียหายได้
1-3 เดือนหลังผ่าตัด
ระยะคงที่ : ช่วงที่ค่าสายตาและความคมชัดของภาพคงที่ ค่าสายตาจะคงที่ภายใน 6 เดือนหลังผ่าตัด
ตาแห้ง ตาแห้ง ชั่วคราวต่อเนื่อง อาการดีขึ้นเมื่อเส้นประสาทกระจกตา ฟื้นตัว
การติดตามผล : แนะนำให้ตรวจติดตามเป็นระยะที่ 1 เดือน 3 เดือน และ 6 เดือนหลังผ่าตัด1)
ภาวะแทรกซ้อนหลังผ่าตัด (ที่ต้องระวัง)
DLK (กระจกตา อักเสบแบบกระจายระหว่างชั้น)2) มักเกิดภายใน 1 สัปดาห์หลังผ่าตัด รักษาด้วยยาหยอดสเตียรอยด์ กรณีรุนแรงอาจต้องล้างระหว่างชั้น
กระจกตา โป่งพอง2) การคัดกรองก่อนผ่าตัดอย่างเข้มงวดเป็นสิ่งจำเป็น
การฟื้นฟูการมองเห็น ล่าช้า : อุบัติการณ์โดยรวม 1.5%2) สาเหตุรวมถึงค่าสายตาที่เหลืออยู่ ตาแห้ง OBL เป็นต้น
Q
หลังผ่าตัด SMILE ฉันจะกลับมาใช้ชีวิตปกติได้เมื่อไหร่?
A
ในกรณีส่วนใหญ่ คุณสามารถทำกิจกรรมประจำวันโดยไม่ต้องใส่แว่นได้ในวันถัดไป การขับรถอาจทำได้หลังตรวจวัดสายตาในวันถัดไป แต่ควรปฏิบัติตามคำแนะนำของแพทย์ การออกกำลังกายหนักและกีฬาที่มีการปะทะมักจะอนุญาตหลังจาก 1-2 สัปดาห์ กิจกรรมที่มีความเสี่ยงต่อการติดเชื้อ เช่น ว่ายน้ำและซาวน่า แนะนำให้หลีกเลี่ยงเป็นเวลา 1 เดือนหรือมากกว่า
การทำความเข้าใจข้อบ่งชี้ ข้อห้าม และปัจจัยเสี่ยงของการผ่าตัด SMILE เป็นพื้นฐานสำหรับการผ่าตัดที่ปลอดภัย
อายุ ≥ 18 ปี และค่าสายตาคงที่ (การเปลี่ยนแปลงค่าสายตาภายใน 1 ปี ≤ 0.5D เป็นที่ต้องการ)
ค่าสายตาเทียบเท่าทรงกลม ≤ 10D (สายตาสั้น ≤ 10D, สายตาเอียง ≤ 3D) 1)
รูปร่างและความหนาของกระจกตา อยู่ในเกณฑ์ปลอดภัย (RST ≥ 280 μm, LT index ≤ 28%) 2)
ความหนากระจกตา ก่อนผ่าตัด ≥ 500 μm (เพื่อให้มีเนื้อกระจกตา เพียงพอสำหรับการออกแบบการผ่าตัดที่ปลอดภัย)
ไม่มีโรคกระจกตา รูปกรวยหรือสงสัยว่าเป็นโรคกระจกตา รูปกรวย (ยืนยันโดย TBI, CBI, การถ่ายภาพตัดขวาง Scheimpflug) 2)
แนวทางการผ่าตัดแก้ไขค่าสายตาฉบับที่ 8 1) ระบุข้อห้ามเด็ดขาดดังนี้:
โรคกระจกตา รูปกรวยหรือสงสัยว่าเป็นโรคกระจกตา รูปกรวย
การอักเสบที่ยังดำเนินอยู่ของส่วนนอกของตา
การอักเสบที่ยังดำเนินอยู่ของส่วนในของตาที่เกี่ยวข้องกับม่านตาอักเสบ หรือเยื่อบุตา ขาวอักเสบ
โรคทางระบบที่ขัดขวางการสมานแผล เช่น เบาหวานรุนแรง หรือโรคภูมิแพ้รุนแรง
ตั้งครรภ์หรือให้นมบุตร
ความดันลูกตาต่ำ ความหนาของชั้นสโตรมาที่เหลือของกระจกตา ≤ 250 μm
ประวัติการปลูกถ่ายกระจกตา
กลุ่มอาการตาแห้ง ต้อกระจก การติดเชื้อเริมและงูสวัด
ต้อหิน หรือสงสัยต้อหิน ความผิดปกติของกระจกตา (บวม, เสื่อม, โรคเยื่อฐานเสื่อม ฯลฯ)
โรคเนื้อเยื่อเกี่ยวพันทั่วร่างกาย
ตาแห้ง การใช้ยาออกฤทธิ์ต่อจิตประสาท
ประวัติการติดเชื้อเริมที่กระจกตา
ประวัติการผ่าตัดแก้ไขสายตาผิดปกติที่กระจกตา 1)
ตามแนวทาง KLEx 2) :
รูปร่างกระจกตา ผิดปกติหรือน่าสงสัยก่อนผ่าตัด (65.5% ของกรณีโป่งพองมีรูปร่างกระจกตา ผิดปกติก่อนผ่าตัด)
RST < 280 μm (52.3% ของกรณีโป่งพองมี RST < 280 μm)
ดัชนี LT (อัตราส่วน LT/CCT) > 28%
อายุน้อย (<34 ปี) • สายตาสั้น มาก (>9 D)
นิสัยการขยี้ตา
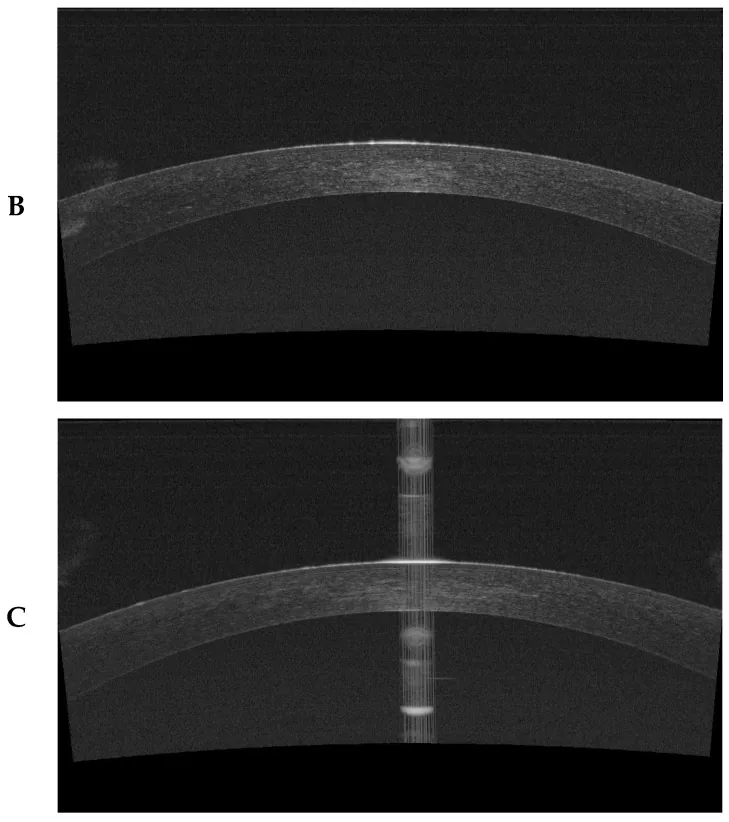
การวัดความหนาของแคปและความหนาของสโตรมาที่เหลือด้วย SS-OCT หลังการผ่าตัด SMILE Janiszewska-Bil D, Czarnota-Nowakowska B, Kuciel-Polczak I, et al. Assessment of Changes in Cap and Residual Stromal Thickness Values during a 6-Month Observation after Refractive Lenticule Extraction Small Incision Lenticule Extraction. J Clin Med. 2024;13(7):2148. Figure 1 (panels B and C). PM
CI D: PMC11012741. DOI: 10.3390/jcm13072148. License: CC BY 4.0.
ภาพประกอบสองแผงของภาพตัดขวางแนวนอนของกระจกตา ที่ถ่ายด้วย SS-OCT (DRI OCT Triton) หลังการผ่าตัด SMILE: (B) ภาพตัดขวางของชั้นแคป แสดงแถบความสว่างสูงสม่ำเสมอในสโตรมาส่วนหน้าของกระจกตา (แคป) และช่องที่นำเลนติเคิลออกด้านล่าง; (C) ภาพวัดความหนาของสโตรมาที่เหลือ (RST) โดยมีคาลิปเปอร์วัดวางอยู่ตรงกลางเพื่อวัดความหนาของสโตรมาจากช่องที่นำเลนติเคิลออกจนถึงเอนโดทีเลียมด้านหลังของกระจกตา ซึ่งสอดคล้องกับพารามิเตอร์การออกแบบการผ่าตัด (การคำนวณ RST และการประเมินความหนาของแคป) ที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
ก่อนการผ่าตัด จะทำการตรวจต่อไปนี้เพื่อประเมินข้อบ่งชี้อย่างรอบคอบ1)
รายการตรวจ วัตถุประสงค์ ข้อควรระวัง การตรวจวัดสายตา (ไม่แก้ไขและแก้ไขแล้ว)การประเมินพื้นฐาน ต้องวัดสายตาที่แก้ไขแล้วดีที่สุดด้วย การตรวจค่าสายตา (อัตนัย ปรนัย และภายใต้การหยุดการปรับตา) การกำหนดปริมาณการแก้ไข แนะนำให้ตรวจค่าสายตาภายใต้การหยุดการปรับตา2) การวัดรัศมีความโค้งของกระจกตา ปริมาณการแก้ไขและการออกแบบการผ่าตัด — การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด การประเมินผิวตาและส่วนหน้าของลูกตา การตรวจหาโรคกระจกตา รูปกรวยระยะเริ่มต้น การตรวจรูปร่างกระจกตา (topography/tomography) การคัดกรองโรคกระจกตา รูปกรวย การตรวจที่สำคัญที่สุด แนะนำ Scheimpflug หรือ OCT การวัดความหนากระจกตา (pachymetry) การคำนวณ RST พื้นฐานของการออกแบบการผ่าตัด การตรวจน้ำตา การประเมินภาวะตาแห้ง การประเมินความเสี่ยงของการแย่ลงหลังผ่าตัด การตรวจอวัยวะภายในลูกตา การประเมินการเปลี่ยนแปลงของสายตาสั้น ในสายตาสั้น ระดับสูง ควรตรวจบริเวณรอบนอกด้วย การวัดความดันลูกตา การแยกโรคต้อหิน ความดันต่ำเป็นข้อห้าม การวัดขนาดเส้นผ่านศูนย์กลางรูม่านตา (ในที่มืด) การออกแบบโซนแสง การทำนายรัศมีตอนกลางคืน การวัดเส้นผ่านศูนย์กลางกระจกตา การออกแบบการผ่าตัด — การตรวจเซลล์เยื่อบุผนังกระจกตา พื้นฐานก่อนการผ่าตัด การตรวจเพิ่มเติมที่จำเป็นสำหรับ SMILE 1) การตรวจชีวกลศาสตร์ของกระจกตา (Corvis, ORA ฯลฯ) การประเมินความเสี่ยงของการขยายตัวของกระจกตา TBI, CBI, CRF มีประโยชน์2)
โรคกระจกตา โป่งพองเป็นข้อห้ามเด็ดขาด หากมองข้ามอาจเกิดการขยายตัวของกระจกตา หลังผ่าตัดได้ ดัชนี TBI (tomographic and biomechanical index) มีความแม่นยำในการวินิจฉัยสูงสุด (SUCRA 96.2%) และแนะนำให้ประเมินแบบครอบคลุมร่วมกับ CBI (83.8%)2) ต้องทำการประเมินสามมิติของพื้นผิวด้านหน้า ด้านหลัง และความหนาของกระจกตา ด้วยเครื่องถ่ายภาพตัดขวาง Scheimpflug (Pentacam ฯลฯ)
แนวทางการออกแบบการผ่าตัดที่ปลอดภัยมีดังนี้2) :
RST (ความหนาของเนื้อกระจกตา ที่เหลือ) : ≥280 ไมครอน (ขีดจำกัดล่างสุด 250 ไมครอน)ดัชนี LT (อัตราส่วน LT/CCT) : ≤28%เส้นผ่านศูนย์กลางโซนแสง : 6.0–7.0 มม. (ยิ่งใหญ่หากกระจกตา หนาเพียงพอ จะมีความคลาดเคลื่อนลำดับสูงน้อยลง)ช่วงการแก้ไขสายตาเอียง : −0.25D ถึง −5.00D (ความแม่นยำมีแนวโน้มลดลงในสายตาเอียง สูง)2)
Q
ต้องหยุดใส่คอนแทคเลนส์นานเท่าใดก่อนการผ่าตัด?
A
คอนแทคเลนส์ชนิดอ่อนมักจะหยุดใส่ก่อน 1–2 สัปดาห์ คอนแทคเลนส์ชนิดแข็ง (ซึมผ่านออกซิเจนได้, เลนส์สเคลอรอล) มีผลต่อรูปร่างกระจกตา อย่างมาก จึงต้องหยุดใส่เป็นเวลา 3 สัปดาห์ถึง 1 เดือนหรือมากกว่า การตรวจก่อนผ่าตัดต้องทำหลังจากหยุดใส่คอนแทคเลนส์แล้ว นี่เป็นขั้นตอนสำคัญเพื่อให้ได้รูปร่างกระจกตา ที่แม่นยำ
การผ่าตัด SMILE ดำเนินการภายใต้การหยอดยาชาเฉพาะที่แบบผู้ป่วยนอก ขั้นตอนมาตรฐานมีดังนี้2) :
การเตรียมผู้ป่วย : หยอดยาชาเฉพาะที่ (เช่น oxybuprocaine) ฆ่าเชื้อ และคลุมผ้า ผู้ป่วยได้รับคำสั่งให้จ้องมองไฟตรึงระหว่างการผ่าตัดการใส่ห่วงดูด : ยึดลูกตาให้อยู่กับที่และรักษาความดันภายในให้คงที่ การรักษาการดูดระหว่างการฉายเลเซอร์เป็นสิ่งสำคัญ หากเกิดการสูญเสียการดูด (suction loss) ให้หยุดการฉาย ใส่ห่วงใหม่ และฉายซ้ำ อัตราการสูญเสียการดูดโดยทั่วไปน้อยกว่า 0.5-1% และต่ำกว่าในศัลยแพทย์ที่มีประสบการณ์การฉายเลเซอร์เฟมโตวินาที (การสร้างเลนติเคิล) : กรีดตามลำดับ: ผิวด้านหลังของฝา → ผิวด้านหน้าของฝา → รอยกรีด ใช้ระบบเลเซอร์เฟมโตวินาที เช่น VisuMax (Zeiss) เวลาฉายประมาณ 25-40 วินาทีต่อตา หากเกิดการสะสมของฟองอากาศมากเกินไป (OBL) ระหว่างการฉาย ให้รอจนกว่าจะหายก่อนดำเนินการการลอกและนำเลนติเคิลออก : ใช้เครื่องมือพิเศษ ลอกแบบทื่อตามลำดับ: ผิวด้านหลังของฝา (ระนาบลึก) แล้วผิวด้านหน้า (ระนาบตื้น) จากนั้นดึงเลนติเคิลออกด้วยคีมผ่านรอยกรีดเล็ก การลอกออกให้สมบูรณ์เป็นสิ่งสำคัญ การลอกไม่สมบูรณ์ทำให้ยากต่อการนำออกและการฟื้นฟูการมองเห็น หลังผ่าตัดล่าช้า2) ยืนยันการนำออกสมบูรณ์ : คลี่เลนติเคิลออกเพื่อยืนยันว่านำออกหมดแล้ว (การเหลือบางส่วนทำให้การฟื้นฟูการมองเห็น ล่าช้า) ตรวจสอบรูปร่างและความหนาของเลนติเคิลที่นำออกเพื่อให้แน่ใจว่าตรงตามแผนการดูแลหลังผ่าตัด : ล้างกระจกตา อย่างอ่อนโยนด้วยน้ำเกลือเพื่อกำจัดเศษซากที่เหลืออยู่ในโพรง หยอดยาปฏิชีวนะ (เช่น fluoroquinolone) และหยอดสเตียรอยด์
เวลาผ่าตัดทั้งหมดประมาณ 15-30 นาทีสำหรับทั้งสองข้าง เวลาฉายเลเซอร์จริงต่อตาข้างสั้นมาก (ประมาณ 25-40 วินาที) ช่วยลดภาระทางร่างกาย จิตใจ และเวลาของผู้ป่วย
แนวทาง KLEx2) สำหรับการรักษา DLK (กระจกตา อักเสบแบบกระจายระหว่างชั้น):
เกรด ความถี่ การรักษา เกรด I (เฉพาะส่วนปลาย) 1.42%2) สเตียรอยด์ เฉพาะที่ (fluorometholone 6-8 ครั้ง/วัน) + ติดตามเกรด II (ลามถึงศูนย์กลาง) 0.29%2) เพิ่มสเตียรอยด์ เฉพาะที่ (prednisolone acetate ทุกชั่วโมง) เกรด III (รวมกัน/เป็นจุด) 0.08%2) สเตียรอยด์ ขนาดสูง + พิจารณาล้างระหว่างชั้นเกรด IV (รุนแรง) 0.02%2) ล้างสเตียรอยด์ ระหว่างชั้น (จำเป็น) + สเตียรอยด์ ทั่วร่างกาย
ด้วยการรักษาด้วยสเตียรอยด์ ที่เหมาะสม รอยโรคจะดีขึ้นภายใน 1 สัปดาห์ในกรณีส่วนใหญ่ และอาการจะหายไปภายในประมาณ 3 สัปดาห์2)
ยาหยอดตาปฏิชีวนะ : 1-2 สัปดาห์หลังผ่าตัด (levofloxacin 0.5% หรือ moxifloxacin 0.5% เป็นต้น) ใช้ 4-6 ครั้งต่อวันยาหยอดตาสเตียรอยด์ : fluorometholone 0.1% หรือ prednisolone ลดขนาดลงทีละน้อยเป็นเวลา 2-4 สัปดาห์หลังผ่าตัด (เพื่อป้องกันและรักษา DLK เกรด I ด้วย)น้ำตาเทียม และยากระตุ้นการผลิตเมือก : เพื่อจัดการกับภาวะตาแห้ง หลังผ่าตัด (diquafosol 3% 6 ครั้งต่อวัน หรือ rebamipide 2% 4 ครั้งต่อวัน)การเลือกใช้ผลิตภัณฑ์ที่ปราศจากสารกันเสีย : จากมุมมองของการปกป้องผิวตาหลังผ่าตัด แนะนำให้ใช้น้ำตาเทียม ที่ปราศจากสารกันเสีย (เช่น Hyalein mini)การตรวจติดตามตามนัด: 1 วัน, 1 สัปดาห์, 1 เดือน, 3 เดือน, 6 เดือนหลังผ่าตัด1)
สำหรับการแก้ไขน้อยไปหรือการถดถอยของค่าสายตา จะพิจารณาการผ่าตัด enhancement หลังจาก 6 เดือนหลังผ่าตัด เมื่อค่าสายตาคงที่1) ทางเลือกได้แก่:
การสร้างแผ่นปิดบนพื้นผิวแคปเดิมด้วยเลเซอร์เฟมโตวินาที และเพิ่มการฉายเลเซอร์เอกไซเมอร์ (enhancement แบบ LASIK ): วิธีที่พบบ่อยที่สุด ต้องตรวจสอบความหนาของกระจกตา ที่เหลืออยู่
การกร่อนผิวด้วย PRK: ทางเลือกเมื่อเนื้อกระจกตา ที่เหลืออยู่น้อย พิจารณาใช้ mitomycin C (MMC) เพื่อป้องกันฝ้าขุ่นหลังผ่าตัด
การฉายซ้ำ SMILE (การรักษาซ้ำ SMILE): มีการทดลองในบางสถานที่ แต่ยังไม่ได้มาตรฐาน
เมื่อทำ enhancement ต้องยืนยันว่าความหนากระจกตา ที่เหลืออยู่ (รวมของแคป, โพรงที่นำเลนติเคิลออก, และเนื้อกระจกตา ที่เหลือ) เป็นไปตามมาตรฐานความปลอดภัย (RST ≥ 280 μm)2) อัตราการแก้ไขน้อยไปยังคงดีขึ้นอย่างต่อเนื่องผ่านการปรับ nomogram และการใช้แบบจำลองทำนายที่ขับเคลื่อนด้วย AI และในปีหลังๆ อัตรา enhancement ในบางสถานที่ลดลงต่ำกว่า 5%
Q
หลังผ่าตัด SMILE อาจจำเป็นต้องผ่าตัดซ้ำ (enhancement) หรือไม่?
A
หากเกิดการแก้ไขน้อยไป, แก้ไขมากไป, หรือการถดถอยของค่าสายตา จะพิจารณาการผ่าตัด enhancement โดยปกติจะตัดสินใจหลังจาก 6 เดือนหลังผ่าตัด เมื่อค่าสายตาคงที่ วิธีทั่วไปคือสร้างแผ่นปิดบนพื้นผิวแคปเดิมด้วยเลเซอร์เฟมโตวินาที และเพิ่มการฉายเลเซอร์เอกไซเมอร์ ต้องตรวจสอบความหนากระจกตา ที่เหลืออยู่
เลเซอร์เฟมโตวินาที จะโฟกัสแสงภายในเนื้อกระจกตา ทำให้เกิดพลาสมาและการแตกตัวด้วยแสงขนาดเล็กเพื่อสร้างรอยต่อพื้นผิวด้านหน้าและด้านหลังของเลนติเคิล เนื้อกระจกตา ที่อยู่ระหว่างรอยผ่าทั้งสองชั้น (เลนติเคิล) จะถูกนำออก ทำให้ความโค้งของกระจกตา เปลี่ยนไปและแก้ไขสายตาสั้น
รูปร่างของเลนติเคิล (ความแตกต่างของความโค้งระหว่างพื้นผิวด้านหน้าและด้านหลัง) ถูกออกแบบตามปริมาณการแก้ไขค่าสายตา โดยการนำชิ้นเนื้อกระจกตา รูปเลนส์นูน (หนาตรงกลางและบางบริเวณขอบ) ออก ทำให้กำลังการหักเหของกระจกตา ลดลงและแก้ไขสายตาสั้น
โดยทั่วไปความหนาขั้นต่ำของเลนติเคิลถือว่าอยู่ที่ 15-20 ไมครอนขึ้นไป และการนำออกอย่างปลอดภัยอาจทำได้ยากหากความหนาของเลนติเคิลน้อยกว่านั้น ในการแก้ไขสายตาเอียง ความแม่นยำของการทำเครื่องหมายที่ลิมบัส และระบบติดตามดวงตามีความสำคัญในการกำหนดตำแหน่งของรูปทรงเลนติเคิลที่ไม่สมมาตร (ไม่สมมาตรตามแนวแกน) อย่างแม่นยำ 6) โดยทั่วไปเส้นผ่านศูนย์กลางของโซนแสงใน SMILE จะตั้งไว้ที่ 6.0-7.0 มม. แต่แนวทาง KLEx แสดงให้เห็นว่าโซนแสงที่ใหญ่กว่า (≥6.5 มม.) ส่งผลให้มีความคลาดเคลื่อนลำดับสูงน้อยกว่า (โดยเฉพาะความคลาดเคลื่อนแบบโคมา) หลังการผ่าตัด และการมองเห็น ตอนกลางคืนดีกว่า 2) และแนะนำให้ตั้งค่าโซนแสงที่ใหญ่กว่าหากความหนาของกระจกตา เพียงพอ ในทางกลับกัน การขยายโซนแสงจะเพิ่มปริมาณการตัด (→ ลด RST) ดังนั้นการออกแบบเฉพาะบุคคลโดยคำนึงถึงความสมดุลระหว่างชีวกลศาสตร์และการมองเห็น จึงเป็นสิ่งสำคัญ 2)
SMILE รักษาคุณสมบัติทางชีวกลศาสตร์ของกระจกตา ได้ดีกว่าเมื่อเทียบกับ LASIK ในการวิเคราะห์อภิมานของแนวทาง KLEx การลดลงของ CRF (ปัจจัยความต้านทานกระจกตา ) ที่ 12 เดือนหลังผ่าตัดน้อยกว่า FS-LASIK อย่างมีนัยสำคัญ (MD, −1.13; 95%CI −1.36 ถึง −0.90; P <0.001) 2) นอกจากนี้การลดลงของ CH (ฮิสเทอรีซิสของกระจกตา ) ก็ยังน้อยกว่า FS-LASIK (MD, −1.17; 95%CI −1.45 ถึง −0.89; P <0.001) 2)
สาเหตุของความได้เปรียบนี้คือโครงสร้างแคปที่รักษาสโตรมาส่วนหน้าของกระจกตา (บริเวณที่มีความแข็งแรงทางกลสูงสุด) แคป (สโตรมาส่วนหน้า) รักษาความต่อเนื่องของโครงสร้างชั้นแผ่นและให้ความแข็งแรงทางชีวกลศาสตร์สูงกว่าแผ่นปิดของ LASIK 2)
ความแตกต่างระหว่างแคปของ SMILE และแผ่นปิดของ LASIK คือ: ① ไม่มีบานพับและรักษาความต่อเนื่องกับกระจกตา รอบเส้นรอบวงทั้งหมด ② โครงสร้างปิดซึ่งมีเพียงแผลเล็ก (2-3 มม.) ใต้แคปที่เชื่อมต่อกับภายนอก ③ เส้นใยคอลลาเจนที่แข็งแรงในสโตรมาส่วนหน้าถูกเก็บรักษาไว้ การออกแบบนี้ยังให้ข้อดีเพิ่มเติมคือไม่เกิดการเลื่อนของแผ่นปิดจากการบาดเจ็บหลังผ่าตัด 2) ดัชนี LT (อัตราส่วนความหนาเลนติเคิลสูงสุด / ความหนากระจกตา ส่วนกลาง) ≤28% เป็นตัวบ่งชี้สำคัญในการรักษาความได้เปรียบทางชีวกลศาสตร์นี้ และการเกิน 28% ถือว่าทำให้เกิดผลเสียต่อชีวกลศาสตร์เกินกว่าผลการเสริมแรงของแคป 2)
SMILE ใส่เครื่องมือผ่านแผลขนาดเล็ก (2-3 มม.) ใกล้ลิมบัส ของกระจกตา เท่านั้น ดังนั้นการตัดเส้นประสาทรับความรู้สึก (ข่ายประสาทกระจกตา ) ในสโตรมาชั้นหน้าของกระจกตา จึงลดลงน้อยที่สุด ใน LASIK เส้นประสาทจะถูกตัดรอบวงทั้งหมดเมื่อสร้างแผ่นปิดกระจกตา 360° ด้วยเหตุนี้ อุบัติการณ์และความรุนแรงของอาการตาแห้ง หลังผ่าตัดใน SMILE จึงต่ำกว่าใน LASIK การศึกษาเปรียบเทียบระหว่าง FS-LASIK และ SMILE ยังรายงานว่า SMILE มีการฟื้นตัวของความหนาแน่นเส้นประสาทกระจกตา หลังผ่าตัดเร็วกว่า และมีผลกระทบต่อพารามิเตอร์น้ำตาน้อยกว่า 4)
ในการประเมินความหนาแน่นเส้นประสาทกระจกตา ในระยะยาวโดยใช้กล้องจุลทรรศน์คอนโฟคอล ในร่างกาย (IVCM) ความหนาแน่นของข่ายประสาทหลัง SMILE ฟื้นตัวประมาณ 70-80% ของค่าก่อนผ่าตัดที่ 3 เดือน ในขณะที่ LASIK ฟื้นตัวเพียงประมาณ 40-60% ในช่วงเวลาเดียวกัน 4) ความแตกต่างนี้เชื่อว่าสอดคล้องกับความแตกต่างของความรุนแรงของตาแห้ง หลังผ่าตัด การฟื้นตัวเต็มที่ของความหนาแน่นเส้นประสาทมักใช้เวลา 6-12 เดือน และในผู้ป่วยบางรายอาจใช้เวลามากกว่า 2 ปี ในผู้ป่วยที่มีตาแห้ง ก่อนผ่าตัด การฟื้นตัวของความหนาแน่นเส้นประสาทอาจล่าช้า และการรักษาตาแห้ง อย่างจริงจังก่อนผ่าตัดอาจช่วยให้ผลลัพธ์หลังผ่าตัดดีขึ้น
กระจกตา ยื่นโป่งหลังผ่าตัดส่วนใหญ่เกิดจากความแข็งแรงทางชีวกลศาสตร์ของกระจกตา ลดลงเนื่องจาก RST ไม่เพียงพอหรือความหนาของเลนติเคิลมากเกินไป และการมีภาวะเคอราโตโคนัสระยะก่อนแสดงอาการก่อนผ่าตัด ในการวิเคราะห์แนวทางปฏิบัติ KLEx 2) 65.5% ของกรณีกระจกตา ยื่นโป่งมีรูปร่างกระจกตา ผิดปกติหรือน่าสงสัยก่อนผ่าตัด และ 52.3% มี RST < 280 μm
อุบัติการณ์ของกระจกตา ยื่นโป่งใน SMILE พบได้น้อยกว่าใน LASIK (11 เทียบกับ 90 ต่อ 100,000 ตา) 5) แต่การจัดการเมื่อเกิดขึ้นจะเหมือนกับกระจกตา ยื่นโป่งหลัง LASIK หากยืนยันว่ามีการดำเนินโรค การเชื่อมขวางกระจกตา (CXL ) คือการรักษาทางเลือกแรก และได้รับการคุ้มครองโดยประกันในญี่ปุ่นตั้งแต่ปี 2022
ชั้นฟองขุ่น (OBL) เกิดจากการสะสมของไอน้ำและคาร์บอนไดออกไซด์ระหว่างชั้น มาตรการป้องกันรวมถึงการควบคุมอุณหภูมิห้อง 18-25°C และความชื้น 30-70% และการตั้งค่าพลังงานเลเซอร์ที่เหมาะสม 2) หากเกิด OBL เป็นบริเวณกว้างครอบคลุมบริเวณรูม่านตา แนะนำให้รอจนกว่าจะหายสนิทก่อนเริ่มแยกเลนติเคิล การบังคับทำต่อจะเพิ่มความเสี่ยงของการผ่าในระนาบผิด
เนื้อหาต่อไปนี้เกี่ยวข้องกับเทคโนโลยีที่ยังอยู่ในขั้นตอนการวิจัยหรือยังไม่เป็นที่แพร่หลาย ข้อมูลนี้ไม่ใช่เกี่ยวกับการประยุกต์ใช้ทางคลินิกมาตรฐาน แต่รวมไว้เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญ
ในการศึกษาเปรียบเทียบ 5 ปีของ Li et al (2019) ทั้งกลุ่ม SMILE และ FS-LASIK ยังคงรักษาความปลอดภัยและประสิทธิผล และไม่มีความแตกต่างอย่างมีนัยสำคัญในผลกระทบระยะยาวต่อชีวกลศาสตร์ของกระจกตา 3) ในกลุ่ม SMILE ความคงตัวของการหักเหของแสง ยังคงดีหลังจาก 5 ปี ทั้งสองวิธีแสดงให้เห็นถึงการมองเห็น โดยไม่ต้องแก้ไข (UDVA) ที่ยอดเยี่ยมที่ 5 ปี และการรักษาการมองเห็น ที่ดีที่สุดที่แก้ไขแล้ว (BCVA) ก็ดีเช่นกัน 3)
ในการทบทวนอย่างเป็นระบบโดย Moshirfar et al.5) อัตราการเกิด ectasia สำหรับ PRK, LASIK และ SMILE คำนวณได้เป็น 20, 90 และ 11 ต่อ 100,000 ตา ตามลำดับ อัตราการเกิด ectasia ของ SMILE ประมาณ 1/8 ของ LASIK แต่มีการตั้งข้อสังเกตว่าระยะเวลาติดตามผลของ SMILE ยังสั้นและอาจมีการประเมินต่ำเกินไป 5) การทบทวนยังยืนยันว่า ectasia สามารถเกิดขึ้นได้แม้ในดวงตาที่ไม่มีปัจจัยเสี่ยงที่ทราบ ดังนั้นจึงจำเป็นต้องมีการคัดกรองก่อนการผ่าตัดที่ละเอียดยิ่งขึ้น
ในการทดลองแบบหลายศูนย์ไปข้างหน้าของ SMILE เพื่อการอนุมัติของ FDA สหรัฐอเมริกาที่รายงานโดย Dishler et al.6) (สายตาสั้น ร่วมกับสายตาเอียง ) ค่าเฉลี่ยของค่าสายตาเทียบเท่าทรงกลมที่เหลืออยู่ที่ 12 เดือนหลังผ่าตัดคือ -0.07D (±0.38D SD) และสัดส่วนที่บรรลุ UCVA 20/20 หรือดีกว่าคือ 95.4% ซึ่งเป็นไปตามมาตรฐานความปลอดภัยและประสิทธิผล ในการแก้ไขสายตาเอียง การแก้ไขความคลาดเคลื่อนจากการหมุนด้วยการทำเครื่องหมายที่ลิมบัส มีประสิทธิภาพในการปรับปรุงความแม่นยำ 6)
ในการทบทวนอย่างเป็นระบบและการวิเคราะห์อภิมานโดย Song et al.7) ได้เปรียบเทียบผลการแก้ไขสายตาเอียง ระหว่าง SMILE และ LASIK และไม่มีความแตกต่างอย่างมีนัยสำคัญในความแม่นยำในการแก้ไข สายตาเอียง ที่เหลือ หรือผลการมองเห็น แต่ในกรณีสายตาเอียง สูง (>2.0D) การควบคุมความคลาดเคลื่อนจากการหมุนของ SMILE ส่งผลต่อผลลัพธ์ แนะนำให้ใช้การทำเครื่องหมายที่ลิมบัส และระบบติดตามดวงตา 7)
Reinstein et al.8) เปรียบเทียบความต้านทานแรงดึงสัมพัทธ์ของกระจกตา สำหรับ PRK, LASIK และ SMILE โดยใช้แบบจำลองทางคณิตศาสตร์ เนื่องจาก SMILE มีโครงสร้างฝาปิดที่รักษาสโตรมาชั้นหน้าไว้เมื่อเทียบกับ LASIK จึงแสดงให้เห็นว่ายังคงความแข็งแรงของกระจกตา ได้มากกว่าสำหรับปริมาณการแก้ไขที่เท่ากัน พื้นฐานทางทฤษฎีนี้ถูกอภิปรายว่าสอดคล้องกับอัตราการเกิด ectasia ที่ต่ำของ SMILE 8)
การศึกษาติดตามผล 1 ปีโดย Shetty et al.9) พบว่าการลดลงของชีวกลศาสตร์กระจกตา (CRF และ CH) หลัง SMILE น้อยกว่าหลัง LASIK อย่างมีนัยสำคัญ ความแตกต่างนี้ชัดเจนขึ้นหลัง 3 เดือนและคงอยู่จนถึง 12 เดือน การปกป้องสโตรมาชั้นหน้าสันนิษฐานว่าเกิดจากการมีส่วนร่วมทางชีวกลศาสตร์ของแคป9)
ใน PPP โรคกระจกตา โป่งพองของ AAO 10) ระบุชัดเจนว่าความเสี่ยงต่อการเกิด ectasia ของ SMILE ต่ำกว่า LASIK และมีโปรไฟล์ความเสี่ยงคล้ายกับ PRK อย่างไรก็ตาม การคัดกรอง keratoconus แฝงก่อนผ่าตัดก็จำเป็นใน SMILE เช่นกัน และแนะนำให้ประเมินชีวกลศาสตร์อย่างครอบคลุมรวมถึง CBI และ TBI10)
ในฉันทามตินานาชาติโดย Gomes et al.11) ได้เสนอคำจำกัดความของการลุกลามของ ectasia (การเปลี่ยนแปลงที่สอดคล้องกันอย่างน้อยสองอย่างจาก: ความโค้งด้านหน้าเพิ่มขึ้น, ความโค้งด้านหลังเพิ่มขึ้น, กระจกตา บางลง) และเกณฑ์นี้ใช้ในการจัดการ ectasia หลังการผ่าตัดแก้ไขสายตารวมถึง SMILE
Santhiago et al.12) แสดงให้เห็นว่า PTA (percent tissue altered) ≥ 40% เป็นปัจจัยเสี่ยงอิสระต่อการเกิด ectasia หลัง LASIK ใน SMILE (KLEx) เนื่องจากแคปมีส่วนช่วยต่อความแข็งแรงของกระจกตา แตกต่างจากแผ่นปิด (flap) จึงมีการถกเถียงเกี่ยวกับการใช้เกณฑ์ PTA ของ LASIK โดยตรง แต่ค่าการจัดการเช่น LT index ≤ 28% และ RST ≥ 280 μm ยังคงมีความสำคัญร่วมกัน12)
ในการวิเคราะห์อภิมานของแนวทาง KLEx ยืนยันว่ากลุ่มสายตาเอียง สูง (>2.0D) มีสายตาเอียง ตกค้างหลังผ่าตัดมากกว่าและความแม่นยำในการแก้ไขต่ำกว่ากลุ่มสายตาเอียง ต่ำ (<2.0D) การทำเครื่องหมายที่ลิมบัส และการยึดตรึงสามจุด (triple centration) ช่วยปรับปรุงความแม่นยำโดยการแก้ไขความคลาดเคลื่อนจากการหมุน2)
Sekundo et al.13) รายงานการทดสอบประสิทธิภาพและความปลอดภัยครั้งแรก (ผลลัพธ์ 6 เดือน) ของการสกัดเลนติเคิลด้วยเลเซอร์เฟมโตวินาที (FLEx) FLEx เป็นเทคโนโลยีรุ่นก่อนของ SMILE และการทดลองนี้เป็นรากฐานสำหรับการพัฒนา SMILE ในภายหลัง โดยการลดขนาดแผลจาก 7 มม. ใน FLEx เหลือ 2-3 มม. ใน SMILE ทำให้สามารถปกป้องเส้นประสาทกระจกตา และเพิ่มความปลอดภัยได้ดีขึ้น
Jones et al.14) ใน TFOS DEWS III รายงานว่ามีการศึกษาหลายชิ้นสนับสนุนว่า SMILE มีผลกระทบต่ออาการตาแห้ง หลังผ่าตัดและความหนาแน่นของเส้นประสาทกระจกตา น้อยกว่า LASIK อย่างมีนัยสำคัญ ในการปรับพื้นผิวตาให้เหมาะสมหลังการผ่าตัดแก้ไขสายตา แนะนำให้รักษา MGD ก่อนผ่าตัด ใช้ diquafosol และ IPL ในระยะรอบผ่าตัด14)
มีรายงานว่าการปรับ nomogram ที่ขับเคลื่อนด้วย AI ซึ่งรวมพารามิเตอร์ทางชีวกลศาสตร์ของกระจกตา ก่อนผ่าตัด ช่วยเพิ่มความแม่นยำในการทำนายค่าสายตาได้มากกว่า 25%2) ในอนาคต คาดว่าจะมีการพัฒนา nomogram เฉพาะบุคคลโดยใช้ข้อมูลหลายรูปแบบ
ระบบคะแนนความเสี่ยง ectasia โดย Randleman et al.15) มีประโยชน์ในการทำนาย ectasia หลัง LASIK ก่อนผ่าตัด ประกอบด้วย 5 ปัจจัย: ความผิดปกติของรูปทรงกระจกตา , RST ต่ำ, อายุน้อย, กระจกตา บาง, และสายตาสั้น สูง ใน SMILE ปัจจัยที่คล้ายกันก็เพิ่มความเสี่ยงของ ectasia หลังผ่าตัด ดังนั้นแนวคิดของคะแนนนี้สามารถใช้ในการคัดกรองก่อนผ่าตัดได้15)
นอกจาก SMILE แล้ว ยังมีการพัฒนาเทคนิคการสกัด lenticule ด้วยเลเซอร์ femtosecond หลายชนิด เช่น CLEAR (การแก้ไขสายตาขั้นสูงโดยการสกัด lenticule กระจกตา ) และ SILK (keratomileusis lenticule แผลเรียบ) และการกำหนดมาตรฐานทางเทคนิคกำลังดำเนินไป2) CLEAR เป็นรูปแบบดัดแปลงของ SMILE ที่มุ่งปรับปรุงการออกแบบแผลเพื่อขยายการใช้งานไปสู่การแก้ไขสายตายาว และสายตาผู้สูงอายุ SILK ได้รับการพัฒนาเพื่อทำให้พื้นผิวตัดเรียบและลดการเกิดฟองอากาศ และกล่าวกันว่าช่วยให้การลอก lenticule ง่ายขึ้นและการฟื้นฟูการมองเห็น เร็วขึ้น เทคโนโลยีใหม่เหล่านี้สืบทอดหลักการที่ SMILE สร้างขึ้นคือไม่มี flap และคงสภาพชีวกลศาสตร์ ขณะเดียวกันก็มุ่งขยายข้อบ่งชี้ ปรับปรุงความแม่นยำ และลดภาวะแทรกซ้อน
กำลังมีการวิจัยเกี่ยวกับการปลูกถ่าย lenticule ที่สกัดจาก SMILE ซ้ำเป็น inlay กระจกตา ต่างชนิดในผู้ป่วยสายตายาว สายตาผู้สูงอายุ และ keratoconus ปฏิกิริยาภูมิคุ้มกันอาจน้อย แต่ปัจจุบันอยู่ในขั้นทดลองและยังไม่ถึงการประยุกต์ใช้ทางคลินิกทั่วไป ในกรณีที่นำ lenticule กลับมาใช้ใหม่เพื่อแก้ไขสายตายาว lenticule ที่สกัดออกมาจะถูกแช่แข็งและปลูกถ่ายให้ผู้ป่วยที่เหมาะสมเพื่อเปลี่ยนความหนาและกำลังการหักเหของกระจกตา และศักยภาพในการเป็นทรัพยากรทดแทนกระจกตา จากธนาคารกำลังถูกอภิปราย อย่างไรก็ตาม ความปลอดภัยและประสิทธิผลในระยะยาวยังคงต้องสะสมหลักฐานเพิ่มเติม
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Wang Y, Xie L, Yao K, et al. Evidence-Based Guidelines for Keratorefractive Lenticule Extraction Surgery. Ophthalmology. 2025;132:397-419.
Li M, Li M, Chen Y, et al. Five-year results of small incision lenticule extraction (SMILE) and femtosecond laser LASIK (FS-LASIK ) for myopia. Acta Ophthalmol. 2019;97:e373-e380.
Recchioni A, Sisó-Fuertes I, Hartwig A, et al. Short-term impact of FS-LASIK and SMILE on dry eye metrics and corneal nerve morphology. Cornea. 2020;39(7):851-857.
Moshirfar M, Tukan AN, Bundogji N, et al. Ectasia after corneal refractive surgery: a systematic review. Ophthalmol Ther. 2021;10:753-776.
Dishler JG, Slade S, Seifert S, Schallhorn SC. Small-incision lenticule extraction (SMILE) for the correction of myopia with astigmatism: outcomes of the United States Food and Drug Administration premarket approval clinical trial. Ophthalmology. 2020;127:1020-1030.
Song J, Cao H, Chen X, et al. Small incision lenticule extraction (SMILE) versus laser assisted stromal in situ keratomileusis (LASIK ) for astigmatism corrections: a systematic review and meta-analysis. Am J Ophthalmol. 2023;247:181-199.
Reinstein DZ, Archer TJ, Randleman JB. Mathematical model to compare the relative tensile strength of the cornea after PRK, LASIK , and SMILE. J Refract Surg. 2013;29:454-460.
Shetty R, Francis M, Shroff R, et al. Corneal biomechanical changes and tissue remodeling after SMILE and LASIK . Invest Ophthalmol Vis Sci. 2017;58:5703-5712.
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: AAO ; 2024.
Gomes JA, Tan D, Rapuano CJ, et al. Global consensus on keratoconus and ectatic diseases. Cornea. 2015;34:359-369.
Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-LASIK ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158:87-95.e1.
Sekundo W, Kunert K, Russmann C, et al. First efficacy and safety study of femtosecond lenticule extraction for the correction of myopia: six-month results. J Cataract Refract Surg. 2008;34:1513-1520.
Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
Randleman JB, Woodward M, Lynn MJ, Stulting RD. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115:37-50.