เป็นโรคที่เกิดซ้ำซึ่งเชื้อไวรัสเฮอร์ปีสซิมเพล็กซ์ (HS V ส่วนใหญ่เป็นชนิดที่ 1) แฝงตัวอยู่ในปมประสาทเส้นประสาทไทรเจมินัล และกลับมาทำงานอีกครั้งทำให้เกิดการอักเสบของกระจกตา
การจำแนกชนิดของโรคโดยสมาคมวิจัยการติดเชื้อเริมทางตา (ชนิดเยื่อบุผิว ชนิดเนื้อกระจกตา ชนิดเยื่อบุโพรงกระจกตา และรอยโรคทุติยภูมิ) ถูกนำมาใช้ในแนวทางเวชปฏิบัติสำหรับโรคกระจกตา อักเสบติดเชื้อ
ตัวแทนของชนิดเยื่อบุผิวคือโรคกระจกตา อักเสบแบบ dendritic ซึ่งมีแผลเปื่อยเป็นกิ่งก้านมีปุ่มปลาย (terminal bulb) เป็นลักษณะเฉพาะ
หลักการสำคัญของการรักษา: ชนิดเยื่อบุผิวใช้ยาทาตา acyclovir 3% วันละ 5 ครั้ง; ชนิดเนื้อกระจกตา และเยื่อบุโพรงกระจกตา อักเสบใช้ยาหยอดตาสเตียรอยด์ ร่วมกับยาต้านไวรัส
ยาหยอดตาสเตียรอยด์ มีข้อห้ามใช้ในชนิดเยื่อบุผิว เนื่องจากจะกระตุ้นการเพิ่มจำนวนของไวรัสและทำให้โรคแย่ลง
มีผู้ป่วยประมาณ 1.7 ล้านคนต่อปีทั่วโลก และเป็นสาเหตุสำคัญที่สุดของภาวะตาบอดจากกระจกตา ในประเทศที่พัฒนาแล้ว2)
การศึกษา HEDS (Herpetic Eye Disease Study) ได้พิสูจน์ประสิทธิภาพของยาหยอดตาสเตียรอยด์ ในชนิดเนื้อกระจกตา และประโยชน์ของ acyclovir ชนิดรับประทานในการป้องกันการกลับเป็นซ้ำ3, 4)
โรคกระจกตา อักเสบจากเฮอร์ปีสซิมเพล็กซ์คือโรคกระจกตา อักเสบที่เกิดจากการติดเชื้อไวรัสเฮอร์ปีสซิมเพล็กซ์ (HS V) ในกรณีส่วนใหญ่ไวรัสที่เป็นสาเหตุคือชนิดที่ 1 (HS V-1) และกรณีที่เกิดจากชนิดที่ 2 (HS V-2) พบได้น้อยมาก HS V เป็นไวรัสที่ชอบเนื้อเยื่อประสาท (neurotropic) อยู่ในวงศ์ย่อย Alphaherpesvirinae วงศ์ Herpesviridae ซึ่งสามารถแฝงตัวอยู่ในปมประสาทเส้นประสาทไทรเจมินัล และคงอยู่ตลอดชีวิต
มีเพียงไม่กี่รายที่เกิดโรคกระจกตา อักเสบจากการติดเชื้อครั้งแรก โดยปกติ HS V ที่แฝงตัวอยู่ในปมประสาทเส้นประสาทไทรเจมินัล จะถูกกระตุ้นอีกครั้งโดยปัจจัยต่างๆ เช่น ไข้ หวัด ความเครียด การได้รับรังสีอัลตราไวโอเลต จากนั้นเดินทางตามเส้นประสาทไทรเจมินัล ไปยังกระจกตา ทำให้เกิดรอยโรคต่างๆ ลักษณะสำคัญที่สุดคือเป็นโรคที่เกิดซ้ำ และการซักประวัติอย่างละเอียดโดยไม่คำนึงถึงชนิดของโรคเป็นจุดเริ่มต้นของการวินิจฉัยและกำหนดแนวทางการรักษา
ตามการประมาณการตามจำนวนประชากรในปี 2016 อัตราอุบัติการณ์ของโรคเยื่อบุตาอักเสบ จาก HS V ทั้งหมดอยู่ที่ 24.0 รายต่อประชากร 100,000 คน (ต่อปี) และมีผู้ป่วยประมาณ 1.7 ล้านคนทั่วโลกในแต่ละปี2) ในจำนวนนี้ ชนิดเยื่อบุผิว (epithelial type) คิดเป็นประมาณ 16.1 รายต่อ 100,000 คน (ประมาณ 1.2 ล้านรายต่อปี) และชนิดเนื้อกระจกตา (stromal type) คิดเป็นประมาณ 4.9 ราย (ประมาณ 370,000 รายต่อปี)2) คาดว่ามีผู้ป่วยประมาณ 230,000 รายต่อปีที่สูญเสียการมองเห็น ข้างเดียวที่เกี่ยวข้องกับโรคเยื่อบุตาอักเสบ จาก HS V (การมองเห็น ต่ำกว่า 6/12) รายใหม่2)
ประมาณ 67% ของประชากรโลก (4.85 พันล้านคน) เคยติดเชื้อ HS V-1 มาก่อน โดยเฉพาะในภูมิภาคอื่นนอกเหนือจากสหรัฐอเมริกาและยุโรป ความชุกของ HS V-1 สูงกว่าและการเข้าถึงการรักษามีจำกัด ดังนั้นภาระโรคที่แท้จริงอาจถูกประเมินต่ำเกินไป2) โรคเยื่อบุตาอักเสบ จาก HS V เป็นสาเหตุสำคัญอันดับต้นๆ ของการตาบอดจากกระจกตา ในประเทศพัฒนาแล้ว โดยเฉพาะชนิดเนื้อกระจกตา ทำให้ 24–42% มีค่าสายตาที่แก้ไขแล้วต่ำกว่า 6/12 และ 1.5–3.0% มีความบกพร่องทางการมองเห็น ระดับรุนแรง (ต่ำกว่า 6/60)2)
สำหรับการสำรวจทางระบาดวิทยาเฉพาะของญี่ปุ่น การเฝ้าระวังระดับชาติเกี่ยวกับโรคเยื่อบุตาอักเสบ จากการติดเชื้อแสดงให้เห็นว่าโรคเยื่อบุตาอักเสบ จากไวรัสมีบทบาทสำคัญควบคู่ไปกับโรคเยื่อบุตาอักเสบจากแบคทีเรีย เชื้อรา และ Acanthamoeba และโรคเยื่อบุตาอักเสบ จาก HS V ถือเป็นโรคต้นแบบที่ดำเนินโรคแบบเรื้อรังและกลับเป็นซ้ำซึ่งส่งผลต่อพยากรณ์การมองเห็น ในญี่ปุ่นเช่นกัน1) ในด้านการกระจายตามอายุ ผู้ป่วยส่วนใหญ่มีอายุตั้งแต่กลางคนขึ้นไป แต่อาการครั้งแรกสามารถพบได้ตั้งแต่วัยเด็กจนถึงผู้สูงอายุ และการลดลงของภูมิคุ้มกันระดับเซลล์ตามวัยเป็นปัจจัยที่เพิ่มอัตราการเกิดโรคใหม่6)
การจำแนกประเภทโรคที่เสนอโดยสมาคมวิจัยการติดเชื้อเริมที่ตา (Ohashi Yuichi และคณะ, 1995) ถูกนำมาใช้ในแนวทางปฏิบัติการรักษาโรคเยื่อบุตาอักเสบ จากการติดเชื้อฉบับที่ 3 เช่นกัน1) การจำแนกประเภทนี้ขึ้นอยู่กับตำแหน่งของรอยโรคและความแตกต่างของพยาธิสภาพ ซึ่งเป็นกรอบสำคัญที่กำหนดแนวทางการรักษา
ชนิดเยื่อบุผิว (Epithelial type)
โรคเยื่อบุตาอักเสบ รูปกิ่งไม้ : รอยโรคเยื่อบุผิวที่มีลักษณะเป็นแขนงแตกแขนงเฉพาะตัวพร้อมส่วนปลายโป่งพอง
โรคเยื่อบุตาอักเสบ รูปแผนที่ : ภาวะที่เยื่อบุผิวบกพร่องขยายเป็นวงกว้างเนื่องจากโรคเยื่อบุตาอักเสบ รูปกิ่งไม้ที่ยืดเยื้อ
ชนิดเนื้อเยื่อ (Stromal type)
โรคกระจกตา อักเสบชนิดดิสคอยด์ (Disciform keratitis) : กระจกตา ขุ่นเป็นวงกลมและบวมน้ำจากปฏิกิริยาภูมิไวเกินชนิด delayed-type
โรคกระจกตา อักเสบชนิดเนื้อตาย (Necrotizing keratitis) : กระจกตา ขุ่นหนาทึบร่วมกับมีการสร้างเส้นเลือดใหม่ เสี่ยงต่อการทะลุ
ชนิดเอ็นโดทีเลียม (Endothelial type)
โรคเยื่อบุกระจกตา ชั้นในอักเสบ (Corneal endothelitis) : กระจกตา บวมและมีตะกอนเกาะที่ผนังด้านหลังเป็นหลัก กระจกตา ขุ่นเล็กน้อย
โรคขอบกระจกตา อักเสบ (Corneal limbitis) : อาการบวมรูปพัดที่มีขอบกระจกตา เป็นฐาน ร่วมกับความดันลูกตา สูง
รอยโรคทุติยภูมิ
แผลถลอกเยื่อบุกระจกตา หายช้า (Persistent epithelial defect) : การสูญเสียเยื่อบุกระจกตา ทุติยภูมิจากการสมานแผลล่าช้า
แผลเปื่อยกระจกตา จากการขาดสารอาหาร (Trophic corneal ulcer) : แผลเปื่อยที่เกิดจากความผิดปกติของประสาทรับความรู้สึกและความผิดปกติในการสมานแผล
ชนิดเยื่อบุผิวเป็นพยาธิสภาพที่เกิดจากการเพิ่มจำนวนของไวรัสโดยตรงในเซลล์เยื่อบุผิว ส่วนชนิดเนื้อเยื่อเป็นปฏิกิริยาภูมิคุ้มกันและการอักเสบต่อไวรัสเป็นหลัก สำหรับชนิดเอ็นโดทีเลียม ยังไม่มีการศึกษาที่เพียงพอว่าการติดเชื้อโดยตรงหรือปฏิกิริยาภูมิคุ้มกันเป็นสาเหตุหลัก แผลเปื่อยกระจกตา จากการขาดสารอาหารเป็นความผิดปกติของการสมานแผลที่ไม่เกี่ยวข้องกับการเพิ่มจำนวนของไวรัส ซึ่งไม่ใช่รอยโรคที่แท้จริงของ HS V แต่เป็นภาวะแทรกซ้อนทุติยภูมิ ความแตกต่างทางพยาธิสภาพเหล่านี้นำไปสู่ความแตกต่างพื้นฐานในกลยุทธ์การรักษา
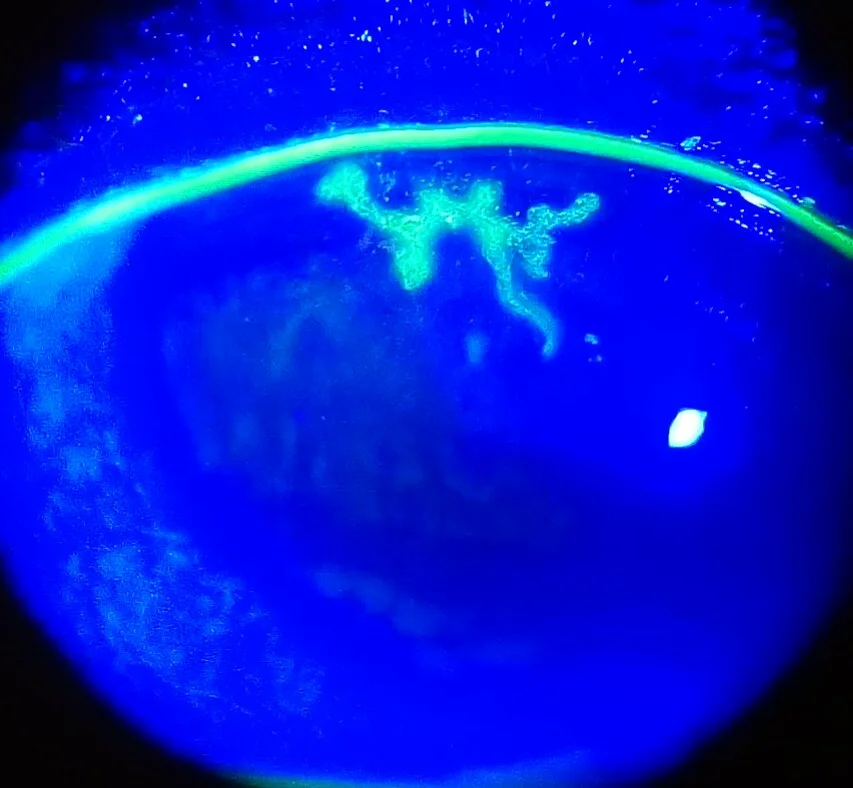
แผลที่กระจกตาแบบเดนไดรติก (Dendritic ulcer) ของโรคกระจกตาอักเสบจากเชื้อเริม (ย้อมฟลูออเรสซีน) Imrankabirhossain, Wikimedia Commons, CC BY-SA 4.0
การย้อมฟลูออเรสซีน ภายใต้แสงสีฟ้าครามแสดงรูปแบบกิ่งก้านของแผลที่กระจกตา แบบเดนไดรติกเป็นสีเขียวเรืองแสง สอดคล้องกับรอยโรคชนิดเยื่อบุผิวที่มีปลายบวม (terminal bulb) ซึ่งกล่าวถึงในหัวข้อ «2. อาการหลักและอาการแสดงทางคลินิก»
อาการที่ผู้ป่วยรู้สึกได้เองของโรคกระจกตา อักเสบจากเชื้อเริมแตกต่างกันอย่างมากตามชนิดของโรค
ชนิดเยื่อบุผิว : อาการหลักคือความรู้สึกมีสิ่งแปลกปลอม ตาแดง แพ้แสง และน้ำตาไหล เมื่อรอยโรคเกิดขึ้นบริเวณรูม่านตา ผู้ป่วยจะบ่นว่าสายตามัวลง ผู้ป่วยที่บ่นว่าปวดรุนแรงพบได้น้อย หากมีอาการปวดรุนแรง ควรสงสัยภาวะกระจกตา ถลอกซ้ำ (recurrent corneal erosion) หรือโรคกระจกตาอักเสบจากอะแคนทามีบา (Acanthamoeba keratitis)ชนิดสโตรมัล : ตามัวและมองไม่ชัดเป็นอาการหลักที่พบบ่อยที่สุด อาการตาแดง ก็พบได้บ่อยเช่นกัน หากมีรอยโรคที่เยื่อบุผิวร่วมด้วย อาจมีอาการรู้สึกมีสิ่งแปลกปลอมและน้ำตาไหลชนิดเอนโดธีเลียม : อาการหลักคือตามัวจากกระจกตา บวม อาจมีอาการปวดตา และปวดศีรษะร่วมกับความดันลูกตา ที่สูงขึ้นม่านตาอักเสบ ส่วนหน้าจากเชื้อ HS Vตาแดง ข้างเดียว ปวดตา และตามัว
โรคกระจกตา อักเสบแบบ dendritic keratitis ซึ่งเป็นรอยโรคที่เป็นลักษณะเฉพาะของเริมที่กระจกตา ชนิดเยื่อบุผิว มีลักษณะสำคัญ 4 ประการที่ใช้ในการวินิจฉัย1)
การแตกกิ่งก้าน : ลักษณะการแตกกิ่งก้านแบบสองแฉก (dichotomous branching)ความกว้างพอสมควร : สำคัญในการแยกความแตกต่างจากรอยโรคเทนไดรต์ เช่น โรคกระจกตา อักเสบจากงูสวัดปลายบวมพอง (terminal bulb) : ปลายขยายใหญ่ขึ้นแทนที่จะเรียวแหลม รอยโรคเทนไดรต์จากโรคกระจกตา อักเสบจากงูสวัด (VZV) ไม่มีลักษณะนี้การแทรกซึมในเยื่อบุผิว : เยื่อบุผิวบริเวณขอบยกตัวขึ้น ทำให้รอยโรคมีขอบเขตชัดเจน
การย้อมฟลูออเรสซินจะให้ผลบวกที่ก้นแผล ในขณะที่เยื่อบุผิวบวมบริเวณขอบจะติดสีโรสเบงกอล เมื่อ dendritic keratitis เรื้อรังมากขึ้น รอยโรคเยื่อบุผิวจะขยายใหญ่ขึ้นและกลายเป็น โรคกระจกตา อักเสบแบบภูมิประเทศ (geographic keratitis) พบได้บ่อยในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องหรือใช้สเตียรอยด์ ลักษณะขอบรอยโรคยังคงอยู่ และการพบ dendritic tail (ส่วนที่คล้าย dendrite) เป็นเบาะแสสำคัญในการวินิจฉัย
เริมที่กระจกตา โดยปกติเป็นข้างเดียว แต่ความถี่ของกรณีสองข้างตามรายงานในวรรณกรรมอยู่ที่ 1.3–12%6) ผู้ที่มีภาวะภูมิแพ้ โรคข้ออักเสบรูมาตอยด์ (สองข้าง 40%) ภาวะภูมิคุ้มกันบกพร่อง และเด็ก (26%) มีความเสี่ยงสูงที่จะเป็นสองข้าง6)
โรคกระจกตา อักเสบแบบ disciform keratitis ซึ่งเป็นลักษณะทั่วไปของเริมที่กระจกตา ชนิดสโตรมัล มีลักษณะดังต่อไปนี้1)
ความขุ่นตื้นของสโตรมาสีจางเป็นวงกลมสวยงาม ร่วมกับสโตรมาบวมและเยื่อบุผิวบวม
มีความขุ่นบริเวณรอบนอกมากกว่าตรงกลาง มักเกิดเป็นวงภูมิคุ้มกัน (immune ring)
ตะกอนหลังกระจกตา บริเวณกลางรอยโรค (keratic precipitates: KP)
รอยย่นของเยื่อเดสเซเมต
เลือดคั่งของซิลิอารี
อาจมีอาการอักเสบของช่องหน้าม่านตา ร่วมด้วย
เมื่อกลับเป็นซ้ำหลายครั้ง ความขุ่นจะมีรูปร่างไม่สม่ำเสมอและลุกลามไปยังชั้นลึก นอกจากความขุ่นแล้วยังแสดงรอยโรคหลายรูปแบบ ทำให้หลายกรณีวินิจฉัยได้ยากจากภาพกล้องกรีดเพียงอย่างเดียว
โรคกระจกตา อักเสบชนิดเนื้อตาย (necrotizing keratitis) เป็นภาวะที่มีการเพิ่มจำนวนของ HS V ในชั้นเนื้อกระจกตา หรือปฏิกิริยาภูมิคุ้มกันต่อแอนติเจนมากเกินไป1) มักเกิดเมื่อกลับเป็นซ้ำในตาที่มีการสร้างเส้นเลือดใหม่ มีแผลเป็น และมีไขมันเสื่อมในชั้นเนื้อกระจกตา อยู่ก่อน แสดงความขุ่นชั้นเนื้อกระจกตา หนาแน่นรูปร่างไม่สม่ำเสมอร่วมกับเส้นเลือดใหม่ ในรายที่มีการสูญเสียเยื่อบุกระจกตา เนื้อกระจกตา อาจบางลงจนทะลุได้ ปัจจุบันกรณีรุนแรงพบน้อยเนื่องจากการรักษาที่เหมาะสมตั้งแต่ระยะแรก
โรคเยื่อบุชั้นในกระจกตา อักเสบ (endotheliitis) วินิจฉัยทางคลินิกเมื่อมีอาการบวมของเยื่อบุผิวและชั้นเนื้อกระจกตา ร่วมกับ KP ที่สอดคล้องกับตำแหน่งรอยโรค แต่ความขุ่นของชั้นเนื้อกระจกตา หรือเซลล์ในช่องหน้าม่านตา มีน้อยมาก1) รูปแบบทั่วไปของเยื่อบุชั้นในอักเสบจาก HS V คือ ชนิดบวมรอบศูนย์กลาง ซึ่งกระจกตา บวมเป็นรูปร่างคล้ายพัดโดยมีฐานที่ขอบตาและมี KP อยู่ตรงกลาง อาจมีความดันลูกตา สูงจาก trabeculitis และขอบตาอักเสบร่วมด้วย
รูปแบบกระจกตา อักเสบร่วมกับม่านตาอักเสบ เป็นชนิดรุนแรงที่มีชั้นเนื้อกระจกตา อักเสบ เยื่อบุชั้นในอักเสบ และม่านตาอักเสบ ร่วมกัน พบตาแดง ชัดเจน กระจกตา บวม รอยย่นของเยื่อเดสเซเมต KP เซลล์ในช่องหน้าม่านตา และในรายรุนแรงอาจมีหนองในช่องหน้าม่านตา
ในผู้ป่วยที่มีการกลับเป็นซ้ำหลายครั้ง การรับความรู้สึกของกระจกตา ลดลงอย่างชัดเจน และเป็นอาการช่วยวินิจฉัยที่สำคัญโดยไม่ขึ้นกับชนิดของโรค ในชนิดเนื้อกระจกตา และชนิดเยื่อบุผนังกระจกตา การวินิจฉัยทางไวรัสวิทยาทำได้ยากกว่าชนิดเยื่อบุผิว ดังนั้นการตรวจความรู้สึกกระจกตา จึงมีความสำคัญมากกว่า การใช้เครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet ช่วยให้สามารถประเมินเกณฑ์ความรู้สึกได้ทีละขั้นตอนโดยการปรับความยาวของเส้นไนลอน และยังมีประโยชน์ในการยืนยันความแตกต่างระหว่างสองตา ในผู้ป่วยที่มีประวัติภาวะเลือดคั่งที่กลับเป็นซ้ำข้างเดียวและมีการรับความรู้ึกลดลงอย่างชัดเจนในข้างที่เป็นโรค นี่เป็นหลักฐานที่ชัดเจนในการสงสัยโรคเริมที่กระจกตา โดยไม่ขึ้นกับชนิดของโรค อย่างไรก็ตาม ในระยะเริ่มต้นของการกลับเป็นซ้ำของชนิดเยื่อบุผิว บางรายอาจไม่มีการรับรู้สึกที่ลดลงอย่างชัดเจน ดังนั้นจึงไม่สามารถแยกโรคนี้ได้จากผลการตรวจความรู้สึกที่ให้ผลลบเพียงอย่างเดียว
Q
โรคเริมที่กระจกตาทั้งสองข้างพบได้บ่อยแค่ไหน?
A
ตามรายงานในวรรณกรรม อุบัติการณ์ของโรคเริมที่กระจกตา จาก HS V ทั้งสองข้างอยู่ที่ 1.3–12%6) การศึกษาแบบย้อนหลังเป็นเวลา 30 ปีพบว่า 4% ของผู้ป่วยทั้งหมดมีอาการทั้งสองข้างตั้งแต่ครั้งแรกที่เกิดโรค และอีก 1% มีอาการทั้งสองข้างเมื่อกลับเป็นซ้ำ6) การศึกษาขนาดใหญ่ในเกาหลีรายงานอุบัติการณ์ 12% และการศึกษาในอินเดียรายงานอุบัติการณ์สูงถึง 25%6) โดยเฉพาะอย่างยิ่งในผู้ป่วยโรคข้ออักเสบรูมาตอยด์พบสูงถึง 40% และในเด็กพบ 26% ผู้ที่มีภาวะภูมิแพ้หรือภูมิคุ้มกันบกพร่องก็มีแนวโน้มเป็นทั้งสองข้างได้ง่าย จึงต้องระมัดระวัง6)
โรคเริมที่กระจกตา ชนิด herpes simplex เกิดจากเชื้อ HS V ซึ่งเป็นไวรัส DNA สายคู่ HS V-1 ติดเชื้อบริเวณช่องปากและใบหน้าเป็นหลัก ส่วน HS V-2 ติดเชื้อบริเวณอวัยวะเพศเป็นหลัก แต่ทั้งสองชนิดสามารถทำให้เกิดการติดเชื้อที่ตาได้ กรณีโรคเริมที่กระจกตา ส่วนใหญ่เกิดจาก HS V-1
การติดเชื้อครั้งแรกมักเกิดขึ้นโดยไม่มีอาการในวัยเด็ก ไวรัสเคลื่อนที่ไปตามแอกซอนของประสาทรับความรู้สึกไปยังปมประสาทไทรเจมินัลและสร้างสภาวะแฝงถาวร ไวรัสที่แฝงอยู่จะถูกกระตุ้นอีกครั้งโดยสิ่งกระตุ้นบางประการ เคลื่อนที่ผ่านเส้นประสาทไทรเจมินัล ไปยังกระจกตา และทำให้เกิดการอักเสบที่กลับเป็นซ้ำ
ปัจจัยทางระบบ : ไข้ หวัด ความเครียด ประจำเดือน อ่อนเพลีย ภาวะภูมิคุ้มกันบกพร่องปัจจัยเฉพาะที่ : การได้รับรังสีอัลตราไวโอเลต การบาดเจ็บ การผ่าตัดหรือการจัดการที่เส้นประสาทไทรเจมินัล โรคติดเชื้อ : การติดเชื้อ COVID-19 มีรายงานว่าอุบัติการณ์ของโรคเริมที่กระจกตา เพิ่มขึ้น 2.0-2.5 เท่าในช่วงคลื่นระบาดแรก6) การฉีดวัคซีน : มีรายงานการกลับมาของโรคอีกครั้งหลังการฉีดวัคซีน COVID-19การผ่าตัดตา : LASIK , PRK, การเชื่อมขวางคอลลาเจนกระจกตา (CXL ), การผ่าตัดต้อกระจก , การฉีดเข้าในน้ำวุ้นตา 6) ยา : ยาหยอดตาต้านโรคต้อหิน กลุ่มโพรสตาแกลนดิน เช่น ลาทาโนพรอสต์, ทราโวพรอสต์, ไบมาโทพรอสต์6) การปล่อยโพรสตาแกลนดินภายในร่างกายถูกสันนิษฐานว่ากระตุ้นการกลับมาของ HS V ในฐานะตัวกลางการอักเสบการลดสเตียรอยด์ อย่างรวดเร็ว : การลดปริมาณสเตียรอยด์ ทั่วร่างกายอย่างรวดเร็วกระตุ้นให้เกิดการกลับมาของโรค6)
ภาวะต่อไปนี้มีความเสี่ยงสูงต่อการเกิดโรคทั้งสองข้าง6) :
ภาวะภูมิคุ้มกันบกพร่อง : HIV/AIDS, เนื้องอกร้าย, หลังการปลูกถ่ายอวัยวะ, การใช้ยากดภูมิคุ้มกันเป็นเวลานานโรคภูมิต้านตนเอง : โรคข้ออักเสบรูมาตอยด์ (ความถี่ของการเกิดสองข้าง 40%), โรคเพมฟิกัสภาวะภูมิแพ้ : โรคผิวหนังอักเสบภูมิแพ้, โรซาเซียที่ตา วัยเด็ก : 26% ซึ่งสูงกว่าผู้ใหญ่ความชรา : อัตราการเกิดโรคใหม่เพิ่มขึ้นตามการลดลงของภูมิคุ้มกันระดับเซลล์
โรคเริมที่กระจกตา หลังการปลูกถ่ายกระจกตา มีรายงานอุบัติการณ์ร้อยละ 9.73 ในการศึกษาแบบย้อนหลังในประเทศจีน (411 ราย)7) ร้อยละ 65 ของการเกิดโรคเกิดขึ้นในช่วง 1-3 เดือนหลังการผ่าตัด และการใช้สเตียรอยด์ หลังการผ่าตัดเชื่อว่าส่งเสริมการกลับมาของไวรัส7) ความถี่ของโรคเริมที่กระจกตา หลังการปลูกถ่ายจำแนกตามชนิด ได้แก่ ชนิดเยื่อบุผิวร้อยละ 27.5 ชนิดเนื้อกระจกตา ตายร้อยละ 20 ชนิดผสมร้อยละ 42.5 และชนิดเยื่อบุผนังกระจกตา ร้อยละ 107) การปลูกถ่ายกระจกตา ในดวงตาที่มีประวัติโรคเริมที่กระจกตา มีความเสี่ยงต่อการปฏิเสธและการล้มเหลวของ graft สูงกว่าการปลูกถ่ายในผู้ป่วยโรคกระจกตา รูปกรวยหรือ Fuchs corneal dystrophy อย่างมีนัยสำคัญ7)
เพื่อป้องกันการกลับเป็นซ้ำของเริมที่กระจกตา ควรจัดการความเครียด นอนหลับให้เพียงพอ และป้องกันรังสียูวี (สวมแว่นกันแดด) หากมีการกลับเป็นซ้ำบ่อยครั้ง แนะนำให้ปรึกษาแพทย์เกี่ยวกับการรับประทานยาต้านไวรัสเพื่อป้องกันการกลับเป็นซ้ำ ผู้ที่ใช้ยาหยอดตาสเตียรอยด์ ไม่ควรหยุดยาเองทันที ควรลดขนาดยาลงทีละน้อยตามคำแนะนำของจักษุแพทย์เท่านั้น
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบจากการติดเชื้อ ฉบับที่ 31) ได้นำเสนอเกณฑ์การวินิจฉัยดังต่อไปนี้ตามเกณฑ์ของสมาคมวิจัยการติดเชื้อเริมทางตา
การวินิจฉัยยืนยัน : การแยกและเพาะเชื้อ HS V จากบริเวณรอยโรคการวินิจฉัยที่แน่นอน : รอยโรคแบบกิ่งไม้หรือแบบแผนที่ซึ่งมี terminal bulb หรือการพิสูจน์แอนติเจนของไวรัสด้วยวิธีอิมมูโนฟลูออเรสเซนต์การวินิจฉัยเสริม : กระจกตา รู้สึกสัมผัสลดลง, ประวัติที่แน่นอนของเริมกระจกตา ชนิดเยื่อบุผิว, การพิสูจน์ดีเอ็นเอของไวรัสด้วยวิธี PCR
อย่างไรก็ตาม เนื่องจากการแยกและเพาะเชื้อไวรัสแทบไม่มีการปฏิบัติในเวชปฏิบัติประจำวัน ดังนั้นในทางปฏิบัติจึงวินิจฉัยโดยการรวมผลการตรวจด้วยหลอดกรีด (slit lamp) การวินิจฉัยเสริม และการตรวจทางไวรัสวิทยา
ในกรณีทั่วไป สามารถวินิจฉัยได้จากผลการตรวจด้วยหลอดกรีดเพียงอย่างเดียว ในชนิดเยื่อบุผิว จะพบแผลแบบกิ่งไม้ที่มี terminal bulb ในชนิดเนื้อกระจกตา จะพบความขุ่นชั้นต้นแบบรูปแผ่นดิสก์และวงแหวนภูมิคุ้มกัน ในชนิดเยื่อบุชั้นในอักเสบ จะพบกระจกตา บวมแบบพัดและเคพี (KP) ซึ่งเป็นลักษณะเฉพาะของแต่ละชนิด ใช้ร่วมกับการย้อมฟลูออเรสซีน และโรสเบงกอลภายใต้ฟิลเตอร์วูด
การตรวจความรู้สึกของกระจกตา เป็นการตรวจเสริมที่มีประโยชน์ในการวินิจฉัยเริมกระจกตา เครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet ได้รับการแนะนำเนื่องจากใช้งานง่ายและสามารถประเมินระดับความรู้สึกที่ลดลงได้เป็นขั้นตอน1) ในผู้ป่วยที่กลับเป็นซ้ำบ่อยครั้ง จะพบความรู้สึกลดลงอย่างชัดเจน แต่ควรทราบว่านี่ไม่ใช่การตรวจที่จำเพาะ และอาจไม่มีประโยชน์เสมอไปในผู้ป่วยครั้งแรกหรือผู้ป่วยอาการไม่รุนแรง
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบจากการติดเชื้อ ฉบับที่ 3 แนะนำแบบมีเงื่อนไขให้ทำการตรวจต่อไปนี้1)
วิธีอิมมูโนโครมาโทกราฟี (ICG) : Checkmate® Herpes Eye (Wakamoto Pharmaceutical) สามารถใช้ได้ภายใต้การรับรองของประกันสุขภาพ ให้ผลภายใน 15 นาที มีความจำเพาะสูงแต่ความไวประมาณ 60% แม้ผลเป็นลบก็ไม่สามารถตัดการติดเชื้อ HS V ออกได้วิธี PCR : PCR เชิงคุณภาพจากน้ำตาหรือ aqueous humour ให้อัตราการตรวจพบ DNA สูงในเริมกระจกตา ชนิดเยื่อบุผิว แต่ความไวลดลงในชนิดเนื้อกระจกตา PCR จาก aqueous humour มีความจำเป็นในการวินิจฉัย endothelial keratitis และ HS V anterior uveitis ควรสังเกตว่า HS V มี spontaneous shedding (การปล่อยเชื้อเองตามธรรมชาติ) จากเส้นประสาท trigeminal ดังนั้นผลบวกเพียงอย่างเดียวไม่เพียงพอสำหรับการวินิจฉัยที่แน่ชัดการแยกเชื้อไวรัส : เป็นการวินิจฉัยที่แน่ชัด แต่ต้องใช้เครื่องมือเพาะเชื้อและเวลา ซึ่งในทางปฏิบัติทางคลินิกแทบไม่มีการทำระดับแอนติบอดีในซีรั่ม : เนื่องจากผู้ใหญ่ส่วนใหญ่เคยติดเชื้อ HS V มาก่อน การตรวจพบผลบวกจึงมีความสำคัญในการวินิจฉัยต่ำ กรณีผลลบมีประโยชน์ในการแยกวินิจฉัยโรคออก
การแยกโรคจาก pseudo-dendritic keratitis และโรคที่มีรอยโรคคล้ายคลึงกันเป็นสิ่งสำคัญ
โรคที่ต้องวินิจฉัยแยก จุดสำคัญในการแยกโรค โรคเริมงูสวัดที่กระจกตา (VZV) รอยโรค pseudo-dendritic: ไม่มี terminal bulb, การย้อมฟลูออเรสซีน จาง, Hutchinson sign, มีผื่นร่วมด้วย โรคกระจกตาอักเสบจากอะแคนทามีบา ปวดรุนแรง, radial keratoneuritis, ประวัติการใช้คอนแทคเลนส์ กระจกตา ถลอกซ้ำเกิดขึ้นเฉียบพลันเมื่อตื่นนอน, ปวดรุนแรง, ประวัติการบาดเจ็บ พิษยาต่อกระจกตา ประวัติการใช้ยาหยอดตา, diffuse punctate keratopathy CMV เยื่อบุผนังกระจกตา อักเสบ รอยโรคลักษณะเหรียญ, KP แบบเส้นตรง, ไม่ตอบสนองต่ออะไซโคลเวียร์ ปฏิกิริยาปฏิเสธการปลูกถ่ายกระจกตา KP จำกัดอยู่ที่ผิวด้านหลังของกราฟต์, เส้น Khodadoust, ตอบสนองดีเยี่ยมต่อสเตียรอยด์
การแยกความแตกต่างระหว่างเยื่อบุผนังกระจกตา อักเสบและปฏิกิริยาปฏิเสธหลังการปลูกถ่ายกระจกตา มีความสำคัญอย่างยิ่ง ในเยื่อบุผนังกระจกตา อักเสบจาก HS V หลังปลูกถ่าย KP จะกระจายเลยรอยต่อระหว่าง donor-recipient และไม่ดีขึ้นด้วยสเตียรอยด์ เพียงอย่างเดียว แต่จะดีขึ้นเมื่อเพิ่มยาต้านไวรัส7) ในทางตรงกันข้าม ในปฏิกิริยาปฏิเสธของเยื่อบุผนังกระจกตา KP จะจำกัดอยู่ที่ผิวด้านหลังของกราฟต์เป็นหลัก โดยมีเส้น Khodadoust ลุกลามจากขอบเข้าสู่ศูนย์กลาง7)
Q
การตรวจความรู้สึกของกระจกตามีประโยชน์ต่อการวินิจฉัยมากน้อยเพียงใด?
A
การตรวจความรู้สึกของกระจกตา เป็นการตรวจเสริมที่มีประโยชน์สำหรับการวินิจฉัยโรคเริมที่กระจกตา 1) โดยเฉพาะในผู้ป่วยที่มีการกลับเป็นซ้ำบ่อยครั้ง จะพบความรู้สึกของกระจกตา ลดลงอย่างชัดเจน เครื่องวัดความรู้สึกกระจกตา Cochet-Bonnet มีประโยชน์เพราะใช้งานง่ายและสามารถแบ่งระดับความรุนแรงได้ อย่างไรก็ตาม การตรวจนี้ไม่มีความจำเพาะสูง จึงไม่สามารถวินิจฉัยยืนยันได้ด้วยการตรวจนี้เพียงอย่างเดียว เนื่องจากความไวของการแยกเชื้อไวรัสและ PCR ในชนิดเนื้อกระจกตา และชนิดเยื่อบุผนังกระจกตา ต่ำกว่าชนิดเยื่อบุผิว ประวัติผู้ป่วย (การซักประวัติการกลับเป็นซ้ำ) และการยืนยันความรู้สึกกระจกตา ลดลงจึงมีความสำคัญมากขึ้นในการวินิจฉัย
การรักษาโรคกระจกตา อักเสบจากเชื้อ herpes simplex โดยพื้นฐานแตกต่างกันตามชนิดของโรค ชนิดเยื่อบุผิวเกิดจากการเพิ่มจำนวนของไวรัสโดยตรง ดังนั้นยาต้านไวรัสจึงเป็นหลักสำคัญ และยาหยอดตาสเตียรอยด์ มีข้อห้ามใช้ ชนิดเนื้อกระจกตา และชนิดเยื่อบุผนังกระจกตา เกิดจากปฏิกิริยาภูมิคุ้มกันเป็นหลัก ดังนั้นหลักการคือการใช้ยาต้านไวรัสร่วมกับยาหยอดตาสเตียรอยด์
ทางเลือกแรก คือยาขี้ผึ้งตา อะไซโคลเวียร์ (ACV, Zovirax®) 3% ป้าย 5 ครั้งต่อวัน1) การปฏิบัติตามจำนวนครั้งที่กำหนดเป็นสิ่งสำคัญเนื่องจากครึ่งชีวิตสั้น การใช้ขนาดต่ำมีความเสี่ยงต่อการเกิดสายพันธุ์ดื้อยา เมื่อรอยโรคที่เยื่อบุผิวหายไปแล้ว ให้ลดลงเป็น 3 ครั้งต่อวันและหยุดหลังจาก 1–2 สัปดาห์ ใช้ยาหยอดตาต้านเชื้อแบคทีเรีย (levofloxacin 0.5% 3 ครั้งต่อวัน เป็นต้น) ร่วมด้วยเพื่อป้องกันการติดเชื้อแทรกซ้อน
ยา ขนาดยา ลักษณะเฉพาะ ยาขี้ผึ้งตา ACV 3% (Zovirax®) ป้าย 5 ครั้ง/วัน ทางเลือกแรก ครึ่งชีวิตสั้นดังนั้นการปฏิบัติตามจำนวนครั้งจึงสำคัญ ยาเม็ดวาลาไซโคลเวียร์ (Valtrex®) 500 มก. 2 เม็ด แบ่งให้ 2 ครั้ง หลังอาหาร โปรดรักของ ACV เปลี่ยนเมื่อเกิดผลข้างเคียงหรือเชื้อดื้อยา เลโวฟลอกซาซิน ยาหยอดตา 0.5% (Cravit®) หยอดตา 3 ครั้ง/วัน ป้องกันการติดเชื้อแทรกซ้อน ไตรฟลูริดีน ยาหยอดตา 1% (TFT) 8~9 ครั้ง/วัน ได้ผลดีต่อเชื้อที่ดื้อต่อ ACV ใช้ในสหรัฐอเมริกา (ยังไม่ได้รับการอนุมัติในญี่ปุ่น)
การจัดการผลข้างเคียง : ยาทาขี้ผึ้ง ACV อาจทำให้เกิดกระจกตา อักเสบแบบจุดบริเวณผิวหนังชั้นกลางด้านล่างศูนย์กลางหรือเยื่อบุตาอักเสบ ที่เปลือกตา (ปฏิกิริยาจากตัวยา) หากอาการไม่รุนแรงสามารถลดขนาดและใช้ต่อเนื่องได้ แต่หากรุนแรงให้เปลี่ยนเป็นวาลาไซโคลเวียร์ 500 มก. 2 เม็ดแบ่ง 2 ครั้งหลังอาหาร หากไม่ตอบสนองหลังจากใช้ยาทา ACV ต่อเนื่อง 1 สัปดาห์ ควรพิจารณาเชื้อดื้อยา ACV หรือโรคอื่นที่แสดงอาการเป็นกระจกตา อักเสบแบบกิ่งไม้เทียม
การให้ทางระบบ : แนวทางปฏิบัติสำหรับโรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 แนะนำแบบมีเงื่อนไขให้ใช้ยาต้านไวรัสทางระบบสำหรับชนิดเยื่อบุผิว (แนะนำแบบอ่อน ระดับหลักฐาน C)1) การรับประทานอะไซโคลเวียร์ 2,000 มก./วัน มีประสิทธิภาพเทียบเท่ายาทา ACV และมีประโยชน์ในผู้ที่มีพิษจากยาทา เชื้อดื้อยา หรือการปฏิบัติตามการรักษา ไม่ดี อย่างไรก็ตาม ในญี่ปุ่น การรับประทาน ACV สำหรับโรคกระจกตาอักเสบ HSV ไม่ครอบคลุมโดยประกัน1)
ยาหยอดตาชนิดสเตียรอยด์ ห้ามใช้ในชนิดเยื่อบุผิว สเตียรอยด์ กระตุ้นการทำงานของไวรัสและทำให้โรครุนแรงขึ้น
การขูดผิวกระจกตา (debridement) : อาจทำร่วมกับยาต้านไวรัสเพื่อลดปริมาณไวรัสโดยการขูดรอยโรคแบบกิ่งไม้
เนื่องจากชนิดเนื้อกระจกตา เกิดจากปฏิกิริยาภูมิคุ้มกันต่อไวรัสเป็นหลัก หลักการคือการใช้ยาหยอดตาชนิดสเตียรอยด์ เพื่อยับยั้งปฏิกิริยาภูมิคุ้มกันร่วมกับยาทา ACV 1) หากรักษาด้วยสเตียรอยด์ เพียงอย่างเดียวโดยไม่ใช้ยาทา ACV ในตอนแรกอาจดีขึ้นแต่มักเกิดการกลับเป็นซ้ำและกำเริบ และมีความเสี่ยงที่จะกระตุ้นให้เกิดชนิดเยื่อบุผิวในระหว่างการรักษา1)
การทดลอง SKN (Stromal Keratitis Not on steroids) ของ HEDS (Herpetic Eye Disease Study)-1 แสดงให้เห็นว่าการใช้สเตียรอยด์ เฉพาะที่ (prednisolone phosphate แบบลดขนาดลง) ลดความเสี่ยงของการอักเสบที่คงอยู่หรือดำเนินต่อไปได้ 68% และทำให้ระยะเวลาการหายเร็วขึ้นเมื่อเทียบกับยาหลอกในผู้ป่วยโรคกระจกตา อักเสบชนิดเนื้อเยื่อจาก HS V3) อัตราความล้มเหลวของการรักษาที่ 6 เดือนต่ำกว่าอย่างมีนัยสำคัญในกลุ่มที่ได้รับยา และยังพบว่าการมองเห็น ดีขึ้นเร็วขึ้น3) นี่เป็นหลักฐานสำคัญสำหรับการใช้ยาหยอดตาสเตียรอยด์ ในโรคกระจกตา อักเสบชนิดเนื้อเยื่อ และถูกนำมาใช้เป็นพื้นฐานของการรักษาในแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 31) อย่างไรก็ตาม เนื่องจากการออกแบบการทดลอง HEDS ไม่ได้แสดงประโยชน์เพิ่มเติมของการรับประทาน ACV การใช้ยาต้านไวรัสชนิดทั่วร่างกายจึงต้องพิจารณาเป็นรายกรณี
การปฏิบัติจริงสำหรับยาหยอดตาสเตียรอยด์ :
กรณีรุนแรง :เริ่มด้วยสเตียรอยด์ ชนิดแรง เช่น betamethasone sodium phosphate (Sanbetason® 0.1%) วันละ 5 ครั้งกรณีไม่รุนแรง :เริ่มด้วย fluorometholone 0.1% (Fumetholone®)ติดตามอาการและค่อยๆ ลดขนาดยาเป็นเดือน เปลี่ยนเป็น fluorometholone 0.1% หลังจาก 1-2 เดือน จากนั้นลดจำนวนครั้งลงและ หยุดยาภายใน 3-4 เดือน
จำเป็นต้องลดขนาดยาอย่างช้าๆ เพราะการหยุดยาอย่างกะทันหันอาจทำให้เกิดการกลับเป็นซ้ำ
การฉีดใต้เยื่อบุตา ขาวมีประสิทธิภาพสูง แต่มักเกิดการกลับเป็นซ้ำ/กำเริบ จึงควรหลีกเลี่ยงให้มากที่สุด
การใช้ร่วมกับยาต้านไวรัส :ใช้ยาทาขี้ตาตา ACV 3% วันละ 5 ครั้งร่วมด้วย1) .
สเตียรอยด์ ชนิดรับประทานกระจกตา อักเสบร่วมม่านตาอักเสบ หรือมีข้อบกพร่องของเยื่อบุกระจกตา ให้ใช้ betamethasone ชนิดรับประทาน (Rinderon® เม็ด 0.5mg 2 เม็ด วันละครั้ง หลังอาหารเช้า) ร่วมกับยาหยอดตา
ตัวอย่างใบสั่งยา (เนื้อเยื่ออักเสบรุนแรง) :
Sanbetason สารละลายสำหรับหู ตา จมูก 0.1% หยอดตา วันละ 5 ครั้ง
Zovirax ขี้ผึ้งทาตา 3% ป้ายตา วันละ 5 ครั้ง
Gatifloxacin สารละลายหยอดตา 0.3% หยอดตา วันละ 3 ครั้ง
ตัวอย่างการสั่งจ่ายยา (เมื่อมีแผลถลอกเยื่อบุผิวร่วม) :
Rinderon ชนิดเม็ด 0.5 มก. ครั้งละ 2 เม็ด วันละ 1 ครั้ง หลังอาหารเช้า
Zovirax ขี้ผึ้งทาตา 3% ครั้งละ 5 ครั้งต่อวัน
Levofloxacin ยาหยอดตา 0.5% ครั้งละ 3 ครั้งต่อวัน
รักษาภาวะเยื่อบุผิวนอกชั้นในอักเสบเช่นเดียวกับชนิดเนื้อกระจกตา อักเสบ1) หากพบร่วมกับชนิดเนื้อกระจกตา อักเสบให้รักษาตามแนวทางของชนิดเนื้อกระจกตา อักเสบ ยังไม่มีฉันทามติแน่ชัดว่าการให้ ACV ชนิดเฉพาะที่หรือทั่วร่างกายเหมาะสมกับภาวะเยื่อบุผิวนอกชั้นในอักเสบบริสุทธิ์ เมื่อกระจกตา บวมจนไม่สามารถฟื้นคืนสภาพได้ ให้พิจารณาผ่าตัดเปลี่ยนเยื่อบุผิวนอกชั้นในกระจกตา
สำหรับม่านตาอักเสบ ส่วนหน้าจาก HS V ที่มี KP ลักษณะคล้ายไขมันหมูข้างเดียว การอักเสบในช่องหน้าลูกตา และความดันลูกตา สูง ให้ใช้ยาต้านไวรัสผสมกับสเตียรอยด์ หยอดตา ควบคุมรูม่านตา และควบคุมความดันลูกตา
Valacyclovir ชนิดรับประทานหรือ ACV ขี้ผึ้งทาตา 3% วันละ 5 ครั้ง (ไม่สามารถเบิกประกันพร้อมกันทั้งสองรายการได้)
Betamethasone 0.1% หยอดตา วันละ 4–8 ครั้ง (ปรับตามระดับการอักเสบ)
Tropicamide วันละ 1–4 ครั้ง (ควบคุมรูม่านตา )
ใช้ยา beta-blocker, ยายับยั้ง carbonic anhydrase เมื่อความดันลูกตา สูง
ยาหยอดตากลุ่ม prostaglandin อาจกระตุ้นการกลับมาเป็นซ้ำของ HS V ต้องติดตามอย่างใกล้ชิดเมื่อมีเยื่อบุผิวกระจกตา อักเสบร่วม
แผลที่กระจกตา จากภาวะพร่องอาหารเป็นความผิดปกติของการสมานแผลที่ไม่เกี่ยวข้องกับการเพิ่มจำนวนของไวรัส ดังนั้นกลยุทธ์การรักษาจึงแตกต่างกันอย่างมาก
หยุดใช้ ACV ขี้ผึ้งทาตา
เพื่อส่งเสริมการหายของเยื่อบุผิว ให้ใช้ fibronectin หยอดตา, การปิดตาด้วยผ้าปิดกด, ใส่คอนแทคเลนส์ชนิดอ่อนเพื่อการรักษา และเย็บเปลือกตา
เลือกใช้ยาหยอดตาที่ไม่มีสารกันเสีย
กรณีที่มีการอักเสบรุนแรงอาจใช้สเตียรอยด์ ชนิดรับประทานร่วม
ใช้ยา valacyclovir ชนิดรับประทานร่วมด้วยเพื่อป้องกันการกลับมาทำงานของไวรัส
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบจากการติดเชื้อฉบับที่ 3 แนะนำอย่างมีเงื่อนไขให้ใช้ยาต้านไวรัสชนิดรับประทานเพื่อป้องกันการกลับเป็นซ้ำของเริมที่กระจกตา ชนิดเยื่อบุผิว (แนะนำอย่างอ่อน, หลักฐานระดับ C)1)
ในการศึกษา HEDS-APT การให้ ACV 400 มก. วันละสองครั้งเป็นเวลา 12 เดือนช่วยลดความเสี่ยงของการกลับเป็นซ้ำของโรค HS V ทั้งชนิดเยื่อบุผิวและชนิดเนื้อกระจกตา ได้เกือบครึ่งหนึ่ง โดยกลุ่มที่ได้รับยามีอัตรา 19% เทียบกับกลุ่มยาหลอก 32%4) การให้ยาเป็นเวลานานเกิน 12 เดือนแสดงให้เห็นว่าช่วงเวลาการกลับเป็นซ้ำยาวนานขึ้น4) แม้จะต้องระวังความเป็นไปได้ของการเกิดสายพันธุ์ดื้อต่อ ACV แต่ก็ยังเป็นทางเลือกที่มีประสิทธิภาพสำหรับผู้ป่วยที่มีการกลับเป็นซ้ำบ่อยครั้งหรือมีความเสี่ยงสูง
การปลูกถ่ายกระจกตา เป็นข้อบ่งชี้เมื่อยังมีกระจกตา ขุ่นเป็นแผลเป็นซึ่งไม่ตอบสนองต่อการรักษาด้วยยา ความก้าวหน้าทางเทคนิคการผ่าตัดและการป้องกันด้วยยาต้านไวรัสหลังผ่าตัดในช่วงไม่กี่ปีที่ผ่านมาช่วยให้ผลลัพธ์ดีขึ้นอย่างมาก5)
การปลูกถ่ายกระจกตาทุกชั้น (PKP)
ข้อบ่งชี้ : กระจกตา ทะลุหรือความขุ่นทุกชั้น
ผลลัพธ์ : อัตราการกลับเป็นซ้ำ 44% อัตราการปฏิเสธ 46% โดยไม่มีการป้องกันด้วยยาต้านไวรัส5) ความเสี่ยงสัมพัทธ์ของ graft failure ลดลงเหลือ 0.3 เมื่อใช้ ACV ชนิดรับประทานร่วมด้วย5)
ปัญหา : การปฏิเสธทางภูมิคุ้มกันเป็นสาเหตุหลักของ graft failure5)
การปลูกถ่ายกระจกตาชั้นหน้าส่วนลึก (DALK)
ข้อบ่งชี้ : ผู้ป่วยที่มีความขุ่นของเนื้อกระจกตา โดยที่เซลล์บุผนังชั้นในยังสมบูรณ์
ผลลัพธ์ : อัตราการกลับเป็นซ้ำ 6–10% อัตราการปฏิเสธ 0–4.5% อัตราการรอดชีวิต 5 ปี 96%5) ดีกว่า PKP อย่างชัดเจน (อัตราการรอดชีวิต 5 ปี 78.8%)
ข้อดี : สงวนเซลล์บุผนังชั้นในของเจ้าบ้านไว้จึงเกิดการปฏิเสธทางภูมิคุ้มกันน้อย5)
การปลูกถ่ายกระจกตารูปเห็ด (MK)
ข้อบ่งชี้ : วิธีการผ่าตัดแปลงเมื่อเกิดการทะลุของเยื่อ Descemet ระหว่างการทำ DALK
ผลลัพธ์ : อัตราการรอดชีวิตของกราฟต์ที่ 10 ปี 92%, อัตราการปฏิเสธ 9.7%, อัตราการกลับเป็นซ้ำ 7.8%5)
ลักษณะ : โครงสร้าง 2 ชิ้น ส่วนหน้า 9 มม. + ส่วนหลัง 6 มม. ลดภาระแอนติเจนโดยการเปลี่ยนเอนโดทีเลียมน้อยที่สุด5)
การป้องกันไวรัสหลังผ่าตัด : สถาบันจักษุวิทยาแห่งสหรัฐอเมริกา (AAO ) ใน Corneal Edema and Opacification Preferred Practice Pattern และแนวทางการรักษาโรค HS V keratitis ของ AAO แนะนำให้ใช้การป้องกันไวรัสหลังปลูกถ่ายกระจกตา ด้วย ACV ชนิดรับประทาน 800 มก. 3 ครั้ง/วัน หรือ valacyclovir 500 มก. 2 ครั้ง/วัน อย่างน้อย 1 ปี5, 8, 9) ช่วง 1–3 เดือนหลังผ่าตัดเป็นช่วงที่การกลับเป็นซ้ำสูงสุด ต้องให้ความสำคัญเป็นพิเศษในช่วงนี้7) หาก HS V keratitis กำเริบหลังปลูกถ่าย ควรให้การรักษาด้วยยาต้านไวรัสทั้งตัวอย่างจริงจัง และปรับขนาดสเตียรอยด์ อย่างระมัดระวังตามสภาพเยื่อบุผิว ความรุนแรงของการติดเชื้อ และกิจกรรมของปฏิกิริยาการปฏิเสธ7)
Q
สามารถใช้ยาหยอดตาสเตียรอยด์สำหรับเริมที่กระจกตาชนิดเยื่อบุผิวได้หรือไม่?
A
ยาหยอดตาสเตียรอยด์ มีข้อห้ามใช้ในชนิดเยื่อบุผิว (ที่มีโรคเยื่อบุผิวยังดำเนินอยู่) สเตียรอยด์ กระตุ้นการเพิ่มจำนวนของไวรัส นำไปสู่การลุกลามเป็นแผลรูปแผนที่และทำให้โรครุนแรงขึ้น ในทางตรงข้าม ในชนิดเนื้อกระจกตา (เช่น disciform keratitis) ซึ่งปฏิกิริยาภูมิคุ้มกันต่อไวรัสเป็นกลไกหลัก การใช้ยาทาตา ACV ร่วมกับยาหยอดตาสเตียรอยด์ เป็นการรักษามาตรฐาน1, 3) ต้องลดขนาดยาหยอดตาสเตียรอยด์ อย่างช้าๆ เป็นเดือน ห้ามหยุดทันที1)
Q
จะป้องกันการกลับเป็นซ้ำของ HSV หลังการปลูกถ่ายกระจกตาได้อย่างไร?
A
ในผู้ป่วยที่มีประวัติ HS V keratitis ควรเริ่มให้ยาต้านไวรัสชนิดรับประทาน (acyclovir 800 มก. วันละ 3 ครั้ง หรือ valacyclovir 500 มก. วันละ 2 ครั้ง) ก่อนการผ่าตัด และแนะนำให้ continue อย่างน้อย 1 ปีหลังผ่าตัด5, 8) ช่วง 1-3 เดือนหลังผ่าตัดเป็นช่วงที่อาการกำเริบสูงสุด ดังนั้นช่วงนี้จึงสำคัญเป็นพิเศษ7) การเลือกวิธีการผ่าตัด DALK จะ preserve endothelial cells ของ host และแสดงอัตราการรอดชีวิต 5 ปีที่ 96% ซึ่งดีกว่า PKP (78.8%)5) การปลูกถ่ายกระจกตา แบบ mushroom ก็มี graft survival rate 92% ที่ 10 ปี5)
การติดเชื้อครั้งแรก : การติดเชื้อครั้งแรกมักเกิดขึ้นในวัยเด็กผ่านการสัมผัสบริเวณช่องปากและใบหน้า ส่วนใหญ่ไม่มีอาการ ไวรัสเข้าสู่เซลล์ผ่านตัวรับจำเพาะบนเซลล์เยื่อบุกระจกตา (เช่น Nectin-1, HVEM)6) หลังจากติดเชื้อ ไวรัสเดินทางผ่านแอกซอนของประสาทรับความรู้สึกไปยังปมประสาทไทรเจมินัล และสร้างการติดเชื้อแฝงถาวร
การติดเชื้อแฝง : HS V-1 รักษาจีโนมไว้ในนิวเคลียสของเซลล์ประสาทและหลบเลี่ยงการเฝ้าระวังของระบบภูมิคุ้มกัน5) ในระยะแฝง ไวรัสสร้าง latency-associated transcript (LAT) เพื่อรักษาความสมบูรณ์ของจีโนมไวรัสและยับยั้ง apoptosis ของเซลล์6) เซลล์ T ที่เป็น CD8 บวกและไซโตไคน์ยับยั้งการแสดงออกของยีนไวรัส ทำให้ไวรัสอยู่ในสถานะพักตัว5)
การกระตุ้นการทำงานอีกครั้ง : ไวรัสที่แฝงอยู่ถูกกระตุ้นให้ทำงานอีกครั้งโดยปัจจัยกระตุ้นต่างๆ และเคลื่อนที่ไปตามเส้นประสาทไทรเจมินัล ไปยังกระจกตา ในผู้ป่วย COVID-19 เกิดภาวะกดภูมิคุ้มกันและกลุ่มอาการไซโตไคน์สตอร์ม และความอ่อนล้าของเซลล์ T CD8 บวกที่จำเพาะต่อ HS V-1 เชื่อว่าส่งเสริมการกระตุ้นการทำงานอีกครั้งของไวรัสที่แฝงอยู่6)
ในโรคเริมกระจกตา ชนิดเยื่อบุผิว HS V เพิ่มจำนวนอย่างแข็งขันในเซลล์เยื่อบุผิวกระจกตา ลักษณะเฉพาะคือไวรัสเพิ่มจำนวนอย่างแข็งขันที่บริเวณขอบตา ไม่ใช่บริเวณที่เยื่อบุผิวบกพร่อง รอยโรคแบบ dendritic ก่อตัวตามแนวรูปแบบเส้นประสาทของกระจกตา การกลับเป็นซ้ำซ้ำๆ ทำให้เส้นประสาทรับความรู้สึกของกระจกตา เสียหาย และทำให้ความรู้สึกลดลงแบบก้าวหน้า
โรคไขข้ออักเสบชนิดเนื้อกระจกตา จาก HS V เป็นปฏิกิริยาภูมิคุ้มกันที่นำโดยเซลล์ T CD4 บวกเป็นหลัก เซลล์ Langerhans (เซลล์นำเสนอแอนติเจนของกระจกตา ) ที่รับแอนติเจน HS V นำเสนอแอนติเจนแก่เซลล์ T CD4 บวก และเซลล์ T ที่ถูกกระตุ้นจะปล่อยไซโตไคน์ ทำให้เกิดการแทรกซึมของนิวโทรฟิลเข้าไปในเนื้อกระจกตา ทำให้เกิดการทำลายเนื้อเยื่อ การศึกษาในแบบจำลองหนูแสดงให้เห็นว่าการกำจัดเซลล์ T CD4 บวกออกจากเนื้อกระจกตา ป้องกันการเกิดโรคไขข้ออักเสบชนิดเนื้อกระจกตา ซึ่งยืนยันว่าปฏิกิริยาภูมิคุ้มกันเป็นกลไกโรคหลักของชนิดเนื้อกระจกตา
นอกจากนี้ยังมีการแสดงให้เห็นว่ามีการเลียนแบบโมเลกุล (molecular mimicry) ระหว่างโปรตีน UL6 ของ HS V และแอนติเจนของกระจกตา มนุษย์ และกลไกภูมิต้านตนเองอาจเกี่ยวข้องกับการกลายเป็นเรื้อรังและการกลับเป็นซ้ำของโรคไขข้ออักเสบชนิดเนื้อกระจกตา
ความแตกต่างระหว่างชนิดเนื้อตายและไม่เนื้อตาย : โรคไขข้ออักเสบชนิดไม่เนื้อตาย (ชนิดดิสคอยด์) เป็นปฏิกิริยาภูมิไวเกินชนิดล่าช้าบริสุทธิ์และไม่มีการเพิ่มจำนวนของไวรัสอย่างแข็งขัน ในทางตรงกันข้าม ในโรคไขข้ออักเสบชนิดเนื้อตาย คอมเพล็กซ์แอนติเจน-แอนติบอดีที่สะสมในเนื้อกระจกตา ที่เป็นซ้ำซ้ำๆ ทำให้เกิดการแทรกซึมของนิวโทรฟิลผ่านหลอดเลือดที่สร้างใหม่ ทำให้เกิดการทำลายเนื้อเยื่อที่รุนแรงมากขึ้น
ยังไม่สามารถสรุปได้ว่า endothelial keratitis เกิดจากการทำลายเซลล์โดยตรงของไวรัสหรือเกิดจากภูมิคุ้มกันโจมตีเป็นหลัก. อาจเป็นไปได้ว่าทั้งสองกลไกทางพยาธิวิทยาเกิดขึ้นร่วมกัน. HS V endothelial keratitis มักเกิดขึ้นร่วมกับ stromal หรือ epithelial keratitis ในระหว่างการดำเนินโรค ในขณะที่ endothelial keratitis แบบบริสุทธิ์มักเกิดจาก cytomegalovirus (CMV)1) .
แผลที่กระจกตา จากภาวะขาดสารอาหารเป็นความผิดปกติของการสมานแผลที่เกิดจากหลายปัจจัยร่วมกันในระหว่างการกลับเป็นซ้ำหลายครั้ง. ปัจจัยที่เกี่ยวข้อง ได้แก่ การอักเสบของชั้นสโตรมา ความเสียหายของเส้นประสาทกระจกตา ความเสียหายของเยื่อชั้นใต้ผิวเยื่อบุ และผลข้างเคียงของยาต้านไวรัส. ความเสียหายของเส้นประสาทกระจกตา จากการติดเชื้อ HS V ก่อให้เกิดภาวะ “keratopathy ทางประสาท-โภชนาการ” ซึ่งร่วมกับการหลั่งน้ำตาที่ลดลงและการกะพริบตาที่ลดลง ทำให้การหายของเยื่อบุผิวล่าช้า. ทางคลินิก ในขณะที่ dendritic keratitis ที่มีการเพิ่มจำนวนของไวรัสแสดงข้อบกพร่องของเยื่อบุผิวที่มีรูปร่างไม่สม่ำเสมอ แผลที่กระจกตา จากภาวะขาดสารอาหารจะมีข้อบกพร่องของเยื่อบุผิวรูปไข่ ขอบเยื่อบุผิวที่ยกตัวกลมสีขาวเทา และดูเหมือนลอยห่างจากชั้นสโตรมาเล็กน้อย. ไวรัสไม่ถูกแยกได้ แต่ PCR ที่มีความไวสูงอาจตรวจพบ DNA ที่เหลืออยู่. เนื่องจากไม่มีการเพิ่มจำนวนของไวรัส การหยอดยาต้านไวรัสและการส่งเสริมการหายของเยื่อบุผิวเป็นพื้นฐานของการรักษา.
อะไซโคลเวียร์ถูกฟอสโฟรีเลชั่นครั้งแรกโดย thymidine kinase (TK) จากไวรัสภายในเซลล์ที่ติดเชื้อ จากนั้นถูกฟอสโฟรีเลชั่นอีกสามครั้งโดย kinase ของเซลล์โฮสต์ รูปแบบที่ออกฤทธิ์นี้จะยับยั้ง DNA polymerase ของไวรัสและขัดขวางการสังเคราะห์ DNA ของไวรัส เนื่องจากไม่ถูกฟอสโฟรีเลชั่นในเซลล์ปกติ จึงมีความจำเพาะสูงต่อไวรัสเริมและมีผลข้างเคียงน้อย สายพันธุ์ที่ดื้อต่อ ACV ส่วนใหญ่เกิดจากการขาดหายหรือการกลายพันธุ์ของกิจกรรม TK ทำให้ ACV ไม่ถูกฟอสโฟรีเลชั่น และความเสี่ยงสูงโดยเฉพาะในผู้ป่วยภูมิคุ้มกันบกพร่อง6) .
เพื่อเป็นมาตรการรับมือกับสายพันธุ์ที่ดื้อต่อ ACV การวิจัยกำลังดำเนินการกับโมเลกุลใหม่หลายชนิดที่กำหนดเป้าหมายในระยะต่างๆ ของการติดเชื้อ HS V-16) .
การยับยั้งการเกาะติดของไวรัส : อะปตาเมอร์, รีโทรไซคลิน 2, แอนติบอดีการยับยั้งการเข้าสู่เซลล์เจ้าบ้าน : G1/G2 แคทไอโอนิกเปปไทด์การยับยั้งการจำลองดีเอ็นเอ : นิวคลีโอไซด์แอนะล็อก, CRISPR/Cas9การยับยั้งการสังเคราะห์โปรตีน : BX795การยับยั้งการปล่อยไวรัส : OGT 2115
BX795 และ OGT 2115 แสดงประสิทธิภาพต่อสายพันธุ์ HS V ที่ดื้อต่อ ACV และเป็นตัวเลือกที่มีแนวโน้มดี6) เนื่องจาก HS V-1 สามารถพัฒนาการดื้อต่อกลไกการรักษาที่แตกต่างกันสามกลไกพร้อมกันได้ยาก การใช้โมเลกุลหลายชนิดร่วมกันจึงเป็นกลยุทธ์การรักษาในอนาคตที่คาดหวัง6)
มีการระบุการเปลี่ยนแปลงเมแทบอลิซึมที่จำเพาะ (อาร์จินีนลดลง การเปลี่ยนแปลงเมแทบอลิซึมของสฟิงโกลิปิด) ในน้ำตาของผู้ป่วยโรคเยื่อบุกระจกตา อักเสบจาก HS V ชนิดเยื่อบุผิวที่ยังดำเนินอยู่ ซึ่งบ่งชี้ถึงความเป็นไปได้ในการเป็นตัวบ่งชี้ทางชีวภาพ เพื่อการวินิจฉัยใหม่โดยการเก็บตัวอย่างน้ำตาแบบไม่รุกล้ำ
การนำ DALK และการปลูกถ่ายกระจกตา แบบเห็ดมาใช้ช่วยให้ผลลัพธ์ของการปลูกถ่ายกระจกตา สำหรับโรคเยื่อบุกระจกตา อักเสบจาก HS V ดีขึ้นอย่างก้าวกระโดด5) DALK ขนาดใหญ่ (9 มม.) ช่วยลดสายตาเอียง หลังผ่าตัดได้อย่างมีนัยสำคัญ โดยรายงานว่า 44% มีสายตาดีถึง 20/20 ขึ้นไป5) สูตรการให้ยาขนาดสูงในระยะแรกและค่อยๆ ลดลงในระยะยาวให้ผลลัพธ์ที่ดีในระยะ 10 ปี แม้ในตาที่มีแผลเป็นร่วมกับการสร้างเส้นเลือดใหม่5)
มีการรายงานการใช้ร่วมกันระหว่างการรักษาด้วยยาและการปลูกถ่ายเยื่อหุ้มรกสำหรับโรคเยื่อบุกระจกตา อักเสบจาก HS V ที่มีปฏิกิริยาอักเสบรุนแรง แผลลึกขนาดใหญ่ และความบกพร่องของเยื่อบุผิวที่ยืดเยื้อ7) เนื้อเยื่อเยื่อหุ้มรกมีส่วนช่วยในการส่งเสริมการหายของเยื่อบุผิว ลดปฏิกิริยาอักเสบ ยับยั้งการเจริญของไฟโบรบลาสต์ และยับยั้งการสร้างเส้นเลือดใหม่7)
การวิจัยวัคซีนเพื่อการรักษาที่มุ่งป้องกันการกลับเป็นซ้ำของโรคเยื่อบุตาอักเสบ จากเชื้อ HS V กำลังดำเนินอยู่ และการทดลองในสัตว์ยืนยันว่าอาการทางกระจกตา ลดลง นอกจากนี้ยังมีการเสนอให้ตรวจ HS V ในกระจกตา บริจาคเป็นประจำ ซึ่งคาดว่าจะช่วยเพิ่มอัตราการรอดของกราฟต์ผ่านการตรวจพบ การรักษา และการป้องกัน แต่อย่างไรก็ตาม ยังไม่เป็นที่แพร่หลายในปัจจุบันเนื่องจากข้อจำกัดด้านค่าใช้จ่ายและสภาพแวดล้อมทางกฎหมาย7)
ข้อมูลเกี่ยวกับวิธีการรักษาและวิธีการตรวจที่แนะนำในบทความนี้รวมถึงข้อมูลที่มุ่งเน้นสำหรับผู้เชี่ยวชาญทางการแพทย์ กรุณาปรึกษาแพทย์ผู้เชี่ยวชาญด้านจักษุวิทยาของคุณก่อนตัดสินใจแผนการรักษา โรคเยื่อบุตาอักเสบ จากเชื้อเริมเป็นโรคที่กลับเป็นซ้ำได้ และการรักษาที่เหมาะสมตั้งแต่ระยะเริ่มต้นพร้อมการติดตามผลอย่างสม่ำเสมอมีความสำคัญต่อการพยากรณ์การมองเห็น ที่ดีขึ้น โดยเฉพาะอย่างยิ่ง กลยุทธ์การรักษาในชนิดเยื่อบุผิวและชนิดเนื้อกระจกตา แตกต่างกันโดยพื้นฐาน ดังนั้นการใช้สเตียรอยด์ หรือการหยุดยาหยอดตาด้วยตนเองอาจทำให้โรครุนแรงขึ้น
日本眼感染症学会, 感染性角膜炎診療ガイドライン改訂委員会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2023;127(10):859-870.
Looker KJ, Magaret AS, Turner KME, Vickerman P, Gottlieb SL, Newman LM. Incidence of herpes simplex virus keratitis and other ocular disease: global review and estimates. Ophthalmic Epidemiol. 2022;29(4):353-362.
Wilhelmus KR, Gee L, Hauck WW, et al. Herpetic Eye Disease Study. A controlled trial of topical corticosteroids for herpes simplex stromal keratitis. Ophthalmology. 1994;101(12):1883-1896.
Herpetic Eye Disease Study Group. Acyclovir for the prevention of recurrent herpes simplex virus eye disease. N Engl J Med. 1998;339(5):300-306.
Nardella M, Yu AC, Busin M, Rizzo R, Zauli G. Outcomes of Corneal Transplantation for Herpetic Keratitis: A Narrative Review. Viruses. 2024;16(9):1403.
Chaloulis SK, Mousteris G, Tsaousis KT. Incidence and Risk Factors of Bilateral Herpetic Keratitis: 2022 Update. Trop Med Infect Dis. 2022;7(6):92.
Wu D, Huang H, Zheng M, et al. Clinical manifestations and outcomes of herpes simplex keratitis following corneal transplantation: a retrospective study. Front Med (Lausanne). 2025;12:1654643.
American Academy of Ophthalmology. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2019;126(1):P216-P285.
White ML, Chodosh J. Herpes Simplex Virus Keratitis: A Treatment Guideline. American Academy of Ophthalmology Hoskins Center, 2014.