النوع الظهاري (Epithelial type)
التهاب القرنية الشجيري: آفة ظهارية متفرعة مميزة مع توسعات في الأطراف النهائية
التهاب القرنية الخريطي: حالة يتسع فيها العيب الظهاري نتيجة لإطالة أمد التهاب القرنية الشجيري

التهاب القرنية بالهربس البسيط هو التهاب القرنية الناجم عن الإصابة بفيروس الهربس البسيط (HSV). في معظم الحالات يكون الفيروس المسبب هو النمط 1 (HSV-1)، وحالات النمط 2 (HSV-2) نادرة للغاية. ينتمي HSV إلى عائلة فيروسات الهربس، أسرة فيروسات الهربس ألفا، وهو فيروس موجه للأعصاب، ويصيب العقدة الثلاثية التوائم بعدوى كامنة ويستمر مدى الحياة.
تقل الحالات التي يصاب فيها التهاب القرنية أثناء العدوى الأولية. عادةً، ينشط HSV الكامن في العقدة الثلاثية التوائم مرة أخرى بسبب محفزات مثل الحمى أو الزكام أو الإجهاد أو التعرض للأشعة فوق البنفسجية، وينتقل عبر العصب الثلاثي التوائم إلى القرنية مسببًا آفات مختلفة. السمة الأبرز له هي كونه مرضًا منتكسًا، ويشكل أخذ التاريخ المرضي الدقيق، بغض النظر عن النوع، نقطة الانطلاق للتشخيص وتحديد خطة العلاج.
وفقًا للتقديرات السكانية لعام 2016، يقدر معدل حدوث التهاب القرنية بفيروس الهربس البسيط (HSV) بنحو 24.0 حالة لكل 100 ألف شخص سنويًا، ويصيب حوالي 1.7 مليون شخص في جميع أنحاء العالم كل عام2). من بين هذه الحالات، تشكل الحالات الظهارية حوالي 16.1 حالة لكل 100 ألف (حوالي 1.2 مليون سنويًا)، بينما تشكل الحالات اللحمية حوالي 4.9 حالات لكل 100 ألف (حوالي 370 ألف سنويًا)2). ويقدر أن حوالي 230 ألف شخص سنويًا يصابون بضعف البصر الأحادي (حدة البصر أقل من 6/12) المرتبط بالتهاب القرنية بفيروس HSV2).
حوالي 67% من سكان العالم (4.85 مليار شخص) لديهم إصابة سابقة بفيروس HSV-1. وتكون معدلات انتشار HSV-1 أعلى بشكل خاص خارج الولايات المتحدة وأوروبا، حيث يكون الوصول إلى العلاج محدودًا أيضًا، مما يجعل العبء الحقيقي للمرض على الأرجح أقل من التقديرات الحالية2). يُعد التهاب القرنية بفيروس HSV السبب الرئيسي للعمى القرني في البلدان المتقدمة. وبشكل خاص، يؤدي الشكل اللحمي إلى حدة بصر مصححة أقل من 6/12 في 24-42% من الحالات، وإلى ضعف بصر شديد (أقل من 6/60) في 1.5-3.0% من الحالات2).
فيما يتعلق بالمسوحات الوبائية الخاصة باليابان، أظهر الترصد الوطني لالتهاب القرنية المعدي أن التهاب القرنية الفيروسي يحتل مكانة مهمة إلى جانب التهاب القرنية الجرثومي والفطري والأكانثاميبا، ويعتبر التهاب القرنية بفيروس الهربس البسيط (HSV) في اليابان مرضًا ممثلًا يسير بشكل مزمن ومنتكس ويؤثر على التشخيص البصري1). من حيث التوزيع العمري، على الرغم من وجود العديد من الحالات من منتصف العمر فصاعدًا، إلا أن الظهور الأول يُلاحظ في نطاق واسع من الأطفال إلى كبار السن، ويعد انخفاض المناعة الخلوية المرتبط بالتقدم في السن عاملاً يزيد من معدل الإصابة الجديدة6).
تم اعتماد تصنيف الأنماط المرضية الذي اقترحته مجموعة أبحاث عدوى الهربس العيني (Yuichi Ohashi وآخرون، 1995) في الدليل الإرشادي السريري لالتهاب القرنية المعدي الإصدار الثالث1). يعتمد هذا التصنيف على توطين الآفة وطبيعة المرض المرضية، ويشكل إطارًا مهمًا يحدد خطة العلاج.
النوع الظهاري (Epithelial type)
التهاب القرنية الشجيري: آفة ظهارية متفرعة مميزة مع توسعات في الأطراف النهائية
التهاب القرنية الخريطي: حالة يتسع فيها العيب الظهاري نتيجة لإطالة أمد التهاب القرنية الشجيري
النوع السدوي (Stromal type)
التهاب القرنية القرصي الشكل: عتامة ووذمة سدوية دائرية بسبب تفاعل فرط حساسية متأخر
التهاب القرنية الناخر: عتامة سدوية كثيفة مع غزو وعائي، مع خطر الانثقاب
النوع البطاني (Endothelial type)
التهاب بطانة القرنية: الوذمة القرنية والرواسب الخلفية هي السمة الغالبة، مع عتامة خفيفة في السدى
التهاب الحوف القرني: وذمة على شكل مروحة قاعدتها عند الحوف، مصحوبة بارتفاع ضغط العين
الآفات الثانوية
خلل ظهاري مستمر: خلل ظهاري ثانوي نتيجة تأخر التئام الجروح
قرحة القرنية العصبية الغذائية: قرحة ناتجة عن اعتلال العصب الحسي واضطراب التئام الجروح
الشكل الظهاري هو حالة ناتجة عن تكاثر الفيروس مباشرة في الخلايا الظهارية، بينما الشكل السدوي يغلب عليه التفاعل المناعي والالتهابي ضد الفيروس. في الشكل البطاني، لم يتضح بعد ما إذا كانت العدوى المباشرة أو الاستجابة المناعية هي الغالبة. قرحة القرنية العصبية الغذائية هي اضطراب في التئام الجروح دون تكاثر فيروسي، وليست آفة أصلية لفيروس الهربس البسيط بل مضاعفة ثانوية. هذه الاختلافات المرضية تؤدي إلى اختلافات جوهرية في الاستراتيجية العلاجية.
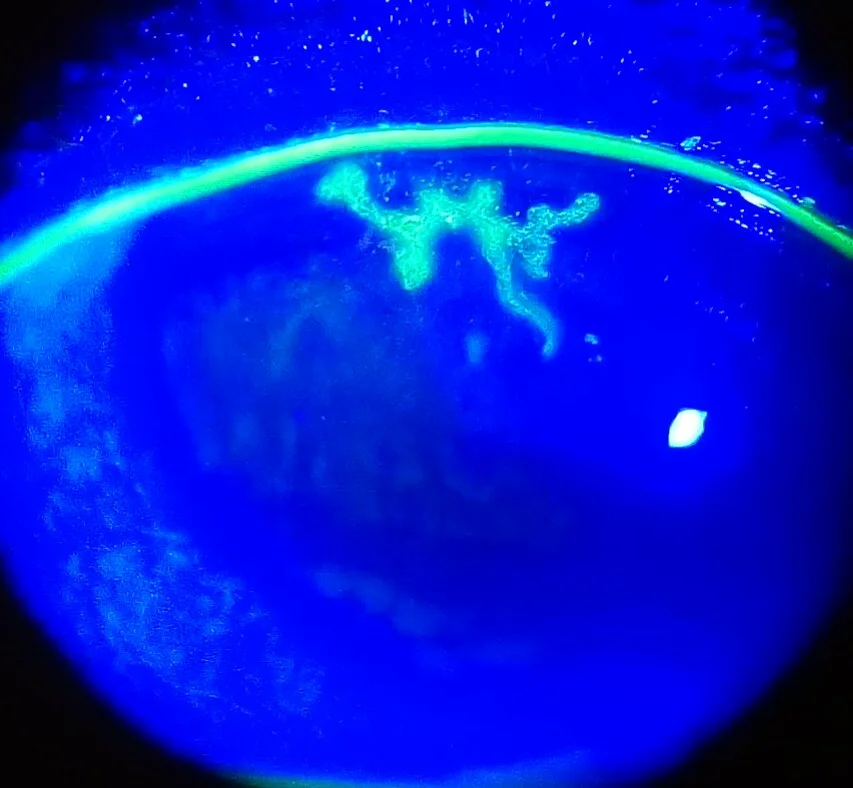
تختلف الأعراض الذاتية لالتهاب القرنية بالهربس البسيط اختلافًا كبيرًا حسب النوع المرضي.
التهاب القرنية التغصني، وهو الآفة الممثلة لهربس القرنية الظهاري، له 4 سمات حاسمة للتشخيص1).
بصبغة الفلوريسئين، تكون قرحة القاع إيجابية، وتصبغ الظهارة المتورمة في الحافة بصبغة الورد البنغالي. عندما يطول التهاب القرنية الشجيري، يتسع عيب الظهارة ليتخذ شكل التهاب القرنية الجغرافي (geographic keratitis). وهو أكثر عرضة للتقدم في المرضى ذوي المناعة المضعفة أو مستخدمي الستيرويدات، ويُعد وجود حافة محددة بوضوح مع ذيل شجيري (جزء يوحي بشكل شجيري) علامة تشخيصية مهمة.
التهاب القرنية الهربسي عادة ما يكون أحادي العين، لكن تواتر الحالات ثنائية العين يتراوح بين 1.3% و12% في الأدبيات الطبية6). التأتب، والتهاب المفاصل الروماتويدي (تواتر ثنائي العين 40%)، وكبت المناعة، ومرحلة الطفولة (26%) تزيد من خطر الإصابة ثنائية العين6).
يتميز التهاب القرنية القرصي (disciform keratitis)، وهو النمط النموذجي لالتهاب القرنية الهربسي اللحمي، بالعلامات التالية1):
مع تكرار الانتكاسات، تصبح العتامة غير منتظمة الشكل وتنتشر إلى الطبقات العميقة. ونظراً لظهور آفات بأشكال متنوعة بالإضافة إلى العتامة، فإن العديد من الحالات يصعب تشخيصها بالاعتماد على فحص المصباح الشقي فقط.
التهاب القرنية الناخر (necrotizing keratitis) هو حالة يحدث فيها فرط في تكاثر HSV أو فرط في الاستجابة المناعية ضد المستضد داخل لُحمة القرنية1). يحدث غالباً في العيون التي تعاني من انتكاسات متكررة مع وجود غزو وعائي وتندب وتنكس دهني في اللُحمة عند إعادة التنشيط. يظهر على شكل عتامة لحيمية كثيفة غير منتظمة مع غزو وعائي، وفي الحالات المصحوبة بخلل ظهاري، قد يؤدي ترقق اللُحمة إلى الانثقاب. في السنوات الأخيرة، أصبحت الحالات الشديدة نادرة بفضل العلاج المبكر والمناسب.
يُشخص التهاب البطانة (endotheliitis) سريرياً عند ملاحظة وذمة ظهارية ولُحيمية في القرنية مع ترسبات بقرنية (KP) تتطابق مع المنطقة المصابة، بينما تكون عتامة لُحيمة القرنية والخلايا في الغرفة الأمامية طفيفة جداً1). النمط النموذجي لالتهاب البطانة الناتج عن HSV هو نوع الوذمة المجاورة للمركز، حيث تظهر الوذمة القرنية بشكل مروحي قاعدته عند الحوف وتُرى KP في وسطه. قد يترافق مع ارتفاع ضغط العين الناتج عن التهاب التربيق (trabeculitis) والتهاب الحوف.
النمط القرني العنبي هو شكل حاد يجمع بين التهاب اللُحمة والتهاب البطانة والتهاب القزحية، ويتميز باحتقان شديد ووذمة قرنية وطيات في غشاء ديسميه وKP وخلايا في الغرفة الأمامية، وفي الحالات الشديدة يحدث تقيح في الغرفة الأمامية (hypopyon).
في الحالات التي تتكرر فيها الانتكاسات، يصبح نقص الإحساس القرني واضحًا، ويُعد علامة مساعدة مهمة للتشخيص بغض النظر عن النمط السريري. نظرًا لأن التشخيص الفيروسي في النمط الخلالي والبِطاني أصعب منه في النمط الظِهاري، فإن اختبار حساسية القرنية يكون أكثر أهمية في هذين النمطين. باستخدام مقياس حساسية القرنية (Cochet-Bonnet)، يمكن تقييم عتبة الإحساس تدريجيًا عن طريق ضبط طول خيط النايلون، كما أنه مفيد لتأكيد التباين بين العينين. في حال وجود تاريخ من احتقان متكرر في عين واحدة وتم اكتشاف نقص واضح في الإحساس في الجانب المصاب، يُشكل ذلك أساسًا قويًا للاشتباه في الهربس القرني بغض النظر عن النمط السريري. تجدر الإشارة إلى أنه في المراحل المبكرة من انتكاسة النمط الظِهاري، قد لا يكون نقص الإحساس واضحًا، وبالتالي لا يمكن استبعاد هذا المرض بناءً على نتيجة سلبية لاختبار الإحساس فقط.
وفقًا للأدبيات الطبية، يتراوح معدل حدوث التهاب القرنية الهربسي ثنائي الجانب بين 1.3% و12%6). في دراسة بأثر رجعي على مدى 30 عامًا، كان 4% من جميع المرضى مصابين ثنائي الجانب عند أول ظهور للمرض، وأصبح 1% إضافي ثنائي الجانب عند الانتكاس6). أبلغت دراسة كورية واسعة النطاق عن 12%، بينما أبلغت دراسة هندية عن معدل يصل إلى 25% للإصابة الثنائية6). يكون المعدل مرتفعًا بشكل خاص في مرضى التهاب المفاصل الروماتويدي (40%) والأطفال (26%)، كما أن وجود التأتب أو كبت المناعة يزيد من احتمالية الإصابة الثنائية، الأمر الذي يستدعي الانتباه6).
التهاب القرنية الهربسي البسيط يسببه فيروس الهربس البسيط (HSV)، وهو فيروس DNA مزدوج الشريط. يصيب HSV-1 بشكل أساسي منطقة الفم والوجه، بينما يصيب HSV-2 بشكل أساسي المنطقة التناسلية، لكن كلاهما يمكن أن يسبب عدوى العين. معظم حالات هربس القرنية ناتجة عن HSV-1.
غالباً ما تحدث العدوى الأولية بدون أعراض في مرحلة الطفولة. يصل الفيروس عبر محاور الأعصاب الحسية إلى العقدة الثلاثية التوائم، حيث يؤسس عدوى كامنة دائمة. ينشط الفيروس الكامن بسبب محفز ما ويصل إلى القرنية عبر العصب الثلاثي التوائم، مسبباً التهاباً متكرراً.
الحالات التالية تحمل خطرًا مرتفعًا للإصابة الثنائية6).
تم الإبلاغ عن التهاب القرنية بفيروس الهربس البسيط بعد زرع القرنية بنسبة حدوث 9.73% في دراسة رجعية صينية (411 حالة)7). يتركز 65% من الحالات في الفترة من 1 إلى 3 أشهر بعد الجراحة، ويُعتقد أن استخدام الستيرويدات بعد العملية يعزز إعادة تنشيط الفيروس7). كان تواتر أنواع التهاب القرنية بفيروس الهربس البسيط بعد الزرع كالتالي: النوع الظهاري 27.5%، والنوع اللحمي الناخر 20%، والنوع المختلط 42.5%، والنوع البطاني 10%7). يرتبط زرع القرنية في العيون ذات التاريخ السابق لالتهاب القرنية بفيروس الهربس البسيط بخطر أعلى بشكل ملحوظ للرفض وفشل الطعم مقارنة بالزرع في حالات القرنية المخروطية أو ضمور القرنية لفوكس7).
تقدم الإرشادات السريرية لالتهاب القرنية المعدي، الطبعة الثالثة1)، ما يلي بناءً على المعايير التشخيصية لمجموعة دراسة عدوى الهربس العيني.
ومع ذلك، نظرًا لأن عزل الفيروس وزراعته نادرًا ما يتم إجراؤهما في الممارسة السريرية اليومية، يتم التشخيص من خلال الجمع بين نتائج فحص المصباح الشقي والتشخيصات المساعدة والاختبارات الفيروسية.
في الحالات النموذجية، يمكن التشخيص بناءً على نتائج فحص المصباح الشقي فقط. في النوع الظهاري، نجد قرحة شجرية مع تورمات طرفية؛ في النوع اللحمي، عتامة سطحية قرصية وحلقة مناعية؛ في التهاب البطانة، وذمة قرنية قطاعية وترسبات قرنية (KP) — وهي علامات محددة لكل نمط من المرض. يُستخدم صبغ الفلوريسئين وورد البنغال تحت مرشح وود.
يُعد اختبار حساسية القرنية اختبارًا مساعدًا قيّمًا لتشخيص هربس القرنية. يُوصى باستخدام مقياس حساسية كوكيه-بونيه (Cochet-Bonnet) لسهولة استخدامه ولأنه يسمح بتقييم تدريجي لدرجة انخفاض الحساسية 1). في الحالات التي تتكرر فيها الانتكاسات، يُلاحظ انخفاض ملحوظ في حساسية القرنية، ولكنه ليس اختبارًا نوعيًا وليس مفيدًا دائمًا في الحالات الأولى أو الخفيفة.
توصي النسخة الثالثة من الدليل الإرشادي السريري لالتهاب القرنية المعدي بشكل مشروط بإجراء الفحوصات التالية 1).
من المهم التمييز بين التهاب القرنية التغصني الكاذب والأمراض الأخرى التي تظهر بآفات مماثلة.
| التشخيص التفريقي | نقاط التمييز |
|---|---|
| التهاب القرنية بالهربس النطاقي (VZV) | آفات شبه تغصنية: بدون تضخم النهايات، تلطيخ ضعيف بالفلوريسئين، علامة هتشنسون، مصحوبة بطفح جلدي. |
| التهاب القرنية بالأكانثاميبا | ألم شديد، التهاب العصب القرنية الشعاعي، تاريخ استخدام العدسات اللاصقة |
| تآكل القرنية المتكرر | بداية حادة عند الاستيقاظ، ألم شديد، تاريخ إصابة |
| اعتلال القرنية السام الناجم عن الأدوية | تاريخ استخدام قطرات العين، التهاب القرنية النقطي السطحي المنتشر |
| التهاب بطانة القرنية بالفيروس المضخم للخلايا | آفة عملة، ترسبات خطية، لا يستجيب للأسيكلوفير |
| رفض طعم القرنية | ترسبات محصورة في السطح الخلفي للطعم، خط خودادوست، استجابة جيدة للستيرويدات |
التشخيص التفريقي بين التهاب بطانة القرنية بعد الزرع ورفض الطعم مهم بشكل خاص. في التهاب بطانة القرنية الناجم عن فيروس الهربس البسيط بعد الزرع، تنتشر الترسيبات عبر الوصلة بين المتبرع والمتلقي ولا تتحسن بالستيرويدات وحدها بل تحتاج إلى إضافة مضادات الفيروسات7). في المقابل، في رفض بطانة القرنية، تقتصر الترسيبات بشكل أساسي على السطح الخلفي للطعم ويتقدم خط خودادوست من الحافة نحو المركز7).
يُعد اختبار حساسية القرنية أداة مساعدة قيّمة لتشخيص هربس القرنية1). خاصة في الحالات التي تتكرر فيها الانتكاسات، يُلاحظ انخفاض ملحوظ في حساسية القرنية. يُعد مقياس حساسية القرنية Cochet-Bonnet مفيدًا لأنه بسيط ويسمح بتحديد درجة الانخفاض. ومع ذلك، فهو ليس اختبارًا نوعيًا، لذا لا يمكنه تأكيد التشخيص بمفرده. نظرًا لأن النوعين اللحمي والبطانتي لهما حساسية أقل في عزل الفيروس واختبار PCR مقارنة بالنوع الظهاري، فإن التاريخ المرضي وتأكيد انخفاض حساسية القرنية يصبحان أكثر أهمية للتشخيص.
يختلف علاج التهاب القرنية الناتج عن فيروس الهربس البسيط اختلافًا جوهريًا حسب النوع المرضي. في النوع الظهاري، تكون الحالة المرضية ناتجة عن التكاثر المباشر للفيروس، لذا تكون مضادات الفيروسات هي الأساس ويكون استخدام قطرات الستيرويد ممنوعًا. في النوعين اللحمي والبطانتي، تكون التفاعلات المناعية هي الأساس، لذا فإن المبدأ هو الاستخدام المشترك لمضادات الفيروسات وقطرات الستيرويد.
الخيار الأول هو مرهم العين أسيكلوفير (ACV، زوفيراكس®) بتركيز 3% يوضع 5 مرات يوميًا1). نظرًا لعمر النصف القصير، فإن الالتزام بعدد مرات الاستخدام مهم، حيث أن الجرعات المنخفضة تنطوي على خطر ظهور سلالات مقاومة. بعد اختفاء الآفات الظهارية، يتم تقليل الجرعة إلى 3 مرات يوميًا ويوقف العلاج بعد 1-2 أسبوع. للوقاية من العدوى المختلطة، يُستخدم مضاد حيوي موضعي (مثل ليفوفلوكساسين 0.5% 3 مرات يوميًا).
| الدواء | الجرعة | الميزات |
|---|---|---|
| مرهم ACV 3% (زوفيراكس®) | 5 مرات يوميًا | الخيار الأول. الالتزام بعدد المرات مهم بسبب قصر عمر النصف |
| أقراص فالاسيكلوفير (Valtrex®) 500 مجم | قرصان، مرتان يوميًا، بعد الطعام | عقار أولي لـ ACV. التغيير في حالة الآثار الجانبية أو السلالات المقاومة |
| ليفوفلوكساسين قطرة للعين 0.5% (Cravit®) | 3 مرات يوميًا | الوقاية من العدوى المختلطة |
| تريفلوريدين قطرة للعين 1% (TFT) | 8 إلى 9 مرات يوميًا | فعال ضد السلالات المقاومة للأسيكلوفير. يُستخدم في الولايات المتحدة (غير معتمد في اليابان) |
التعامل مع الآثار الجانبية: قد يسبب مرهم العين المحتوي على الأسيكلوفير اعتلال القرنية النقطي السطحي في الجزء المركزي السفلي من القرنية والتهاب الملتحمة الجفني (تفاعل القاعدة). إذا كانت خفيفة، يمكن الاستمرار مع تقليل الجرعة، ولكن في الحالات الشديدة، يتم التحويل إلى فالأسيكلوفير 500 مجم، قرصين مرتين يوميًا بعد الوجبات. إذا لم تكن هناك استجابة بعد أسبوع واحد من الاستمرار في استخدام مرهم العين المحتوي على الأسيكلوفير، يجب النظر في وجود سلالات مقاومة للأسيكلوفير أو أمراض أخرى تظهر على شكل التهاب قرنية شجيري كاذب.
العلاج الجهازي: في الإصدار الثالث من الدليل الإرشادي لعلاج التهاب القرنية المعدي، يُوصى بشكل مشروط باستخدام مضادات الفيروسات جهازيًا لعلاج التهاب القرنية الظهاري (توصية ضعيفة، قوة الأدلة C)1). يمكن أن يكون الأسيكلوفير الفموي بجرعة 2000 ملغ/يوم بنفس فعالية مرهم العين المحتوي على الأسيكلوفير، وهو مفيد في حالات سمية مرهم العين، والسلالات المقاومة، وضعف الالتزام. ومع ذلك، في اليابان، لا يغطي التأمين الصحي الأسيكلوفير الفموي لعلاج التهاب القرنية الهربسي البسيط1).
مُضاد استطباب لاستخدام الستيرويدات الموضعية في التهاب القرنية الظهاري. تعمل الستيرويدات على تعزيز تنشيط الفيروس وتؤدي إلى تفاقم الحالة.
إزالة الأنسجة (كشط الظهارة): بهدف تقليل الحمل الفيروسي، قد يتم إجراء كشط الآفات الشجرية بالتزامن مع مضادات الفيروسات.
نظرًا لأن النوع اللحمي يحدث بشكل أساسي بسبب تفاعل مناعي ضد الفيروس، فإن مبدأ العلاج هو تثبيط الاستجابة المناعية باستخدام قطرات الستيرويد الموضعية مع مرهم ACV العيني1). إذا تم العلاج بالستيرويد فقط دون استخدام مرهم ACV العيني، فقد تتحسن الحالة في البداية ولكنها تميل إلى الانتكاس والتفاقم بسهولة، وهناك خطر تحفيز النوع الظهاري أثناء مسار العلاج1).
أظهرت تجربة SKN (التهاب القرنية اللحمي غير المعالج بالستيرويدات) من دراسة HEDS (دراسة أمراض العين الهربسية)-1 أن الستيرويدات الموضعية (فوسفات بريدنيزولون بجرعات متناقصة) تقلل خطر استمرار أو تقدم الالتهاب بنسبة 68% مقارنة بالعلاج الوهمي، وتقصر مدة الشفاء في التهاب القرنية اللحمي الهربسي3). كان معدل فشل العلاج عند 6 أشهر أقل بشكل ملحوظ في مجموعة العلاج الفعال، كما لوحظ تحسن مبكر في حدة البصر3). هذا هو الدليل الرئيسي لاستخدام قطرات الستيرويد الموضعية في التهاب القرنية اللحمي، وقد تم اعتماده كأساس لعلاج النوع اللحمي في الإصدار الثالث من الدليل الإرشادي الياباني لعلاج التهاب القرنية المعدي1). ومع ذلك، نظرًا لأن تصميم تجربة HEDS لم يُظهر تأثيرًا إضافيًا للأسيكلوفير الفموي، فإن استخدام مضادات الفيروسات الجهازية يُقرر حسب كل حالة.
الاستخدام العملي لقطرات الستيرويد الموضعية:
الاستخدام المشترك لمضادات الفيروسات: استخدام مرهم عيني ACV 3% 5 مرات يومياً بالتزامن1).
الستيرويدات الفموية: في حالات الالتهاب الشديد مثل التهاب القرنية والعنبية أو عند وجود عيب ظهاري، بالإضافة إلى القطرات، يُعطى بيتاميثازون فموياً (أقراص Rinderón® 0.5 mg، قرصان، مرة واحدة يومياً بعد الإفطار).
مثال وصفة طبية (النوع اللحمي الشديد):
مثال وصفة طبية (مع عيب ظهاري مصاحب):
يُعالَج التهاب البطانة وفقًا لنمط النسيج القرني1). إذا كان مصاحبًا لالتهاب النسيج القرني، يُتَّبَع علاج النسيج القرني. لا يوجد إجماع حول ما إذا كان إعطاء ACV لالتهاب البطانة البحت يجب أن يكون موضعيًا أم جهازيًا. عندما تصبح الوذمة القرنية غير قابلة للانعكاس، يُشار إلى زرع بطانة القرنية.
التهاب العنبية الأمامي الناتج عن HSV، والذي يظهر مع رواسب قرنية دهنية (KP) أحادية الجانب والتهاب الغرفة الأمامية وارتفاع ضغط العين، يُعالَج بمزيج من مضادات الفيروسات وقطرات الستيرويد الموضعية وإدارة الحدقة وضبط ضغط العين.
القرحة القرنية الغذائية (الضمورية) هي اضطراب في التئام الجروح دون تكاثر فيروسي، لذلك تختلف استراتيجية العلاج اختلافًا كبيرًا.
توصي النسخة الثالثة من الدليل الإرشادي السريري لالتهاب القرنية المعدي بشكل مشروط بإعطاء مضادات الفيروسات الجهازية للوقاية من انتكاس الهربس القرني الظهاري (توصية ضعيفة، دليل C) 1).
في تجربة HEDS-APT، أدى إعطاء ACV 400 ملغ مرتين يوميًا لمدة 12 شهرًا إلى تقليل خطر انتكاس مرض فيروس الهربس البسيط الظهاري واللحمي إلى النصف تقريبًا: 19% في مجموعة الدواء الفعال مقابل 32% في مجموعة الدواء الوهمي 4). وقد ثبت أن الإعطاء طويل الأمد لأكثر من 12 شهرًا يطيل الفترات الفاصلة بين الانتكاسات 4). مع مراعاة احتمالية ظهور سلالات مقاومة لـ ACV، يظل هذا الخيار فعالًا في الحالات التي تعاني من انتكاسات متكررة أو عالية الخطورة.
عندما تستمر عتامة القرنية الندبية التي لا تستجيب للعلاج الدوائي، يكون زرع القرنية مناسبًا. أدى التقدم الحديث في التقنيات الجراحية والوقاية المضادة للفيروسات بعد العملية إلى تحسين النتائج بشكل كبير 5).
رأب القرنية النافذ (PKP)
مؤشرات: ثقب القرنية أو عتامة كاملة السمك
النتائج: معدل التكرار 44% ومعدل الرفض 46% دون علاج وقائي مضاد للفيروسات5). الخطر النسبي لفشل الطعم ينخفض إلى 0.3 مع ACV الفموي5)
المشاكل: تفاعل الرفض المناعي هو السبب الرئيسي لفشل الطعم5)
رأب القرنية الطبقي الأمامي العميق (DALK)
مؤشرات: حالات عتامة السدى مع بطانة سليمة
النتائج: معدل التكرار 6−10%، معدل الرفض 0−4.5%، ومعدل بقاء الطعم 5 سنوات 96%5). أفضل بشكل ملحوظ مقارنة بـ PKP (معدل بقاء الطعم 5 سنوات 78.8%)
المزايا: رفض مناعي أقل بسبب الحفاظ على بطانة المضيف5)
رأب القرنية بشكل الفطر (MK)
مؤشرات: تقنية تحويلية عند ثقب غشاء دسميه أثناء DALK
النتائج: معدل بقاء الطعم على قيد الحياة لمدة 10 سنوات 92%، معدل الرفض 9.7%، معدل التكرار 7.8%5)
المميزات: قطعتان، 9 مم أمامي + 6 مم خلفي. يقلل الحمل المستضدي عن طريق الحد من استبدال البطانة الداخلية5)
الوقاية المضادة للفيروسات بعد الجراحة: توصي الأكاديمية الأمريكية لطب العيون (AAO) في نمط الممارسة المفضل لوذمة القرنية وتعكرها وفي إرشاداتها العلاجية لالتهاب القرنية بفيروس الهربس البسيط بالوقاية المضادة للفيروسات بعد زرع القرنية باستخدام ACV الفموي 800 ملغ 3 مرات يوميًا أو أكثر، أو فالاسيكلوفير 500 ملغ مرتين يوميًا لمدة عام واحد على الأقل5, 8, 9). ذروة التكرار تحدث بين 1-3 أشهر بعد الجراحة، لذا يجب توخي الحذر بشكل خاص خلال هذه الفترة7). إذا انتكس التهاب القرنية بفيروس الهربس البسيط بعد الزرع، يجب إعطاء العلاج المضاد للفيروسات الجهازي بشكل فعال وتعديل جرعة الستيرويد بعناية وفقًا لحالة الظهارة وشدة العدوى ونشاط الرفض7).
تعتبر قطرات الستيرويد ممنوعة في النوع الظهاري (عند وجود مرض ظهاري نشط). فهي تنشط تكاثر الفيروس، مما يؤدي إلى تطور القرحة الخريطية وتفاقم الحالة المرضية. من ناحية أخرى، في النوع اللحمي (مثل التهاب القرنية القرصي)، حيث تكون الاستجابة المناعية للفيروس هي السائدة، فإن العلاج القياسي هو الجمع بين مرهم العين أسيكلوفير وقطرات الستيرويد1, 3). من المهم عدم إيقاف قطرات الستيرويد فجأة، بل تقليل الجرعة تدريجياً على مدى أشهر1).
في المرضى الذين لديهم تاريخ من التهاب القرنية الناجم عن فيروس الهربس البسيط، يُوصى ببدء الأدوية المضادة للفيروسات عن طريق الفم (أسيكلوفير 800 ملغ 3 مرات يومياً أو فالاسيكلوفير 500 ملغ مرتين يومياً) قبل الجراحة والاستمرار لمدة عام واحد على الأقل بعد الجراحة5, 8). ذروة تكرار الإصابة تكون بين 1-3 أشهر بعد الجراحة، وهذه الفترة مهمة بشكل خاص7). فيما يتعلق باختيار التقنية الجراحية، فإن رأب القرنية الطبقي الأمامي العميق يحافظ على بطانة القرنية للمريض ويظهر معدل بقاء ممتاز للطعم بنسبة 96% بعد 5 سنوات، مقارنة برأب القرنية النافذ (معدل بقاء 78.8% بعد 5 سنوات)5). كما يحقق زرع القرنية بشكل الفطر معدل بقاء للطعم بنسبة 92% بعد 10 سنوات5).
العدوى الأولية: تحدث العدوى الأولية عادة في مرحلة الطفولة من خلال ملامسة المنطقة الفموية الوجهية، وتكون معظم الحالات بدون أعراض. يدخل الفيروس إلى الخلايا عبر مستقبلات محددة (Nectin-1 وHVEM وغيرها) على الخلايا الظهارية للقرنية6). بعد العدوى، ينتقل الفيروس عبر المحاور العصبية الحسية إلى العقدة الثلاثية التوائم، حيث يؤسس عدوى كامنة دائمة.
العدوى الكامنة: يحافظ فيروس الهربس البسيط من النوع 1 على جينومه داخل نواة الخلايا العصبية ويتجنب مراقبة الجهاز المناعي5). خلال مرحلة الكمون، ينتج نسخًا مرتبطة بالكمون (LAT) تحافظ على سلامة الجينوم الفيروسي وتثبط موت الخلايا المبرمج6). تعمل الخلايا التائية CD8 الإيجابية والسيتوكينات على تثبيط التعبير الجيني الفيروسي، مما يبقي الفيروس في حالة سكون5).
إعادة التنشيط: تؤدي محفزات متنوعة إلى إعادة تنشيط الفيروس الكامن، الذي ينتقل على طول العصب ثلاثي التوائم إلى القرنية. في مرضى كوفيد-19، يُعتقد أن كبت المناعة ومتلازمة عاصفة السيتوكينات تؤديان إلى استنفاد الخلايا التائية CD8+ الخاصة بـ HSV-1، مما يعزز إعادة تنشيط الفيروس الكامن6).
في الهربس القرني الظهاري، يتكاثر فيروس HSV بنشاط في الخلايا الظهارية للقرنية. من السمات المميزة أن الفيروس يتكاثر بنشاط في حافة الآفة وليس في منطقة الخلل الظهاري. تتشكل الآفات الشجرية على طول نمط الأعصاب القرنية. تؤدي الانتكاسات المتكررة إلى تلف الأعصاب الحسية للقرنية، مما يسبب انخفاضًا تدريجيًا في حساسية القرنية.
يعتمد التهاب القرنية اللحمي الهربسي بشكل أساسي على تفاعل مناعي تقوده الخلايا التائية CD4+. تقوم خلايا لانغرهانس (خلايا تقديم المستضد في القرنية) التي تلتقط مستضدات HSV بتقديمها إلى الخلايا التائية CD4+، وتقوم الخلايا التائية المنشطة بإفراز السيتوكينات. يؤدي ذلك إلى تسلل العدلات إلى سدى القرنية، مسببًا تدمير الأنسجة. في النماذج الفأرية، ثبت أن إزالة الخلايا التائية CD4+ من سدى القرنية يمنع تطور التهاب القرنية اللحمي، مما يؤكد أن التفاعل المناعي هو الآلية المركزية للنوع اللحمي.
بالإضافة إلى ذلك، ثبت وجود محاكاة جزيئية (molecular mimicry) بين بروتين UL6 الخاص بـ HSV ومستضدات القرنية البشرية، مما يشير إلى احتمالية مساهمة الآليات المناعية الذاتية في مزمنة وتكرار التهاب القرنية اللحمي.
الفرق بين الناخر وغير الناخر: التهاب القرنية غير الناخر (القرصي الشكل) هو تفاعل فرط حساسية تأخر بحت، ولا يصاحبه تكاثر فيروسي نشط. في المقابل، في التهاب القرنية الناخر، تتسبب معقدات المستضد-الجسم المضاد المتراكمة في السدى داخل قرنية تعاني من انتكاسات متكررة في تسلل العدلات عبر الأوعية الحديثة التكوين، مما يؤدي إلى تدمير أنسجة أكثر شدة.
لم يتم التوصل إلى نتيجة محددة حول ما إذا كان التهاب البطانة ناتجًا بشكل أساسي عن تلف الخلايا الناجم عن العدوى الفيروسية المباشرة أم عن هجوم مناعي. يُعتقد أن كلا الحالتين المرضيتين توجدان معًا. غالبًا ما يصاحب التهاب البطانة الناجم عن فيروس الهربس البسيط التهاب القرنية السدوي أو الظهاري أثناء مساره، ويُعتبر التهاب البطانة النقي أكثر شيوعًا بسبب الفيروس المضخم للخلايا1).
قرحة القرنية العصبية التغذوية هي اضطراب في التئام الجروح ينتج عن تراكم عوامل متعددة خلال نوبات متكررة. تشمل العوامل المساهمة التهاب السدى، وتلف العصب الحسي للقرنية، وتلف الغشاء القاعدي للظهارة، والآثار الجانبية للأدوية المضادة للفيروسات. يؤدي تلف العصب القرني الناتج عن عدوى فيروس الهربس البسيط إلى حالة «اعتلال القرنية العصبي التغذوي»، مما يؤخر التئام الظهارة بسبب انخفاض إفراز الدموع وضعف منعكس الرمش. سريريًا، بينما يُظهر التهاب القرنية الجغرافي المصحوب بتكاثر فيروسي عيوبًا ظهارية غير منتظمة الشكل، تتميز قرحة القرنية العصبية التغذوية بعيب ظهاري بيضاوي الشكل، مع حواف ظهارية مستديرة ومرتفعة رمادية اللون، تبدو منفصلة قليلاً عن السدى. على الرغم من عدم عزل الفيروس، قد يُكشف عن الحمض النووي المتبقي بتقنية تفاعل البوليميراز المتسلسل عالي الحساسية. نظرًا لعدم وجود تكاثر فيروسي نشط، فإن العلاج الأساسي هو إيقاف القطرات المضادة للفيروسات وتعزيز التئام الظهارة.
يتم فسفرة الأسيكلوفير أحاديًا بواسطة إنزيم ثيميدين كيناز (TK) الفيروسي داخل الخلايا المصابة، ثم يتم فسفرته ثلاثيًا بواسطة كينازات الخلية المضيفة. يثبط هذا الشكل النشط بوليميراز الحمض النووي الفيروسي ويمنع تخليق الحمض النووي الفيروسي. نظرًا لعدم فسفرته في الخلايا الطبيعية، يتميز بانتقائية عالية لفيروس الهربس وآثار جانبية قليلة. تنشأ السلالات المقاومة للأسيكلوفير بشكل رئيسي بسبب فقدان أو طفرة في نشاط إنزيم TK مما يمنع فسفرة الأسيكلوفير، مع خطورة مرتفعة بشكل خاص في المرضى ذوي المناعة المضعفة6).
كإجراء ضد السلالات المقاومة للـ ACV، يجري البحث في العديد من الجزيئات الجديدة التي تستهدف مراحل مختلفة من عدوى HSV-16).
أظهر BX795 وOGT 2115 فعالية ضد سلالات HSV المقاومة للـ ACV، مما يجعلهما مرشحين واعدين6). نظراً لصعوبة اكتساب HSV-1 مقاومة لثلاث آليات علاجية مختلفة في وقت واحد، فإن الاستخدام المشترك لجزيئات متعددة يعد استراتيجية علاجية واعدة للمستقبل6).
تم تحديد تغييرات استقلابية محددة (انخفاض الأرجينين، تغيرات في استقلاب الشحميات السفينغولية) في الدموع لمرضى التهاب القرنية الهربسي الظهاري النشط، مما يشير إلى إمكانية استخدامها كمؤشرات حيوية تشخيصية جديدة غير جراحية من خلال أخذ عينات الدموع.
أدى إدخال تقنية DALK وزرع القرنية على شكل فطر إلى تحسين نتائج زرع القرنية لالتهاب القرنية الهربسي بشكل كبير5). وقد أُبلغ أن DALK ذو القطر الكبير (9 مم) يقلل بشكل ملحوظ من اللابؤرية بعد الجراحة، وأن 44% حققوا حدة بصر 20/20 أو أفضل5). مع بروتوكولات الجرعة الأولية العالية والتخفيض التدريجي طويل الأمد، تم الإبلاغ عن نتائج جيدة على مدى 10 سنوات حتى في العيون المصابة بالتندب وتكوين الأوعية الدموية5).
تم الإبلاغ عن الاستخدام المشترك للعلاج الدوائي وزرع الغشاء الأمنيوسي لالتهاب القرنية الهربسي المصاحب لتفاعل التهابي شديد وتقرحات عميقة واسعة وعيوب ظهارية مستمرة7). تساهم أنسجة الغشاء الأمنيوسي في تعزيز التئام الظهارة وتقليل الاستجابة الالتهابية وتثبيط تكاثر الخلايا الليفية ومنع تكوين الأوعية الدموية7).
يجري البحث حاليًا عن لقاح علاجي للوقاية من تكرار التهاب القرنية الهربسي، وقد أكدت الدراسات على الحيوانات تقليل أعراض القرنية. كما تم اقتراح إجراء فحص روتيني لـ HSV في قرنيات المتبرع، مما قد يحسن معدل بقاء الطعم من خلال الكشف والعلاج والوقاية؛ ومع ذلك، ونظرًا لقيود التكلفة والبيئة القانونية، لم يتم تعميمه بعد7).