نزلي
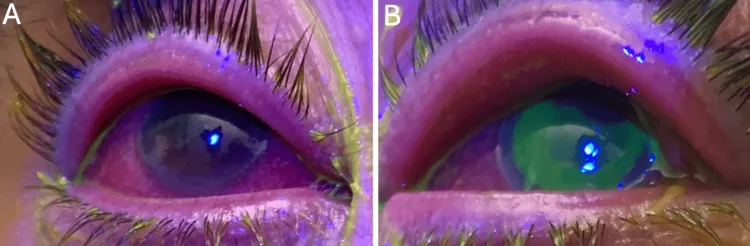
احتقان الملتحمة:احتقان في كل من ملتحمة المقلة وملتحمة الجفن. أشد ما يكون في قبو الملتحمة.
إفرازات عينية مخاطية قيحية:النمط النموذجي لالتهاب الملتحمة الجرثومي.
لا جريبات ولا حليمات:يمثله التهاب الملتحمة العنقودي.

التهاب الملتحمة (conjunctivitis) هو مصطلح عام لالتهاب الملتحمة. يتميز باحمرار وتورم بسبب توسع أوعية الملتحمة، وعادة ما يصاحبه إفرازات عينية. يختلف معدل الانتشار حسب السبب والعمر والموسم.
يصنف التهاب الملتحمة بشكل عام إلى معدٍ وغير معدٍ.
من بين حالات التهاب الملتحمة المعدي، يتم مراقبة التهاب القرنية والملتحمة الوبائي (EKC) وحمى البلعوم والملتحمة (PCF) والتهاب الملتحمة النزفي الحاد (AHC) من خلال نظام ترصد الأمراض المعدية التابع لوزارة الصحة والعمل والرفاهية.
في الآونة الأخيرة، حظي التهاب الملتحمة كعَرَض عيني لـ COVID-19 باهتمام. يبلغ معدل الإصابة الإجمالي بالتهاب الملتحمة بين المرضى في المستشفى حوالي 5.9%، ويرتفع إلى 12.7% في الحالات الشديدة4).
ينتقل التهاب الملتحمة المعدي (الفيروسي والبكتيري) إلى الآخرين عن طريق الاتصال. خاصة أن الفيروس الغدي لديه خطر انتقال مرتفع يتراوح بين 10 و50%. في المقابل، التهاب الملتحمة التحسسي غير معدٍ ولا ينتقل. راجع «الأسباب وعوامل الخطر» للتفاصيل.
الأعراض الذاتية الرئيسية الشائعة لالتهاب الملتحمة هي كما يلي.
طبيعة الإفرازات العينية هي دليل مهم لتقدير السبب.
| المسبب | طبيعة الإفراز |
|---|---|
| المكورات البنية | غزير، أصفر، قيحي محض |
| المكورة الرئوية، المستدمية النزلية | غزير، أبيض مصفر، مصلي قيحي |
| المكورات العنقودية | غزير، رمادي أبيض |
| الفيروسة الغدانية | غزير، مصلي ليفي |
| حساسية | متوسط، ليفي |
تتنوع النتائج السريرية لالتهاب الملتحمة حسب السبب والحالة المرضية.
نزلي
احتقان الملتحمة:احتقان في كل من ملتحمة المقلة وملتحمة الجفن. أشد ما يكون في قبو الملتحمة.
إفرازات عينية مخاطية قيحية:النمط النموذجي لالتهاب الملتحمة الجرثومي.
لا جريبات ولا حليمات:يمثله التهاب الملتحمة العنقودي.
جريبي
جريبات الملتحمة:جريبات لمفية تتكون أساسًا من الخلايا البائية. تحدث بكثرة في قبو الجفن السفلي.
إفرازات عينية مصلية:سمة من سمات العدوى الفيروسية.
تضخم العقد اللمفية أمام الأذن:يُلاحظ في عدوى الفيروس الغدي والمتدثرة.
صديدي
إفرازات عينية قيحية غزيرة:إفرازات صفراء كريمية تفيض من شق الجفن.
تورم الجفن ووذمة الملتحمة:يعكس التهابًا شديدًا.
خطر انثقاب القرنية:خاص بالتهاب الملتحمة بالمكورات البنية.
نتائج مهمة أخرى:
يظهر التهاب الملتحمة المرتبط بـCOVID-19 تفاعل جريبي ووذمة ملتحمة وإفرازات مصلية3). كما وردت تقارير عن التهاب غشائي كاذب ونزيف تحت الملتحمة3).
تساعد طبيعة الإفرازات العينية في تقدير السبب. الإفرازات القيحية الكثيفة ذات اللون الأصفر الكريمي تشير إلى المكورات البنية، والإفرازات المصلية القيحية ذات اللون الأصفر المائل للبياض تشير إلى المكورات الرئوية أو المستدمية النزلية، والإفرازات المصلية الليفينية تشير إلى الفيروس الغدي. ومع ذلك، يحتاج التشخيص النهائي إلى الفحص الميكروبيولوجي.
يختلف نوع البكتيريا المسببة لالتهاب الملتحمة الجرثومي باختلاف الفئة العمرية.
| الفئة العمرية | البكتيريا المسببة الرئيسية |
|---|---|
| حديثو الولادة | المكورات البنية · المتدثرة · فيروس الهربس البسيط |
| الرضع والأطفال الصغار | المستدمية النزلية · المكورات الرئوية · الموراكسيلا |
| البالغون | المكورات العنقودية |
| كبار السن | المكورات العنقودية، المكورات الرئوية، الوتدية |
في السنوات الأخيرة، تزايدت البكتيريا المقاومة مثل المكورات العنقودية الذهبية المقاومة للميثيسيلين (MRSA) والمكورات الرئوية المقاومة للبنسلين (PRSP) والمستدمية النزلية المقاومة للأدوية (BLNAR)، وأصبحت بعض حالات التهاب الملتحمة صعبة العلاج.
المكورات البنية هي البكتيريا الوحيدة التي تصيب ظهارة القرنية السليمة، وعندما يمتد الالتهاب إلى القرنية قد يؤدي إلى ثقب. تظهر عند البالغين كعدوى منقولة جنسياً. تشير التقارير إلى أن نسبة المكورات البنية المقاومة للفلوروكينولونات في اليابان تتجاوز 80%2).
الفيروسات النمطية التي تسبب التهاب الملتحمة هي المجموعات الثلاث التالية.
التهاب الملتحمة الناجم عن عدوى المتدثرة التراخومية ينقسم إلى التراخوما والتهاب الملتحمة الشويميّ. النوع الذي يشاهد حاليا في اليابان هو التهاب الملتحمة الشويميّ، وهو أحد التهابات الملتحمة المرتبطة بالأمراض المنقولة جنسياً. في حالات التهاب الملتحمة الجريبي المطول الذي لا يستجيب للمضادات الحيوية (قد تصبح الجريبات ضخمة)، يجب الاشتباه بعدوى المتدثرة. المتدثرة لا تستطيع التكاثر إلا داخل الخلايا، لذا يحتاج العلاج إلى فترة طويلة.
هو تفاعل تحسسي من النوع الأول تجاه مسببات الحساسية العابرة (مثل حبوب اللقاح) أو مسببات الحساسية المستمرة (مثل عث الغبار المنزلي). تُعد السوابق الحالية أو السابقة لأمراض التأتب (الأكزيما، الربو، الشرى، التهاب الأنف) عوامل خطر. يُلاحظ بشكل أكثر شيوعاً من الربيع إلى الصيف.
التهاب الملتحمة الوليدي يكون بشكل رئيسي نتيجة عدوى قناة الولادة (العدوى العمودية). هناك خصائص مميزة للكائنات الدقيقة المسببة والفترة الزمنية حتى ظهور الأعراض. تظهر عدوى المكورات البنية بعد 1-3 أيام من الولادة، والمتدثرة بعد 3-10 أيام، والموراكسيلا بعد 7-10 أيام. التهاب الملتحمة بالمكورات البنية له خطر مرتفع لانثقاب القرنية.
في اليابان، يتم استخدام قطرات العين الفلوروكينولون للوقاية العينية عند حديثي الولادة، ولكن تم الإبلاغ عن حالات عدوى اختراقية بسبب المكورات البنية المقاومة للفلوروكينولون2).
قد يحدث احتقان الملتحمة كعرض جزئي لعدوى جهازية. يُلاحظ في الحصبة والحصبة الألمانية ومرض كاواساكي وحمى الضنك وغيرها، وهذه الحالات لا تحتاج إلى علاج بقطرات العين. في مرض كاواساكي، يُعد التهاب الملتحمة غير القيحي الثنائي (نمط يتجنب حوف القرنية) أحد المعايير التشخيصية7).
يُعد التهاب الملتحمة أكثر أعراض COVID-19 العينية شيوعًا6). يتم التعبير عن مستقبلات ACE-2 لفيروس SARS-CoV-2 في القرنية والملتحمة، مما يجعل سطح العين هدفًا محتملاً للعدوى3). كما تم الإبلاغ عن حالات يظهر فيها التهاب الملتحمة كالعرض الوحيد لـ COVID-193).
يمكن أن يؤدي ارتداء العدسات اللاصقة إلى التهاب الملتحمة الحليمي العملاق (CL-GPC). يؤدي التلامس المستمر للعدسة مع ملتحمة الجفن العلوي وتهيجها إلى الالتهاب وتكوين حليمات عملاقة. بالإضافة إلى ذلك، فإن تلوث العدسة أو محلول الحفظ يزيد من خطر التهاب الملتحمة المعدي، لذلك فإن العناية المناسبة بالعدسة مهمة.
يعتمد تشخيص التهاب الملتحمة على النتائج السريرية والفحوصات الميكروبيولوجية.
الفحص الميكروبيولوجي للكشف عن الكائنات الحية الدقيقة المسببة هو أساس التشخيص8).
يُشخص الكلاميديا بطريقة التألق المناعي أو PCR على كشط الملتحمة. إذا تم تشخيص عدوى الكلاميديا في قسم آخر، لا حاجة لإعادة الفحص في طب العيون. يُعد التألق المناعي وPCR مفيدين لفيروس الهربس البسيط، ولكن نظراً لوجود طرح بدون أعراض في الدموع، فإن النتيجة الإيجابية قد لا تعكس الإمراضية.
للتشخيص التفريقي لالتهاب الملتحمة المعدي، تفيد النتائج السريرية التالية.
| السبب | نتائج الملتحمة | فترة الحضانة | العقدة الليمفاوية أمام الأذن |
|---|---|---|---|
| الفيروس الغدي (EKC) | جريبي حاد (شديد) | حوالي 7 أيام | موجود |
| الفيروس الغدي (PCF) | جريبي حاد (خفيف) | حوالي 7 أيام | موجود |
| الفيروس المعوي (AHC) | نزفي حاد | نصف يوم إلى يوم واحد | موجود |
| بكتيري | نزلي | متغير | غير موجود |
| الكلاميديا | جريبي تحت الحاد | متغير | موجود |
يتم اختيار علاج التهاب الملتحمة حسب السبب. من الأساسي تحديد العلاج بناءً على التشخيص الصحيح.
يتم إجراء العلاج التجريبي في البداية، ثم تعديل الدواء حسب نتائج المزرعة.
عادةً ما يظهر تأثير قطرات العين المضادة للبكتيريا في غضون أيام قليلة، ويحدث الشفاء في غضون أسبوع تقريباً. إذا طالت المدة، يجب مراعاة احتمال وجود بكتيريا مقاومة، عدوى الكلاميديا، التهاب الملتحمة التحسسي، أو التهاب القنيات الدمعية.
خفيف إلى متوسط
قطرات عين مضادة للهيستامين: أولوباتادين (Patanol®)، إيبيناستين (Alesion®)، ليفوكاباستين (Livostin®)، إلخ.
مثبتات الخلايا البدينة: كروموغليكات الصوديوم (Intal®)، إلخ. العلاج الوقائي قبل موسم حبوب اللقاح فعال.
شديد
قطرة الستيرويد: تستخدم بجرعة منخفضة ولفترة قصيرة. يجب الانتباه لخطر ارتفاع ضغط العين والزرق.
قطرة السيكلوسبورين: تستخدم في الحالات الشديدة مثل التهاب الملتحمة والقرنية الربيعي.
علاج المرض الأساسي هو الأساس. لالتهاب الملتحمة، استخدم قطرة الستيرويد (ديكساميثازون 4-6 مرات يوميًا أو فلوروميثولون 3 مرات يوميًا). تتم إزالة الغشاء الكاذب بعناية بالملقط إذا تسبب في تلف ظهارة القرنية. يجب توخي الحذر لتقليل الاجتياح والنزيف في الملتحمة. في التهاب الملتحمة الخشبي، إذا كان حمض الترانيكساميك متورطًا، فإن إيقافه يؤدي إلى التحسن5).
لا يوجد دواء مضاد للفيروسات فعال ضد الفيروس الغدي. قد تستخدم قطرات المضادات الحيوية للوقاية من العدوى الثانوية، لكن لا يُوصى باستخدامها الروتيني. معظم الحالات تشفى تلقائيًا خلال 1-2 أسبوع. في حالة ظهور MSI (الارتشاح تحت الظهاري القرني المتعدد)، تكون قطرة الستيرويد فعالة.
الملتحمة هي غشاء مخاطي رقيق غني بالأوعية الدموية يبطن السطح الداخلي للجفون والصلبة الأمامية، ويتكون من ظهارة حرشفية طبقية غير متقرنة. يساهم الميوسين (MUC-5AC) الذي تفرزه الخلايا الكأسية الملتحمية في استقرار الطبقة الدمعية. تنتشر الغدد الدمعية الإضافية (غدد كراوس وولفرينغ) في الصفيحة المخصوصة للمخاطية، وتفرز الدموع.
الأساس هو تفاعل فرط الحساسية من النوع الأول. عندما يعبر المسبب التحسسي لمستقبلات IgE السطحية، تنشط الخلايا البدينة في الملتحمة وتُطلق الهيستامين واللوكوترينات والبروستاغلاندينات والسيتوكينات. تزيد هذه المواد من نفاذية الأوعية الدموية، مما يسبب الوذمة وارتشاح الحمضات والعدلات.
الغشاء الكاذب عبارة عن مادة شبيهة بالغشاء تتكون من الفيبرين والعدلات والإفرازات، وتتكون على سطح الملتحمة نتيجة الالتهاب الشديد. التهاب الملتحمة الخشبي (الليغني) يسببه نقص بلازمينوجين النوع الأول الناتج عن طفرات متنحية في جين PLG5). البلازمينوجين هو السلائف للبلازمين، الإنزيم الرئيسي لتحلل الفيبرين، ويؤدي نقصه إلى ضعف إزالة الفيبرين من الأسطح المخاطية، مما يؤدي إلى تكوين أغشية كاذبة سميكة شبيهة بالخشب (woody)5).
يستخدم فيروس SARS-CoV-2 مستقبل ACE-2 لغزو الخلايا المضيفة. يُعبر عن مستقبل ACE-2 أيضًا في القرنية والملتحمة3)، وبذلك يمكن أن يكون سطح العين هدفًا للعدوى. كما أُشير إلى احتمالية إفراز الفيروس إلى الجهاز التنفسي عبر القناة الأنفية الدمعية3). قد يعكس الارتفاع المتكرر لالتهاب الملتحمة في كوفيد-19 الشديد امتداد عاصفة السيتوكينات الجهازية إلى سطح العين4).
في دراسة المرحلة الثالثة INVIGORATE (المتقاطعة، رباعية التعمية) على مرضى التهاب الملتحمة التحسسي الموسمي، تم الإبلاغ أن قطرة reproxalap بتركيز 0.25% حسّنت بشكل ملحوظ درجة الحكة (متوسط الفرق -0.50، p < 0.001) ودرجة احتقان الملتحمة (متوسط الفرق -0.14، p < 0.001) مقارنة مع المادة الحاملة1). يعتبر reproxalap دواءً بآلية عمل جديدة تلتقط كيميائياً أنواع الألدهيدات التفاعلية (RASP)، وينظم بشكل غير مباشر المراحل المبكرة من سلسلة الالتهاب مثل NF-κB والإنفلاماسوم1). نظراً لأن 45% من تقارير الأحداث الضائرة الصادرة عن إدارة الغذاء والدواء الأمريكية (FDA) لمضادات الهيستامين الحالية هي «فشل علاجي»، فمن المتوقع أن يكون خياراً علاجياً جديداً1).
تم الإبلاغ من اليابان عن حالة التهاب ملتحمة حديثي الولادة الناجم عن المكورات البنية Neisseria gonorrhoeae المقاومة للفلوروكينولونات (MIC للليفوفلوكساسين 12 ميكروغرام/مل)2). حدثت الإصابة على الرغم من الوقاية بقطرات الليفوفلوكساسين الموضعية، وتم الشفاء باستخدام سيفوتاكسيم الوريدي وأزيثروميسين الفموي2). أكد تحليل الجينوم الكامل وجود طفرات مغيرة للمعنى في جيني gyrA وparC2). في بعض الدول الأوروبية، لم يُبلغ عن زيادة في التهاب الملتحمة البني بعد إيقاف الوقاية العينية الروتينية لحديثي الولادة2)، مما يدعو إلى تعزيز فحص الأمهات وإعادة بناء استراتيجيات الوقاية.
في تحليل تلوي شمل 11 دراسة و2308 حالات، تبين أن معدل حدوث التهاب الملتحمة كان أعلى بشكل ملحوظ لدى مرضى كوفيد-19 الشديد (OR 2.4، 95%CI 1.4–4.0، p = 0.002)4). تم تأكيد هذا الارتباط في كل من الآسيويين (OR 2.5) ومنطقة البحر الأبيض المتوسط الأوروبية (OR 2.3)4). هناك حاجة إلى مزيد من الدراسات المستقبلية لتحديد ما إذا كان التهاب الملتحمة يمكن أن يكون مؤشرًا لشدة كوفيد-19.
فيما يتعلق بالتهاب الملتحمة الخشبي المتأخر لدى المرضى الذين يعانون من استسقاء الرأس الخلقي، تم الإبلاغ عن اختفاء مؤقت للأعراض باستخدام تاكروليموس 0.01% قطرة للعين، والمصل الذاتي 20%، والبلازما المجمدة الطازجة (FFP) قطرات للعين مع الاستئصال الجراحي5). يتوفر بلاسمينوجين على شكل قطرات للعين وحقن وريدي في بعض المناطق، ويُعتبر خيارًا علاجيًا واعدًا في المستقبل5).