Catarrhal
Xung huyết kết mạc: Xung huyết cả kết mạc nhãn cầu và kết mạc mi. Mạnh nhất ở vùng cùng đồ kết mạc.
Dịch nhầy mủ: Điển hình của viêm kết mạc do vi khuẩn.
Không có nang hoặc nhú: Điển hình là viêm kết mạc do tụ cầu khuẩn.

Viêm kết mạc (conjunctivitis) là thuật ngữ chung chỉ tình trạng viêm kết mạc. Đặc trưng bởi đỏ và phù nề do giãn mạch kết mạc, thường kèm dịch tiết mắt. Tỷ lệ mắc bệnh thay đổi tùy theo nguyên nhân, độ tuổi và mùa.
Viêm kết mạc được phân loại chính thành nhiễm trùng và không nhiễm trùng.
Trong số các bệnh viêm kết mạc nhiễm trùng, viêm kết giác mạc dịch (EKC), sốt hầu họng kết mạc (PCF) và viêm kết mạc xuất huyết cấp tính (AHC) được giám sát tình hình mắc bệnh thông qua hệ thống giám sát bệnh truyền nhiễm của Bộ Y tế, Lao động và Phúc lợi Nhật Bản.
Trong những năm gần đây, viêm kết mạc được chú ý như một triệu chứng về mắt của COVID-19. Tỷ lệ mắc viêm kết mạc chung ở bệnh nhân nhập viện là khoảng 5,9% và tăng lên 12,7% ở các trường hợp nặng4).
Viêm kết mạc nhiễm trùng (do virus hoặc vi khuẩn) lây truyền sang người khác qua tiếp xúc. Đặc biệt, adenovirus có nguy cơ lây truyền cao từ 10–50%. Trong khi đó, viêm kết mạc dị ứng không lây nhiễm và không lây. Xem chi tiết tại 「Nguyên nhân và yếu tố nguy cơ」.
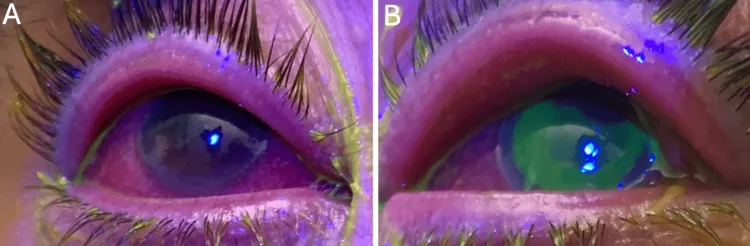
Các triệu chứng chủ quan phổ biến của viêm kết mạc như sau.
Tính chất tiết tố là manh mối quan trọng để ước đoán nguyên nhân.
| Căn nguyên | Tính chất tiết tố |
|---|---|
| Lậu cầu | Số lượng nhiều, màu vàng, mủ thuần túy |
| Phế cầu khuẩn, Haemophilus influenzae | Số lượng nhiều, màu trắng vàng, thanh dịch mủ |
| Tụ cầu khuẩn | Số lượng nhiều, màu xám trắng |
| Adenovirus | Số lượng nhiều, thanh dịch xơ |
| Dị ứng | Số lượng vừa phải, xơ |
Triệu chứng lâm sàng của viêm kết mạc rất đa dạng, tùy thuộc vào nguyên nhân và bệnh lý.
Catarrhal
Xung huyết kết mạc: Xung huyết cả kết mạc nhãn cầu và kết mạc mi. Mạnh nhất ở vùng cùng đồ kết mạc.
Dịch nhầy mủ: Điển hình của viêm kết mạc do vi khuẩn.
Không có nang hoặc nhú: Điển hình là viêm kết mạc do tụ cầu khuẩn.
Có nang
Nang kết mạc: Nang lympho chủ yếu là tế bào B. Thường gặp ở vùng cùng đồ mi dưới.
Dịch thanh dịch: Đặc điểm của viêm kết mạc do virus.
Sưng hạch bạch huyết trước tai: Gặp trong nhiễm adenovirus và chlamydia.
Mủ
Chảy mủ mắt nhiều: Dịch mủ màu vàng kem tràn ra từ khe mi mắt.
Sưng mí mắt, phù kết mạc: Phản ánh tình trạng viêm nặng.
Nguy cơ thủng giác mạc: Đặc trưng của viêm kết mạc do lậu cầu.
Các dấu hiệu quan trọng khác:
Viêm kết mạc liên quan đến COVID-19 có biểu hiện phản ứng nang, phù kết mạc và tiết dịch huyết thanh3). Cũng có báo cáo về viêm màng giả và xuất huyết dưới kết mạc3).
Tính chất của ghèn mắt giúp ích cho việc ước đoán nguyên nhân. Ghèn mủ màu vàng kem số lượng lớn gợi ý lậu cầu, ghèn mủ huyết thanh màu vàng trắng gợi ý phế cầu hoặc Haemophilus influenzae, ghèn huyết thanh dạng sợi gợi ý adenovirus. Tuy nhiên, cần xét nghiệm vi sinh để chẩn đoán xác định.
Viêm kết mạc do vi khuẩn có xu hướng tác nhân gây bệnh khác nhau tùy theo nhóm tuổi mắc bệnh.
| Nhóm tuổi | Tác nhân gây bệnh chính |
|---|---|
| Trẻ sơ sinh | Lậu cầu・Chlamydia・Virus herpes simplex |
| Trẻ sơ sinh và trẻ nhỏ | Haemophilus influenzae・Phế cầu khuẩn・Moraxella |
| Người lớn | Tụ cầu khuẩn (Staphylococcus) |
| Người cao tuổi | Tụ cầu khuẩn・Phế cầu khuẩn・Corynebacterium |
Trong những năm gần đây, các chủng vi khuẩn kháng thuốc như tụ cầu vàng kháng methicillin (MRSA), phế cầu kháng penicillin (PRSP) và Haemophilus influenzae kháng thuốc (BLNAR) có xu hướng gia tăng, dẫn đến một số trường hợp viêm kết mạc trở nên khó điều trị.
Lậu cầu là vi khuẩn duy nhất có thể xâm nhập vào biểu mô giác mạc khỏe mạnh và khi tình trạng viêm lan đến giác mạc có thể dẫn đến thủng giác mạc. Ở người lớn, bệnh khởi phát như một bệnh lây truyền qua đường tình dục. Tại Nhật Bản, tỷ lệ lậu cầu kháng fluoroquinolone được báo cáo là vượt quá 80%2).
Ba nhóm virus điển hình gây viêm kết mạc như sau.
Viêm kết mạc do Chlamydia trachomatis được chia thành hai dạng chính: mắt hột (trachoma) và viêm kết mạc thể vùi. Dạng hiện thấy ở Nhật Bản là viêm kết mạc thể vùi, một trong những bệnh nhiễm trùng kết mạc liên quan đến lây truyền qua đường tình dục. Nên nghi ngờ nhiễm Chlamydia khi có viêm kết mạc dạng nang kéo dài không đáp ứng với kháng sinh (nang trở nên lớn). Chlamydia chỉ có thể nhân lên trong tế bào và cần điều trị kéo dài.
Đây là phản ứng dị ứng type I với các tác nhân gây dị ứng tạm thời (như phấn hoa) hoặc các tác nhân gây dị ứng dai dẳng (như mạt bụi nhà). Tiền sử hiện tại hoặc trước đây mắc các bệnh cơ địa (chàm, hen suyễn, mề đay, viêm mũi) là yếu tố nguy cơ. Bệnh thường gặp hơn vào mùa xuân đến mùa hè.
Viêm kết mạc sơ sinh chủ yếu do nhiễm trùng đường sinh dục (lây truyền dọc). Có đặc điểm về vi sinh vật gây bệnh và thời gian khởi phát. Lậu cầu khởi phát 1–3 ngày sau sinh, Chlamydia 3–10 ngày, Moraxella từ 7–10 ngày trở đi. Viêm kết mạc do lậu cầu có nguy cơ cao thủng giác mạc.
Tại Nhật Bản, việc dự phòng mắt cho trẻ sơ sinh bằng nhỏ fluoroquinolone được thực hiện, nhưng đã có báo cáo về nhiễm trùng đột phá do lậu cầu kháng fluoroquinolone2).
Xung huyết kết mạc có thể xuất hiện như một triệu chứng cục bộ của bệnh nhiễm trùng toàn thân. Gặp trong sởi, rubella, bệnh Kawasaki, sốt xuất huyết dengue, và không cần điều trị bằng nhỏ mắt. Trong bệnh Kawasaki, viêm kết mạc không mủ hai bên (kiểu tránh rìa giác mạc) là một trong các tiêu chuẩn chẩn đoán7).
Viêm kết mạc là triệu chứng mắt phổ biến nhất của COVID-196). Thụ thể ACE-2 của SARS-CoV-2 biểu hiện trên giác mạc và kết mạc, khiến bề mặt mắt có thể trở thành mục tiêu nhiễm trùng3). Cũng có báo cáo về trường hợp viêm kết mạc xuất hiện là triệu chứng duy nhất của COVID-193).
Đeo kính áp tròng là nguyên nhân gây viêm kết mạc nhú khổng lồ (CL-GPC). Kính áp tròng tiếp xúc thường xuyên với kết mạc mi trên, gây kích ứng, dẫn đến viêm và hình thành nhú khổng lồ. Ngoài ra, nhiễm bẩn kính áp tròng hoặc dung dịch bảo quản làm tăng nguy cơ viêm kết mạc nhiễm trùng, do đó việc chăm sóc kính áp tròng đúng cách rất quan trọng.
Chẩn đoán viêm kết mạc dựa trên triệu chứng lâm sàng và xét nghiệm vi sinh.
Xét nghiệm vi sinh để phát hiện vi sinh vật gây bệnh là chìa khóa chẩn đoán8).
Chlamydia được chẩn đoán bằng phương pháp kháng thể huỳnh quang hoặc PCR trên chất nạo kết mạc. Nếu đã được chẩn đoán nhiễm Chlamydia ở chuyên khoa khác thì không cần xét nghiệm lại ở khoa mắt. Đối với Herpes simplex virus, phương pháp kháng thể huỳnh quang và PCR rất hữu ích, nhưng do virus có thể bài tiết không triệu chứng trong nước mắt, kết quả dương tính có thể không phản ánh bệnh lý thực sự.
Các dấu hiệu lâm sàng sau đây hữu ích trong chẩn đoán phân biệt viêm kết mạc nhiễm trùng.
| Nguyên nhân | Dấu hiệu kết mạc | Thời gian ủ bệnh | Hạch trước tai |
|---|---|---|---|
| Adenovirus (EKC) | Viêm nang cấp tính (nặng) | Khoảng 7 ngày | Có |
| Adenovirus (PCF) | Viêm nang cấp tính (nhẹ) | Khoảng 7 ngày | Có |
| Enterovirus (AHC) | Xuất huyết cấp tính | Nửa ngày đến 1 ngày | Có |
| Vi khuẩn | Viêm chảy màng | Không xác định | Không |
| Chlamydia | Viêm nang bán cấp | Không xác định | Có |
Điều trị viêm kết mạc được lựa chọn tùy theo nguyên nhân. Nguyên tắc cơ bản là quyết định phương pháp điều trị dựa trên chẩn đoán chính xác.
Điều trị ban đầu là liệu pháp kinh nghiệm, và thay đổi thuốc dựa trên kết quả nuôi cấy.
Thuốc nhỏ mắt kháng khuẩn thường có hiệu quả trong vòng vài ngày và bệnh lành sau khoảng 1 tuần. Nếu kéo dài, cần xem xét khả năng vi khuẩn kháng thuốc, nhiễm Chlamydia, viêm kết mạc dị ứng hoặc viêm ống lệ.
Nhẹ đến trung bình
Thuốc nhỏ mắt kháng histamin: Olopatadine (Patanol®), epinastine (Alesion®), levocabastine (Livostin®), v.v.
Thuốc ổn định tế bào mast: Natri cromoglicat (Intal®), v.v. Sử dụng dự phòng trước mùa phấn hoa có hiệu quả.
Nặng
Nhỏ mắt steroid: Dùng liều thấp trong thời gian ngắn. Chú ý nguy cơ tăng nhãn áp/glôcôm.
Nhỏ mắt cyclosporine: Dùng trong các trường hợp nặng như viêm kết mạc mùa xuân.
Điều trị bệnh nguyên phát là cơ bản. Viêm kết mạc được điều trị bằng nhỏ mắt steroid (dexamethasone 4–6 lần/ngày hoặc fluorometholone 3 lần/ngày). Giả mạc được loại bỏ cẩn thận bằng nhíp nếu gây tổn thương biểu mô giác mạc. Cần chú ý giảm thiểu tổn thương và chảy máu kết mạc. Trong viêm kết mạc ligneous, nếu có liên quan đến acid tranexamic, ngừng thuốc sẽ cải thiện tình trạng5).
Không có thuốc kháng virus nào hiệu quả với adenovirus. Đôi khi dùng kháng sinh nhỏ mắt để dự phòng bội nhiễm, nhưng không khuyến cáo sử dụng thường quy. Phần lớn tự khỏi trong 1–2 tuần. Nếu xuất hiện MSI (thâm nhiễm dưới biểu mô giác mạc đa ổ), nhỏ mắt steroid có hiệu quả.
Kết mạc là màng nhầy mỏng, giàu mạch máu, gồm biểu mô lát tầng không sừng hóa, bao phủ mặt trong mi mắt và phần trước củng mạc. Nhầy (MUC-5AC) do tế bào đài kết mạc tiết ra góp phần ổn định màng nước mắt. Lớp đệm có các tuyến lệ phụ (tuyến Krause, tuyến Wolfring) nằm rải rác, tiết nước mắt.
Phản ứng dị ứng type I là cơ chế cơ bản. Khi dị nguyên bắc cầu với thụ thể IgE trên bề mặt, tế bào mast tại kết mạc được hoạt hóa, giải phóng histamin, leukotrien, prostaglandin và cytokine. Các chất này làm tăng tính thấm thành mạch, gây phù nề và thâm nhiễm bạch cầu ái toan, bạch cầu trung tính.
Giả mạc là một màng gồm fibrin, bạch cầu trung tính và dịch rỉ viêm, hình thành trên bề mặt kết mạc do viêm nặng. Viêm kết mạc ligneous là do thiếu hụt plasminogen type I gây ra bởi đột biến gen lặn trên gen PLG 5). Plasminogen là tiền chất của plasmin, enzyme chính phân giải fibrin; khi thiếu hụt, việc loại bỏ fibrin khỏi bề mặt niêm mạc bị suy giảm, dẫn đến hình thành giả mạc dày có tính chất như gỗ (woody) 5).
SARS-CoV-2 sử dụng thụ thể ACE-2 để xâm nhập vào tế bào chủ. Thụ thể ACE-2 cũng được biểu hiện trên giác mạc và kết mạc 3), do đó bề mặt nhãn cầu có thể là đích tấn công của nhiễm trùng. Người ta cũng chỉ ra rằng virus có thể được bài tiết qua đường hô hấp thông qua ống lệ mũi 3). Tần suất viêm kết mạc cao trong COVID-19 nặng có thể phản ánh sự lan rộng của cơn bão cytokine toàn thân đến bề mặt nhãn cầu 4).
Trong thử nghiệm giai đoạn 3 INVIGORATE (thiết kế chéo, bốn mù giả) trên bệnh nhân viêm kết mạc dị ứng theo mùa, thuốc nhỏ mắt reproxalap 0,25% đã cải thiện đáng kể điểm ngứa (chênh lệch trung bình -0,50; p < 0,001) và điểm xung huyết kết mạc (chênh lệch trung bình -0,14; p < 0,001) so với nhóm dùng vehicle1). Reproxalap là thuốc có cơ chế tác dụng mới, hoạt động bằng cách bắt giữ các loại aldehyde phản ứng (RASP) về mặt hóa học, qua đó điều hòa gián tiếp thượng nguồn của các dòng thác viêm như NF-κB và inflammasome1). Vì 45% báo cáo tác dụng ngoại ý gửi đến FDA đối với thuốc kháng histamin hiện có là “thất bại điều trị”, reproxalap được kỳ vọng là một lựa chọn điều trị mới1).
Viêm kết mạc do lậu cầu ở trẻ sơ sinh do Neisseria gonorrhoeae kháng fluoroquinolone (MIC levofloxacin 12 μg/mL) đã được báo cáo từ Nhật Bản2). Bệnh khởi phát mặc dù đã được nhỏ levofloxacin dự phòng và được chữa khỏi bằng cefotaxim tiêm tĩnh mạch và azithromycin uống2). Phân tích toàn bộ hệ gen đã xác nhận các đột biến sai nghĩa trên gen gyrA và parC2). Mặc dù một số nước châu Âu đã ngừng dự phòng mắt thường quy cho trẻ sơ sinh nhưng không ghi nhận sự gia tăng viêm kết mạc do lậu2), và các chuyên gia khuyến cáo tăng cường tầm soát mẹ và tái cấu trúc chiến lược dự phòng.
Trong một phân tích gộp trên 11 nghiên cứu với 2.308 bệnh nhân, tỷ lệ viêm kết mạc ở bệnh nhân COVID-19 mức độ nặng cao hơn đáng kể (OR 2,4; KTC 95% 1,4–4,0; p = 0,002)4). Mối liên quan này được xác nhận ở cả người châu Á (OR 2,5) và khu vực Địa Trung Hải châu Âu (OR 2,3)4). Cần có thêm các nghiên cứu tiến cứu để xác định liệu viêm kết mạc có thể là dấu hiệu đánh giá mức độ nặng của COVID-19 hay không.
Báo cáo cho thấy ở bệnh nhân viêm kết mạc dạng keo muộn có kèm não úng thủy bẩm sinh, việc kết hợp nhỏ mắt tacrolimus 0,01%, huyết thanh tự thân 20%, huyết tương tươi đông lạnh (FFP) nhỏ mắt và phẫu thuật cắt bỏ đã giúp triệu chứng biến mất tạm thời5). Nhỏ mắt và tiêm tĩnh mạch plasminogen hiện có sẵn ở một số khu vực và được xem là lựa chọn điều trị đầy hứa hẹn trong tương lai5).