카타르성

결막염
한눈에 보는 핵심 포인트
섹션 제목: “한눈에 보는 핵심 포인트”1. 결막염이란
섹션 제목: “1. 결막염이란”결막염(conjunctivitis)은 결막 염증의 총칭이다. 결막 혈관 확장으로 인한 충혈과 부종을 특징으로 하며, 일반적으로 눈 분비물을 동반한다. 유병률은 원인, 연령, 계절에 따라 다르다.
결막염은 크게 감염성과 비감염성으로 분류된다.
- 감염성: 바이러스, 세균, 클라미디아가 대표적인 병원체이다. 성인 감염성 결막염의 약 80%는 바이러스성이며, 세균성이 그 다음으로 많다. 소아에서는 세균성과 바이러스성이 거의 동일한 비율로 발생한다.
- 비감염성: 알레르기 결막염이 가장 흔하며, 인구의 15~40%가 이환된다. 약물 독성이나 전신 질환(사르코이드증 등)에 속발하는 경우도 있다.
감염성 결막염 중 유행성 각결막염(EKC), 인두결막열(PCF), 급성출혈성결막염(AHC)은 후생노동성의 감염증 서베일런스를 통해 발생 상황이 모니터링되고 있다.
최근 COVID-19의 안구 증상으로 결막염이 주목받고 있다. 입원 환자에서 결막염의 전체 발생률은 약 5.9%이며, 중증 사례에서는 12.7%로 상승한다4).
감염성 결막염(바이러스성, 세균성)은 접촉 감염을 통해 타인에게 전파된다. 특히 아데노바이러스는 전파 위험이 10~50%로 높다. 반면 알레르기 결막염은 비감염성으로 전염되지 않는다. 자세한 내용은 「원인 및 위험 요인」을 참조.
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”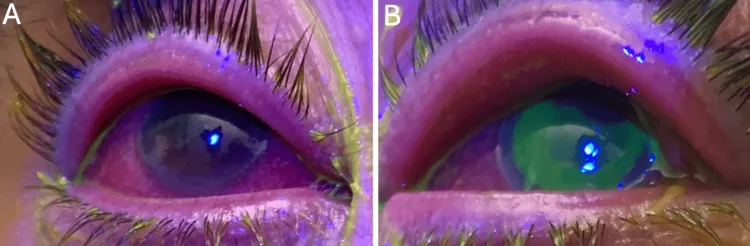
자각 증상
섹션 제목: “자각 증상”결막염에 공통적인 주요 자각 증상은 다음과 같다.
- 이물감:각막 상피 장애나 결막 유두의 기계적 자극으로 인해 발생한다. 감염성·비감염성 모두에서 나타난다.
- 충혈:결막 혈관의 확장에 의한다. 가장 빈도가 높은 소견이다.
- 안분비물(눈곱):원인에 따라 성상이 다르다(후술).
- 눈물 흘림:반사적 눈물 분비의 항진에 의한다. 상피 장애에 수반되는 통증과도 관련된다.
- 소양감(가려움증):알레르기성 결막 질환(ACD)에서 가장 특징적인 증상이다. 비만 세포에서 유리된 히스타민이 삼차신경 C섬유를 자극하여 발생한다.
안분비물의 성상은 원인 추정의 중요한 단서가 된다.
| 병인 | 안분비물의 성상 |
|---|---|
| 임균 | 다량, 황색, 순농성 |
| 폐렴구균, 헤모필루스 인플루엔자 | 다량, 황백색, 장액농성 |
| 포도상구균 | 다량, 회백색 |
| 아데노바이러스 | 다량, 장액섬유소성 |
| 알레르기 | 중량, 섬유소성 |
임상 소견
섹션 제목: “임상 소견”결막염의 임상 소견은 원인과 병태에 따라 다양하다.
여포성
결막여포:B세포 위주의 림프여포. 하안검 원개부에 호발.
장액성안분비물:바이러스성의 특징.
이전림프절종창:아데노바이러스 및 클라미디아 감염에서 관찰됨.
화농성
대량농성안분비물:검열에서 넘쳐흐르는 노란 크림상의 안분비물.
안검종창 및 결막부종:심한 염증을 반영.
각막천공의 위험:임균성결막염에 특이적.
기타 중요한 소견:
- 결막 유두:다양한 만성 염증으로 인해 발생한다. 직경 1mm 이상을 거대 유두라고 하며, 춘기 각결막염과 콘택트렌즈 관련 거대 유두 결막염에서 전형적으로 나타난다. 세극등 현미경에서 유두는 중앙에서 혈관이 퍼져나가고, 여포는 주변에 혈관이 관찰되는 점으로 감별한다.
- 결막 출혈:엔테로바이러스 결막염에서 출혈반으로 특징적이다. ACD에서는 거의 나타나지 않는다.
- 결막 부종(chemosis):혈장 성분의 누출로 인해 발생한다. ACD에 많지만 급성 감염에서도 발생한다.
- 위막:심한 염증으로 피브린과 호중구가 막처럼 응고된 것이다. 아데노바이러스 결막염(특히 영유아)에서 많다. 영유아는 상피 구조가 미성숙하여 감염된 상피 전체가 탈락되고 박리해도 출혈이 적다. 성인에서는 박리하면 출혈한다.
- 결막 반흔화:염증 후유증으로 비가역적으로 발생한다. 중증 사례에서는 안구 유착에 이른다.
- 다발성 각막 상피하 침윤(MSI):EKC 발병 5~10일 후 각막 표층에 나타나는 점상 침윤. EKC의 특징적인 소견이다.
- 결막 충혈과 모양체 충혈의 감별:결막 충혈은 원개부에서 가장 강하고 윤부에 가까울수록 약해지며, 표층에서 선홍색이다. 모양체 충혈은 윤부에서 가장 강하고 심층에서 자홍색을 띤다.
COVID-19 관련 결막염에서는 여포 반응, 결막 부종, 장액성 분비물이 나타난다3). 위막성 염증이나 결막하 출혈의 보고도 있다3).
안구 분비물의 성상은 원인 추정에 도움이 된다. 노란색 크림 모양의 대량 화농성 안구 분비물은 임균, 황백색의 장액 화농성 안구 분비물은 폐렴구균이나 인플루엔자균, 장액 섬유소성 안구 분비물은 아데노바이러스를 시사한다. 단, 확진에는 미생물학적 검사가 필요하다.
3. 원인과 위험 요인
섹션 제목: “3. 원인과 위험 요인”세균성 결막염의 원인균
섹션 제목: “세균성 결막염의 원인균”세균성 결막염은 발병하는 연령층에 따라 원인균의 경향이 다릅니다.
| 연령층 | 주요 원인균 |
|---|---|
| 신생아 | 임균·클라미디아·단순포진바이러스 |
| 영유아 | 헤모필루스 인플루엔자·폐렴구균·모락셀라균 |
| 성인 | 포도상구균속 |
| 노인 | 포도상구균, 폐렴구균, 코리네박테리움속 |
최근 메티실린 내성 황색포도상구균(MRSA), 페니실린 내성 폐렴구균(PRSP), 약제 내성 인플루엔자균(BLNAR) 등의 내성균이 증가 추세에 있으며, 결막염이 난치성으로 되는 예도 있다.
임균은 건강한 각막 상피에 감염되는 유일한 균이며, 각막에 염증이 미치면 천공에 이르기도 한다. 성인에서는 성매개 감염증으로 발병한다. 일본에서는 플루오로퀴놀론 내성 임균의 비율이 80%를 초과하는 것으로 보고되었다2).
바이러스성 결막염의 원인
섹션 제목: “바이러스성 결막염의 원인”결막염을 일으키는 대표적인 바이러스는 다음 3군이다.
- 아데노바이러스: 결막염을 일으키는 바이러스의 65~90%를 차지한다. 유행성 각결막염(EKC)과 인두결막열(PCF)의 두 가지 임상형이 있다. EKC의 주요 원인 바이러스는 신종 D종의 54형, 56형, 64형 등이다. PCF의 원인은 아데노바이러스 3형, 4형, 7형 등이다.
- 엔테로바이러스: 급성 출혈성 결막염(AHC)의 원인. 엔테로바이러스 70형(EV70)과 콕사키바이러스 A24 변이주(CA24v)가 있다. 잠복기는 반일~1일로 짧다. 약 1주일 후 후유증 없이 치유된다.
- 헤르페스바이러스: 단순포진바이러스(HSV)가 급성 결막염 전체의 1.3~4.8%를 차지한다. 보통 단안성이다. 눈꺼풀 주변의 수포와 각막염 유무가 감별에 중요하다.
클라미디아 결막염
섹션 제목: “클라미디아 결막염”클라미디아 트라코마티스 감염에 의한 결막염은 트라코마와 봉입체 결막염으로 크게 나뉜다. 현재 일본에서 볼 수 있는 것은 봉입체 결막염이며, 성매개 감염 관련 결막 감염증의 하나이다. 항생제가 듣지 않고 장기화되는 여포성 결막염(여포가 거대해짐)에서는 클라미디아 감염을 의심한다. 클라미디아는 세포 내에서만 증식할 수 있는 성질이 있어 치료는 장기간이 필요하다.
알레르기 결막염
섹션 제목: “알레르기 결막염”일시적 알레르겐(꽃가루 등) 또는 지속적 알레르겐(집먼지진드기 등)에 대한 I형 알레르기 반응이다. 현재 또는 과거의 아토피성 질환(습진, 천식, 두드러기, 비염) 병력이 위험 인자가 된다. 봄에서 여름에 걸쳐 더 많이 나타난다.
신생아 결막염
섹션 제목: “신생아 결막염”신생아 결막염은 산도 감염(수직 감염)이 주체이다. 원인 미생물과 발현까지의 기간에 특징이 있다. 임균은 출생 후 13일, 클라미디아는 310일, 모락셀라는 7~10일 이후에 발병한다. 임균 결막염은 각막 천공의 위험이 높다.
일본에서는 플루오로퀴놀론 점안액에 의한 신생아 안 예방이 이루어지고 있지만, 플루오로퀴놀론 내성 임균에 의한 돌파 감염이 보고되고 있다2).
전신 질환에 동반된 결막염
섹션 제목: “전신 질환에 동반된 결막염”전신 감염증의 부분 증상으로 결막 충혈이 발생할 수 있다. 홍역, 풍진, 가와사키병, 뎅기열 등에서 나타나며, 이들에는 점안 치료가 필요하지 않다. 가와사키병에서는 양측성 비화농성 결막염(윤부를 피하는 패턴)이 진단 기준 중 하나이다7).
COVID-19의 안구 증상 중 결막염이 가장 흔합니다6). SARS-CoV-2의 ACE-2 수용체가 각막과 결막에 발현되어 있어, 안구 표면이 감염 표적이 될 수 있습니다3). 결막염이 COVID-19의 유일한 증상으로 나타나는 사례도 보고되었습니다3).
콘택트렌즈 착용은 거대유두결막염(CL-GPC)의 원인이 됩니다. 렌즈가 위눈꺼풀 결막과 지속적으로 접촉하여 자극을 주면 염증과 거대 유두가 발생합니다. 또한, 렌즈나 보존액의 오염은 감염성 결막염의 위험이 되므로 적절한 렌즈 관리가 중요합니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”결막염의 진단은 임상 소견과 미생물학적 검사에 기반합니다.
미생물학적 검사
섹션 제목: “미생물학적 검사”원인 미생물을 검출하는 미생물학적 검사는 진단의 핵심입니다8).
- 도말 검경 : 눈곱이나 결막 긁어냄 검체의 도말 표본을 현미경으로 검사합니다.
- Giemsa 염색 : 다목적 선별 염색법입니다. 간편 신속 염색액인 Diff-Quick®을 사용하면 15초 만에 기존 방법과 거의 동등한 염색상을 얻을 수 있습니다8). 모든 미생물이 청색으로 염색됩니다.
- Gram 염색 : 세균의 양성·음성을 감별합니다. 간편 키트인 페이버 G®를 사용하면 3분 만에 염색이 가능합니다8).
- 세균성 결막염에서는 호중구 우위, 바이러스성에서는 림프구(단핵구) 우위의 침윤이 관찰됩니다.
- 분리 배양 검사: 원인균 동정 및 약제 감수성 검사가 가능합니다. 검체 채취에는 수송 배지의 스왑을 사용하여 신속히 배양에 제출합니다. 냉장 보관이 바람직합니다. 단, 세균성 결막염에서 원인균 검출률은 약 절반에 불과합니다. 배양이 권장되는 경우는 신생아, 재발례, 치료 저항례, 임균 의심례입니다.
신속 진단 키트
섹션 제목: “신속 진단 키트”- 아데노바이러스 항원 검출 키트: 면역크로마토그래피법(Adenocheck®, Cypria® Adeno Eye)에 의한 신속 진단입니다. 민감도는 약 80%이며 위음성에 주의가 필요합니다. 눈물을 검체로 하는 저침습 키트도 이용 가능합니다.
- Allerwatch® 눈물 IgE: 눈물 총 IgE 값을 면역크로마토법으로 측정합니다. 특이도는 거의 100%입니다. 민감도는 알레르기성 결막염에서 약 60%, 봄철 카타르에서 약 90%로 중증도에 따라 다릅니다.
- 호산구 염색(Eosinostain® 등): 결막 분비물에서 호산구가 증명되면 ACD로 진단 가능합니다.
클라미디아·헤르페스바이러스 검사
섹션 제목: “클라미디아·헤르페스바이러스 검사”클라미디아는 결막 소파물의 형광항체법 또는 PCR로 진단합니다. 타과에서 클라미디아 감염 진단이 확정되었다면 다시 안과에서 검사할 필요는 없습니다. 단순포진바이러스는 형광항체법이나 PCR이 유용하나, 눈물 속으로의 무증상 배출이 있으므로 양성이어도 병원성을 반영하지 않는 경우가 있습니다.
감별 진단
섹션 제목: “감별 진단”감염성 결막염의 감별에는 다음 임상 소견이 참고가 됩니다.
| 원인 | 결막 소견 | 잠복기 | 귀전림프절 |
|---|---|---|---|
| 아데노바이러스(EKC) | 급성 여포성(중증) | 약 7일 | 있음 |
| 아데노바이러스(PCF) | 급성 여포성(경증) | 약 7일 | 있음 |
| 엔테로바이러스(AHC) | 급성 출혈성 | 반일~1일 | 있음 |
| 세균성 | 카타르성 | 불확실 | 없음 |
| 클라미디아 | 아급성 여포성 | 불확실 | 있음 |
5. 표준적 치료법
섹션 제목: “5. 표준적 치료법”결막염의 치료는 원인에 따라 선택합니다. 올바른 진단에 기초하여 치료법을 결정하는 것이 기본입니다.
세균성 결막염의 치료
섹션 제목: “세균성 결막염의 치료”초기 치료로 경험적 치료(엠피릭 세라피)를 시행하고, 배양 결과에 따라 약제를 변경합니다.
- 성인: 포도상구균을 염두에 두고 플루오로퀴놀론계(레보플록사신, 가티플록사신, 목시플록사신 등) 또는 세펨계 항균 점안액을 선택합니다. 하루 3~4회 점안.
- 소아: 인플루엔자균, 폐렴구균, 모락셀라균을 고려하여 세펨계, 마크로라이드계를 선택합니다. 플루오로퀴놀론계 중 토수플록사신(오젝스®, 토스플로®)이 소아에서 보험 적용이 가능합니다.
- 신생아: β-락탐계 세프메녹심(베스트론® 점안용 0.5%)이 일차 선택입니다. 하루 5회 점안.
항균 점안액의 효과는 보통 수일 내에 나타나며, 약 1주일 정도면 치유됩니다. 지속되는 경우 내성균, 클라미디아 감염, 알레르기성 결막염, 누소관염의 가능성을 고려합니다.
특수 세균성 결막염
섹션 제목: “특수 세균성 결막염”- 임균성 결막염: 플루오로퀴놀론계에 내성을 보이는 경우가 많습니다. 세펨계를 일차 선택으로 하지만, 다제내성 임균에는 세프트리악손(로세핀®)의 정맥 주입을 병용합니다2).
- MRSA: 오플록사신 점안액(오프살론®), 반코마이신 안연고, 또는 아르베카신® 자가조제 점안액(1앰플을 생리식염수 20mL에 용해)을 사용합니다.
- 모락셀라균 결막염: 대부분의 항균제가 효과를 나타냅니다. 플루오로퀴놀론계 점안액 하루 3회. 안검염·외안각염에는 안연고 하루 2회.
클라미디아 결막염의 치료
섹션 제목: “클라미디아 결막염의 치료”- 신생아: 오플록사신(Tarivid®) 안연고 0.3%를 1일 5회, 약 8주간 투여한다. 중증이거나 전신 증상을 동반하는 경우 아지스로마이신(Zithromac® 소아용 세립 10%) 10mg/kg 1일 1회, 3일간 병용한다.
- 성인: 장기간의 국소 치료에 더하여 아지스로마이신 또는 독시사이클린을 경구 투여한다.
바이러스성 결막염의 치료
섹션 제목: “바이러스성 결막염의 치료”- 아데노바이러스: 현재 유효한 항바이러스제는 없다. 이차 감염 예방을 위한 항균 점안액과 비스테로이드성 항염 점안액을 사용한다. MSI에는 스테로이드 점안액이 효과적이다. 감염 예방 조치(손 씻기, 기구 소독, 진료실 청소)가 가장 중요하다.
- 헤르페스성 결막염: 아시클로버(Zovirax®) 안연고를 1일 5회 사용한다. 대상포진의 경우 항헤르페스바이러스제 전신 투여가 이루어지므로 결막염만 있을 때는 국소 치료가 보통 필요하지 않다.
- 인두결막열: EKC에 준한 대증 요법. 수영장은 1개월간 금지한다.
- 급성 출혈성 결막염: 특이적인 치료법은 없으며, 이차 감염 예방을 위한 항균 점안액에 그친다. 약 1주일 내에 후유증 없이 치유된다.
알레르기성 결막염의 치료
섹션 제목: “알레르기성 결막염의 치료”경증~중등증
항히스타민 점안액: 올로파타딘(Patanol®), 에피나스틴(Alesion®), 레보카바스틴(Livostin®) 등.
비만세포 안정화제: 크로모글리산나트륨(Intal®) 등. 꽃가루 시즌 시작 전부터 예방 투여가 효과적이다.
중증
위막성 결막염의 치료
섹션 제목: “위막성 결막염의 치료”원질환의 치료가 기본이다. 결막 염증에는 스테로이드 점안액(덱사메타손 1일 4~6회 또는 플루오로메톨론 1일 3회)을 사용한다. 위막은 각막 상피 장애를 초래하는 경우 핀셋으로 조심스럽게 제거한다. 결막에 대한 침습과 출혈을 최소화하도록 주의한다. 리그너스 결막염에서는 트라넥삼산이 관련된 경우 중단으로 개선된다5).
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”결막은 눈꺼풀 내면과 전방 공막을 덮는, 비각화 중층 편평 상피로 이루어진 얇고 혈관이 풍부한 점막이다. 결막 배상세포가 분비하는 뮤신(MUC-5AC)은 눈물막 안정에 기여한다. 점막 고유층에는 부누액선(Krause선·Wolfring선)이 산재하여 눈물을 분비한다.
감염성 결막염의 기전
섹션 제목: “감염성 결막염의 기전”- 세균성:결막 상재균총의 비정상적 증식 또는 외부 직접 감염으로 발생한다. 세균은 결막 상피층에서 때로 고유층까지 침윤한다. 임균은 섬모와 외막 단백질을 통해 점막 상피세포에 부착하며, 건강한 각막 상피에도 침투할 수 있다. 세포벽 외막의 지올리고당(LOS)이 내독소로 작용한다.
- 바이러스성(아데노바이러스):전염력이 강하며, 잠복기는 5
12일, 감염 가능 기간은 1014일로 추정된다. 림프구 우위의 염증이 주체이며, 여포 반응이 특징이다. EKC에서는 면역 반응으로 각막 상피하에 MSI가 나타난다. - 클라미디아:기본소체가 숙주 세포 내로 침입하여 망상소체가 되어 증식한다. 다시 기본소체로 변화하여 세포 밖으로 방출된다. 치료 약물은 망상소체에만 효과를 나타내므로 기본소체 소멸에는 장기 치료가 필요하다.
알레르기 결막염의 기전
섹션 제목: “알레르기 결막염의 기전”I형 알레르기 반응이 기본이다. 알레르겐이 표면 IgE 수용체를 가교결합하면 결막의 비만세포가 활성화되어 히스타민, 류코트리엔, 프로스타글란딘, 사이토카인이 방출된다. 이들은 혈관 투과성을 항진시켜 부종과 호산구·호중구의 침윤을 유발한다.
위막성 및 목질성 결막염의 기전
섹션 제목: “위막성 및 목질성 결막염의 기전”위막은 섬유소, 호중구, 삼출물로 구성된 막양 물질로, 심한 염증으로 인해 결막 표면에 형성됩니다. 리그누스 결막염은 PLG 유전자의 열성 돌연변이로 인한 I형 플라스미노겐 결핍증이 원인입니다5). 플라스미노겐은 섬유소 용해의 주요 효소인 플라스민의 전구체이며, 결핍 시 점막 표면의 섬유소 제거가 장애되어 목질(woody)처럼 두꺼운 위막이 형성됩니다5).
COVID-19 관련 결막염의 기전
섹션 제목: “COVID-19 관련 결막염의 기전”SARS-CoV-2는 숙주 세포 침입에 ACE-2 수용체를 이용합니다. ACE-2 수용체는 각막과 결막에도 발현되어 있어3), 안구 표면이 감염 표적이 될 수 있습니다. 비루관을 통해 바이러스가 기도로 배출될 가능성도 지적되고 있습니다3). 중증 COVID-19에서 결막염의 높은 빈도는 전신적 사이토카인 폭풍이 안구 표면으로 파급된 것을 반영할 수 있습니다4).
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”Reproxalap(RASP 억제제)
섹션 제목: “Reproxalap(RASP 억제제)”계절성 알레르기 결막염 환자를 대상으로 한 제3상 INVIGORATE 시험(교차, 사중맹검)에서 0.25% reproxalap 점안액이 비히클 대비 소양감 점수(평균 차이 -0.50, p < 0.001) 및 결막 충혈 점수(평균 차이 -0.14, p < 0.001)를 유의하게 개선한 것으로 보고되었다1). Reproxalap은 반응성 알데하이드 종(RASP)을 화학적으로 포획하는 새로운 작용 기전의 약물로, NF-κB 및 인플라마좀 등 염증 캐스케이드의 상위 단계를 간접적으로 조절한다1). 기존 항히스타민제에 대한 FDA 이상반응 보고의 45%가 「치료 실패」라는 점에서 새로운 치료 옵션으로 기대된다1).
플루오로퀴놀론 내성 임균에 대한 대응
섹션 제목: “플루오로퀴놀론 내성 임균에 대한 대응”플루오로퀴놀론 내성 Neisseria gonorrhoeae(레보플록사신 MIC 12 μg/mL)에 의한 신생아 임균 결막염이 일본에서 보고되었다2). 레보플록사신 점안에 의한 예방 투여에도 불구하고 발병하였으며, 세포탁심 정맥 주사와 아지스로마이신 경구 복용으로 치유되었다2). 전장 유전체 분석에서는 gyrA 및 parC 유전자의 미스센스 돌연변이가 확인되었다2). 유럽 일부 국가에서는 일상적인 신생아 안과 예방을 중단해도 임균 결막염 증가가 보고되지 않았으며2), 산모 선별검사 강화와 예방 전략 재구축이 제안되고 있다.
COVID-19와 결막염의 연관성
섹션 제목: “COVID-19와 결막염의 연관성”11개 연구, 2308예를 대상으로 한 메타분석에서 중증 COVID-19 환자의 결막염 발생률이 유의하게 높은 것으로 나타났다(OR 2.4, 95%CI 1.4–4.0, p = 0.002)4). 이 연관성은 아시아인(OR 2.5)과 유럽 지중해 지역(OR 2.3)모두에서 확인되었다4). 결막염이 COVID-19 중증도 마커가 될 수 있는지에 대한 추가 전향적 연구가 필요하다.
리그누스 결막염의 치료 개발
섹션 제목: “리그누스 결막염의 치료 개발”선천성 수두증을 동반한 환자의 지발성 리그누스 결막염에 대해 타크로리무스 0.01% 점안액, 자가혈청 20%, 신선동결혈장(FFP)점안 및 외과적 절제 병용으로 일시적으로 증상이 소실된 보고가 있다5). 플라스미노겐 점안 및 정맥 주사가 일부 지역에서 이용 가능하며, 향후 유망한 치료 옵션으로 간주되고 있다5).
8. 참고문헌
섹션 제목: “8. 참고문헌”- Starr CE, Nichols KK, Lang JR, Brady TC. The Phase 3 INVIGORATE Trial of Reproxalap in Patients with Seasonal Allergic Conjunctivitis. Clin Ophthalmol. 2023;17:3867-3875.
- Mizushima H, Komori M, Yoshida CA, Miyairi I. Neonatal Gonococcal Conjunctivitis Caused by Fluoroquinolone-Resistant Neisseria gonorrhoeae. Emerg Infect Dis. 2025;31(10):2043-2045.
- Ozturker ZK. Conjunctivitis as sole symptom of COVID-19: A case report and review of literature. Eur J Ophthalmol. 2020.
- Loffredo L, Fallarino A, Paraninfi A, et al. Different rates of conjunctivitis in COVID-19 eastern and western hospitalized patients: a meta-analysis. Intern Emerg Med. 2022;17:925-928.
- Ghassemi H, Atighehchian M, Asadi Amoli F. Delayed-onset ligneous conjunctivitis as a rare association with congenital hydrocephalous: a case report and review of the literature. Digit J Ophthalmol. 2022;28.
- Zou H, Zhang K, Chen X, Sha S. Vogt-Koyanagi-Harada disease after SARS-CoV-2 infection: Case report and literature review. Immun Inflamm Dis. 2024;12:e1250.
- Wang W, Wang H, Wang H, Cheng J. Kawasaki disease with shock as the primary manifestation: How to distinguish from toxic shock syndrome? Medicine. 2024;103(31):e39199.
- 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会.
