نوع اپیتلیال (Epithelial type)
کراتیت دندریتیک (شاخهشکل): ضایعه اپیتلیال منشعب مشخص با برآمدگیهای انتهایی
کراتیت جغرافیایی: وضعیتی که در آن نقص اپیتلیال به دلیل طولانیشدن کراتیت دندریتیک گسترش یافته است

کراتیت هرپس سیمپلکس یک التهاب قرنیه است که در اثر عفونت با ویروس هرپس سیمپلکس (HSV) ایجاد میشود. در اکثر موارد، ویروس عامل از نوع ۱ (HSV-1) است و موارد ناشی از نوع ۲ (HSV-2) بسیار نادر هستند. HSV متعلق به خانواده Herpesviridae، زیرخانواده Alphaherpesvirinae، یک ویروس نوروتروپیک است که بهصورت نهفته در گانگلیون سهقلو و سایر گانگلیونها باقی میماند و تا پایان عمر در بدن پایدار میماند.
عفونت اولیه بهندرت منجر به کراتیت میشود. معمولاً HSV نهفته در گانگلیون سهقلو با عواملی مانند تب، سرماخوردگی، استرس یا قرار گرفتن در معرض اشعه فرابنفش فعالسازی مجدد میشود و از طریق عصب سهقلو به قرنیه میرسد و ضایعات مختلفی ایجاد میکند. مهمترین ویژگی آن سیر عودکننده است؛ صرفنظر از نوع بیماری، گرفتن شرح حال دقیق نقطه شروع تشخیص و تعیین رویکرد درمانی است.
بر اساس برآوردهای جمعیتی سال ۲۰۱۶، بروز کلی کراتیت HSV، ۲۴.۰ مورد در هر ۱۰۰٬۰۰۰ نفر در سال تخمین زده میشود که سالانه حدود ۱.۷ میلیون نفر در جهان را مبتلا میکند2). از این تعداد، نوع اپیتلیال حدود ۱۶.۱ مورد در هر ۱۰۰٬۰۰۰ (حدود ۱.۲ میلیون نفر در سال) و نوع استرومایی حدود ۴.۹ مورد در هر ۱۰۰٬۰۰۰ (حدود ۳۷۰٬۰۰۰ نفر در سال) را تشکیل میدهد2). تخمین زده میشود که سالانه حدود ۲۳۰٬۰۰۰ نفر دچار کاهش بینایی یکطرفه جدید (حدت بینایی کمتر از ۶/۱۲) مرتبط با کراتیت HSV میشوند2).
حدود ۶۷٪ از جمعیت جهان (۴.۸۵ میلیارد نفر) به HSV-۱ آلوده هستند. بهویژه در مناطق خارج از ایالات متحده و اروپا، شیوع HSV-۱ حتی بالاتر است و دسترسی به درمان محدود میباشد، بنابراین بار واقعی بیماری احتمالاً کمتر از مقدار واقعی برآورد شده است2). کراتیت HSV مهمترین علت نابینایی ناشی از قرنیه در کشورهای توسعهیافته است. بهویژه در نوع استرومایی، ۲۴–۴۲٪ موارد به حدت بینایی اصلاحشده کمتر از ۶/۱۲ میرسند و ۱.۵–۳.۰٪ به اختلال شدید بینایی (کمتر از ۶/۶۰) مبتلا میشوند2).
در ژاپن، مراقبت ملی کراتیت عفونی نشان داده است که کراتیت ویروسی در کنار کراتیت باکتریایی، قارچی و آکانتامبا جایگاه مهمی دارد. کراتیت HSV در ژاپن نیز بهعنوان یک بیماری شاخص در نظر گرفته میشود که سیر مزمن و عودکننده دارد و بهطور قابلتوجهی بر پیشآگهی بینایی تأثیر میگذارد1). از نظر توزیع سنی، موارد ابتلا بیشتر از میانسالی به بعد دیده میشود، اما سن اولین بروز از کودکی تا سالمندی طیف وسیعی را شامل میشود. کاهش ایمنی سلولی مرتبط با افزایش سن، عاملی است که میزان بروز موارد جدید را افزایش میدهد6).
طبقهبندی ارائهشده توسط انجمن تحقیقات عفونتهای هرپسی چشمی (اوهاشی یوایچی و همکاران، ۱۹۹۵) در ویرایش سوم راهنمای تشخیص و درمان کراتیت عفونی نیز گنجانده شده است1). این طبقهبندی بر اساس محل و ویژگیهای پاتولوژیک ضایعه است و چارچوب مهمی را تشکیل میدهد که بر استراتژی درمان تأثیر میگذارد.
نوع اپیتلیال (Epithelial type)
کراتیت دندریتیک (شاخهشکل): ضایعه اپیتلیال منشعب مشخص با برآمدگیهای انتهایی
کراتیت جغرافیایی: وضعیتی که در آن نقص اپیتلیال به دلیل طولانیشدن کراتیت دندریتیک گسترش یافته است
نوع استرومایی
کراتیت دیسکی شکل: کدورت و ادم گرد استروما ناشی از واکنش حساسیت تأخیری
کراتیت نکروزان: کدورت غلیظ استروما همراه با تهاجم عروقی، خطر سوراخ شدن
نوع اندوتلیال
اندوتلیت قرنیه: ادم قرنیه و رسوبات پشت قرنیه غالب هستند، کدورت استروما خفیف است
التهاب لیمبوس قرنیه: ادم بادبزنی شکل با قاعده در لیمبوس، همراه با فشار بالای چشم
ضایعات ثانویه
نقص اپیتلیال پایدار: نقص اپیتلیال ثانویه ناشی از تأخیر در ترمیم زخم
زخم نوروتروفیک قرنیه: زخم ناشی از نوروپاتی حسی و اختلال در ترمیم زخم
نوع اپیتلیال ناشی از تکثیر مستقیم ویروس در سلولهای اپیتلیال است، در حالی که نوع استرومایی عمدتاً ناشی از واکنشهای ایمنی و التهابی علیه ویروس میباشد. در نوع اندوتلیال، هنوز به طور کامل مشخص نشده است که عفونت مستقیم غالب است یا واکنش ایمنی. زخم نوروتروفیک قرنیه یک اختلال در ترمیم زخم بدون تکثیر ویروس است و ضایعه اولیه HSV نیست، بلکه یک عارضه ثانویه محسوب میشود. این تفاوتهای پاتولوژیک منجر به تفاوتهای اساسی در استراتژیهای درمانی میشوند.
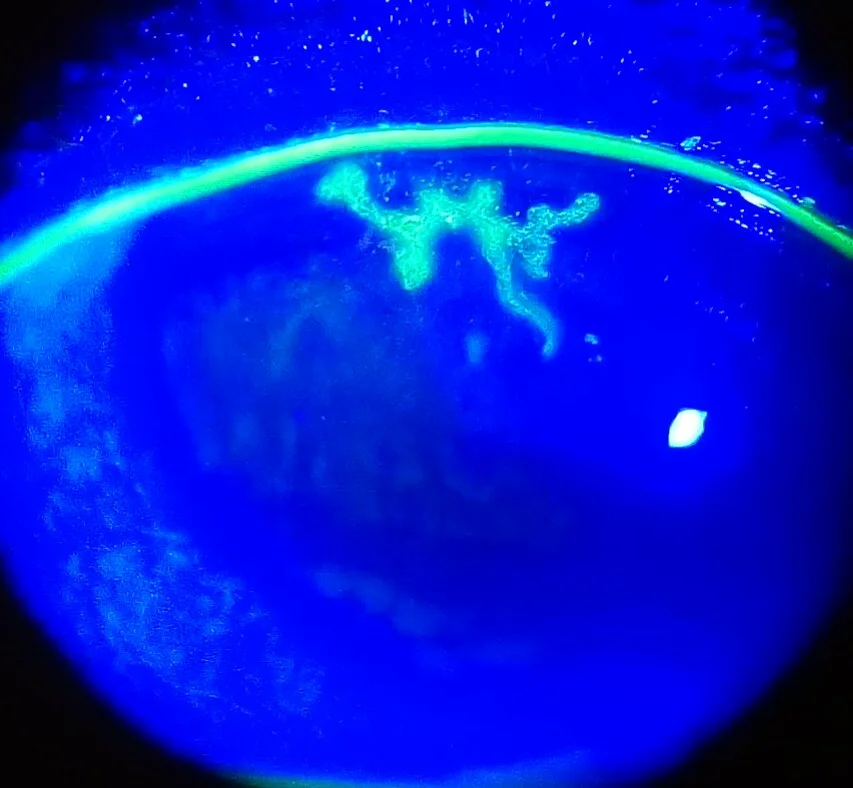
علائم ذهنی کراتیت هرپس سیمپلکس بسته به نوع بیماری به طور قابل توجهی متفاوت است.
کراتیت دندریتیک (شاخهای)، ضایعه شاخص هرپس قرنیه اپیتلیال، چهار ویژگی تشخیصی قطعی دارد1).
در رنگآمیزی فلورسئین، کف زخم مثبت میشود و اپیتلیال متورم حاشیه با رزبنگال رنگ میگیرد. اگر کراتیت دندریتیک تداوم یابد، نقص اپیتلیال گسترش یافته و به شکل کراتیت جغرافیایی (geographic keratitis) درمیآید. در بیماران دچار نقص ایمنی و مصرفکنندگان استروئید شایعتر است. حاشیهنگاری حفظ میشود و وجود دم دندریتیک (dendritic tail) سرنخ تشخیصی محسوب میشود.
هرپس قرنیه معمولاً یکطرفه است، اما فراوانی موارد دوطرفه در مطالعات ۱٫۳ تا ۱۲٪ گزارش شده است6). زمینه آتوپیک، آرتریت روماتوئید (۴۰٪ دوطرفه)، سرکوب ایمنی و سن کودکان (۲۶٪) خطر درگیری دوطرفه را افزایش میدهد6).
کراتیت دیسکیفرم (دیسکی شکل)، مورد کلاسیک هرپس قرنیه استرومایی، با یافتههای زیر مشخص میشود1):
با عودهای مکرر، کدورت نامنظم شده و به لایههای عمیقتر گسترش مییابد. از آنجایی که علاوه بر کدورت، اشکال مختلف دیگری از ضایعه نیز ظاهر میشوند، تشخیص تنها با یافتههای لامپ اسلیت در بسیاری از موارد دشوار است.
کراتیت نکروزان (necrotizing keratitis) یک وضعیت پاتولوژیک است که در آن تکثیر HSV در استرومای قرنیه یا واکنش ایمنی به آنتیژن بیش از حد میشود1). این وضعیت در عودهای مکرر در چشمهایی که از قبل تهاجم عروقی، تشکیل اسکار یا دژنراسیون چربی در استروما دارند، به راحتی ایجاد میشود. با کدورت ضخیم و نامنظم استروما همراه با تهاجم عروقی ظاهر میشود؛ در موارد همراه با نقص اپیتلیال، نازک شدن استروما ممکن است تا سوراخ شدن پیش رود. در سالهای اخیر، موارد شدید به دلیل درمان زودهنگام و مناسب نادر شدهاند.
اندوتلیت (endotheliitis) زمانی تشخیص بالینی داده میشود که ادم اپیتلیال و استرومایی قرنیه و KP مطابق با ناحیه ضایعه وجود داشته باشد، اما کدورت استرومای قرنیه یا سلولهای اتاق قدامی بسیار خفیف باشند1). نوع کلاسیک اندوتلیت ناشی از HSV نوع ادماتوز پارامرکزی است که در آن ادم قرنیه به شکل بادبزنی با قاعده در لیمبوس ایجاد میشود و KP در مرکز آن دیده میشود. ممکن است با افزایش فشار داخل چشم ناشی از ترابکولیت و التهاب لیمبوس همراه باشد.
نوع کراتووئیتی یک فرم شدید با استروماتیت، اندوتلیت و ایریت همزمان است که با پرخونی قابل توجه، ادم قرنیه، چینخوردگی غشای دسمه، KP و سلولهای اتاق قدامی همراه است؛ در موارد شدید، هیپوپیون (چرک در اتاق قدامی) ایجاد میشود.
در موارد عودهای مکرر، کاهش حس قرنیه بارز میشود و صرفنظر از نوع بیماری، یک یافته کمکی مهم برای تشخیص به شمار میرود. از آنجا که تشخیص ویروسشناختی در انواع استرومایی و اندوتلیایی دشوارتر از نوع اپیتلیالی است، آزمایش حس قرنیه اهمیت بیشتری دارد. با استفاده از استزیومتر کوکه-بونه میتوان با تنظیم طول نخ نایلونی، آستانه حسی را به تدریج ارزیابی کرد که برای تأیید تفاوت دو طرفه نیز مفید است. در صورت سابقه قرمزی مکرر یکطرفه و کاهش واضح حس در سمت مبتلا، صرفنظر از نوع بیماری، این یافته دلیل محکمی برای مشکوک شدن به هرپس قرنیه است. در مراحل اولیه عود نوع اپیتلیالی ممکن است کاهش حس واضح نباشد، بنابراین نتیجه منفی آزمایش حسی به تنهایی نمیتواند این بیماری را رد کند.
بر اساس مطالعات، فراوانی کراتیت هرپسی دوطرفه HSV بین ۱٫۳ تا ۱۲٪ گزارش شده است6). در یک مطالعه گذشتهنگر ۳۰ ساله، ۴٪ از تمام بیماران در اولین حمله درگیری دوطرفه داشتند و ۱٪ دیگر در زمان عود دوطرفه شدند6). یک مطالعه بزرگ کرهای ۱۲٪ و یک مطالعه هندی تا ۲۵٪ موارد دوطرفه را گزارش کرده است6). این میزان در بیماران مبتلا به آرتریت روماتوئید (۴۰٪) و در کودکان (۲۶٪) به ویژه بالاست و در استعداد آتوپیک و سرکوب ایمنی نیز دوطرفه شدن شایعتر است، بنابراین توجه ویژه الزامی است6).
کراتیت هرپس سیمپلکس توسط ویروس HSV که یک ویروس DNA دو رشتهای است ایجاد میشود. HSV-1 عمدتاً ناحیه دهانی-صورتی و HSV-2 عمدتاً ناحیه تناسلی را آلوده میکند، اما هر دو میتوانند باعث عفونت چشمی شوند. اکثر موارد هرپس قرنیه ناشی از HSV-1 است.
عفونت اولیه اغلب در دوران کودکی بدون علامت رخ میدهد. ویروس از طریق آکسونهای عصبی حسی به گانگلیون سهقلو میرسد و عفونت نهفته دائمی ایجاد میکند. ویروس نهفته در اثر برخی عوامل محرک دوباره فعال شده، از طریق عصب سهقلو به قرنیه میرسد و التهاب عودکننده ایجاد میکند.
شرایط زیر خطر درگیری دوطرفه را افزایش میدهد6).
بروز کراتیت HSV پس از پیوند قرنیه در یک مطالعه گذشتهنگر چینی (411 مورد) 9.73% گزارش شده است7). 65% موارد در 1 تا 3 ماه اول پس از جراحی رخ داده است و تصور میشود استفاده از استروئیدهای پس از جراحی فعالسازی مجدد ویروس را تسهیل میکند7). فراوانی انواع کراتیت HSV پس از پیوند به تفکیک نوع: نوع اپیتلیال 27.5%، نوع استرومال نکروزان 20%، نوع مختلط 42.5%، نوع اندوتلیال 10% بود7). پیوند قرنیه در چشمهایی با سابقه کراتیت HSV در مقایسه با پیوند برای قوز قرنیه یا دیستروفی اندوتلیال فوکس، خطر رد پیوند و نارسایی پیوند را به طور معنیداری افزایش میدهد7).
راهنمای بالینی درمان کراتیت عفونی، ویرایش سوم1)، بر اساس معیارهای تشخیصی گروه تحقیقات عفونت هرپس چشمی موارد زیر را ارائه میدهد.
با این حال، از آنجایی که جداسازی و کشت ویروس در عمل بالینی روزمره به ندرت انجام میشود، در واقعیت تشخیص با ترکیب یافتههای لامپ اسلیت (بیومیکروسکوپ)، تشخیص کمکی و آزمایشهای ویروسشناسی داده میشود.
در موارد معمول، تنها با یافتههای لامپ اسلیت میتوان تشخیص داد. در نوع اپیتلیال، زخمهای دندریتیک با برآمدگی انتهایی، در نوع استرومایی، کدورتهای سطحی دیسکشکل و حلقه ایمنی، و در اندوتلیت، ادم قرنیه بادبزنیشکل و رسوبات اندوتلیال (KP) به عنوان یافتههای اختصاصی هر نوع مشاهده میشود. رنگآمیزی با فلورسئین و رز بنگال زیر فیلتر وود نیز به کار میرود.
آزمایش حس قرنیه یک آزمایش کمکی مهم برای تشخیص هرپس قرنیه است. دستگاه حسسنجی قرنیه کوشه-بوننه (Cochet-Bonnet) به دلیل سادگی و توانایی ارزیابی مرحلهای میزان کاهش حس توصیه میشود1). در بیماران با عودهای مکرر، کاهش حس قابل توجهی مشاهده میشود، اما باید توجه داشت که این آزمایش اختصاصی نیست و در موارد اولیه یا خفیف لزوماً مفید نمیباشد.
راهنمای بالینی درمان کراتیت عفونی، ویرایش سوم، آزمایشهای زیر را به صورت مشروط توصیه میکند1).
تشخیص افتراقی از کراتیتهای سودودندریتیک و بیماریهایی با تظاهرات مشابه اهمیت دارد.
| تشخیص افتراقی | نکات افتراقی |
|---|---|
| کراتیت هرپس زوستر (VZV) | ضایعات سودودندریتیک: بدون اتساع انتهایی، رنگپذیری ضعیف با فلورسین، علامت هاچینسون، همراه با ضایعات جلدی |
| کراتیت آکانتامبا | درد شدید، نوریت شعاعی قرنیه، سابقه استفاده از لنز تماسی |
| فرسایش مکرر قرنیه | شروع حاد هنگام بیدار شدن از خواب، درد شدید، سابقه تروما |
| کراتوپاتی سمی دارویی | سابقه استفاده از قطره چشمی، کراتوپاتی نقطهای سطحی منتشر |
| اندوتلییت قرنیه CMV | ضایعات سکهای، KP خطی، عدم پاسخ به آسیکلوویر |
| رد پیوند قرنیه | KP محدود به سطح پشتی پیوند، خط Khodadoust، پاسخ خوب به استروئیدها |
تشخیص افتراقی بین اندوتلییت و رد پیوند پس از کراتوپلاستی بسیار مهم است. در اندوتلییت HSV پس از پیوند، KP فراتر از محل اتصال دهنده-گیرنده پراکنده میشوند و با استروئید به تنهایی بهبود نمییابند، بلکه با افزودن داروهای ضدویروس بهبود مییابند7). در رد اندوتلیال، KP عمدتاً محدود به سطح پشتی پیوند باقی میمانند و خط Khodadoust از حاشیه به سمت مرکز پیشروی میکند7).
آزمایش حس قرنیه یک تست کمکی ارزشمند برای تشخیص هرپس قرنیه است1). بهویژه در موارد عود مکرر، کاهش قابل توجه حس قرنیه مشاهده میشود. استزیومتر Cochet-Bonnet ساده و قابل استفاده بوده و امکان درجهبندی شدت را فراهم میکند، بنابراین مفید است. با این حال، از آنجایی که این آزمایش اختصاصی نیست، تشخیص قطعی به تنهایی با آن امکانپذیر نیست. از آنجایی که حساسیت جداسازی ویروس و PCR در انواع استرومایی و اندوتلیال کمتر از نوع اپیتلیالی است، شرح حال (گرفتن سابقه عود) و تأیید کاهش حس قرنیه از نظر تشخیصی اهمیت بیشتری پیدا میکند.
درمان کراتیت هرپس سیمپلکس اساساً بر اساس نوع بیماری متفاوت است. در نوع اپیتلیالی که به دلیل تکثیر مستقیم ویروس ایجاد میشود، داروهای ضدویروس محور اصلی درمان هستند و قطرههای استروئیدی منع مصرف دارند. در انواع استرومایی و اندوتلیالی که پاسخ ایمنی غالب است، اصل درمان بر اساس ترکیب داروهای ضدویروس و قطرههای استروئیدی است.
درمان خط اول پماد چشمی آسیکلوویر (ACV، Zovirax®) 3%، 5 بار در روز است1). به دلیل نیمهعمر کوتاه، رعایت دفعات مصرف اهمیت دارد؛ در دوزهای پایین خطر ظهور سویههای مقاوم وجود دارد. پس از بهبود ضایعات اپیتلیالی، دفعات مصرف به 3 بار در روز کاهش یافته و پس از 1–2 هفته قطع میشود. برای پیشگیری از عفونت مختلط، قطرههای ضدباکتریایی (مانند لووفلوکساسین 0.5% 3 بار در روز) همراه میشوند.
| دارو | مقدار مصرف | ویژگیها |
|---|---|---|
| پماد چشمی ACV 3% (Zovirax®) | 5 بار در روز | خط اول درمان. به دلیل نیمهعمر کوتاه، رعایت تعداد دفعات مصرف مهم است |
| قرص والاسیکلوویر (Valtrex®) 500 میلیگرم | 2 قرص، 2 بار در روز، بعد از غذا | پیشداروی ACV. در صورت بروز عوارض جانبی یا سویههای مقاوم تغییر دهید |
| لووفلوکساسین قطره چشمی 0.5٪ (Cravit®) | 3 بار در روز، قطره چشمی | پیشگیری از عفونت مختلط |
| تریفلوریدین قطره چشمی 1٪ (TFT) | 8 تا 9 بار در روز | موثر بر سویههای مقاوم به ACV. مصرف در ایالات متحده (تأیید نشده در ژاپن) |
مدیریت عوارض جانبی: پماد چشمی ACV ممکن است باعث کراتوپاتی سطحی نقطهای در مرکز تحتانی قرنیه و بلفاروکانژنکتیویت (واکنش به پایه) شود. در موارد خفیف، میتوان با کاهش دوز ادامه داد، اما در موارد شدید به والاسیکلوویر 500 میلیگرم، 2 قرص 2 بار در روز بعد از غذا تغییر دهید. اگر پس از یک هفته مصرف مداوم پماد چشمی ACV اثری مشاهده نشد، باید سویههای مقاوم به ACV یا سایر بیماریهای تظاهرکننده با کراتیت شبهدندریتیک را در نظر گرفت.
تجویز سیستمیک: راهنمای بالینی کراتیت عفونی (ویرایش سوم) تجویز سیستمیک داروهای ضدویروس را در نوع اپیتلیالی بهصورت مشروط توصیه میکند (توصیه ضعیف، سطح شواهد C)1). آسیکلوویر خوراکی ۲۰۰۰ میلیگرم در روز میتواند اثری مشابه پماد چشمی ACV داشته باشد و در موارد سمیت پماد، سویههای مقاوم و تبعیت ضعیف از درمان مفید است. با این حال در ژاپن، ACV خوراکی برای کراتیت HSV تحت پوشش بیمه نیست1).
در نوع اپیتلیالی، قطره چشمی استروئیدی منع مصرف دارد. استروئیدها باعث فعالسازی مجدد ویروس و تشدید بیماری میشوند.
دبریدمان (خراشیدن اپیتلیوم): به منظور کاهش بار ویروسی، ممکن است خراشیدن ضایعات دندریتیک همراه با داروهای ضدویروس انجام شود.
از آنجایی که نوع استرومایی عمدتاً ناشی از پاسخ ایمنی به ویروس است، اصل درمان ترکیب قطره چشمی استروئیدی برای سرکوب پاسخ ایمنی و پماد چشمی ACV میباشد1). اگر تنها از استروئیدها بدون پماد چشمی ACV استفاده شود، وضعیت ابتدا بهبود مییابد اما عود و تشدید به راحتی رخ میدهد و خطر القای نوع اپیتلیالی در طول دوره درمان وجود دارد1).
در مطالعه HEDS (Herpetic Eye Disease Study)-1 در آزمایش SKN (Stromal Keratitis Not on steroids) نشان داده شد که استروئیدهای موضعی (پردنیزولون فسفات با دوز کاهشیابنده) در کراتیت استرومال HSV خطر تداوم و پیشرفت التهاب را در مقایسه با دارونما ۶۸٪ کاهش داده و زمان بهبودی را کوتاهتر میکنند3). میزان شکست درمان در ۶ ماهگی در گروه داروی فعال به طور معنیداری کمتر بود و همچنین بهبود بینایی زودتر حاصل شد3). این شواهد اصلی برای استفاده از قطرههای چشمی استروئیدی در کراتیت استرومال است و در دستورالعمل بالینی کراتیت عفونی ژاپن (ویرایش سوم) نیز به عنوان اساس درمان نوع استرومال پذیرفته شده است1). با این حال، از آنجایی که در طراحی مطالعه HEDS اثر افزودهای برای ACV خوراکی نشان داده نشد، تصمیمگیری در مورد مصرف همزمان داروهای ضدویروسی سیستمیک به صورت موردی انجام میشود.
روش عملی استفاده از قطرههای چشمی استروئیدی:
ترکیب با داروهای ضدویروسی: پماد چشمی ACV ۳٪ ۵ بار در روز همزمان استفاده شود1).
استروئید خوراکی: در صورت التهاب شدید مانند کراتواوئیت یا در صورت وجود نقص اپیتلیال، علاوه بر قطرهها، بتامتازون خوراکی (Rinderon® قرص ۰.۵ میلیگرم ۲ قرص ۱ بار در روز بعد از صبحانه) تجویز میشود.
نمونه نسخه (نوع استرومال شدید):
مثال نسخه (همراه با نقص اپیتلیال):
اندوتلیت مشابه نوع استرومال درمان میشود1). در صورت همراهی با نوع استرومال، درمان بر اساس نوع استرومال انجام میشود. در مورد تجویز ACV به صورت موضعی یا سیستمیک برای اندوتلیت خالص، اتفاق نظر وجود ندارد. اگر ادم قرنیه غیرقابل برگشت شود، پیوند اندوتلیوم قرنیه اندیکاسیون دارد.
برای یوئیت قدامی HSV با رسوبات چربیمانند یک طرفه، التهاب اتاق قدامی و افزایش فشار داخل چشم، ترکیبی از داروهای ضدویروس، قطرههای استروئیدی، مدیریت مردمک و کنترل فشار داخل چشم به کار میرود.
زخم قرنیه تروفیک یک اختلال ترمیم زخم بدون تکثیر ویروس است، بنابراین استراتژی درمانی تفاوت اساسی دارد.
راهنمای بالینی کراتیت عفونی (ویرایش سوم) استفاده سیستمیک از داروهای ضدویروس را برای پیشگیری از عود هرپس قرنیه اپیتلیال بهصورت مشروط توصیه میکند (توصیه ضعیف، شواهد C)1).
در مطالعه HEDS-APT، مصرف ACV 400 mg دو بار در روز به مدت ۱۲ ماه، خطر عود بیماری HSV اپیتلیال و استرومال را تقریباً به نصف کاهش داد (۱۹٪ در گروه دارو در مقابل ۳۲٪ در گروه دارونما)4). درمان طولانیمدت بیش از ۱۲ ماه افزایش بیشتر فاصله بین عودها را نشان داد4). با توجه به احتمال ظهور سویههای مقاوم به ACV، این گزینه برای موارد با عود مکرر یا پرخطر یک انتخاب مؤثر است.
در صورت باقی ماندن کدورت اسکارمانند قرنیه که به درمان دارویی پاسخ نمیدهد، پیوند قرنیه اندیکاسیون دارد. پیشرفتهای اخیر در روشهای جراحی و پیشگیری ضدویروسی پس از عمل، نتایج را بهطور قابل توجهی بهبود بخشیده است5).
پیوند تماملایه قرنیه (PKP)
اندیکاسیون: سوراخ شدن قرنیه یا کدورت تماملایه
نتایج: بدون پیشگیری ضدویروسی، میزان عود ۴۴٪ و میزان رد ۴۶٪5). با مصرف خوراکی ACV، خطر نسبی نارسایی پیوند به ۰٫۳ کاهش مییابد5)
مشکلات: رد ایمونولوژیک علت اصلی نارسایی پیوند است5)
پیوند لایهای قدامی عمیق قرنیه (DALK)
اندیکاسیون: کدورت استروما با اندوتلیوم سالم
نتایج: میزان عود ۶-۱۰٪، میزان رد ۰-۴٫۵٪، بقای ۵ ساله ۹۶٪5). بهطور قابل توجهی برتر از PKP (بقای ۵ ساله ۷۸٫۸٪)
مزایا: با حفظ اندوتلیوم میزبان، رد ایمونولوژیک کمتر رخ میدهد5)
پیوند قرنیه قارچیشکل (MK)
اندیکاسیون: روش تبدیلی هنگام سوراخ شدن غشای دسمه در حین DALK
نتایج:بقای 10 ساله پیوند 92%، میزان رد 9.7%، میزان عود 7.8%5)
ویژگیها:طراحی دو تکه 9 میلیمتری قدامی + 6 میلیمتری خلفی. حداقل جایگزینی اندوتلیوم برای کاهش بار آنتیژنی5)
پیشگیری ضدویروسی پس از جراحی:Preferred Practice Pattern درباره ادم و کدورت قرنیه و دستورالعملهای درمان کراتیت HSV آکادمی چشمپزشکی آمریکا (AAO) توصیه میکنند که پس از پیوند قرنیه، پیشگیری ضدویروسی با آسیکلوویر خوراکی 800 میلیگرم حداقل 3 بار در روز یا والاسیکلوویر 500 میلیگرم 2 بار در روز به مدت حداقل یک سال ادامه یابد5, 8, 9). اوج عود 1 تا 3 ماه پس از عمل است و در این دوره باید احتیاط ویژهای به عمل آید7). در صورت عود کراتیت HSV پس از پیوند، درمان ضدویروسی سیستمیک باید فعالانه انجام شود و دوز استروئید با توجه به وضعیت اپیتلیوم، شدت عفونت و فعالیت واکنش رد پیوند با دقت تنظیم گردد7).
در نوع اپیتلیال (وجود بیماری فعال اپیتلیوم)، قطرههای چشمی استروئیدی منع مصرف دارند. این قطرهها تکثیر ویروس را فعال کرده و منجر به پیشرفت به زخم جغرافیایی و تشدید بیماری میشوند. در مقابل، در نوع استرومایی (مانند کراتیت دیسکیشکل)، پاسخ ایمنی به ویروس غالب است و بنابراین ترکیب پماد چشمی ACV و قطرههای استروئیدی درمان استاندارد محسوب میشود1, 3). مهم است که قطرههای استروئیدی بهطور ناگهانی قطع نشوند بلکه طی چند ماه به تدریج کاهش یابند1).
در بیماران با سابقه کراتیت هرپس، توصیه میشود داروهای ضدویروسی خوراکی (آسیکلوویر ۸۰۰ میلیگرم ۳ بار در روز یا والاسیکلوویر ۵۰۰ میلیگرم ۲ بار در روز) قبل از عمل شروع شده و حداقل به مدت یک سال پس از عمل ادامه یابند5, 8). دوره ۱ تا ۳ ماه پس از عمل اوج عود بیماری است و بنابراین این دوره بسیار مهم است7). در انتخاب روش جراحی، DALK با بقای ۵ ساله ۹۶٪ نسبت به PKP (بقای ۵ ساله ۷۸.۸٪) برتری دارد، زیرا اندوتلیوم میزبان را حفظ میکند5). کراتوپلاستی قارچی نیز بقای پیوند ۹۲٪ را در ۱۰ سال به دست میآورد5).
عفونت اولیه: عفونت اولیه معمولاً در دوران کودکی از طریق تماس با ناحیه دهانی-صورتی رخ میدهد و در اکثر موارد بدون علامت است. ویروس از طریق گیرندههای اختصاصی (Nectin-1، HVEM و غیره) روی سلولهای اپیتلیال قرنیه وارد سلولها میشود6). پس از عفونت، ویروس از طریق آکسونهای عصبی حسی به گانگلیون سهقلو میرسد و عفونت نهفته دائمی ایجاد میکند.
عفونت نهفته: HSV-1 ژنوم خود را در هسته نورونها حفظ میکند و از نظارت سیستم ایمنی فرار میکند5). در دوره نهفتگی، رونوشت مرتبط با نهفتگی (LAT) تولید میشود که یکپارچگی ژنوم ویروسی را حفظ کرده و آپوپتوز سلولی را سرکوب میکند6). لنفوسیتهای T CD8 مثبت و سایتوکاینها بیان ژنهای ویروسی را سرکوب کرده و ویروس را در حالت غیرفعال نگه میدارند5).
فعالسازی مجدد: عوامل محرک مختلف باعث فعالسازی مجدد ویروس نهفته میشوند که در امتداد عصب سهگانه به قرنیه میرسد. در بیماران مبتلا به COVID-19، تصور میشود که سرکوب ایمنی و سندرم طوفان سیتوکینی، همراه با تحلیل سلولهای T CD8 مثبت اختصاصی HSV-1، فعالسازی مجدد ویروس نهفته را تسهیل میکند6).
در کراتیت هرپسی اپیتلیال، HSV به طور فعال در سلولهای اپیتلیال قرنیه تکثیر میشود. ویژگی بارز آن این است که تکثیر فعال ویروس در ناحیه نقص اپیتلیال رخ نمیدهد، بلکه در ناحیه حاشیهای رخ میدهد. ضایعات دندریتیک در امتداد الگوی عصبی قرنیه تشکیل میشوند. با عودهای مکرر، اعصاب حسی قرنیه آسیب میبینند و حساسیت قرنیه به تدریج کاهش مییابد.
کراتیت استرومایی HSV عمدتاً توسط پاسخ ایمنی به رهبری سلولهای T CD4 مثبت ایجاد میشود. سلولهای لانگرهانس (سلولهای عرضهکننده آنتیژن قرنیه) که آنتیژنهای HSV را جذب کردهاند، آنتیژن را به سلولهای T CD4 مثبت عرضه میکنند و سلولهای T فعال شده سیتوکینها را آزاد میکنند. این امر منجر به نفوذ نوتروفیلها به استرومای قرنیه و تخریب بافت میشود. مدلهای موشی نشان دادهاند که حذف سلولهای T CD4 مثبت از استرومای قرنیه از ایجاد استرومیت جلوگیری میکند که این امر نقش مرکزی پاسخ ایمنی را در پاتوژنز نوع استرومایی تأیید میکند.
علاوه بر این، نشان داده شده است که شباهت مولکولی (molecular mimicry) بین پروتئین UL6 HSV و آنتیژنهای قرنیه انسانی وجود دارد که احتمال دخالت مکانیسمهای خودایمنی در مزمنشدن و عود استرومیت را مطرح میکند.
تفاوت بین نوع نکروزان و غیرنکروزان: کراتیت غیرنکروزان (دیسکوئید) یک واکنش حساسیت ازدیاد نوع تأخیری خالص است و با تکثیر فعال ویروس همراه نیست. در مقابل، در کراتیت نکروزان، در قرنیهای که عودهای مکرر داشته است، کمپلکسهای آنتیژن-آنتیبادی در استروما تجمع مییابند و به دنبال آن نوتروفیلها از طریق عروق نوساز نفوذ میکنند که منجر به تخریب بافت شدیدتر میشود.
هنوز به طور قطعی مشخص نشده است که اندوتلیت عمدتاً ناشی از آسیب مستقیم سلولی توسط ویروس است یا عمدتاً ناشی از حمله ایمنی. به نظر میرسد که احتمالاً هر دو مکانیسم در این فرآیند نقش دارند. اندوتلیت ناشی از HSV اغلب در طول دوره کراتیت استرومایی یا اپیتلیالی رخ میدهد، در حالی که اندوتلیت خالص بدون درگیری سایر لایهها بیشتر توسط سیتومگالوویروس (CMV) ایجاد میشود1).
زخم قرنیه نوروتروفیک (تغذیهای) یک اختلال در ترمیم زخم است که در اثر ترکیبی از چندین عامل انباشته شده در طول عودهای مکرر ایجاد میشود. عوامل دخیل شامل التهاب استروما، آسیب به اعصاب حسی قرنیه، آسیب به غشای پایه اپیتلیوم و عوارض جانبی داروهای ضدویروسی هستند. آسیب اعصاب قرنیه ناشی از عفونت HSV منجر به وضعیت کراتوپاتی نوروتروفیک میشود که همراه با کاهش ترشح اشک و تضعیف رفلکس پلک زدن، روند بهبود اپیتلیوم را به تأخیر میاندازد. از نظر بالینی، برخلاف کراتیت جغرافیایی همراه با تکثیر ویروس که نقص اپیتلیالی نامنظم نشان میدهد، زخم قرنیه نوروتروفیک با نقص اپیتلیالی بیضی شکل مشخص میشود که در آن حاشیه اپیتلیوم به صورت گرد و خاکستری-سفیدرنگ برجسته شده و کمی از استروما جدا شده به نظر میرسد. ویروس جدا نمیشود، اما با روش PCR با حساسیت بالا ممکن است گاهی DNA باقیمانده تشخیص داده شود. از آنجایی که تکثیر ویروسی وجود ندارد، درمان شامل قطع قطرههای ضدویروسی و تسریع بهبود اپیتلیوم است.
آسیکلوویر ابتدا در سلولهای آلوده توسط تیمیدین کیناز (TK) ویروسی مونوفسفریله شده و سپس توسط کینازهای سلول میزبان به شکل فعال تریفسفاته تبدیل میشود. این شکل فعال، آنزیم DNA پلیمراز ویروسی را مهار کرده و سنتز DNA ویروس را مسدود میکند. از آنجایی که در سلولهای سالم فسفریله نمیشود، گزینشپذیری بالایی برای ویروسهای هرپس دارد و عوارض جانبی کمی ایجاد میکند. سویههای مقاوم به ACV عمدتاً در اثر فقدان یا جهش در فعالیت TK ایجاد میشوند که مانع فسفریله شدن ACV میگردد. این خطر به ویژه در بیماران دچار نقص ایمنی بالاست6).
به عنوان اقدامی در برابر سویههای مقاوم به ACV، تحقیقات روی چندین مولکول جدید که مراحل مختلف عفونت HSV-1 را هدف قرار میدهند، در حال انجام است6).
BX795 و OGT 2115 در برابر سویههای HSV مقاوم به ACV کارایی نشان دادهاند و کاندیدهای امیدوارکنندهای هستند6). از آنجایی که کسب همزمان مقاومت HSV-1 در برابر سه مکانیسم درمانی مختلف دشوار است، ترکیب چند مولکول به عنوان استراتژی درمانی آینده مورد انتظار است6).
در بیماران مبتلا به کراتیت هرپسی اپیتلیال فعال، تغییرات متابولیکی اختصاصی در مایع اشک (کاهش آرژنین، تغییرات متابولیسم اسفنگولیپید) شناسایی شده است که پتانسیل بیومارکرهای تشخیصی جدید را از طریق نمونهگیری غیرتهاجمی اشک نشان میدهد.
با معرفی DALK و پیوند قرنیه قارچیشکل، نتایج پیوند قرنیه برای کراتیت هرپسی به طور چشمگیری بهبود یافته است5). در DALK با قطر بزرگ (9 میلیمتر)، آستیگماتیسم پس از عمل به طور معنیداری کاهش یافت و 44% به حدت بینایی 20/20 یا بهتر دست یافتند5). با پروتکل دوز اولیه بالا و کاهش تدریجی طولانیمدت، نتایج خوب 10 ساله حتی در چشمهای دارای زخم با نئوواسکولاریزاسیون گزارش شده است5).
برای کراتیت هرپسی همراه با واکنش التهابی شدید، زخمهای عمیق بزرگ و نقص پایدار اپیتلیال، ترکیب درمان دارویی و پیوند غشای آمنیوتیک گزارش شده است7). بافت آمنیون به تسریع ترمیم اپیتلیال، کاهش واکنش التهابی، مهار تکثیر فیبروبلاستها و مهار رگزایی کمک میکند7).
تحقیقات در مورد واکسنهای درمانی برای پیشگیری از عود کراتیت HSV در حال انجام است و آزمایشهای حیوانی کاهش علائم قرنیه را تأیید کردهاند. همچنین آزمایش روتین HSV قرنیه اهداکننده پیشنهاد شده است و انتظار میرود که تشخیص، درمان و پیشگیری میزان بقای پیوند را بهبود بخشد، اما به دلیل محدودیتهای هزینه و محیط قانونی، در حال حاضر فراگیر نشده است7).