Thể biểu mô (Epithelial type)
Viêm giác mạc hình cành cây: Tổn thương biểu mô phân nhánh đặc trưng với đầu phình to ở tận cùng
Viêm giác mạc hình bản đồ: Tình trạng khuyết biểu mô lan rộng do viêm giác mạc hình cành cây kéo dài

Viêm giác mạc do herpes simplex là bệnh viêm giác mạc gây ra bởi nhiễm virus herpes simplex (HSV). Trong hầu hết các trường hợp, virus gây bệnh là type 1 (HSV-1), các trường hợp do type 2 (HSV-2) cực kỳ hiếm gặp. HSV là virus hướng thần kinh (neurotropic) thuộc phân họ Alphaherpesvirinae, họ Herpesviridae, có khả năng tiềm ẩn trong hạch thần kinh sinh ba và tồn tại suốt đời.
Ít trường hợp viêm giác mạc xảy ra ở lần nhiễm đầu tiên. Thông thường, HSV tiềm ẩn trong hạch thần kinh sinh ba được tái hoạt động bởi các yếu tố như sốt, cảm lạnh, căng thẳng, tiếp xúc với tia UV, sau đó di chuyển dọc theo dây thần kinh sinh ba đến giác mạc gây ra các tổn thương khác nhau. Đặc điểm lớn nhất là đây là bệnh tái phát, và việc khai thác kỹ tiền sử bệnh là điểm khởi đầu cho chẩn đoán và quyết định điều trị, bất kể thể bệnh nào.
Theo ước tính dựa trên dân số năm 2016, tỷ lệ mắc viêm giác mạc do HSV nói chung là 24,0 ca trên 100.000 người (hàng năm), với khoảng 1,7 triệu người trên thế giới mắc bệnh mỗi năm2). Trong số này, thể biểu mô chiếm khoảng 16,1 ca trên 100.000 người (khoảng 1,2 triệu ca/năm) và thể nhu mô chiếm khoảng 4,9 ca (khoảng 370.000 ca/năm)2). Ước tính khoảng 230.000 người mới bị suy giảm thị lực một mắt liên quan đến viêm giác mạc do HSV (thị lực dưới 6/12) mỗi năm2).
Khoảng 67% dân số thế giới (4,85 tỷ người) đã từng nhiễm HSV-1, và tỷ lệ nhiễm HSV-1 đặc biệt cao hơn ở các khu vực ngoài Hoa Kỳ và châu Âu, cùng với khả năng tiếp cận điều trị hạn chế, do đó gánh nặng bệnh tật thực tế có thể bị đánh giá thấp2). Viêm giác mạc do HSV là nguyên nhân hàng đầu gây mù giác mạc ở các nước phát triển, đặc biệt thể nhu mô khiến 24–42% bệnh nhân có thị lực điều chỉnh dưới 6/12 và 1,5–3,0% bị suy giảm thị lực nghiêm trọng (dưới 6/60)2).
Về các khảo sát dịch tễ học riêng của Nhật Bản, giám sát toàn quốc về viêm giác mạc nhiễm trùng cho thấy viêm giác mạc do virus chiếm vị trí quan trọng cùng với viêm giác mạc do vi khuẩn, nấm và Acanthamoeba, và viêm giác mạc do HSV được coi là bệnh điển hình ảnh hưởng đến tiên lượng thị lực do diễn biến mạn tính và tái phát ngay cả tại Nhật Bản1). Về phân bố độ tuổi, phần lớn bệnh nhân là trung niên trở lên, nhưng khởi phát lần đầu có thể gặp ở nhiều lứa tuổi từ trẻ em đến người già, và sự suy giảm miễn dịch tế bào theo tuổi tác là yếu tố làm tăng tỷ lệ mắc mới6).
Phân loại thể bệnh do Hội Nghiên cứu Nhiễm trùng Herpes Mắt đề xuất (Ohashi Yuichi và cộng sự, 1995) cũng được áp dụng trong Hướng dẫn Thực hành Điều trị Viêm Giác mạc Nhiễm trùng Phiên bản thứ 31). Phân loại thể bệnh này dựa trên vị trí tổn thương và sự khác biệt về bệnh lý, là khung quan trọng quyết định hướng điều trị.
Thể biểu mô (Epithelial type)
Viêm giác mạc hình cành cây: Tổn thương biểu mô phân nhánh đặc trưng với đầu phình to ở tận cùng
Viêm giác mạc hình bản đồ: Tình trạng khuyết biểu mô lan rộng do viêm giác mạc hình cành cây kéo dài
Thể nhu mô (Stromal type)
Viêm giác mạc đĩa đệm: Đục nhu mô hình tròn và phù nề do phản ứng quá mẫn muộn
Viêm giác mạc hoại tử: Đục nhu mô đậm đặc kèm xâm nhập mạch máu, nguy cơ thủng
Thể nội mô (Endothelial type)
Viêm nội mô giác mạc: Phù nề giác mạc và lắng đọng mặt sau là chính, đục nhu mô nhẹ
Viêm rìa giác mạc: Phù nề hình quạt với đáy ở rìa giác mạc, kèm tăng nhãn áp
Tổn thương thứ phát
Khiếm khuyết biểu mô kéo dài: Khiếm khuyết biểu mô thứ phát do chậm lành vết thương
Loét giác mạc do rối loạn dinh dưỡng: Loét do rối loạn thần kinh cảm giác và bất thường lành vết thương
Thể biểu mô là bệnh lý do virus nhân lên trực tiếp trong tế bào biểu mô, trong khi thể nhu mô chủ yếu là phản ứng miễn dịch và viêm đối với virus. Đối với thể nội mô, vẫn chưa được làm sáng tỏ đầy đủ liệu nhiễm trùng trực tiếp hay phản ứng miễn dịch là chủ yếu. Loét giác mạc do rối loạn dinh dưỡng là bất thường lành vết thương không kèm nhân lên của virus, không phải là tổn thương thực sự của HSV mà là biến chứng thứ phát. Sự khác biệt về bệnh lý này dẫn đến sự khác biệt cơ bản trong chiến lược điều trị.
Triệu chứng chủ quan của viêm giác mạc do Herpes simplex thay đổi đáng kể tùy theo thể bệnh.
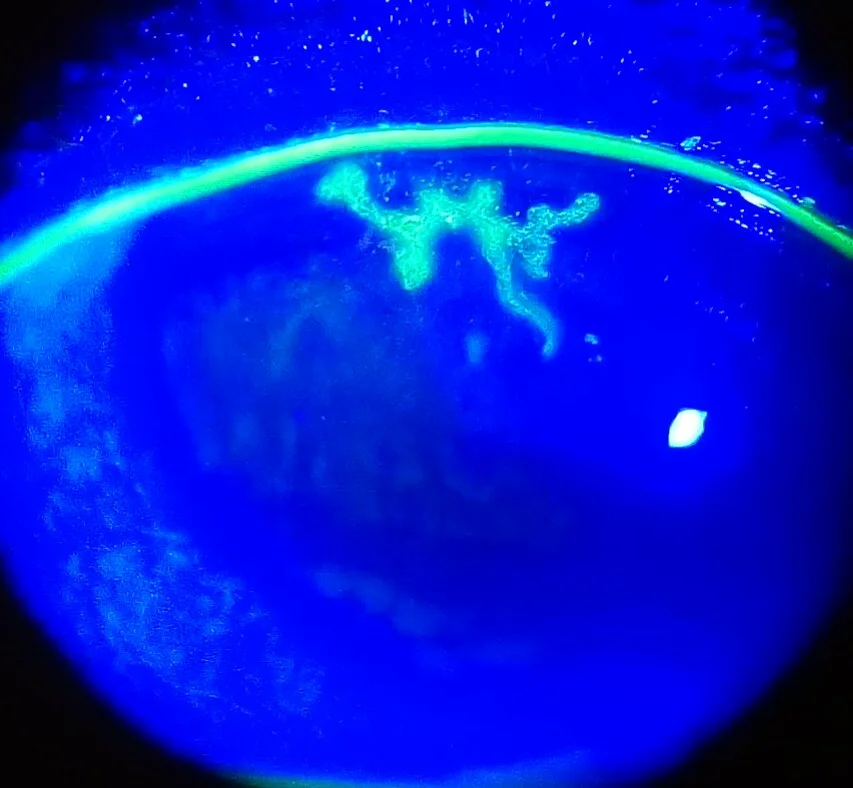
Viêm giác mạc hình dendrite (dendritic keratitis), tổn thương điển hình của herpes giác mạc thể biểu mô, có 4 đặc điểm chẩn đoán quan trọng1).
Nhuộm fluorescein cho thấy đáy ổ loét bắt màu dương tính, trong khi biểu mô phù nề ở rìa bắt màu rose bengal. Khi viêm giác mạc hình dendrite kéo dài, khuyết hổng biểu mô lan rộng và chuyển thành viêm giác mạc hình bản đồ (geographic keratitis). Tình trạng này dễ tiến triển ở bệnh nhân suy giảm miễn dịch hoặc đang sử dụng steroid. Dấu hiệu viền vẫn được bảo tồn và sự hiện diện của đuôi dendrite (dendritic tail) là manh mối chẩn đoán quan trọng.
Herpes giác mạc thường là một bên, nhưng tỷ lệ hai bên được báo cáo trong y văn là 1,3–12%6). Nguy cơ hai bên cao hơn ở bệnh nhân có cơ địa dị ứng, viêm khớp dạng thấp (40% hai bên), suy giảm miễn dịch và trẻ em (26%)6).
Viêm giác mạc hình đĩa (disciform keratitis), dạng điển hình của herpes giác mạc thể nhu mô, có các đặc điểm sau1).
Khi tái phát nhiều lần, độ đục trở nên không đều và lan sâu hơn. Ngoài độ đục còn có nhiều dạng tổn thương khác nhau, do đó nhiều trường hợp khó chẩn đoán chỉ dựa trên hình ảnh đèn khe.
Viêm giác mạc hoại tử (necrotizing keratitis) là tình trạng bệnh lý do HSV nhân lên trong nhu mô giác mạc hoặc phản ứng miễn dịch với kháng nguyên trở nên quá mức1). Thường xảy ra khi tái phát ở những mắt đã có xâm nhập mạch máu, tạo sẹo, thoái hóa mỡ trong nhu mô. Biểu hiện bằng đục nhu mô đậm đặc, không đều kèm xâm nhập mạch; ở những trường hợp có khuyết biểu mô, nhu mô có thể mỏng đi dẫn đến thủng. Nhờ điều trị thích hợp sớm, các trường hợp nặng hiện nay hiếm gặp.
Viêm nội mô giác mạc (endotheliitis) được chẩn đoán lâm sàng khi có phù biểu mô và nhu mô giác mạc cùng với KP khu trú tương ứng vùng tổn thương, nhưng đục nhu mô giác mạc hoặc tế bào tiền phòng rất nhẹ1). Thể điển hình của viêm nội mô do HSV là thể phù cạnh trung tâm, trong đó phù giác mạc hình quạt với đáy ở rìa giác mạc và KP ở trung tâm. Có thể kèm tăng nhãn áp do viêm bè (trabeculitis) và viêm rìa.
Thể viêm giác mạc-màng bồ đào là thể nặng kết hợp viêm nhu mô, viêm nội mô và viêm mống mắt, biểu hiện xung huyết rõ, phù giác mạc, nếp gấp màng Descemet, KP, tế bào tiền phòng; trường hợp nặng có thể có mủ tiền phòng.
Ở những bệnh nhân tái phát nhiều lần, giảm cảm giác giác mạc trở nên rõ rệt và là dấu hiệu hỗ trợ chẩn đoán quan trọng bất kể thể bệnh nào. Ở thể mô đệm và thể nội mô, chẩn đoán virus học khó hơn thể biểu mô, do đó kiểm tra cảm giác giác mạc có vai trò quan trọng hơn. Sử dụng máy đo cảm giác giác mạc Cochet-Bonnet cho phép đánh giá ngưỡng cảm giác theo từng mức độ bằng cách điều chỉnh độ dài sợi nylon, đồng thời hữu ích để xác định sự khác biệt giữa hai mắt. Ở những bệnh nhân có tiền sử xung huyết tái phát một bên và có giảm cảm giác rõ rệt bên mắt bị ảnh hưởng, đây là cơ sở vững chắc để nghi ngờ herpes giác mạc bất kể thể bệnh nào. Tuy nhiên, ở giai đoạn đầu tái phát của thể biểu mô, có những trường hợp giảm cảm giác chưa rõ ràng, do đó không thể loại trừ bệnh này chỉ dựa trên kết quả kiểm tra cảm giác âm tính.
Theo y văn, tần suất viêm giác mạc do HSV hai bên được báo cáo là 1,3–12%6). Một nghiên cứu hồi cứu kéo dài 30 năm cho thấy 4% tổng số bệnh nhân có biểu hiện hai bên ngay lần khởi phát đầu tiên và thêm 1% có biểu hiện hai bên khi tái phát6). Một nghiên cứu lớn tại Hàn Quốc báo cáo tỷ lệ hai bên là 12%, và một nghiên cứu tại Ấn Độ báo cáo tỷ lệ lên đến 25%6). Đặc biệt, tỷ lệ này cao hơn ở bệnh nhân viêm khớp dạng thấp (40%) và trẻ em (26%); bệnh nhân có cơ địa dị ứng hoặc tình trạng ức chế miễn dịch cũng dễ bị viêm hai bên, do đó cần chú ý6).
Viêm giác mạc do herpes simplex là do HSV, một virus DNA sợi kép, gây ra. HSV-1 chủ yếu nhiễm ở vùng miệng-mặt, còn HSV-2 chủ yếu nhiễm ở vùng sinh dục, nhưng cả hai đều có thể gây nhiễm trùng mắt. Phần lớn các trường hợp herpes giác mạc là do HSV-1.
Nhiễm trùng nguyên phát thường xảy ra không triệu chứng ở trẻ em. Virus di chuyển dọc theo sợi trục thần kinh cảm giác đến hạch sinh ba và thiết lập tình trạng tiềm ẩn vĩnh viễn. Virus tiềm ẩn tái hoạt động do một số yếu tố kích thích, di chuyển qua dây thần kinh sinh ba đến giác mạc và gây viêm tái phát.
Các tình trạng sau đây có nguy cơ cao mắc bệnh ở cả hai bên6):
Viêm giác mạc do HSV sau ghép giác mạc được báo cáo với tỷ lệ mắc là 9,73% trong một nghiên cứu hồi cứu tại Trung Quốc (411 ca)7). 65% các trường hợp xảy ra trong vòng 1-3 tháng sau phẫu thuật và việc sử dụng steroid sau phẫu thuật được cho là thúc đẩy sự tái hoạt của virus7). Tần suất các thể bệnh của viêm giác mạc do HSV sau ghép là: thể biểu mô 27,5%, thể nhu mô hoại tử 20%, thể hỗn hợp 42,5% và thể nội mô 10%7). Ghép giác mạc trên mắt có tiền sử viêm giác mạc do HSV có nguy cơ thải ghép và suy ghép cao hơn đáng kể so với ghép cho bệnh nhân keratoconus hoặc loạn dưỡng giác mạc Fuchs7).
Hướng dẫn thực hành lâm sàng về viêm giác mạc nhiễm trùng phiên bản thứ 31) trình bày các tiêu chuẩn chẩn đoán sau đây dựa trên tiêu chuẩn của Hội nghiên cứu nhiễm trùng Herpes mắt.
Tuy nhiên, vì việc phân lập và nuôi cấy virus hầu như không được thực hiện trong thực hành lâm sàng hàng ngày, nên trên thực tế, chẩn đoán được thực hiện bằng cách kết hợp các dấu hiệu trên đèn khe, chẩn đoán hỗ trợ và xét nghiệm virus học.
Trong các trường hợp điển hình, có thể chẩn đoán chỉ dựa trên các dấu hiệu lâm sàng trên đèn khe. Ở thể biểu mô, xác nhận các tổn thương dạng dendrit có đầu tận; ở thể nhu mô, có đục giác mạc nông dạng đĩa và vòng miễn dịch; ở thể viêm nội mô, có phù giác mạc hình quạt và tủa (KP) – đây là những dấu hiệu đặc hiệu cho từng thể bệnh. Kết hợp nhuộm fluorescein và rose bengal dưới kính lọc Wood.
Kiểm tra cảm giác giác mạc là một xét nghiệm hỗ trợ mạnh mẽ trong chẩn đoán herpes giác mạc. Máy đo cảm giác giác mạc Cochet-Bonnet được khuyến cáo vì đơn giản và có thể đánh giá mức độ giảm cảm giác theo từng giai đoạn1). Ở những bệnh nhân tái phát nhiều lần, có thể thấy giảm cảm giác rõ rệt, nhưng cần lưu ý rằng đây không phải là xét nghiệm đặc hiệu và không phải lúc nào cũng hữu ích ở các trường hợp đầu tiên hoặc nhẹ.
Hướng dẫn thực hành lâm sàng về viêm giác mạc nhiễm trùng phiên bản thứ 3 khuyến cáo có điều kiện các xét nghiệm sau đây1).
Cần phân biệt với viêm giác mạc dạng nhánh giả và các bệnh có tổn thương tương tự.
| Bệnh cần chẩn đoán phân biệt | Điểm chính để phân biệt |
|---|---|
| Viêm giác mạc do herpes zoster (VZV) | Tổn thương dạng nhánh giả: không có đầu phình cuối, nhuộm fluorescein yếu, dấu hiệu Hutchinson, kèm phát ban |
| Viêm giác mạc do Acanthamoeba | Đau dữ dội, viêm dây thần kinh giác mạc dạng tia, tiền sử đeo kính áp tròng |
| Trợt giác mạc tái phát | Khởi phát cấp tính khi thức dậy, đau dữ dội, tiền sử chấn thương |
| Bệnh giác mạc do độc tính thuốc | Tiền sử sử dụng thuốc nhỏ mắt, viêm giác mạc chấm nông lan tỏa |
| Viêm nội mô giác mạc do CMV | Tổn thương dạng đồng xu, KP tuyến tính, không đáp ứng với acyclovir |
| Thải ghép giác mạc | KP khu trú ở mặt sau mảnh ghép, đường Khodadoust, đáp ứng tốt với steroid |
Phân biệt viêm nội mô và thải ghép sau ghép giác mạc đặc biệt quan trọng. Trong viêm nội mô do HSV sau ghép, KP phân bố vượt qua ranh giới giữa mảnh ghép và mô nhận, không cải thiện với steroid đơn thuần nhưng cải thiện khi thêm thuốc kháng virus7). Ngược lại, trong thải ghép nội mô, KP chủ yếu khu trú ở mặt sau mảnh ghép, với đường Khodadoust tiến triển từ rìa vào trung tâm7).
Xét nghiệm cảm giác giác mạc là một xét nghiệm bổ trợ hữu ích cho chẩn đoán herpes giác mạc1). Đặc biệt ở những bệnh nhân tái phát nhiều lần, có thể thấy giảm cảm giác giác mạc rõ rệt. Máy đo cảm giác giác mạc Cochet-Bonnet rất hữu ích vì đơn giản và có thể phân loại mức độ. Tuy nhiên, đây không phải xét nghiệm có tính đặc hiệu cao nên không thể chẩn đoán xác định chỉ dựa vào xét nghiệm này. Vì độ nhạy của phân lập virus và PCR ở thể mô đệm và thể nội mô thấp hơn thể biểu mô, nên tiền sử bệnh (khai thác tiền sử tái phát) và xác nhận giảm cảm giác giác mạc trở nên quan trọng hơn trong chẩn đoán.
Điều trị viêm giác mạc do herpes simplex về cơ bản khác nhau tùy theo thể bệnh. Thể biểu mô do sự nhân lên trực tiếp của virus nên thuốc kháng virus là trung tâm điều trị, và thuốc nhỏ mắt steroid chống chỉ định. Thể mô đệm và thể nội mô chủ yếu do phản ứng miễn dịch, do đó nguyên tắc là phối hợp thuốc kháng virus và thuốc nhỏ mắt steroid.
Lựa chọn đầu tay là thuốc mỡ tra mắt acyclovir (ACV, Zovirax®) 3%, tra 5 lần mỗi ngày1). Vì thời gian bán hủy ngắn, việc tuân thủ số lần tra thuốc rất quan trọng; liều thấp có nguy cơ xuất hiện chủng kháng thuốc. Khi tổn thương biểu mô đã biến mất, giảm xuống 3 lần mỗi ngày và ngừng sau 1–2 tuần. Phối hợp thuốc nhỏ mắt kháng khuẩn (levofloxacin 0,5% 3 lần mỗi ngày, v.v.) để phòng ngừa bội nhiễm.
| Thuốc | Liều lượng | Đặc điểm |
|---|---|---|
| Thuốc mỡ tra mắt ACV 3% (Zovirax®) | Tra 5 lần/ngày | Lựa chọn đầu tiên. Thời gian bán hủy ngắn nên việc tuân thủ số lần dùng rất quan trọng |
| Viên valacyclovir (Valtrex®) 500mg | 2 viên, chia 2 lần, sau ăn | Tiền chất của ACV. Chuyển đổi khi có tác dụng phụ hoặc chủng kháng thuốc |
| Levofloxacin nhỏ mắt 0,5% (Cravit®) | Nhỏ mắt 3 lần/ngày | Phòng ngừa bội nhiễm |
| Trifluridine nhỏ mắt 1% (TFT) | 8~9 lần/ngày | Hiệu quả với chủng kháng ACV. Được sử dụng tại Mỹ (chưa được phê duyệt tại Nhật Bản) |
Xử trí tác dụng phụ: Thuốc mỡ tra mắt ACV có thể gây viêm giác mạc biểu mô chấm ở trung tâm dưới giác mạc hoặc viêm kết mạc mi mắt (phản ứng với tá dược). Nếu nhẹ, có thể tiếp tục dùng với liều giảm, nhưng nếu nặng, chuyển sang valacyclovir 500mg, 2 viên chia 2 lần sau ăn. Nếu không đáp ứng sau 1 tuần dùng thuốc mỡ ACV, cần xem xét chủng kháng ACV hoặc bệnh lý khác biểu hiện viêm giác mạc dạng nhánh giả.
Đường toàn thân: Theo Hướng dẫn thực hành lâm sàng về viêm giác mạc nhiễm trùng (phiên bản thứ 3), khuyến cáo có điều kiện sử dụng thuốc kháng virus đường toàn thân cho thể biểu mô (khuyến cáo yếu, mức độ bằng chứng C)1). Acyclovir đường uống 2.000 mg/ngày có hiệu quả tương đương thuốc mỡ ACV, hữu ích trong các trường hợp nhiễm độc thuốc mỡ, chủng kháng thuốc hoặc tuân thủ kém. Tuy nhiên, tại Nhật Bản, ACV đường uống cho viêm giác mạc HSV không được bảo hiểm chi trả1).
Thuốc nhỏ mắt steroid chống chỉ định ở thể biểu mô. Steroid thúc đẩy sự hoạt hóa virus và làm nặng thêm bệnh.
Debridement (nạo biểu mô): Đôi khi được thực hiện kết hợp với thuốc kháng virus để giảm tải lượng virus bằng cách nạo tổn thương dạng nhánh.
Vì thể nhu mô chủ yếu do phản ứng miễn dịch với virus, nguyên tắc là kết hợp thuốc nhỏ mắt steroid để ức chế phản ứng miễn dịch và thuốc mỡ ACV1). Nếu điều trị chỉ bằng steroid đơn thuần mà không dùng thuốc mỡ ACV, bệnh có thể cải thiện ban đầu nhưng dễ tái phát và tái bùng phát, đồng thời có nguy cơ kích hoạt thể biểu mô trong quá trình điều trị1).
Thử nghiệm SKN (Stromal Keratitis Not on steroids) của HEDS (Herpetic Eye Disease Study)-1 đã chứng minh rằng corticosteroid tại chỗ (prednisolone phosphate giảm dần) làm giảm 68% nguy cơ viêm kéo dài/tiến triển và rút ngắn thời gian lành bệnh so với giả dược ở bệnh nhân viêm giác mạc nhu mô do HSV3). Tỷ lệ thất bại điều trị ở thời điểm 6 tháng thấp hơn đáng kể ở nhóm dùng thuốc, và cải thiện thị lực đạt được sớm hơn3). Đây là bằng chứng chính cho việc sử dụng corticosteroid nhỏ mắt trong viêm giác mạc nhu mô, và được áp dụng như điều trị cơ bản trong Hướng dẫn thực hành lâm sàng về viêm giác mạc nhiễm trùng Nhật Bản phiên bản thứ 31). Tuy nhiên, vì thiết kế thử nghiệm HEDS không cho thấy hiệu quả bổ sung của ACV đường uống, việc phối hợp kháng virus toàn thân cần được quyết định tùy theo từng trường hợp.
Thực hành nhỏ corticosteroid:
Kết hợp thuốc kháng virus:Kết hợp thuốc mỡ mắt ACV 3% 5 lần/ngày1).
Corticosteroid đường uống:Khi có viêm nặng kèm viêm giác mạc-màng bồ đào hoặc tổn thương biểu mô, phối hợp betamethasone đường uống (Rinderon® viên 0,5mg, 2 viên, 1 lần/ngày sau bữa sáng) ngoài nhỏ mắt.
Đơn thuốc mẫu (viêm nhu mô nặng):
Ví dụ đơn thuốc (khi có kết hợp tổn thương biểu mô):
Viêm nội mô được điều trị tương tự như viêm nhu mô1). Nếu kết hợp với viêm nhu mô thì tuân theo phác đồ điều trị viêm nhu mô. Chưa có sự thống nhất nhất định về việc dùng ACV toàn thân hay tại chỗ cho viêm nội mô đơn thuần. Khi phù giác mạc trở nên không hồi phục, chỉ định ghép nội mô giác mạc.
Đối với viêm màng bồ đào trước do HSV biểu hiện bằng KP dạng mỡ lợn một bên, viêm tiền phòng và tăng nhãn áp, phối hợp thuốc kháng virus, corticosteroid nhỏ mắt, kiểm soát đồng tử và kiểm soát nhãn áp.
Loét giác mạc do dinh dưỡng là rối loạn lành thương không kèm nhân lên của virus, do đó chiến lược điều trị khác biệt đáng kể.
Hướng dẫn thực hành lâm sàng về viêm giác mạc nhiễm trùng phiên bản thứ 3 khuyến cáo có điều kiện sử dụng thuốc kháng virus đường toàn thân để phòng ngừa tái phát herpes giác mạc thể biểu mô (khuyến cáo yếu, mức bằng chứng C)1).
Trong nghiên cứu HEDS-APT, ACV 400 mg hai lần mỗi ngày trong 12 tháng làm giảm gần một nửa nguy cơ tái phát bệnh HSV thể biểu mô và thể nhu mô, với tỷ lệ 19% ở nhóm dùng thuốc so với 32% ở nhóm giả dược4). Điều trị kéo dài trên 12 tháng cho thấy khoảng cách tái phát được kéo dài thêm4). Dù cần lưu ý khả năng xuất hiện chủng kháng ACV, đây vẫn là lựa chọn hiệu quả cho các trường hợp tái phát nhiều lần hoặc có nguy cơ cao.
Phẫu thuật ghép giác mạc được chỉ định khi còn lại đục giác mạc dạng sẹo không đáp ứng với điều trị nội khoa. Những tiến bộ gần đây trong kỹ thuật phẫu thuật và dự phòng kháng virus sau phẫu thuật đã cải thiện đáng kể kết quả5).
Ghép giác mạc xuyên (PKP)
Chỉ định: Thủng giác mạc hoặc đục toàn bộ chiều dày
Kết quả: Tỷ lệ tái phát 44%, tỷ lệ thải ghép 46% khi không dự phòng kháng virus5). Nguy cơ tương đối của suy ghép giảm xuống 0,3 khi kết hợp ACV đường uống5)
Vấn đề: Thải ghép miễn dịch là nguyên nhân chính gây suy ghép5)
Ghép giác mạc lớp trước sâu (DALK)
Chỉ định: Trường hợp đục nhu mô với nội mô còn nguyên vẹn
Kết quả: Tỷ lệ tái phát 6–10%, tỷ lệ thải ghép 0–4,5%, tỷ lệ sống sau 5 năm 96%5). Vượt trội rõ rệt so với PKP (tỷ lệ sống sau 5 năm 78,8%)
Ưu điểm: Bảo tồn nội mô của vật chủ nên ít thải ghép miễn dịch5)
Ghép giác mạc hình nấm (MK)
Chỉ định: Phương pháp chuyển đổi khi thủng màng Descemet trong quá trình DALK
Kết quả: Tỷ lệ sống của mảnh ghép sau 10 năm là 92%, tỷ lệ thải ghép 9,7%, tỷ lệ tái phát 7,8%5)
Đặc điểm: Cấu trúc 2 mảnh gồm phần trước 9 mm + phần sau 6 mm. Thay thế nội mô tối thiểu giúp giảm tải kháng nguyên5)
Dự phòng kháng virus sau phẫu thuật: Học viện Nhãn khoa Hoa Kỳ (AAO) trong Corneal Edema and Opacification Preferred Practice Pattern và hướng dẫn điều trị viêm giác mạc do HSV của AAO khuyến cáo dự phòng kháng virus sau ghép giác mạc bằng ACV đường uống 800 mg 3 lần/ngày hoặc valacyclovir 500 mg 2 lần/ngày trong tối thiểu 1 năm5, 8, 9). Đỉnh tái phát là 1–3 tháng sau phẫu thuật, cần đặc biệt chú ý trong giai đoạn này7). Nếu viêm giác mạc do HSV tái phát sau ghép, cần tích cực điều trị kháng virus toàn thân và điều chỉnh liều steroid một cách thận trọng dựa trên tình trạng biểu mô, mức độ nhiễm trùng và hoạt động của phản ứng thải ghép7).
Thuốc nhỏ mắt steroid chống chỉ định ở thể biểu mô (có bệnh biểu mô hoạt động). Steroid kích hoạt sự nhân lên của virus, dẫn đến tiến triển thành loét dạng bản đồ và làm nặng thêm bệnh. Ngược lại, ở thể nhu mô (như viêm giác mạc dạng đĩa), phản ứng miễn dịch với virus là cơ chế chính, do đó phối hợp thuốc mỡ tra mắt ACV và steroid nhỏ mắt là điều trị tiêu chuẩn1, 3). Cần giảm dần steroid nhỏ mắt theo tháng, không ngừng đột ngột1).
Ở những bệnh nhân có tiền sử viêm giác mạc do HSV, nên bắt đầu dùng thuốc kháng virus đường uống (acyclovir 800mg 3 lần/ngày hoặc valacyclovir 500mg 2 lần/ngày) trước phẫu thuật và tiếp tục ít nhất 1 năm sau phẫu thuật5, 8). Giai đoạn 1-3 tháng sau phẫu thuật là đỉnh điểm tái phát, vì vậy giai đoạn này đặc biệt quan trọng7). Về lựa chọn phương pháp phẫu thuật, DALK bảo tồn nội mô của vật chủ, cho thấy tỷ lệ sống sót sau 5 năm là 96%, vượt trội so với PKP (78,8%)5). Ghép giác mạc hình nấm cũng đạt tỷ lệ sống của mảnh ghép là 92% sau 10 năm5).
Nhiễm trùng nguyên phát: Nhiễm trùng nguyên phát thường xảy ra ở trẻ em qua tiếp xúc với vùng miệng-mặt, phần lớn diễn tiến không triệu chứng. Virus xâm nhập vào tế bào qua các thụ thể đặc hiệu trên tế bào biểu mô giác mạc (như Nectin-1, HVEM)6). Sau khi nhiễm, virus di chuyển qua sợi trục thần kinh cảm giác đến hạch sinh ba và thiết lập tình trạng nhiễm tiềm ẩn vĩnh viễn.
Nhiễm tiềm ẩn: HSV-1 duy trì bộ gen trong nhân tế bào thần kinh và tránh sự giám sát của hệ miễn dịch5). Trong giai đoạn tiềm ẩn, virus sản xuất bản phiên mã liên quan đến tiềm ẩn (LAT), duy trì tính toàn vẹn của bộ gen virus đồng thời ức chế quá trình apoptosis của tế bào6). Tế bào T CD8 dương tính và cytokine ức chế biểu hiện gen virus, giữ virus ở trạng thái không hoạt động5).
Tái hoạt hóa: Virus tiềm ẩn được tái hoạt hóa bởi các yếu tố kích thích khác nhau và di chuyển dọc theo dây thần kinh sinh ba đến giác mạc. Ở bệnh nhân COVID-19, tình trạng ức chế miễn dịch và hội chứng cơn bão cytokine xảy ra, sự kiệt quệ của tế bào T CD8 dương tính đặc hiệu HSV-1 được cho là thúc đẩy sự tái hoạt hóa của virus tiềm ẩn6).
Trong herpes giác mạc thể biểu mô, HSV nhân lên tích cực trong các tế bào biểu mô giác mạc. Đặc điểm là virus nhân lên tích cực ở vùng rìa chứ không phải ở vùng khuyết biểu mô. Tổn thương hình nhánh cây hình thành dọc theo mô hình dây thần kinh giác mạc. Tái phát nhiều lần làm tổn thương dây thần kinh cảm giác giác mạc và gây giảm cảm giác tiến triển.
Viêm giác mạc nhu mô do HSV chủ yếu là phản ứng miễn dịch do tế bào T CD4 dương tính dẫn đầu. Tế bào Langerhans (tế bào trình diện kháng nguyên của giác mạc) tiếp nhận kháng nguyên HSV trình diện kháng nguyên cho tế bào T CD4 dương tính, và các tế bào T được hoạt hóa giải phóng cytokine. Điều này khiến bạch cầu trung tính xâm nhập vào nhu mô giác mạc, gây phá hủy mô. Mô hình chuột đã chỉ ra rằng việc loại bỏ tế bào T CD4 dương tính khỏi nhu mô giác mạc ngăn ngừa sự phát triển của viêm nhu mô, xác nhận rằng phản ứng miễn dịch là cơ chế bệnh trung tâm của thể nhu mô.
Ngoài ra, đã được chứng minh rằng có sự bắt chước phân tử (molecular mimicry) giữa protein UL6 của HSV và kháng nguyên giác mạc người, và cơ chế tự miễn có thể liên quan đến sự mãn tính hóa và tái phát của viêm nhu mô.
Sự khác biệt giữa thể hoại tử và không hoại tử: Viêm giác mạc không hoại tử (thể đĩa) là phản ứng quá mẫn muộn thuần túy và không kèm theo sự nhân lên tích cực của virus. Ngược lại, trong viêm giác mạc hoại tử, các phức hợp kháng nguyên-kháng thể tích tụ trong nhu mô giác mạc tái phát nhiều lần gây xâm nhập bạch cầu trung tính qua các mạch máu tân tạo, dẫn đến phá hủy mô nghiêm trọng hơn.
Chưa có kết luận liệu viêm nội mô là do tổn thương tế bào trực tiếp của virus hay chủ yếu do tấn công miễn dịch. Có lẽ cả hai cơ chế bệnh lý đều cùng tồn tại. Viêm nội mô do HSV thường đi kèm với viêm nhu mô hoặc viêm biểu mô trong quá trình diễn tiến, trong khi viêm nội mô đơn thuần thường do cytomegalovirus (CMV) gây ra1).
Loét giác mạc do dinh dưỡng là một rối loạn lành thương tích tụ do nhiều yếu tố kết hợp trong quá trình tái phát nhiều lần. Các yếu tố liên quan bao gồm viêm nhu mô, tổn thương thần kinh giác mạc, tổn thương màng đáy biểu mô và tác dụng phụ của thuốc kháng virus. Tổn thương thần kinh giác mạc do nhiễm HSV gây ra tình trạng “bệnh lý giác mạc thần kinh-dinh dưỡng”, kết hợp với giảm tiết nước mắt và giảm phản xạ chớp mắt, làm chậm quá trình lành biểu mô. Về mặt lâm sàng, trong khi viêm giác mạc hình bản đồ có sự nhân lên của virus biểu hiện dưới dạng khuyết hổng biểu mô không đều, thì loét giác mạc do dinh dưỡng có đặc điểm là khuyết hổng biểu mô hình bầu dục, bờ biểu mô tròn nhô lên màu trắng xám và có vẻ hơi tách rời khỏi nhu mô. Virus không được phân lập, nhưng PCR độ nhạy cao đôi khi phát hiện DNA tồn dư. Vì không có sự nhân lên của virus, nền tảng điều trị là ngừng thuốc kháng virus nhỏ mắt và thúc đẩy lành biểu mô.
Aciclovir được phosphoryl hóa đơn lần đầu tiên bởi thymidine kinase (TK) có nguồn gốc từ virus trong tế bào bị nhiễm, sau đó được phosphoryl hóa ba lần bởi kinase của tế bào chủ. Dạng hoạt động này ức chế DNA polymerase của virus và ngăn chặn tổng hợp DNA của virus. Vì nó không bị phosphoryl hóa trong tế bào bình thường, nên có tính chọn lọc cao đối với virus herpes và ít tác dụng phụ. Các chủng kháng ACV chủ yếu phát sinh do mất hoặc đột biến hoạt tính TK khiến ACV không bị phosphoryl hóa, và nguy cơ đặc biệt cao ở bệnh nhân suy giảm miễn dịch6).
Để đối phó với các chủng kháng ACV, nghiên cứu đang được tiến hành trên nhiều phân tử mới nhắm vào các giai đoạn khác nhau của nhiễm HSV-16).
BX795 và OGT 2115 cho thấy hiệu quả đối với các chủng HSV kháng ACV và là những ứng cử viên đầy hứa hẹn6). Vì HSV-1 khó có thể đồng thời kháng ba cơ chế điều trị khác nhau, việc kết hợp nhiều phân tử được kỳ vọng là chiến lược điều trị trong tương lai6).
Những thay đổi chuyển hóa đặc hiệu (giảm arginine, thay đổi chuyển hóa sphingolipid) đã được xác định trong nước mắt của bệnh nhân viêm giác mạc HSV thể biểu mô hoạt động, cho thấy tiềm năng trở thành dấu ấn sinh học chẩn đoán mới thông qua lấy mẫu nước mắt không xâm lấn.
Với sự ra đời của DALK và ghép giác mạc hình nấm, kết quả ghép giác mạc cho viêm giác mạc HSV đã được cải thiện vượt bậc5). DALK đường kính lớn (9mm) giúp giảm đáng kể loạn thị sau mổ, với 44% đạt thị lực 20/20 trở lên5). Phác đồ liều cao ban đầu và giảm dần dài hạn cho kết quả 10 năm tốt ngay cả ở những mắt sẹo có tân mạch5).
Đối với viêm giác mạc HSV kèm phản ứng viêm nặng, loét sâu rộng và khiếm khuyết biểu mô kéo dài, phối hợp điều trị nội khoa và ghép màng ối đã được báo cáo7). Mô màng ối góp phần thúc đẩy lành biểu mô, giảm phản ứng viêm, ức chế tăng sinh nguyên bào sợi và ức chế tân mạch7).
Nghiên cứu về vắc-xin điều trị nhằm ngăn ngừa tái phát viêm giác mạc do HSV đang được tiến hành và các thí nghiệm trên động vật đã xác nhận giảm triệu chứng giác mạc. Xét nghiệm HSV định kỳ trên giác mạc hiến tặng cũng được đề xuất, giúp cải thiện tỷ lệ sống của mảnh ghép thông qua phát hiện, điều trị và phòng ngừa, nhưng hiện tại chưa được phổ biến do hạn chế về chi phí và môi trường pháp lý7).