خال درم
ظاهر: ضایعه برجسته گنبدی یا ندولار. رنگدانه کم، اغلب به رنگ پوست یا قهوهای روشن.
ویژگی: ممکن است با مو همراه باشد. اغلب از دوران کودکی قابل مشاهده است.
خطر بدخیمی: تقریباً هیچ.

خال پلک یک تومور خوشخیم است که در آن سلولهای رنگدانهای نابالغ (سلولهای خال) از لایه بازال اپیدرم تا درم تکثیر مییابند. هرچه به اپیدرم نزدیکتر باشند، ملانین بیشتری دارند و هرچه به عمق درم میروند، رنگدانه کاهش مییابد. با جابجایی محل اصلی تودههای سلول خال از لایه سطحی به عمقی، از نظر بافتشناسی به خال مرزی، خال مرکب و خال درم تقسیم میشوند.
از نظر فراوانی تشخیص بافتشناسی تومورهای خوشخیم پلک، شایعترین نوع است و 14 از 64 چشم (22%) را شامل میشود. بسیاری از آنها از دوران کودکی وجود دارند و شرح حال به تشخیص کمک میکند. در میان زیرگروهها، خال درم شایعترین است. به طور متوسط هر فرد 10 تا 40 خال پوستی دارد1). خال اوتا در آسیاییها نسبتاً شایعتر است و فراوانی 0.1 تا 0.6% گزارش شده است2).
زیرگروههای اصلی بافتشناسی خالهای پلک به شرح زیر است:
خال مرزی (خال اتصالی) junctional nevus: در لایه عمقی اپیدرم و در مرز با درم ایجاد میشود. تودهای مسطح با مرز مشخص، حاوی رنگدانه زیاد و به رنگ قهوهای تیره تا سیاه است. ممکن است بدخیم شود.
خال درمای intradermal nevus: در داخل درم ایجاد میشود و شایعترین نوع است. اغلب ضایعات برجسته و ندولر هستند اما رنگ قهوهای کمی دارند. ممکن است دارای مو باشد. تقریباً هرگز بدخیم نمیشود.
خال مرکب compound nevus: دارای ویژگیهای هر دو نوع خال مرزی و درمای است و رنگ آن متغیر است. ممکن است بدخیم شود.
خال آبی blue nevus: دارای ملانوسیتهایی در درم است و به رنگ آبی تا قهوهای مایل به آبی دیده میشود.
خال اوتا nevus of Ota: یک خال آبی منتشر در نواحی اولین و دومین شاخه عصب سهقلو است. اغلب باعث رنگدانه در صلبیه و عنبیه نیز میشود. در زنان شایعتر است و به صورت یکطرفه ظاهر میشود.
بسته به زیرگروه متفاوت است. خال درمای بدخیم نمیشود، بنابراین در صورت عدم وجود مشکل زیبایی، میتوان آن را تحت نظر داشت. با این حال، در صورت افزایش سریع اندازه، تغییر رنگ، خونریزی یا خارش، باید به چشمپزشک مراجعه کرد. خال مرزی و خال مرکب به ندرت میتوانند به ملانوم بدخیم تبدیل شوند، بنابراین همراه با پیگیری، برداشتن کامل در نظر گرفته میشود.
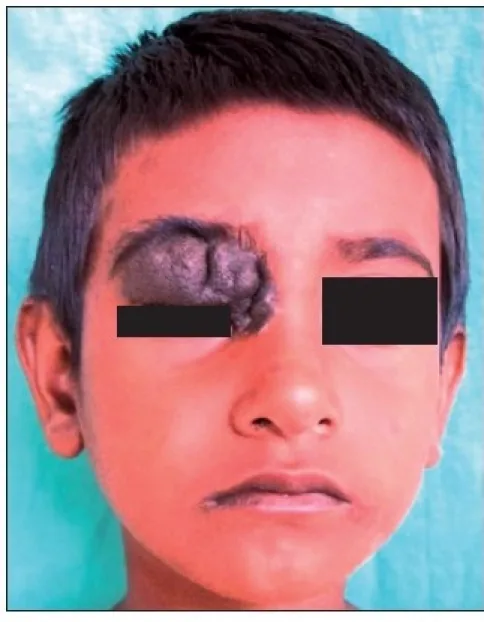
بیشتر خالهای پلک بدون علامت هستند. شکایت اصلی مشکل زیبایی (برجستگی رنگدانهای صورت) است و معمولاً درد یا اختلال بینایی همراه نیست. بیمار اغلب از دوران کودکی از وجود توده آگاه است و شرح حال سرنخی برای تشخیص فراهم میکند.
خالها اغلب در لبه پلک و بین مژهها ایجاد میشوند، اما ممکن است در نزدیکی نقطه اشکی نیز رخ دهند. شایعترین نوع خال، خال درمای است که در آن سلولهای خال در درم تکثیر شده و اپیدرم را به صورت گنبدی بالا میبرند. خال مرکب به صورت توده برجسته قهوهای و خال مرزی به صورت ضایعه مسطح سیاه ظاهر میشود. رنگ هر چه سطحیتر باشد تیرهتر (سیاه) و در لایههای عمیقتر روشنتر است.
ویژگیهای بالینی هر زیرگروه در زیر آورده شده است.
خال درم
ظاهر: ضایعه برجسته گنبدی یا ندولار. رنگدانه کم، اغلب به رنگ پوست یا قهوهای روشن.
ویژگی: ممکن است با مو همراه باشد. اغلب از دوران کودکی قابل مشاهده است.
خطر بدخیمی: تقریباً هیچ.
خال مرکب و مرزی
ظاهر: خال مرکب یک توده برجسته قهوهای است. خال مرزی سیاه و مسطح است.
ویژگی: رنگدانه فراوان، اغلب سیاه تا قهوهای تیره. حاشیه نسبتاً واضح.
خطر بدخیمی: به ندرت به ملانوم بدخیم تبدیل میشود.
خال اوتا
ظاهر: رنگدانه منتشر خاکستری-آبی تا قهوهای-آبی در ناحیه شاخههای اول و دوم عصب سهقلو.
ویژگی: رنگدانه در صلبیه و عنبیه نیز دیده میشود. شایعتر در زنان، یک طرفه. مادرزادی یا شروع در نوجوانی.
خطر بدخیمی: خطر ملانوم یووهآ گزارش شده است.
خال اوتا ممکن است با رنگدانه در عنبیه و صلبیه همراه باشد و خطر گلوکوم رنگدانهای (گلوکوم ملانوسیتی) مطرح شده است. همچنین ارتباط بین خال اوتا و ملانوم بدخیم یووهآ گزارش شده است9) و پیگیری منظم چشمپزشکی توصیه میشود.
عوامل زیر در ایجاد خال پلک نقش دارند.
در تشخیص خال پلک، اطلاعات زیر مهم است.
بیماریهای اصلی که نیاز به تشخیص افتراقی با خال پلک دارند در زیر آورده شده است.
| بیماری افتراقی | نکات افتراقی |
|---|---|
| ملانوم بدخیم | رنگ ناهمگن، مرز نامنظم، تغییر سریع، مطابقت با ABCDE |
| کارسینوم سلول بازال | زخم مرکزی، درخشش مرواریدی، رشد سریع |
| کراتوز سبورئیک | هیپرکراتوز سطحی، زگیلمانند، در افراد مسن |
| خال آبی | رنگ آبی، عمق درم |
| همانژیوم | رنگ قرمز، با فشار رنگ پریده میشود |
برای تشخیص بالینی، معیار ABCDE (عدم تقارن، مرز نامنظم، رنگ ناهمگن، قطر بیش از ۶ میلیمتر، تغییر) مفید است و اگر در درموسکوپی الگوی غیرمعمول دیده شود، بدخیمی مشکوک است 3,4). همچنین ضایعاتی که از دوران کودکی وجود دارند، احتمال خوشخیم بودن بیشتری دارند (تاریخچه مهم است). تشخیص نهایی با بررسی پاتولوژی بافت انجام میشود. در صورت تغییر سریع، بدون تردید بیوپسی اکسیژنال انجام میشود.
درمان خال پلک بر اساس زیرگروه و خطر بدخیمی تعیین میشود. برنامه درمانی بر اساس زیرگروه در جدول زیر نشان داده شده است.
| زیرگروه | روش درمان | خطر بدخیمی |
|---|---|---|
| خال درم | در صورت تمایل به زیبایی، shaving (درمان باز) | تقریباً هیچ |
| خال مرکب | توصیه به برداشتن کامل | به ندرت ملانوم بدخیم |
| خال مرزی | توصیه به برداشتن کامل | به ندرت ملانوم بدخیم |
| خال آبی | پیگیری یا برداشتن | بسیار نادر |
| خال اوتا | لیزر Q-switched | گزارش ملانوم یووهآ وجود دارد |
درمان خال درمـی: از آنجایی که بدخیم نمیشود، تنها در صورت تمایل به برداشتن به دلایل زیبایی، جراحی اندیکاسیون دارد. از آنجایی که بیمار از کودکی با این خال به عنوان بخشی از صورت خود زندگی کرده است، اغلب تمایل چندانی به برداشتن آن ندارد. روش معمول، برداشتن جزئی (shaving) بخش برجسته تومور و باقی گذاشتن زخم باز (open treatment) است.
درمان خال مرکب و خال مرزی: به دلیل خطر نادر تبدیل به ملانوم بدخیم، توصیه به برداشتن کامل در حین پیگیری میشود. نمونه برداشته شده باید حتماً برای بررسی پاتولوژی ارسال شود.
درمان خال اوتا: گزارش شده است که لیزر روبی Q-switched و لیزر الکساندرایت Q-switched مؤثر هستند5). تابش لیزر به طور انتخابی ملانوسیتهای درمـی را تخریب کرده و رنگدانه را بهبود میبخشد. معمولاً نیاز به چندین جلسه تابش است.
درمان خال مادرزادی غولپیکر: برداشتن مرحلهای برنامهریزی شده یا استفاده از گشادکننده بافت انجام میشود6). در موارد همراه با پلک، جراحی ترمیمی پیچیده است و بهتر است در مراکز تخصصی انجام شود.
برای خال اوتا، لیزر روبی Q-switch و لیزر الکساندرایت Q-switch مؤثر شناخته شدهاند و با چندین جلسه تابش، بهبود رنگدانه انتظار میرود5). برای خالهای درم، مرکب و مرزی معمولی، برداشتن (shaving یا برداشتن کامل) درمان استاندارد است و لیزر گزینه اول نیست.
سلولهای خال، سلولهای رنگدانهای نابالغی هستند که از سلولهای پیش ساز ملانوسیت مهاجرت کرده از تاج عصبی منشأ میگیرند1). زیرگروه بافتشناسی بر اساس عمق تودههای سلول خال تعیین میشود. اگر تودهها در لایه بازال اپیدرم موضعی باشند، خال مرزی؛ اگر در درم باشند، خال درم؛ و اگر در هر دو باشند، خال مرکب نامیده میشود. هر چه سلولها سطحیتر باشند، ملانین بیشتری دارند و در لایههای عمیق، رنگدانه کمتر میشود. این گرادیان رنگدانه باعث تفاوت رنگ ظاهری بین زیرگروهها میشود.
حدود 80٪ از خالهای اکتسابی دارای جهش BRAF V600E هستند7). جهش BRAF مسیر سیگنالینگ رشد سلولی (MAPK) را فعال میکند، اما به تنهایی منجر به بدخیمی نمیشود و اغلب باعث پیری سلولی (oncogene-induced senescence) میشود. تبدیل به ملانوم بدخیم زمانی رخ میدهد که علاوه بر جهش BRAF، جهشهای اضافی مانند جهش پروموتر TERT یا حذف CDKN2A انباشته شوند7). احتمال تبدیل یک خال معمولی به ملانوم بدخیم کمتر از 0.0005٪ در هر خال در سال تخمین زده میشود که بسیار کم است1).
خال اوتا در اثر هیپرپلازی ملانوسیتهای درم ایجاد میشود. ملانوسیتهای پراکنده در درم ناحیه اولین و دومین شاخه عصب سهقلو تکثیر یافته و رنگدانه آبی تا آبی-خاکستری ایجاد میکنند. رنگدانه ممکن است نه تنها در پوست پلک، بلکه در صلبیه، عنبیه و فوندوس نیز رخ دهد. در بیماران سفیدپوست مبتلا به ملانوسیتوز جلدی-چشمی (oculodermal melanocytosis)، خطر ابتلا به ملانوم یووه در طول زندگی به طور قابل توجهی بالاتر گزارش شده است9) و معاینات منظم فوندوس و فشار چشم توصیه میشود.
سیستمهای تشخیص تصویری تومورهای پوستی با استفاده از یادگیری عمیق توسعه یافتهاند و دقت طبقهبندی در سطح متخصص پوست گزارش شده است 8). با ترکیب با تصاویر درموسکوپی، انتظار میرود دقت تمایز بین خال و ملانوم بدخیم بیشتر بهبود یابد. کاربرد در ناحیه پلک یک چالش آینده است.
یک مرور سیستماتیک در مورد برداشت مرحلهای با استفاده از گشادکننده بافت برای خال مادرزادی غولپیکر انجام شده است و بهبود بازسازی عملکردی و زیبایی گزارش شده است 6). در موارد درگیر پلک، پیشرفتهای فنی در برداشت و بازسازی با حداقل تأثیر بر عملکرد بینایی در حال انجام است.
در مطالعهای بر روی بیماران سفیدپوست مبتلا به ملانوسیتوز پوستی-چشمی، بروز مادامالعمر ملانوم یووهآ حدود 1 در 400 گزارش شده است و سودمندی معاینات منظم فوندوس در بیماران مبتلا به خال اوتا نیز اشاره شده است 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.