ปานชั้นหนังแท้
ลักษณะภายนอก: รอยโรคที่นูนขึ้นรูปโดมหรือเป็นก้อนกลม มีเม็ดสีน้อย มักมีสีผิวถึงน้ำตาลอ่อน
ลักษณะเด่น: อาจมีขนร่วมด้วย มักสังเกตเห็นได้ตั้งแต่วัยเด็ก
ความเสี่ยงต่อการกลายเป็นมะเร็ง: แทบไม่มี

เนวัสหนังตาเป็นเนื้องอกชนิดไม่ร้ายแรงที่เกิดจากการเพิ่มจำนวนของเซลล์เม็ดสียังไม่เจริญเต็มที่ (เซลล์เนวัส) จากชั้นฐานของหนังกำพร้าลงไปถึงชั้นหนังแท้ ยิ่งใกล้หนังกำพร้ามากเท่าไร เมลานินก็ยิ่งมาก ยิ่งลึกลงไปในชั้นหนังแท้ เม็ดสียิ่งน้อยลง เมื่อตำแหน่งหลักของกลุ่มเซลล์เนวัสเคลื่อนจากผิวลงสู่ลึก ทางจุลพยาธิวิทยาจะจำแนกเป็น เนวัสชนิดจังก์ชันนัล, เนวัสชนิดผสม และเนวัสในชั้นหนังแท้
ในแง่ความถี่ตามการวินิจฉัยทางพยาธิวิทยาของเนื้องอกชนิดไม่ร้ายแรงของหนังตา เนวัสหนังตาพบบ่อยที่สุด คิดเป็น 14 ใน 64 ตา (22%) มักมีมาตั้งแต่วัยเด็ก และประวัติช่วยในการวินิจฉัย ชนิดย่อยที่พบบ่อยที่สุดคือเนวัสในชั้นหนังแท้ โดยเฉลี่ยแล้วจำนวนเนวัสผิวหนังทั่วไปคือ 10-40 ต่อคน 1) เนวัสโอตะพบได้ค่อนข้างบ่อยในคนเอเชีย โดยรายงานความถี่ 0.1-0.6% 2)
ด้านล่างนี้คือชนิดย่อยทางจุลพยาธิวิทยาหลักของเนวัสที่เกิดขึ้นที่หนังตา
ปานขอบ (junctional nevus): เกิดขึ้นในชั้นลึกของหนังกำพร้าที่รอยต่อกับชั้นหนังแท้ เป็นก้อนแบน ขอบเขตชัดเจน มีเม็ดสีมาก สีน้ำตาลเข้มถึงดำ อาจกลายเป็นมะเร็งได้
ปานในชั้นหนังแท้ (intradermal nevus): เกิดขึ้นภายในชั้นหนังแท้ พบบ่อยที่สุด มักเป็นรอยโรคที่นูน/เป็นก้อน แต่มีสีน้ำตาลน้อย อาจมีขน แทบไม่กลายเป็นมะเร็ง
ปานผสม (compound nevus): มีลักษณะทั้งของปานขอบและปานในชั้นหนังแท้ สีหลากหลาย อาจกลายเป็นมะเร็งได้
ปานสีน้ำเงิน (blue nevus): มีเมลาโนไซต์ในชั้นหนังแท้ สีน้ำเงินถึงน้ำตาลปนน้ำเงิน
ปานโอตะ (nevus of Ota): ปานสีน้ำเงินกระจายในบริเวณแขนงที่หนึ่งและสองของเส้นประสาทไทรเจมินัล มักมีเม็ดสีที่ตาขาวและม่านตาร่วมด้วย พบในผู้หญิงมากกว่า ปรากฏข้างเดียว
ขึ้นอยู่กับชนิดย่อย ปานในชั้นหนังแท้ไม่กลายเป็นมะเร็ง จึงสามารถสังเกตได้หากไม่มีปัญหาด้านความสวยงาม อย่างไรก็ตาม หากมีการโตเร็ว เปลี่ยนสี มีเลือดออก หรือคัน ควรพบจักษุแพทย์ ปานขอบและปานผสมอาจเปลี่ยนเป็นมะเร็งผิวหนังชนิดเมลาโนมาได้น้อยครั้ง ดังนั้นควรสังเกตและพิจารณาการตัดออกทั้งหมด
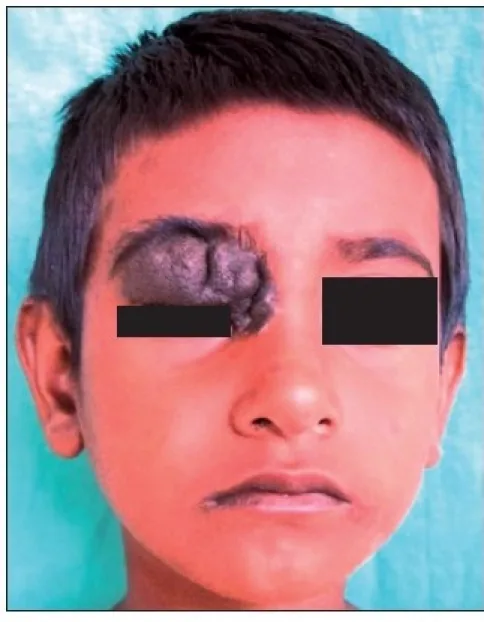
ปานเปลือกตาส่วนใหญ่ไม่มีอาการ ข้อร้องเรียนหลักคือปัญหาด้านความสวยงาม (ก้อนสีบนใบหน้า) มักไม่มีอาการปวดหรือความบกพร่องทางการมองเห็น ผู้ป่วยมักทราบถึงก้อนเนื้อนี้ตั้งแต่วัยเด็ก และประวัติช่วยในการวินิจฉัย
มักเกิดที่ขอบเปลือกระหว่างขนตา แต่ก็อาจเกิดใกล้จุดน้ำตาได้ ปานชนิดที่พบบ่อยที่สุดคือปานในชั้นหนังแท้ ซึ่งเซลล์ปานในชั้นหนังแท้เพิ่มจำนวนดันหนังกำพร้าขึ้นเป็นรูปโดม ปานผสมปรากฏเป็นก้อนนูนสีน้ำตาล ในขณะที่ปานขอบปรากฏเป็นรอยโรคแบนสีดำ สีมีแนวโน้มเข้มกว่า (ดำ) ในชั้นตื้น และจางกว่าในชั้นลึก
ลักษณะทางคลินิกของแต่ละชนิดย่อยแสดงไว้ด้านล่าง
ปานชั้นหนังแท้
ลักษณะภายนอก: รอยโรคที่นูนขึ้นรูปโดมหรือเป็นก้อนกลม มีเม็ดสีน้อย มักมีสีผิวถึงน้ำตาลอ่อน
ลักษณะเด่น: อาจมีขนร่วมด้วย มักสังเกตเห็นได้ตั้งแต่วัยเด็ก
ความเสี่ยงต่อการกลายเป็นมะเร็ง: แทบไม่มี
ปานผสมและปานรอยต่อ
ลักษณะภายนอก: ปานผสมเป็นก้อนนูนสีน้ำตาล ปานรอยต่อเป็นสีดำและแบนราบ
ลักษณะเด่น: มีเม็ดสีมาก มักเป็นสีดำถึงน้ำตาลเข้ม ขอบเขตค่อนข้างชัดเจน
ความเสี่ยงต่อการกลายเป็นมะเร็ง: พบได้น้อยที่จะเปลี่ยนเป็นมะเร็งผิวหนังชนิดเมลาโนมา
ปานโอตะ
ลักษณะภายนอก: การสะสมของเม็ดสีแบบกระจายสีเทาอมฟ้าถึงน้ำตาลอมฟ้า ในบริเวณที่เส้นประสาทไทรเจมินัลแขนงที่ 1 และ 2 กระจายตัว
ลักษณะเด่น: มีการสะสมของเม็ดสีที่ตาขาวและม่านตาด้วย พบในผู้หญิงมากกว่า ข้างเดียว เกิดแต่กำเนิดหรือเริ่มในวัยรุ่น
ความเสี่ยงต่อการกลายเป็นมะเร็ง: มีรายงานความเสี่ยงของมะเร็งเมลาโนมาที่คอรอยด์
ปานโอตะอาจมีการสะสมของเม็ดสีที่ม่านตาและตาขาวร่วมด้วย ซึ่งเพิ่มความเสี่ยงต่อโรคต้อหินชนิดเม็ดสี (ต้อหินจากเซลล์เม็ดสีเมลานิน) นอกจากนี้ยังมีรายงานความสัมพันธ์ระหว่างปานโอตะกับมะเร็งเมลาโนมาชนิดร้ายของคอรอยด์9) ดังนั้นจึงแนะนำให้ติดตามผลทางจักษุวิทยาเป็นระยะ
ปัจจัยต่อไปนี้เกี่ยวข้องกับการเกิดปานที่เปลือกตา:
ในการวินิจฉัยปานที่เปลือกตา ข้อมูลต่อไปนี้มีความสำคัญ:
โรคหลักที่ต้องแยกจากปานที่เปลือกตามีดังนี้
| โรคที่ต้องแยก | จุดที่ใช้แยก |
|---|---|
| มะเร็งผิวหนังชนิดเมลาโนมา | เม็ดสีไม่สม่ำเสมอ ขอบไม่เรียบ เปลี่ยนแปลงเร็ว เข้าเกณฑ์ ABCDE |
| มะเร็งเซลล์ฐาน | แผลตรงกลาง ผิวมันวาวคล้ายไข่มุก โตเร็ว |
| ไขมันในหนังศีรษะอักเสบ (Seborrheic keratosis) | ผิวหนังหนาเป็นขุย/คล้ายหูด ผู้สูงอายุ |
| ปานสีน้ำเงิน | สีน้ำเงิน อยู่ลึกในชั้นหนังแท้ |
| หลอดเลือดขอด | สีแดง จางลงเมื่อกด |
ในการวินิจฉัยทางคลินิก เกณฑ์ ABCDE (ความไม่สมมาตร ขอบไม่เรียบ สีไม่สม่ำเสมอ เส้นผ่านศูนย์กลาง >6 มม. การเปลี่ยนแปลง) มีประโยชน์ และหากพบรูปแบบที่ผิดปกติในการตรวจด้วยเดอร์โมสโคป ให้สงสัยมะเร็ง3,4) รอยโรคที่มีมาตั้งแต่วัยเด็กมักเป็นชนิดไม่ร้ายแรง (การซักประวัติสำคัญ) การวินิจฉัยที่แน่นอนคือการตรวจทางพยาธิวิทยาเนื้อเยื่อ หากมีการเปลี่ยนแปลงอย่างรวดเร็ว ให้ตัดชิ้นเนื้อออกโดยไม่ลังเล
การรักษาปานที่เปลือกตาขึ้นอยู่กับชนิดย่อยและความเสี่ยงต่อการกลายเป็นมะเร็ง ตารางต่อไปนี้แสดงแผนการรักษาตามชนิดย่อย
| ชนิดย่อย | วิธีการรักษา | ความเสี่ยงต่อการกลายเป็นมะเร็ง |
|---|---|---|
| ปานในชั้นหนังแท้ | หากต้องการเพื่อความสวยงาม: การโกน (การรักษาแบบเปิด) | แทบไม่มี |
| ปานผสม | แนะนำให้ตัดออกทั้งหมด | พบน้อยมากที่จะกลายเป็นมะเร็งผิวหนังชนิดเมลาโนมา |
| ปานขอบเขต (Junctional nevus) | แนะนำให้ตัดออกทั้งหมด | พบน้อยมากที่จะกลายเป็นมะเร็งผิวหนังชนิดเมลาโนมา |
| ปานสีน้ำเงิน | สังเกตอาการหรือตัดออก | พบได้น้อยมาก |
| ปานโอตะ (Nevus of Ota) | เลเซอร์ Q-switched | มีรายงานมะเร็งเมลาโนมาของยูเวีย |
การรักษาปานในชั้นหนังแท้ (Intradermal nevus): เนื่องจากไม่กลายเป็นมะเร็ง การผ่าตัดจะทำก็ต่อเมื่อผู้ป่วยต้องการเอาออกด้วยเหตุผลด้านความสวยงาม ผู้ป่วยมักไม่ต้องการเอาออกเพราะปานเป็นส่วนหนึ่งของใบหน้าตั้งแต่เด็ก วิธีการทั่วไปคือการตัดส่วนที่นูนออกบางส่วน (shaving) และปล่อยให้แผลเปิด (open treatment)
การรักษาปานผสมและปานขอบเขต: เนื่องจากมีความเสี่ยงในการเปลี่ยนเป็นมะเร็งเมลาโนมา แม้จะพบได้น้อย แนะนำให้ตัดออกทั้งหมดและสังเกตอาการ ต้องส่งชิ้นเนื้อที่ตัดออกไปตรวจทางพยาธิวิทยา
การรักษาปานโอตะ: มีรายงานว่าเลเซอร์ Q-switched ruby และ Q-switched alexandrite มีประสิทธิภาพ 5) เลเซอร์จะทำลายเซลล์เมลาโนไซต์ในชั้นหนังแท้อย่างจำเพาะและช่วยให้รอยดำดีขึ้น มักต้องทำหลายครั้ง
การรักษาปานสีดำแต่กำเนิดขนาดใหญ่: ทำการตัดออกเป็นระยะตามแผนหรือใช้เครื่องขยายเนื้อเยื่อ 6) ในกรณีที่เกี่ยวข้องกับเปลือกตา การผ่าตัดสร้างใหม่มีความซับซ้อน ดังนั้นควรดูแลในสถานพยาบาลเฉพาะทาง
สำหรับปานโอตะ เลเซอร์ Q-switch รูบี้และเลเซอร์ Q-switch อเล็กซานไดรต์ถือว่ามีประสิทธิภาพ และการฉายซ้ำหลายครั้งสามารถทำให้รอยดำดีขึ้นได้ 5) สำหรับปานในชั้นหนังแท้ ปานผสม และปานขอบทั่วไป การตัดออก (shaving หรือตัดออกทั้งหมด) เป็นการรักษามาตรฐาน และเลเซอร์ไม่ใช่ทางเลือกแรก
เซลล์ปานเป็นเซลล์เม็ดสีที่ยังไม่เจริญเต็มที่ซึ่งมีต้นกำเนิดจากเซลล์ตั้งต้นของเมลาโนไซต์ที่ย้ายมาจากแนวประสาท 1) ชนิดย่อยทางจุลกายวิภาคถูกกำหนดโดยความลึกของกลุ่มเซลล์ปาน หากกลุ่มเซลล์ปานอยู่เฉพาะที่ชั้นฐานของหนังกำพร้า จะเป็นปานขอบ หากอยู่ในชั้นหนังแท้ จะเป็นปานในชั้นหนังแท้ หากอยู่ในทั้งสองชั้น จะเป็นปานผสม ยิ่งเซลล์อยู่ตื้นเท่าไร ก็ยิ่งมีเมลานินมาก และในชั้นลึกจะมีเม็ดสีน้อยลง การไล่ระดับสีนี้ทำให้เกิดความแตกต่างของสีที่มองเห็นด้วยตาเปล่าระหว่างชนิดย่อย
ประมาณ 80% ของปานที่ได้มามีการกลายพันธุ์ BRAF V600E 7) การกลายพันธุ์ BRAF กระตุ้นสัญญาณการเพิ่มจำนวนเซลล์ (เส้นทาง MAPK) แต่เพียงอย่างเดียวไม่ทำให้เกิดมะเร็ง มักทำให้เกิดการชราภาพของเซลล์ (oncogene-induced senescence) การเปลี่ยนแปลงเป็นมะเร็งผิวหนังชนิดเมลาโนมาเกิดขึ้นเมื่อมีการสะสมของการกลายพันธุ์เพิ่มเติม เช่น การกลายพันธุ์บริเวณโปรโมเตอร์ของ TERT หรือการขาดหายของ CDKN2A ร่วมกับการกลายพันธุ์ BRAF 7) ความน่าจะเป็นที่ปานธรรมดาจะเปลี่ยนเป็นมะเร็งผิวหนังชนิดเมลาโนมาประมาณน้อยกว่า 0.0005% ต่อปานต่อปี ซึ่งเป็นความเสี่ยงที่ต่ำมาก 1)
ปานโอตะเกิดจากการเพิ่มจำนวนของเมลาโนไซต์ในชั้นหนังแท้ เมลาโนไซต์ที่กระจายอยู่ในชั้นหนังแท้บริเวณเส้นประสาทไทรเจมินัล (แขนงที่ 1 และ 2) เพิ่มจำนวนขึ้น ทำให้เกิดรอยสีน้ำเงินถึงเทาอมน้ำเงิน รอยสีอาจเกิดขึ้นไม่เพียงแต่ที่ผิวหนังเปลือกตา แต่ยังเกิดที่ตาขาว ม่านตา และจอตา ในผู้ป่วยผิวขาวที่มีภาวะเมลาโนไซโตซิสทางผิวหนังและตา (oculodermal melanocytosis) มีรายงานอุบัติการณ์ตลอดชีวิตของมะเร็งเมลาโนมาของยูเวียสูงกว่าอย่างมีนัยสำคัญ 9) และแนะนำให้ตรวจจอตาและความดันลูกตาเป็นประจำ
ระบบวินิจฉัยภาพเนื้องอกผิวหนังโดยใช้การเรียนรู้เชิงลึกได้รับการพัฒนา และรายงานความแม่นยำในการจำแนกในระดับผู้เชี่ยวชาญด้านผิวหนัง 8) การรวมกับภาพเดอร์โมสโคปคาดว่าจะช่วยเพิ่มความแม่นยำในการแยกความแตกต่างระหว่างปานและมะเร็งผิวหนังชนิดเมลาโนมา การประยุกต์ใช้ในบริเวณเปลือกตาเป็นความท้าทายในอนาคต
มีการทบทวนวรรณกรรมอย่างเป็นระบบเกี่ยวกับวิธีการตัดออกแบบค่อยเป็นค่อยไปโดยใช้เครื่องขยายเนื้อเยื่อสำหรับปานสีขนาดใหญ่แต่กำเนิด และรายงานการปรับปรุงการสร้างใหม่ทั้งด้านหน้าที่และความสวยงาม 6) ในกรณีที่เกี่ยวข้องกับเปลือกตา การปรับปรุงทางเทคนิคในการตัดออกและสร้างใหม่โดยลดผลกระทบต่อการมองเห็นให้เหลือน้อยที่สุดกำลังดำเนินไป
ในการศึกษาในผู้ป่วยผิวขาวที่มีเมลาโนซิสทางผิวหนังและตา อุบัติการณ์ตลอดชีวิตของมะเร็งเมลาโนมาของยูเวียอยู่ที่ประมาณ 1/400 ซึ่งบ่งชี้ถึงประโยชน์ของการตรวจอวัยวะตาเป็นประจำในผู้ป่วยที่มีปานโอตะ 9)
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.