Nevo Intradérmico
Apariencia: Lesión elevada en forma de cúpula o nodular. Poco pigmento, a menudo color carne a marrón claro.
Características: Puede tener vello. A menudo se nota desde la infancia.
Riesgo de malignidad: Casi ninguno.

El nevus palpebral es un tumor benigno en el que las células pigmentarias inmaduras (células névicas) proliferan desde la capa basal de la epidermis hacia la dermis. Cuanto más cerca de la epidermis, más rico en melanina, y cuanto más profundo en la dermis, menos pigmento. A medida que la ubicación principal de los nidos de células névicas se desplaza de las capas superficiales a las profundas, se clasifican histológicamente en nevus junctional, nevus compuesto y nevus intradérmico.
Es el tumor benigno palpebral más común según el diagnóstico patológico, representando 14 de 64 ojos (22%). Muchos están presentes desde la infancia, y la anamnesis es útil para el diagnóstico. Entre los subtipos, el nevus intradérmico es el más común. El número promedio de nevus cutáneos comunes por persona es de 10 a 401). El nevus de Ota es relativamente común en asiáticos, con una frecuencia reportada del 0.1 al 0.6%2).
Los principales subtipos histológicos de nevus que ocurren en el párpado se muestran a continuación.
Nevo yuxtaepidérmico (nevo de unión): Ocurre en la capa profunda de la epidermis en la unión con la dermis. Es un tumor plano y bien definido, con abundante pigmento, de color marrón intenso a negro. Puede malignizarse.
Nevo intradérmico: Ocurre dentro de la dermis y es el tipo más frecuente. A menudo se presenta como lesiones elevadas o nodulares con poca pigmentación marrón. Puede tener vello. La transformación maligna es extremadamente rara.
Nevo compuesto: Tiene características tanto del nevo yuxtaepidérmico como del intradérmico, con color variable. Puede malignizarse.
Nevo azul: Contiene melanocitos en la dermis y presenta un color azul a marrón azulado.
Nevo de Ota: Un nevo azul que ocurre difusamente en el área de la primera y segunda rama del nervio trigémino. A menudo causa pigmentación de la esclerótica y el iris. Es más común en mujeres y aparece unilateralmente.
Depende del subtipo. Los nevos intradérmicos no se malignizan, por lo que es posible la observación si no hay problemas estéticos. Sin embargo, si ocurre crecimiento rápido, cambio de color, sangrado o picazón, consulte a un oftalmólogo. Los nevos yuxtaepidérmicos y compuestos raramente se transforman en melanoma maligno, por lo que considere la escisión completa junto con la observación.
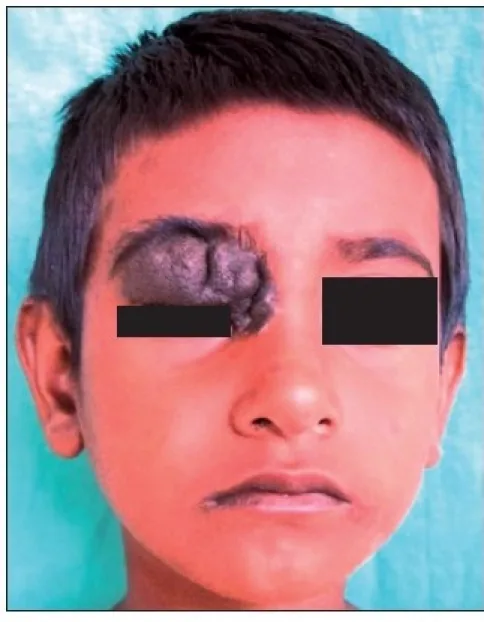
La mayoría de los nevos palpebrales son asintomáticos. La principal queja es estética (lesión pigmentada elevada en la cara), y generalmente no hay dolor ni deterioro visual. Los pacientes a menudo son conscientes de la masa desde la infancia, y la anamnesis es una pista para el diagnóstico.
Ocurren comúnmente en el borde del párpado entre las pestañas, pero también pueden desarrollarse cerca del punto lagrimal. Entre los nevos, el intradérmico es el más común, donde las células névicas en la dermis proliferan y elevan la epidermis en forma de cúpula. Los nevos compuestos se presentan como tumores elevados marrones, mientras que los yuxtaepidérmicos se presentan como lesiones planas negras. El color tiende a ser más oscuro (negro) en las capas superficiales y más claro en las profundas.
Las características clínicas de cada subtipo se muestran a continuación.
Nevo Intradérmico
Apariencia: Lesión elevada en forma de cúpula o nodular. Poco pigmento, a menudo color carne a marrón claro.
Características: Puede tener vello. A menudo se nota desde la infancia.
Riesgo de malignidad: Casi ninguno.
Nevo Compuesto y de Unión
Apariencia: El nevo compuesto es una masa elevada marrón. El nevo de unión es negro y plano.
Características: Rico en pigmento, a menudo negro a marrón oscuro. Bordes relativamente claros.
Riesgo de malignidad: Raramente se transforma en melanoma maligno.
Nevo de Ota
Apariencia: Pigmentación difusa gris azulada a marrón azulada en la distribución de la primera y segunda rama del nervio trigémino.
Características: Pigmentación también en la esclerótica y el iris. Más común en mujeres, unilateral. Congénito o de inicio en la adolescencia.
Riesgo de malignidad: Se ha reportado riesgo de melanoma uveal.
El nevo de Ota puede implicar pigmentación del iris y la esclerótica, y se ha señalado un mayor riesgo de glaucoma pigmentario (glaucoma melanocítico). Además, se ha reportado una asociación entre el nevo de Ota y el melanoma uveal maligno9), y se recomienda un seguimiento oftalmológico regular.
Los siguientes factores están involucrados en el desarrollo del nevus palpebral.
En el diagnóstico del nevus palpebral, la siguiente información es importante.
Las principales enfermedades que requieren diferenciación del nevus palpebral se enumeran a continuación.
| Diagnóstico Diferencial | Puntos Clave de Diferenciación |
|---|---|
| Melanoma maligno | Coloración no uniforme, bordes irregulares, cambio rápido, cumple criterios ABCDE |
| Carcinoma basocelular | Ulceración central, brillo perlado, crecimiento rápido |
| Queratosis seborreica | Hiperqueratosis superficial/verrugosa, ancianos |
| Nevus azul | Color azulado, dermis profunda |
| Hemangioma | Color rojo, palidece con la presión |
Para la diferenciación clínica, los criterios ABCDE (asimetría, bordes irregulares, coloración heterogénea, diámetro >6 mm, evolución) son útiles. Si la dermatoscopia muestra un patrón atípico, se debe sospechar malignidad 3,4). Las lesiones presentes desde la infancia tienen alta probabilidad de ser benignas (la anamnesis es importante). El diagnóstico definitivo se realiza mediante examen histopatológico. Si hay cambios rápidos, se debe realizar una biopsia por escisión sin dudar.
El tratamiento del nevus palpebral se determina según el subtipo y el riesgo de transformación maligna. Las estrategias de tratamiento por subtipo se muestran en la siguiente tabla.
| Subtipo | Tratamiento | Riesgo de malignidad |
|---|---|---|
| Nevus intradérmico | Afeitado (tratamiento abierto) si deseo estético | Casi ninguno |
| Nevus compuesto | Se recomienda escisión completa | Raramente melanoma maligno |
| Nevo junctional | Se recomienda escisión completa | Raramente melanoma maligno |
| Nevo azul | Observación o escisión | Extremadamente raro |
| Nevo de Ota | Láser Q-switched | Se han reportado melanomas uveales |
Tratamiento del nevo intradérmico: Dado que no se maligniza, la cirugía está indicada solo si el paciente desea la extirpación por razones estéticas. A menudo, los pacientes han vivido con el nevo como parte de su rostro desde la infancia y pueden tener poco deseo de extirpación. La técnica quirúrgica común es la escisión parcial (afeitado) de la porción elevada, dejando una herida abierta (tratamiento abierto).
Tratamiento del nevo compuesto y nevo junctional: Debido al riesgo de transformación a melanoma maligno, aunque raro, se recomienda la escisión completa mientras se monitorea la condición. La muestra extirpada debe enviarse siempre para examen histopatológico.
Tratamiento del nevo de Ota: Se ha informado que el láser de rubí Q-switched y el láser de alejandrita Q-switched son efectivos 5). La irradiación con láser destruye selectivamente los melanocitos dérmicos y mejora la pigmentación. A menudo se requieren múltiples sesiones.
Tratamiento del nevo pigmentado gigante congénito: Se utilizan la escisión por etapas planificada y la expansión tisular 6). Cuando el párpado está afectado, la cirugía reconstructiva se vuelve compleja, por lo que se recomienda el manejo en un centro especializado.
Para el nevo de Ota, se considera que el láser de rubí Q-switched y el láser de alejandrita Q-switched son efectivos, y múltiples sesiones pueden mejorar la pigmentación 5). Para los nevos intradérmicos, compuestos y junturales comunes, la escisión (afeitado o escisión completa) es el tratamiento estándar, y el láser no es la primera opción.
Las células névicas son células pigmentarias inmaduras que se originan de precursores de melanocitos que migraron desde la cresta neural 1). El subtipo histológico está determinado por la profundidad de los nidos de células névicas. Si los nidos se localizan en la capa basal epidérmica, es un nevo juntural; si en la dermis, un nevo intradérmico; y si abarcan ambas, un nevo compuesto. Las células en capas superficiales son ricas en melanina, mientras que en capas más profundas tienen menos pigmento. Este gradiente de pigmento explica las diferencias de color macroscópico entre los subtipos.
Aproximadamente el 80% de los nevos adquiridos presentan la mutación BRAF V600E 7). Las mutaciones BRAF activan las señales de proliferación celular (vía MAPK), pero por sí solas no conducen a malignidad y a menudo causan senescencia inducida por oncogenes. La transformación a melanoma maligno ocurre cuando se acumulan mutaciones adicionales como mutaciones del promotor TERT o deleciones de CDKN2A junto con la mutación BRAF 7). El riesgo estimado de que un lunar común se transforme en melanoma maligno es inferior al 0.0005% por lunar por año, lo cual es extremadamente bajo 1).
El nevo de Ota resulta de la hiperplasia de melanocitos dérmicos. La proliferación de melanocitos dispersos en la dermis de las ramas primera y segunda del nervio trigémino produce una pigmentación azul a gris azulada. La pigmentación puede ocurrir no solo en la piel del párpado, sino también en la esclerótica, el iris y el fondo de ojo. En pacientes caucásicos con melanocitosis oculodérmica, se ha reportado que la incidencia de por vida de melanoma uveal es significativamente mayor 9), y se recomiendan exámenes regulares del fondo de ojo y la presión intraocular.
Se han desarrollado sistemas de diagnóstico por imagen de tumores cutáneos mediante aprendizaje profundo (deep learning), y se ha informado una precisión de clasificación a nivel de dermatólogo especialista 8). La combinación con imágenes dermatoscópicas promete mejorar aún más la precisión en la diferenciación entre nevos y melanoma maligno. La aplicación en la región palpebral sigue siendo un desafío futuro.
Se ha realizado una revisión sistemática sobre la escisión escalonada con expansores tisulares para nevos pigmentados congénitos gigantes, y se han informado mejoras en la reconstrucción funcional y estética 6). En casos que afectan el párpado, se están realizando mejoras técnicas para minimizar el impacto en la función visual mientras se realiza la escisión y reconstrucción.
Un estudio en pacientes blancos con melanocitosis oculodérmica informó una incidencia de por vida de melanoma uveal de aproximadamente 1/400, lo que sugiere la utilidad de exámenes de fondo de ojo regulares en pacientes con nevus de Ota 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.