Nevo dermico
Aspetto : Lesione rilevata a forma di cupola o nodulare. Poco pigmento, spesso color carne o marrone chiaro.
Caratteristiche : Può essere associato a peli. Spesso notato fin dall’infanzia.
Rischio di malignità : Quasi nullo.

Il nevo palpebrale è un tumore benigno dovuto alla proliferazione di cellule pigmentate immature (nevociti) dallo strato basale dell’epidermide fino al derma. Più è vicino all’epidermide, più è ricco di melanina; più è profondo nel derma, meno pigmento contiene. A seconda della sede principale dei nidi di nevociti, si classificano istologicamente in nevo giunzionale, nevo composto e nevo dermico.
Tra i tumori benigni palpebrali, il nevo è il più frequente, rappresentando 14 occhi su 64 (22%). Spesso presente fin dall’infanzia, l’anamnesi è utile per la diagnosi. Il sottotipo più comune è il nevo dermico. In media, una persona ha 10-40 nevi cutanei1). Il nevo di Ota è relativamente comune negli asiatici, con una frequenza riportata dello 0,1-0,6%2).
I principali sottotipi istologici di nevi palpebrali sono elencati di seguito.
Nevo giunzionale (nevo della giunzione) : si sviluppa nello strato profondo dell’epidermide, al confine con il derma. È una massa piatta, ben delimitata, ricca di pigmento, di colore marrone scuro o nero. Può diventare maligna.
Nevo intradermico : si sviluppa nel derma ed è il tipo più frequente. Si presenta spesso come lesione rilevata o nodulare, ma la tonalità marrone è meno marcata. Può contenere peli. La trasformazione maligna è molto rara.
Nevo composto : possiede caratteristiche sia del nevo giunzionale che di quello intradermico, con colore variabile. Può diventare maligno.
Nevo blu : contiene melanociti nel derma, di colore blu o blu-marrone.
Nevo di Ota : nevo blu diffuso nei territori del primo e secondo ramo del nervo trigemino. Spesso si accompagna a pigmentazione della sclera e dell’iride. Compare unilateralmente, più frequente nelle donne.
Dipende dal sottotipo. Il nevo intradermico non diventa maligno, quindi è possibile l’osservazione se non ci sono problemi estetici. Tuttavia, in caso di rapido aumento, cambiamento di colore, sanguinamento o prurito, consultare un oculista. I nevi giunzionali e composti possono raramente trasformarsi in melanoma maligno, quindi si raccomanda sorveglianza e considerare l’escissione completa.
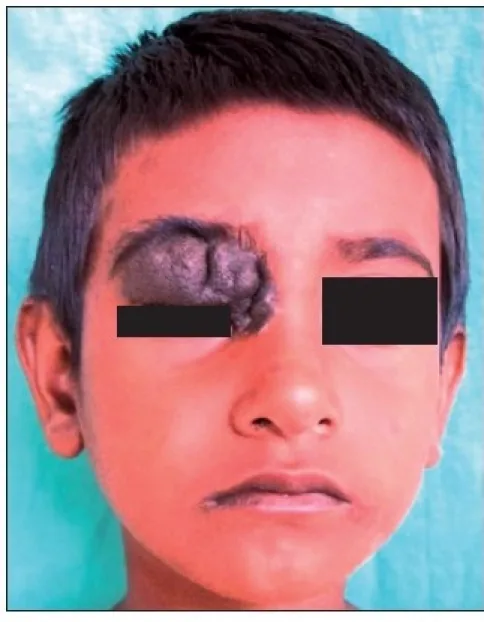
La maggior parte dei nevi palpebrali è asintomatica. Il principale motivo di consultazione è estetico (rilievo pigmentato sul viso), senza dolore o disturbi visivi di solito. Il paziente è spesso consapevole della presenza della massa fin dall’infanzia, e l’anamnesi è un indizio diagnostico.
Si verificano frequentemente sul bordo della palpebra tra le ciglia, ma possono anche comparire vicino al punto lacrimale. Tra i nevi, il nevo intradermico è il più comune; le cellule del nevo nel derma proliferano e sollevano l’epidermide a forma di cupola. Il nevo composto si presenta come una massa rilevata marrone, mentre il nevo giunzionale è una lesione nera e piatta. Il colore tende ad essere più scuro (nero) negli strati superficiali e più chiaro in quelli profondi.
Le caratteristiche cliniche di ciascun sottotipo sono presentate di seguito.
Nevo dermico
Aspetto : Lesione rilevata a forma di cupola o nodulare. Poco pigmento, spesso color carne o marrone chiaro.
Caratteristiche : Può essere associato a peli. Spesso notato fin dall’infanzia.
Rischio di malignità : Quasi nullo.
Nevo composto e giunzionale
Aspetto : Il nevo composto è un tumore rilevato di colore marrone. Il nevo giunzionale è nero e piatto.
Caratteristiche : Pigmentazione abbondante, spesso nera o marrone scuro. Contorni relativamente netti.
Rischio di malignità : Rara trasformazione in melanoma maligno.
Nevo di Ota
Aspetto : Pigmentazione diffusa grigio-blu o marrone-blu nelle aree del primo e secondo ramo del nervo trigemino.
Caratteristiche : Pigmentazione anche della sclera e dell’iride. Più comune nelle donne, unilaterale. Congenito o che compare in adolescenza.
Rischio di malignità : È stato riportato un rischio di melanoma uveale.
Il nevo di Ota può essere associato a pigmentazione dell’iride e della sclera, ed è stato segnalato un rischio di glaucoma pigmentario (glaucoma melanocitario). Inoltre, è stata riportata un’associazione tra nevo di Ota e melanoma maligno uveale9), e si raccomanda un follow-up oftalmologico regolare.
I seguenti fattori sono coinvolti nello sviluppo del nevo palpebrale.
Per la diagnosi del nevo palpebrale sono importanti le seguenti informazioni.
Le principali malattie che richiedono una diagnosi differenziale con il nevo palpebrale sono elencate di seguito.
| Malattia differenziale | Punti chiave per la diagnosi differenziale |
|---|---|
| Melanoma maligno | Colorazione non uniforme, bordi irregolari, cambiamento rapido, criteri ABCDE presenti |
| Carcinoma basocellulare | Ulcerazione centrale, aspetto perlaceo, crescita rapida |
| Cheratosi seborroica | Cheratosi superficiale / verrucosa, età avanzata |
| Nevo blu | Colorazione bluastra, derma profondo |
| Emangioma | Rosso, sbiadisce alla pressione |
Per la diagnosi clinica differenziale è utile il criterio ABCDE (asimmetria, bordi irregolari, colore non uniforme, diametro > 6 mm, evoluzione). Un pattern atipico alla dermatoscopia fa sospettare malignità 3,4). Le lesioni presenti dall’infanzia sono probabilmente benigne (l’anamnesi è importante). La diagnosi definitiva si basa sull’esame istopatologico. In caso di cambiamento rapido, eseguire senza esitazione una biopsia escissionale.
Il trattamento del nevo palpebrale è determinato in base al sottotipo e al rischio di malignità. Le strategie terapeutiche per sottotipo sono mostrate nella tabella seguente.
| Sottotipo | Trattamento | Rischio di malignità |
|---|---|---|
| Nevo intradermico | Shaving (trattamento aperto) per desiderio estetico | Quasi assente |
| Nevo composto | Escissione completa raccomandata | Raramente melanoma maligno |
| Nevo giunzionale | Escissione completa raccomandata | Raramente melanoma maligno |
| Nevo blu | Osservazione o escissione | Estremamente raro |
| Nevo di Ota | Laser Q-switched | Segnalati casi di melanoma uveale |
Trattamento del nevo intradermico: Non diventando maligno, l’intervento chirurgico è indicato solo se il paziente desidera la rimozione per motivi estetici. Poiché il nevo fa parte del viso fin dall’infanzia, il paziente spesso non è incline a richiederne la rimozione. La tecnica chirurgica comune è la resezione parziale (rasatura) della parte sporgente del tumore e il trattamento a cielo aperto (open treatment).
Trattamento del nevo composto e giunzionale: A causa del raro rischio di trasformazione in melanoma maligno, si raccomanda l’escissione completa dopo osservazione. Il campione escisso deve essere obbligatoriamente inviato per esame istopatologico.
Trattamento del nevo di Ota: I laser Q-switched rubino e Q-switched alessandrite sono risultati efficaci5). L’irradiazione laser distrugge selettivamente i melanociti dermici e migliora la pigmentazione. Spesso sono necessarie più sedute.
Trattamento del nevo pigmentato congenito gigante: Si esegue l’escissione pianificata per fasi o l’uso di espansori tissutali6). In caso di coinvolgimento palpebrale, la ricostruzione è complessa, quindi è preferibile il trattamento in un centro specializzato.
Per il nevo di Ota, il laser rubino Q-switch e il laser alessandrite Q-switch sono considerati efficaci e più sedute possono migliorare la pigmentazione 5). Per i comuni nevi intradermici, composti e giunzionali, l’escissione (rasatura o escissione completa) è il trattamento standard e il laser non è un’opzione di prima linea.
Le cellule neviciche sono cellule pigmentate immature che originano da precursori dei melanociti migrati dalla cresta neurale 1). La profondità dei nidi di cellule neviciche determina il sottotipo istologico. Se i nidi sono localizzati nello strato basale dell’epidermide, si tratta di un nevo giunzionale; se nel derma, di un nevo intradermico; se in entrambi, di un nevo composto. Più le cellule sono superficiali, più la melanina è abbondante; negli strati profondi il pigmento è scarso. Questo gradiente di pigmentazione determina le differenze di colore macroscopico tra i sottotipi.
Circa l’80% dei nevi acquisiti presenta la mutazione BRAF V600E 7). La mutazione BRAF attiva la via di segnalazione della proliferazione cellulare (via MAPK), ma da sola non porta alla malignità; spesso causa invecchiamento cellulare (senescenza indotta da oncogene). La trasformazione in melanoma maligno avviene attraverso l’accumulo di mutazioni aggiuntive, come mutazioni del promotore TERT o delezioni di CDKN2A, oltre alla mutazione BRAF 7). Il rischio di trasformazione di un comune neo in melanoma maligno è stimato inferiore allo 0,0005% per neo all’anno, estremamente basso 1).
Il nevo di Ota è causato da un’iperplasia dei melanociti dermici. I melanociti sparsi nel derma del primo e secondo ramo del nervo trigemino proliferano, producendo una pigmentazione blu o grigio-blu. Oltre alla pelle delle palpebre, può verificarsi pigmentazione nella sclera, nell’iride e nel fondo oculare. Nei pazienti caucasici con melanocitosi oculodermica, il rischio di melanoma uveale nel corso della vita è significativamente più alto 9), e si raccomandano esami regolari del fondo oculare e della pressione intraoculare.
Sono stati sviluppati sistemi di diagnosi per immagini dei tumori cutanei utilizzando l’apprendimento profondo, e è stata riportata una precisione di classificazione a livello di dermatologo specialista 8). In combinazione con le immagini dermoscopiche, si prevede un ulteriore miglioramento della precisione nella differenziazione tra nevi e melanomi maligni. L’applicazione alla regione palpebrale è una sfida futura.
È stata condotta una revisione sistematica dell’escissione graduale con espansore tissutale per il nevo pigmentato congenito gigante, e sono stati riportati miglioramenti nella ricostruzione funzionale ed estetica 6). Nei casi con coinvolgimento palpebrale, sono in corso miglioramenti tecnici per minimizzare l’impatto sulla funzione visiva mentre si esegue l’escissione e la ricostruzione.
In uno studio su pazienti bianchi con melanocitosi oculocutanea, il rischio lifetime di melanoma uveale è di circa 1/400, ed è stata sottolineata l’utilità di un esame regolare del fondo oculare nei pazienti con nevo di Ota 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.