Nevo intradérmico
Aparência: Lesão elevada em forma de cúpula ou nodular. Pouco pigmentada, geralmente da cor da pele a marrom claro.
Características: Pode apresentar pelos. Frequentemente notada desde a infância.
Risco de malignidade: Quase nenhum.

O nevo palpebral é um tumor benigno resultante da proliferação de células pigmentares imaturas (células névicas) da camada basal da epiderme até a derme. Quanto mais próximo da epiderme, mais rico em melanina; quanto mais profundo na derme, menos pigmento. À medida que o local principal dos ninhos de células névicas se desloca da superfície para a profundidade, é classificado histologicamente em nevo juncional, nevo composto e nevo intradérmico.
Em termos de frequência por diagnóstico patológico de tumores benignos palpebrais, é o mais comum, representando 14 de 64 olhos (22%). Muitos estão presentes desde a infância, e a anamnese auxilia no diagnóstico. O subtipo mais comum é o nevo intradérmico. A média de nevos cutâneos gerais é de 10 a 40 por pessoa 1). O nevo de Ota é relativamente frequente em asiáticos, com frequência relatada de 0,1 a 0,6% 2).
Abaixo estão os principais subtipos histológicos de nevos que ocorrem na pálpebra.
Nevo juncional (nevo da junção): Ocorre na camada profunda da epiderme na junção com a derme. É uma massa plana, bem delimitada, com muito pigmento, de cor marrom escura a preta. Pode se tornar maligno.
Nevo intradérmico: Ocorre dentro da derme, é o mais frequente. Geralmente são lesões elevadas/nodulares, mas com pouca coloração marrom. Pode ter pelos. Raramente se torna maligno.
Nevo composto: Possui características tanto do nevo juncional quanto do intradérmico, coloração variada. Pode se tornar maligno.
Nevo azul: Possui melanócitos na derme, apresenta coloração azul a marrom-azulada.
Nevo de Ota: Nevo azul difuso na área do primeiro e segundo ramos do nervo trigêmeo. Frequentemente acompanhado de pigmentação na esclera e íris. Mais comum em mulheres, aparece unilateralmente.
Depende do subtipo. O nevo intradérmico não se torna maligno, portanto pode ser observado se não houver problema estético. No entanto, se houver crescimento rápido, mudança de cor, sangramento ou coceira, consulte um oftalmologista. Nevos juncionais e compostos raramente podem se transformar em melanoma maligno, portanto, recomenda-se acompanhamento e consideração de excisão completa.
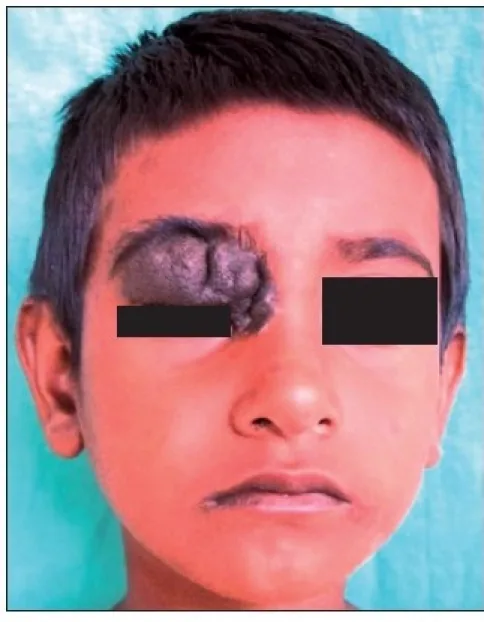
A maioria dos nevos palpebrais é assintomática. A principal queixa é estética (elevação pigmentada na face), geralmente sem dor ou comprometimento visual. O paciente frequentemente percebe a massa desde a infância, e a anamnese auxilia no diagnóstico.
Ocorrem frequentemente na borda palpebral entre os cílios, mas também podem ocorrer próximo ao ponto lacrimal. O tipo mais comum é o nevo intradérmico, onde as células névicas na derme proliferam elevando a epiderme em forma de cúpula. O nevo composto aparece como massa elevada marrom, enquanto o nevo juncional aparece como lesão plana preta. A cor tende a ser mais escura (preta) nas camadas superficiais e mais clara nas profundas.
As características clínicas de cada subtipo são mostradas abaixo.
Nevo intradérmico
Aparência: Lesão elevada em forma de cúpula ou nodular. Pouco pigmentada, geralmente da cor da pele a marrom claro.
Características: Pode apresentar pelos. Frequentemente notada desde a infância.
Risco de malignidade: Quase nenhum.
Nevo composto e juncional
Aparência: Nevo composto é uma massa elevada marrom. Nevo juncional é preto e plano.
Características: Rico em pigmento, frequentemente preto a marrom escuro. Contorno relativamente nítido.
Risco de malignidade: Raramente se transforma em melanoma maligno.
Nevo de Ota
Aparência: Pigmentação difusa cinza-azulada a marrom-azulada na área de distribuição do primeiro e segundo ramos do nervo trigêmeo.
Características: Também há pigmentação na esclera e íris. Mais comum em mulheres, unilateral. Congênito ou início na adolescência.
Risco de malignidade: Risco de melanoma uveal foi relatado.
O nevo de Ota pode ser acompanhado de pigmentação na íris e esclera, aumentando o risco de glaucoma pigmentar (glaucoma melanocítico). Além disso, a associação entre nevo de Ota e melanoma maligno uveal também foi relatada9), sendo recomendado acompanhamento oftalmológico regular.
Os seguintes fatores estão envolvidos na ocorrência do nevo palpebral:
No diagnóstico do nevo palpebral, as seguintes informações são importantes:
As principais doenças que necessitam de diferenciação do nevo palpebral são apresentadas a seguir.
| Doença Diferencial | Ponto de Diferenciação |
|---|---|
| Melanoma maligno | Pigmentação heterogênea, bordas irregulares, mudança rápida, atende ABCDE |
| Carcinoma basocelular | Ulceração central, brilho perolado, crescimento rápido |
| Ceratose seborreica | Superfície queratinizada/verrucosa, idosos |
| Nevo azul | Tom azulado, derme profunda |
| Hemangioma | Vermelho, desaparece à compressão |
Para o diagnóstico clínico, o critério ABCDE (Assimetria, Bordas irregulares, Cor heterogênea, Diâmetro >6 mm, Evolução) é útil, e se houver padrão atípico na dermatoscopia, suspeita-se de malignidade3,4). Lesões presentes desde a infância são provavelmente benignas (anamnese importante). O diagnóstico definitivo é feito por exame histopatológico. Em caso de mudança rápida, realize biópsia excisional sem hesitação.
O tratamento do nevo palpebral é determinado com base no subtipo e no risco de malignização. A tabela a seguir mostra o plano de tratamento por subtipo.
| Subtipo | Método de tratamento | Risco de malignização |
|---|---|---|
| Nevo intradérmico | Se desejo estético: shaving (tratamento aberto) | Quase nenhum |
| Nevo composto | Excisão total recomendada | Raramente melanoma maligno |
| Nevo juncional | Excisão completa recomendada | Raramente melanoma maligno |
| Nevo azul | Observação ou excisão | Extremamente raro |
| Nevo de Ota | Laser Q-switched | Relatos de melanoma uveal |
Tratamento do nevo intradérmico: Como não se torna maligno, a cirurgia é indicada apenas se o paciente desejar remoção por razões estéticas. Muitas vezes, os pacientes não desejam a remoção porque o nevo faz parte do rosto desde a infância. O procedimento comum é a excisão parcial (shaving) da parte saliente, deixando a ferida aberta (open treatment).
Tratamento do nevo composto e nevo juncional: Devido ao risco de transformação em melanoma maligno, embora raro, recomenda-se excisão completa com observação. O espécime excisado deve ser enviado para exame histopatológico.
Tratamento do nevo de Ota: Lasers Q-switched ruby e Q-switched alexandrite foram relatados como eficazes 5). O laser destrói seletivamente os melanócitos dérmicos e melhora a pigmentação. Múltiplas sessões são frequentemente necessárias.
Tratamento do nevo pigmentar congênito gigante: Realiza-se excisão gradual planejada ou uso de expansores teciduais 6). Em casos envolvendo a pálpebra, a cirurgia reconstrutiva é complexa, sendo preferível o manejo em instalações especializadas.
Para o nevo de Ota, o laser Q-switch ruby e o laser Q-switch alexandrita são considerados eficazes, e múltiplas sessões podem melhorar a pigmentação 5). Para nevos intradérmicos, compostos e juncionais comuns, a excisão (shaving ou excisão completa) é o tratamento padrão, e o laser não é a primeira escolha.
As células néxicas são células pigmentares imaturas originadas de precursores de melanócitos que migraram da crista neural 1). O subtipo histológico é determinado pela profundidade dos ninhos de células néxicas. Se os ninhos estão localizados na camada basal da epiderme, é um nevo juncional; se na derme, é um nevo intradérmico; se em ambas, é um nevo composto. Quanto mais superficiais as células, mais melanina elas contêm; nas camadas profundas, o pigmento é escasso. Esse gradiente de pigmento causa diferenças na cor macroscópica entre os subtipos.
Cerca de 80% dos nevos adquiridos apresentam mutação BRAF V600E 7). A mutação BRAF ativa a sinalização de proliferação celular (via MAPK), mas sozinha não leva à malignidade; frequentemente causa senescência celular (oncogene-induced senescence). A transformação em melanoma maligno ocorre quando mutações adicionais, como mutação no promotor TERT ou deleção de CDKN2A, se acumulam além da mutação BRAF 7). A probabilidade de transformação de um nevo comum em melanoma maligno é estimada em menos de 0,0005% por nevo por ano, um risco muito baixo 1).
O nevo de Ota é causado por hiperplasia de melanócitos dérmicos. Melanócitos dispersos na derme das áreas do primeiro e segundo ramos do nervo trigêmeo proliferam, causando pigmentação azul a cinza-azulada. A pigmentação pode ocorrer não apenas na pele palpebral, mas também na esclera, íris e fundo de olho. Em pacientes brancos com melanocitose oculodérmica, a incidência ao longo da vida de melanoma uveal é relatada como significativamente maior 9), e exames regulares de fundo de olho e pressão intraocular são recomendados.
Sistemas de diagnóstico por imagem de tumores cutâneos usando aprendizado profundo foram desenvolvidos, e foi relatada precisão de classificação em nível de dermatologistas especialistas 8). Combinando com imagens de dermatoscopia, espera-se melhorar ainda mais a precisão da diferenciação entre nevos e melanoma maligno. A aplicação na região palpebral é um desafio futuro.
Uma revisão sistemática foi realizada sobre o método de exciseão gradual usando expansores teciduais para nevo pigmentado gigante congênito, e foram relatadas melhorias na reconstrução funcional e estética 6). Em casos envolvendo a pálpebra, melhorias técnicas para excisão e reconstrução minimizando o impacto na função visual estão em andamento.
Em um estudo com pacientes brancos com melanose oculocutânea, a incidência ao longo da vida de melanoma uveal foi de aproximadamente 1/400, indicando a utilidade do exame regular de fundo de olho em pacientes com nevo de Ota 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.