
Ceratose seborreica da pálpebra
Pontos-chave de relance
Seção intitulada “Pontos-chave de relance”1. O que é ceratose seborreica palpebral?
Seção intitulada “1. O que é ceratose seborreica palpebral?”A ceratose seborreica (seborrheic keratosis) é o tumor benigno palpebral mais frequente em pessoas de meia-idade e idosos. Também chamada de verruga senil (verruca senilis). O envelhecimento causa espessamento ou proliferação horizontal da epiderme, resultando em lesões elevadas que tendem a aumentar ao longo de anos. Uma característica importante é que não se maligniza.
Epidemiologia
Seção intitulada “Epidemiologia”- A ceratose seborreica representa 14% (9 de 64 olhos) dos tumores benignos palpebrais por diagnóstico patológico, sendo o segundo mais comum.
- É considerada uma alteração relacionada à idade, frequentemente encontrada em pessoas de meia-idade e idosos (principalmente após os 50 anos).
- É também um dos tumores benignos mais comuns na pele em geral, com cerca de 80% das pessoas acima de 50 anos apresentando alguma forma de ceratose seborreica1).
- A exposição aos raios UV é conhecida como fator agravante1).
- Na pálpebra, ocorre frequentemente no lado cutâneo próximo aos cílios.
- Há relatos de ocorrência familiar 1).
A ceratose seborreica é um tumor benigno que não se maligniza e não se transforma em câncer mesmo se não tratada. No entanto, clinicamente pode assemelhar-se ao carcinoma basocelular ou melanoma maligno, portanto, o exame histopatológico é recomendado para diagnóstico definitivo. Especialmente em casos de crescimento rápido, superfície dura e ulceração central, a malignidade deve ser excluída.
2. Principais sintomas e achados clínicos
Seção intitulada “2. Principais sintomas e achados clínicos”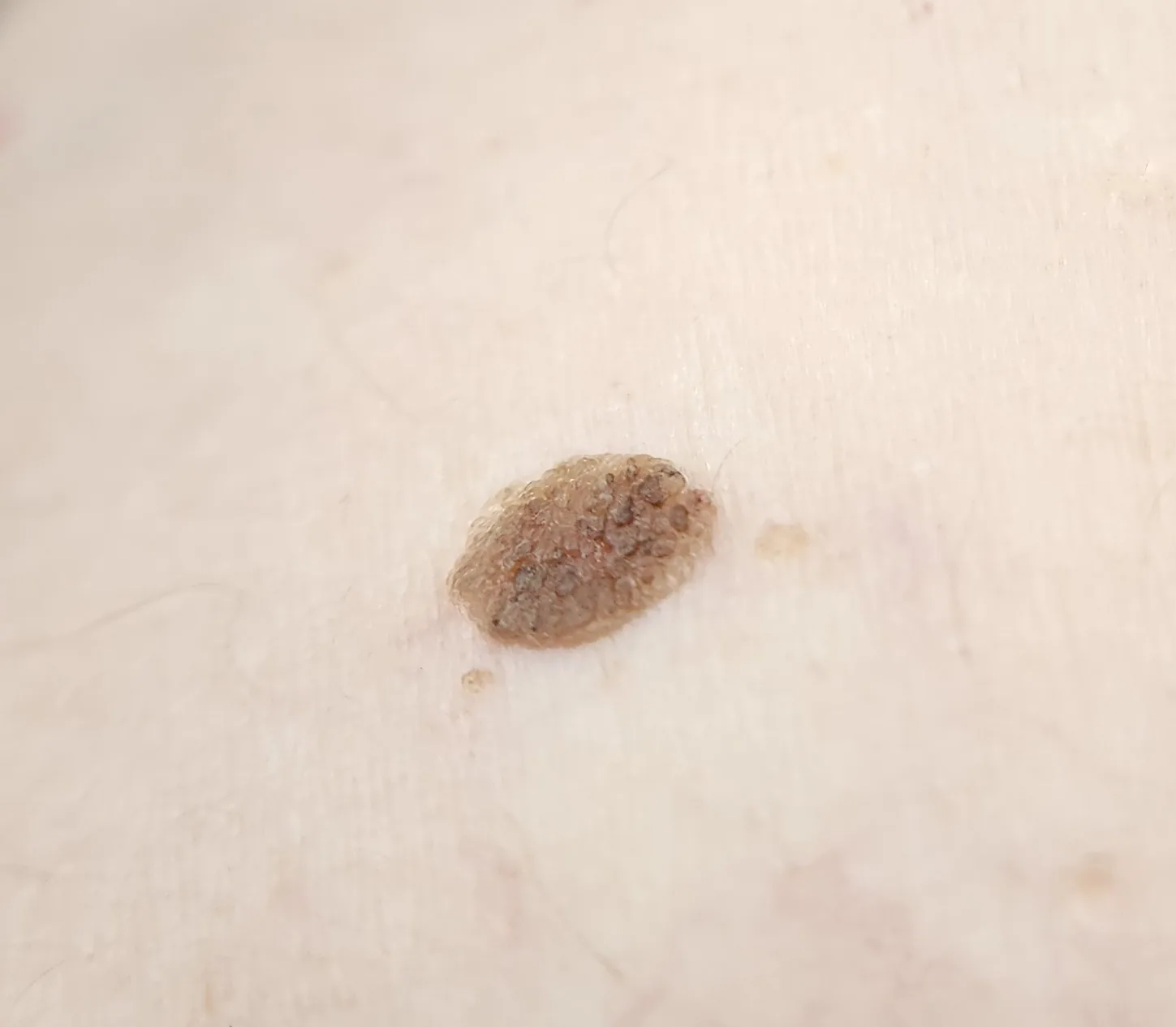
Sintomas subjetivos
Seção intitulada “Sintomas subjetivos”Geralmente é assintomático na maioria dos casos. Os principais sintomas subjetivos são mostrados abaixo.
- Problema estético: Lesão elevada marrom ou preta na pálpebra, frequentemente notada como um problema de aparência.
- Sensação de corpo estranho: Raramente, quando o tumor aumenta, o paciente pode queixar-se de leve sensação de corpo estranho.
- Lacrimejamento e irritação: Se ocorrer na borda dos cílios, podem surgir sintomas de irritação.
Achados clínicos
Seção intitulada “Achados clínicos”- Locais de predileção: Ocorre frequentemente no lado cutâneo dos cílios. Também pode ocorrer na superfície da pele distante da borda palpebral.
- Coloração: Varia de marrom claro a preto, podendo haver variação de cor dentro da mesma lesão.
- Forma e superfície: Bordas bem definidas. Superfície áspera e irregular devido à queratinização, ou brilhante como amora. Pode ser elevada de forma papilar devido à hiperqueratose.
- Consistência: A superfície do tumor é macia e frágil. Este é um importante ponto de diferenciação do carcinoma basocelular (duro).
- Tamanho: Varia de alguns mm a mais de 1 cm. Cresce ao longo de anos.
Achados Dermatoscópicos
Seção intitulada “Achados Dermatoscópicos”A observação com dermatoscopia é útil como auxílio diagnóstico, e os seguintes achados são característicos2).
- Padrão cerebriforme: A superfície apresenta sulcos e elevações semelhantes ao cérebro.
- Cistos miliares (milia-like cysts): Observados como pequenos pontos redondos brancos a branco-amarelados.
- Aberturas comedonianas (comedo-like openings): Observadas como aberturas redondas acastanhadas a pretas.
Se vários desses achados estiverem presentes, é provável que seja ceratose seborreica.
Como diferenciação clínica, a ceratose seborreica é caracterizada por “bordas nítidas, superfície macia e frágil, e ausência de úlcera ou depressão central”. Por outro lado, o carcinoma basocelular apresenta achados como “úlcera central, depressão, brilho perolado, aumento da vascularização (telangiectasias) e consistência dura”. O padrão cerebriforme e os cistos miliares na dermatoscopia são achados característicos da ceratose seborreica, mas em lesões pigmentadas a diferenciação pode ser difícil. O exame histopatológico é essencial para o diagnóstico definitivo.
3. Causas e Fatores de Risco
Seção intitulada “3. Causas e Fatores de Risco”Vários fatores contribuem para o desenvolvimento da ceratose seborreica.
- Envelhecimento: O maior fator de risco. Baseia-se no espessamento e aumento da proliferação das células epidérmicas com a idade.
- Exposição à radiação ultravioleta: A exposição solar contribui para o aparecimento e agravamento1). A pálpebra é uma área facilmente afetada pela luz solar.
- Fatores genéticos: Casos familiares foram relatados, sugerindo uma predisposição genética1).
- Mutação no gene FGFR3: Mutações no gene FGFR3 (receptor do fator de crescimento de fibroblastos 3) foram relatadas em alguns casos de ceratose seborreica, e foi confirmado que a mutação já está presente desde o estágio de lesões planas3).
- Mutação PIK3CA: Envolvida na ativação da via de sinalização de crescimento, assim como FGFR33).
Sinal de Leser-Trélat
Seção intitulada “Sinal de Leser-Trélat”Quando a ceratose seborreica surge rapidamente e de forma múltipla em curto período, é chamada de sinal de Leser-Trélat, podendo indicar uma síndrome paraneoplásica (síndrome associada a tumor) relacionada a neoplasias malignas internas4). Os tumores malignos associados incluem: câncer do trato gastrointestinal (câncer gástrico, colorretal), câncer de pulmão, câncer de mama e linfoma. No entanto, a ceratose seborreica também aumenta com a idade em indivíduos saudáveis, portanto, a atenção é necessária apenas em casos de surgimento rápido e múltiplo.
4. Diagnóstico e Métodos de Exame
Seção intitulada “4. Diagnóstico e Métodos de Exame”Diagnóstico Clínico
Seção intitulada “Diagnóstico Clínico”Em idosos, a ceratose seborreica geralmente pode ser diagnosticada clinicamente como uma lesão verrucosa elevada, marrom a preta, com bordas bem definidas. No entanto, como existem tumores malignos de aparência semelhante, o exame histopatológico deve ser realizado para diagnóstico definitivo.
Os achados dermatoscópicos (estrutura cerebriforme, pseudocistos, pseudocomedões) são úteis como auxílio diagnóstico e melhoram a precisão da diferenciação entre benigno e maligno2).
O dermatoscópio é uma ferramenta diagnóstica auxiliar não invasiva que utiliza uma lente especial para ampliar lesões cutâneas pigmentadas. Usando luz polarizada ou imersão líquida (como álcool ou gel), elimina a reflexão difusa da superfície da pele, permitindo a observação detalhada das estruturas pigmentares na epiderme e derme superficial. É útil para identificar achados característicos da ceratose seborreica (estrutura girada, pseudocistos, pseudocomedões) e melhora a precisão na diferenciação de melanoma maligno e carcinoma basocelular.
Exame Histopatológico
Seção intitulada “Exame Histopatológico”O diagnóstico definitivo da ceratose seborreica é feito por exame histopatológico. Os seguintes achados são característicos:
- Acantose e proliferação de células espinhosas1)
- Pseudocistos córneos (pseudohorn cysts): Estruturas císticas contendo material córneo, característica patológica1)
- Proliferação mista de células semelhantes a células basais e células escamosas
- Ausência de atipia nuclear ou padrão de proliferação infiltrativa, diferenciando de doenças malignas
A amostra excisada deve sempre ser enviada para exame patológico para confirmar a exclusão de malignidade.
Diagnóstico Diferencial
Seção intitulada “Diagnóstico Diferencial”| Doença Diferencial | Pontos de Diferenciação |
|---|---|
| Carcinoma Basocelular | Ulceração central, depressão, vascularização, superfície dura, brilho perolado |
| Melanoma Maligno | Pigmentação heterogênea, crescimento rápido, forma irregular, regra ABCDE |
| Nevo palpebral (pinta) | Presente desde a infância, plano e macio |
| Ceratose actínica | Lesão pré-cancerosa, vermelha com superfície áspera, propensa a formar crostas |
| Carcinoma basocelular pigmentado | Pigmentação, brilho perolado, aumento da vascularização |
| Verruga vulgar | Comum em jovens, infecção por HPV, superfície semelhante a couve-flor |
5. Tratamento padrão
Seção intitulada “5. Tratamento padrão”Se não houver problemas estéticos ou funcionais, a observação é possível. O tratamento é realizado se houver tendência ao crescimento, necessidade de diferenciar de malignidade, ou se o paciente desejar tratamento.
Ressecção cirúrgica
Seção intitulada “Ressecção cirúrgica”É o tratamento de primeira linha. O tumor é ressecado juntamente com a epiderme, combinando diagnóstico definitivo e tratamento.
- Garantia de margem de segurança: A ressecção exata na borda do tumor pode levar à recorrência. Ressecar com margem de segurança suficiente.
- Abordagem em idosos: Como os idosos têm pele excedente, muitos casos podem ser fechados com sutura simples.
- Lesões envolvendo cílios: Se os cílios estiverem envolvidos no tumor, a borda palpebral é tratada com tratamento de ferida aberta.
- Espécime de ressecção: Deve ser sempre enviado para exame anatomopatológico para confirmar a ausência de componentes malignos.
Criocoagulação
Seção intitulada “Criocoagulação”Indicada para lesões de pequeno a médio porte. A criocoagulação com nitrogênio líquido pode ser realizada ambulatorialmente e é minimamente invasiva, mas a taxa de recorrência é ligeiramente maior que a ressecção. A desvantagem é a impossibilidade de obter diagnóstico anatomopatológico definitivo.
Tratamento a Laser
Seção intitulada “Tratamento a Laser”- Vaporização com laser de CO2: Excelente opção estética, com mínimo dano térmico aos tecidos circundantes5). No entanto, o tecido vaporizado torna a avaliação patológica difícil, sendo contraindicado quando a malignidade não pode ser descartada.
- Laser de Érbio YAG: Permite vaporização precisa com bons resultados estéticos5).
Eletrocoagulação
Seção intitulada “Eletrocoagulação”Opção realizável ambulatorialmente para lesões pequenas1). O tumor é cauterizado por eletrocoagulação sob anestesia local.
Lista de Métodos de Tratamento
Seção intitulada “Lista de Métodos de Tratamento”| Método de Tratamento | Indicação | Vantagens | Desvantagens |
|---|---|---|---|
| Ressecção do tumor com a epiderme | Todos os casos (diagnóstico e tratamento) | Confirmação patológica e margem de segurança garantidas | Invasividade cirúrgica (sob anestesia local) |
| Criocoagulação | Lesões pequenas a médias | Minimamente invasivo, realizável em ambulatório | Risco de recorrência, sem avaliação patológica |
| Vaporização a laser de CO2 | Casos com ênfase estética | Preciso e minimamente invasivo | Avaliação patológica difícil |
| Laser de Érbio YAG | Casos com ênfase estética | Vaporização precisa, bons resultados estéticos | Avaliação patológica difícil |
| Eletrocoagulação | Lesões pequenas | Realizável em ambulatório | Avaliação patológica difícil devido à degeneração térmica |
A ceratose seborreica não se torna maligna, portanto, se não houver problemas estéticos ou funcionais, a observação é uma opção. No entanto, se a diferenciação clínica de carcinoma basocelular ou melanoma maligno for difícil, ou se houver crescimento rápido, alteração de cor ou ulceração, recomenda-se biópsia ou excisão para excluir malignidade. Mesmo se deixado por um longo período, é importante realizar observação regular e consultar um oftalmologista se houver alguma mudança.
6. Fisiopatologia e Mecanismo Detalhado de Ocorrência
Seção intitulada “6. Fisiopatologia e Mecanismo Detalhado de Ocorrência”A ceratose seborreica é uma lesão elevada devido ao espessamento da epiderme e proliferação horizontal, sendo considerada um tipo de alteração relacionada ao envelhecimento.
Características Histológicas
Seção intitulada “Características Histológicas”- Hiperceratose e acantose: Ocorre espessamento de toda a epiderme e hiperceratose 1).
- Pseudocistos córneos (pseudohorn cysts): Estruturas císticas contendo material córneo. Achado histológico característico, correspondendo a “pseudocistos” na dermatoscopia 1).
- Mistura de células basaloides e células escamosas: O tumor consiste em uma mistura de ambos em várias proporções, e existem vários tipos histológicos, como tipo diferenciado, tipo adenóide e tipo inflamatório.
- A ausência de atipia nuclear ou padrão infiltrativo é importante para diferenciar de tumores malignos.
Mecanismos Moleculares
Seção intitulada “Mecanismos Moleculares”- Mutações no gene FGFR3 (receptor 3 do fator de crescimento de fibroblastos): As mutações já estão presentes no estágio de lesões planas e estão relacionadas à idade e localização 3). As mutações do FGFR3 ativam a sinalização de crescimento celular, contribuindo para a proliferação excessiva das células epidérmicas.
- Mutação PIK3CA: Envolvida na ativação da via PI3K/Akt/mTOR, podendo coexistir com mutação FGFR33).
- Essas mutações somáticas são entendidas como mutações que se acumulam com a idade e causam aumento da proliferação por uma via diferente da transformação maligna.
Mecanismo do Sinal de Leser-Trélat
Seção intitulada “Mecanismo do Sinal de Leser-Trélat”A associação com neoplasias malignas viscerais em casos de múltiplos rápidos é considerada devida à produção excessiva de fator de crescimento transformador alfa (TGF-α) e fator de crescimento semelhante à insulina (IGF) derivados do tumor, que promovem a proliferação de células epidérmicas4). É entendido como um tipo de síndrome paraneoplásica.
7. Pesquisas Recentes e Perspectivas Futuras
Seção intitulada “7. Pesquisas Recentes e Perspectivas Futuras”Terapia Tópica com Peróxido de Hidrogênio
Seção intitulada “Terapia Tópica com Peróxido de Hidrogênio”A aplicação tópica de peróxido de hidrogênio a 40% (Eskata®) foi aprovada pelo FDA para ceratose seborreica no tronco e membros6). Em ensaios de fase 3, a taxa de atingimento do ponto final foi significativamente maior no grupo de tratamento. A aplicação nas pálpebras é atualmente limitada devido aos efeitos na córnea e conjuntiva, e esperam-se ensaios específicos no futuro.
Diagnóstico por Dermatoscopia Assistido por IA
Seção intitulada “Diagnóstico por Dermatoscopia Assistido por IA”Um sistema de diagnóstico assistido por IA para imagens de dermatoscopia foi desenvolvido, e relatou-se melhora na precisão da diferenciação entre lesões benignas e malignas7). Especialmente em lesões pigmentadas planas na face, pesquisas que mostram precisão de discriminação comparável a especialistas estão se acumulando. A aplicação nas pálpebras também é um desafio futuro.
Significado do Sinal de Leser-Trélat como Biomarcador
Seção intitulada “Significado do Sinal de Leser-Trélat como Biomarcador”Ao identificar precocemente o sinal de Leser-Trélat em casos de ceratose seborreica múltipla rápida, isso pode levar à detecção precoce de neoplasias malignas viscerais4). Como o tempo e o padrão de aparecimento do sinal variam de acordo com o tipo de malignidade, o desenvolvimento de protocolos de triagem sistemática está em andamento.
8. Referências
Seção intitulada “8. Referências”- Hafner C, Vogt T. Seborrheic keratosis. J Dtsch Dermatol Ges. 2008;6(8):664-677.
- Braun RP, Rabinovitz HS, Oliviero M, et al. Dermoscopy of pigmented skin lesions. J Am Acad Dermatol. 2005;52(1):109-121.
- Hafner C, Hartmann A, van Oers JM, et al. FGFR3 mutations in seborrheic keratoses are already present in flat lesions and associated with age and localization. Mod Pathol. 2007;20(8):895-903.
- Schwartz RA. Sign of Leser-Trélat. J Am Acad Dermatol. 1996;35(1):88-95.
- Wollina U. Erbium-YAG laser therapy — analysis of more than 1,200 treatments. Glob Dermatol. 2016;3(2):223-227.
- Baumann LS, Blauvelt A, Draelos ZD, et al. Safety and efficacy of hydrogen peroxide topical solution, 40% (w/w), in patients with seborrheic keratoses. Dermatol Surg. 2018;44(11):1439-1446.
- Tschandl P, Rosendahl C, Kittler H. Dermatoscopy of flat pigmented facial lesions. J Eur Acad Dermatol Venereol. 2015;29(1):120-127.
