
Seborrhoische Keratose des Augenlids
Auf einen Blick
Abschnitt betitelt „Auf einen Blick“1. Was ist die seborrhoische Keratose des Augenlids?
Abschnitt betitelt „1. Was ist die seborrhoische Keratose des Augenlids?“Die seborrhoische Keratose (seborrheic keratosis) ist der häufigste gutartige Tumor des Augenlids bei Menschen mittleren und höheren Alters. Sie wird auch als Verruca senilis (Alterswarze) bezeichnet. Sie führt durch altersbedingte Verdickung oder horizontale Proliferation der Epidermis zu erhabenen Läsionen, die über Jahre an Größe zunehmen. Ein wichtiges Merkmal ist, dass sie nicht bösartig wird.
Epidemiologie
Abschnitt betitelt „Epidemiologie“- Unter den gutartigen Lidtumoren macht sie 14% (9/64 Augen) der pathologischen Diagnosen aus und ist der zweithäufigste Tumor.
- Sie wird als altersbedingte Veränderung angesehen, die hauptsächlich bei Menschen mittleren und höheren Alters (insbesondere nach dem 50. Lebensjahr) auftritt.
- Sie ist auch einer der häufigsten gutartigen Tumoren der gesamten Haut; etwa 80% der über 50-Jährigen haben irgendeine Form von seborrhoischer Keratose 1).
- UV-Exposition ist als verschlimmernder Faktor bekannt 1).
- Am Augenlid tritt sie häufig auf der Hautseite der Wimpern auf.
- Es gibt auch Berichte über familiäres Auftreten1).
Die seborrhoische Keratose ist ein gutartiger Tumor, der nicht bösartig wird; auch ohne Behandlung entartet sie nicht zu Krebs. Da sie jedoch klinisch einem Basalzellkarzinom oder malignen Melanom ähneln kann, wird zur Bestätigung der Diagnose eine histopathologische Untersuchung empfohlen. Insbesondere bei schnellem Wachstum oder harter Oberfläche mit zentraler Ulzeration muss ein bösartiger Tumor ausgeschlossen werden.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“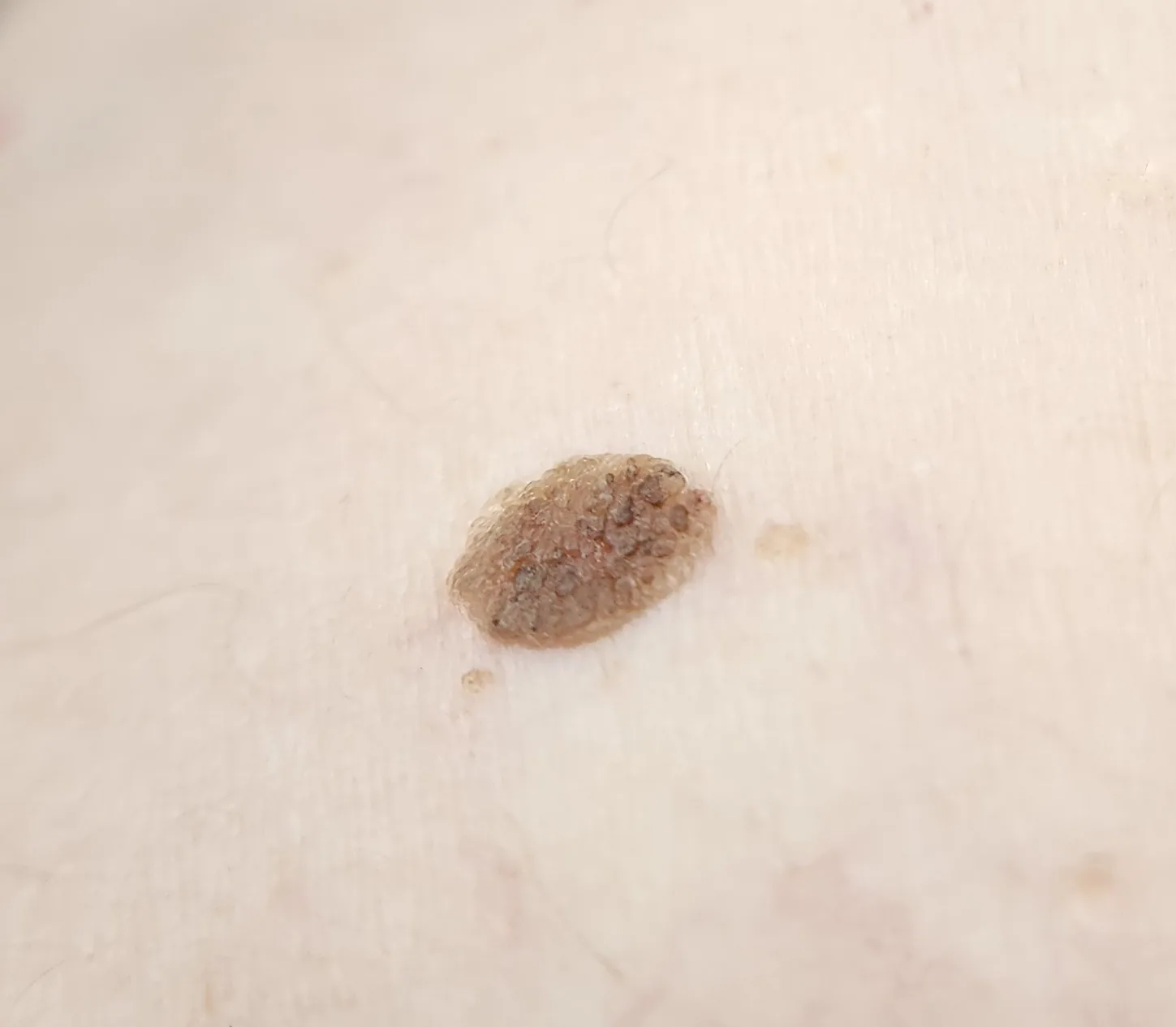
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“In der Regel sind die meisten Fälle asymptomatisch. Die wichtigsten subjektiven Symptome sind im Folgenden aufgeführt.
- Kosmetisches Problem: Eine braune oder schwarze erhabene Läsion tritt am Augenlid auf und wird oft als ästhetisches Problem bemerkt.
- Fremdkörpergefühl: Selten kann bei größerem Tumor ein leichtes Fremdkörpergefühl auftreten.
- Tränenfluss und Reizung: Bei Auftreten am Wimpernrand können Reizerscheinungen auftreten.
Klinische Befunde
Abschnitt betitelt „Klinische Befunde“- Prädilektionsstellen: Bevorzugt auf der Hautseite der Wimpern. Kann auch auf der Haut fern vom Lidrand auftreten.
- Farbe: Variiert von hellbraun bis schwarz, innerhalb derselben Läsion können Farbunterschiede bestehen.
- Form und Oberflächenbeschaffenheit: Scharfe Begrenzung. Die Oberfläche kann durch Verhornung rau und unregelmäßig oder glänzend wie eine Maulbeere sein. Hyperkeratose kann zu einer papillären (warzenartigen) Erhebung führen.
- Konsistenz: Die Oberfläche des Tumors ist weich und brüchig. Dies ist ein wichtiges Unterscheidungsmerkmal zum Basalzellkarzinom (hart).
- Größe: Variiert von wenigen mm bis über 1 cm. Nimmt über Jahre hinweg zu.
Dermoskopische Befunde
Abschnitt betitelt „Dermoskopische Befunde“Die Beobachtung mit dem Dermatoskop ist als diagnostische Hilfe nützlich, und die folgenden Befunde sind charakteristisch2).
- Hirnwindungsartiges Muster (cerebriform pattern): Die Oberfläche weist hirnwindungsartige Furchen und Erhebungen auf.
- Milienartige Zysten (milia-like cysts): Als weiße bis gelblich-weiße runde kleine Punkte beobachtet.
- Komedonenartige Öffnungen (comedo-like openings): Als braune bis schwarze runde Öffnungen beobachtet.
Wenn mehrere dieser Befunde vorliegen, ist die Wahrscheinlichkeit einer seborrhoischen Keratose hoch.
Klinisch ist die seborrhoische Keratose gekennzeichnet durch „scharfe Begrenzung, weiche und brüchige Oberfläche, kein Ulkus oder Delle in der Mitte“. Das Basalzellkarzinom hingegen zeigt Befunde wie „zentrales Ulkus, Delle, perlmuttartiger Glanz, Gefäßvermehrung (Teleangiektasien), Härte“. Das hirnwindungsartige Muster und milienartige Zysten im Dermatoskop sind charakteristisch für die seborrhoische Keratose, aber bei pigmentierten Läsionen kann die Unterscheidung schwierig sein. Zur endgültigen Diagnose ist eine histopathologische Untersuchung erforderlich.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“An der Entstehung der seborrhoischen Keratose sind mehrere Faktoren beteiligt.
- Alter: Der größte Risikofaktor. Die altersbedingte Verdickung und vermehrte Proliferation der Epidermiszellen liegt zugrunde.
- UV-Exposition: Sonnenexposition trägt zum Auftreten und zur Verschlechterung bei1). Die Augenlider sind eine leicht durch Sonnenlicht beeinflussbare Region.
- Genetische Faktoren: Es wurden familiäre Fälle berichtet, was auf eine genetische Veranlagung hindeutet1).
- FGFR3-Genmutation: Bei einigen seborrhoischen Keratosen wurden Mutationen des FGFR3-Gens (Fibroblasten-Wachstumsfaktor-Rezeptor 3) berichtet, und es wurde bestätigt, dass die Mutation bereits im Stadium flacher Läsionen vorhanden ist3).
- PIK3CA-Mutation: Wie FGFR3 ist sie an der Aktivierung des Wachstumssignalwegs beteiligt3).
Leser-Trélat-Zeichen
Abschnitt betitelt „Leser-Trélat-Zeichen“Wenn seborrhoische Keratosen in kurzer Zeit schnell und multipel auftreten, spricht man vom Leser-Trélat-Zeichen, das auf ein paraneoplastisches Syndrom mit innerem bösartigem Tumor hinweisen kann4). Zu den assoziierten bösartigen Tumoren gehören gastrointestinale Karzinome (Magenkrebs, Darmkrebs), Lungenkrebs, Brustkrebs und Lymphome. Da jedoch auch bei gesunden Personen mit zunehmendem Alter seborrhoische Keratosen zunehmen, ist nur bei schnellem multiplem Auftreten Vorsicht geboten.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Klinische Diagnose
Abschnitt betitelt „Klinische Diagnose“Bei älteren Menschen kann eine scharf begrenzte, bräunliche bis schwarze, warzenartige erhabene Läsion oft klinisch diagnostiziert werden. Da es jedoch ähnlich aussehende bösartige Tumoren gibt, wird zur endgültigen Diagnose immer eine pathohistologische Untersuchung durchgeführt.
Dermoskopische Befunde (hirnwindungsartige Struktur, Pseudozysten, Pseudokomedonen) sind als diagnostische Hilfsmittel nützlich und verbessern die Genauigkeit der Unterscheidung zwischen gutartigen und bösartigen Läsionen2).
Das Dermatoskop (Hautmikroskop) ist ein nicht-invasives Diagnosehilfsmittel, das eine spezielle Linse verwendet, um pigmentierte Hautläsionen vergrößert zu betrachten. Mit polarisiertem Licht oder Flüssigkeitsimmersion (Alkohol, Gel usw.) wird die diffuse Reflexion des Lichts von der Hautoberfläche beseitigt, sodass die Pigmentstrukturen der Epidermis und der oberen Dermis detailliert beobachtet werden können. Es ist nützlich zur Identifizierung der charakteristischen Merkmale der seborrhoischen Keratose (hirnwindungsartige Strukturen, Pseudozysten, Pseudokomedonen) und verbessert die Unterscheidungsgenauigkeit von malignem Melanom und Basalzellkarzinom.
Pathohistologische Untersuchung
Abschnitt betitelt „Pathohistologische Untersuchung“Die definitive Diagnose der seborrhoischen Keratose erfolgt durch pathohistologische Untersuchung. Die folgenden Befunde sind charakteristisch:
- Akanthose und Stachelzellproliferation1)
- Pseudohornzysten (pseudohorn cysts) : zystische Strukturen, die Keratinmaterial enthalten, pathohistologisches Merkmal1)
- Gemischte Proliferation von basaloiden Zellen und Plattenepithelzellen
- Fehlen von Kernatypien oder invasivem Wachstumsmuster, wodurch eine Abgrenzung zu malignen Erkrankungen möglich ist
Resektionsproben müssen zwingend zur pathologischen Untersuchung eingereicht werden, um einen bösartigen Tumor auszuschließen.
Differenzialdiagnose
Abschnitt betitelt „Differenzialdiagnose“| Differenzialerkrankung | Differenzialdiagnostische Punkte |
|---|---|
| Basalzellkarzinom | Zentrale Ulzeration/Einsenkung, vermehrte Gefäßbildung, harte Oberfläche, perlmuttartiger Glanz |
| Malignes Melanom | Unregelmäßige Pigmentierung, schnelles Wachstum, unregelmäßige Form, ABCDE-Regel |
| Lidnävus (Muttermal) | Seit der Kindheit vorhanden, flach und weich |
| Aktinische Keratose | Präkanzeröse Läsion, rote und raue Oberfläche, neigt zur Krustenbildung |
| Pigmentiertes Basalzellkarzinom | Pigmentierung, perlmuttartiger Glanz, Gefäßvermehrung |
| Vulgäre Warze | Häufig bei jungen Menschen, HPV-infektiös, blumenkohlartige Oberfläche |
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Bei fehlenden kosmetischen oder funktionellen Problemen ist eine Beobachtung möglich. Eine Behandlung erfolgt bei Größenzunahme, Notwendigkeit der Abgrenzung zu malignen Läsionen oder auf Wunsch des Patienten.
Chirurgische Exzision
Abschnitt betitelt „Chirurgische Exzision“Dies ist die Erstlinientherapie. Der Tumor wird mitsamt der Epidermis entfernt, was sowohl Diagnose als auch Behandlung ermöglicht.
- Sicherheitsabstand : Eine Exzision knapp an der Tumorgrenze kann zu Rezidiven führen. Es sollte ein ausreichender Sicherheitsabstand eingehalten werden.
- Vorgehen bei älteren Patienten : Ältere Patienten haben oft überschüssige Haut, sodass in vielen Fällen eine einfache Naht möglich ist.
- Läsionen mit Wimpernbeteiligung : Wenn Wimpern in den Tumor einbezogen sind, wird der Lidrand mittels offener Wundbehandlung (open treatment) versorgt.
- Resektionspräparat: Muss zur pathologischen Untersuchung eingeschickt werden, um das Vorhandensein maligner Anteile zu bestätigen.
Kryotherapie
Abschnitt betitelt „Kryotherapie“Geeignet für kleine bis mittelgroße Läsionen. Die Kryotherapie mit flüssigem Stickstoff kann ambulant durchgeführt werden und ist minimalinvasiv, aber die Rezidivrate ist etwas höher als bei der Exzision. Nachteil ist, dass keine definitive pathologische Diagnose gestellt werden kann.
Lasertherapie
Abschnitt betitelt „Lasertherapie“- CO2-Laservaporisation: Hervorragende kosmetische Option mit geringer thermischer Schädigung des umliegenden Gewebes5). Allerdings wird das vaporisierte Gewebe pathologisch schwer beurteilbar, daher kontraindiziert, wenn Malignität nicht ausgeschlossen werden kann.
- Erbium-YAG-Laser: Präzise Vaporisation möglich mit guten kosmetischen Ergebnissen5).
Elektrokoagulation
Abschnitt betitelt „Elektrokoagulation“Ambulant durchführbare Option für kleine Läsionen1). Der Tumor wird unter Lokalanästhesie durch Elektrokoagulation verödet.
Behandlungsübersicht
Abschnitt betitelt „Behandlungsübersicht“| Behandlungsmethode | Indikation | Vorteile | Nachteile |
|---|---|---|---|
| Tumorexzision mit Epidermis | Alle Fälle (Diagnose und Behandlung) | Pathologische Bestätigung und Sicherheitsabstand möglich | Chirurgischer Eingriff (unter Lokalanästhesie) |
| Kryokoagulation | Kleine bis mittlere Läsionen | Minimalinvasiv, ambulant durchführbar | Rezidivrisiko, pathologische Beurteilung nicht möglich |
| CO2-Laservaporisation | Fälle mit ästhetischem Schwerpunkt | Präzise, minimalinvasiv | Pathologische Beurteilung schwierig |
| Erbium-YAG-Laser | Fälle mit ästhetischem Schwerpunkt | Präzise Vaporisation, gute ästhetische Ergebnisse | Pathologische Beurteilung schwierig |
| Elektrokoagulation | Kleine Läsionen | Ambulant durchführbar | Pathologische Beurteilung aufgrund thermischer Denaturierung schwierig |
Die seborrhoische Keratose wird nicht bösartig; daher ist bei fehlenden kosmetischen oder funktionellen Problemen eine Beobachtung eine Option. Ist die klinische Abgrenzung zu Basalzellkarzinom oder malignem Melanom schwierig, oder treten schnelles Wachstum, Farbveränderungen oder Ulzerationen auf, wird zur Sicherung der Diagnose eine Biopsie oder Exzision empfohlen. Auch bei langfristiger Beobachtung ist eine regelmäßige Kontrolle wichtig, und bei Veränderungen sollte ein Augenarzt aufgesucht werden.
6. Pathophysiologie und detaillierte Mechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Mechanismen“Die seborrhoische Keratose ist eine erhabene Läsion durch Verdickung und horizontale Proliferation der Epidermis und wird als eine Form der Hautalterung betrachtet.
Histologische Merkmale
Abschnitt betitelt „Histologische Merkmale“- Hyperkeratose und Akanthose : Verdickung der gesamten Epidermis und Hyperkeratose1).
- Pseudohornzysten : zystenartige Strukturen, die Keratin enthalten. Dies ist ein pathologisch charakteristischer Befund, der den „Pseudozysten“ in der Dermatoskopie entspricht1).
- Mischung aus basaloide Zellen und Plattenepithelzellen : Der Tumor enthält beide in unterschiedlichen Anteilen, mit mehreren histologischen Subtypen (differenziert, adenomatös, entzündlich usw.).
- Das Fehlen von Kernatypien und infiltrativem Wachstumsmuster ist wichtig für die Abgrenzung zu bösartigen Tumoren.
Molekulare Mechanismen
Abschnitt betitelt „Molekulare Mechanismen“- FGFR3 (Fibroblasten-Wachstumsfaktor-Rezeptor 3) Genmutationen : Diese Mutationen sind bereits im Stadium flacher Läsionen vorhanden und mit Alter und Lokalisation assoziiert3). FGFR3-Mutationen aktivieren Zellproliferationssignale und tragen zur übermäßigen Proliferation von Epidermiszellen bei.
- PIK3CA-Mutation: Beteiligt an der Aktivierung des PI3K/Akt/mTOR-Signalwegs, kann mit FGFR3-Mutation koexistieren3).
- Diese somatischen Mutationen werden als Mutationen verstanden, die mit dem Alter akkumulieren und über einen anderen Weg als die maligne Transformation eine Hyperproliferation verursachen.
Mechanismus des Leser-Trélat-Zeichens
Abschnitt betitelt „Mechanismus des Leser-Trélat-Zeichens“Der Zusammenhang mit inneren malignen Tumoren bei Fällen mit schnellem multiplem Auftreten wird auf die Überproduktion von transformierendem Wachstumsfaktor Alpha (TGF-α) und insulinähnlichem Wachstumsfaktor (IGF) durch den Tumor zurückgeführt, die die Proliferation von Epidermiszellen fördern4). Es wird als eine Form des paraneoplastischen Syndroms verstanden.
7. Aktuelle Forschung und zukünftige Perspektiven
Abschnitt betitelt „7. Aktuelle Forschung und zukünftige Perspektiven“Topische Therapie mit Wasserstoffperoxid
Abschnitt betitelt „Topische Therapie mit Wasserstoffperoxid“Die topische Anwendung von 40%igem Wasserstoffperoxid (Eskata®) wurde von der FDA für seborrhoische Keratose an Rumpf und Extremitäten zugelassen6). In Phase-3-Studien war die Endpunkt-Erreichungsrate in der Behandlungsgruppe signifikant höher. Die Anwendung an den Augenlidern ist derzeit aufgrund von Auswirkungen auf Hornhaut und Bindehaut begrenzt, und spezielle Studien werden in Zukunft erwartet.
KI-gestützte dermatoskopische Diagnose
Abschnitt betitelt „KI-gestützte dermatoskopische Diagnose“Ein KI-gestütztes Diagnosesystem für dermatoskopische Bilder wurde entwickelt, und eine verbesserte Genauigkeit der Unterscheidung zwischen gutartigen und bösartigen Läsionen wurde berichtet7). Insbesondere bei flachen pigmentierten Läsionen im Gesicht häufen sich Studien, die eine Unterscheidungsgenauigkeit zeigen, die der von Experten ebenbürtig ist. Die Anwendung an den Augenlidern ist ebenfalls eine zukünftige Herausforderung.
Bedeutung des Leser-Trélat-Zeichens als Biomarker
Abschnitt betitelt „Bedeutung des Leser-Trélat-Zeichens als Biomarker“Die frühzeitige Identifizierung des Leser-Trélat-Zeichens bei Fällen mit schnellem multiplem Auftreten seborrhoischer Keratose könnte zur Früherkennung innerer maligner Tumoren führen4). Da der Zeitpunkt und das Muster des Auftretens des Zeichens je nach Art des malignen Tumors variieren, wird die Entwicklung systematischer Screening-Protokolle vorangetrieben.
8. Referenzen
Abschnitt betitelt „8. Referenzen“- Hafner C, Vogt T. Seborrheic keratosis. J Dtsch Dermatol Ges. 2008;6(8):664-677.
- Braun RP, Rabinovitz HS, Oliviero M, et al. Dermoscopy of pigmented skin lesions. J Am Acad Dermatol. 2005;52(1):109-121.
- Hafner C, Hartmann A, van Oers JM, et al. FGFR3 mutations in seborrheic keratoses are already present in flat lesions and associated with age and localization. Mod Pathol. 2007;20(8):895-903.
- Schwartz RA. Sign of Leser-Trélat. J Am Acad Dermatol. 1996;35(1):88-95.
- Wollina U. Erbium-YAG laser therapy — analysis of more than 1,200 treatments. Glob Dermatol. 2016;3(2):223-227.
- Baumann LS, Blauvelt A, Draelos ZD, et al. Safety and efficacy of hydrogen peroxide topical solution, 40% (w/w), in patients with seborrheic keratoses. Dermatol Surg. 2018;44(11):1439-1446.
- Tschandl P, Rosendahl C, Kittler H. Dermatoscopy of flat pigmented facial lesions. J Eur Acad Dermatol Venereol. 2015;29(1):120-127.
