真皮内母斑
外観:ドーム状または結節状の隆起性病変。色素は少なく、肌色〜淡褐色が多い。
特徴:毛髪を伴うことがある。小児期から自覚されることが多い。
悪性化リスク:ほとんどなし。

眼瞼母斑は、未熟な色素細胞(母斑細胞)が表皮基底部から真皮内にかけて増殖した良性腫瘍である。表皮に近いほどメラニン色素が豊富で、真皮深層に行くほど色素は乏しくなる。母斑細胞巣の主座が表層から深層へ移行するにつれ、組織学的に境界母斑・複合母斑・真皮内母斑と分類される。
眼瞼良性腫瘍の病理診断別頻度では最多であり、64眼中14眼(22%)を占める。小児期から存在するものが多く、問診が診断の参考となる。亜型の中では真皮内母斑が最多である。一般的な皮膚母斑は1人あたり10〜40個が平均とされている1)。太田母斑はアジア人に比較的多く認められ、0.1〜0.6%の頻度が報告されている2)。
眼瞼に生じる母斑の主な組織学的亜型を以下に示す。
境界母斑(接合部母斑)junctional nevus:表皮の深層で真皮との境界部に発生する。境界明瞭で扁平な腫瘤で、色素を多く含み強い褐色調〜黒色を呈する。悪性化することがある。
真皮内母斑 intradermal nevus:真皮内に発生し、発生頻度が最も高い。隆起性・結節性病変が多いが褐色調は少ない。毛髪を有することもある。悪性化はほとんどない。
複合母斑 compound nevus:境界母斑と真皮内母斑の両方の性質を持ち、色調はさまざまである。悪性化することがある。
青色母斑 blue nevus:真皮内にメラノサイトを有し、青色〜青褐色調を呈する。
太田母斑 nevus of Ota:三叉神経第1・第2枝領域にびまん性に発生する青色母斑。強膜・虹彩にも色素沈着をきたすことが多い。女性に多く、片側性に出現する。
亜型によって異なる。真皮内母斑は悪性化しないため、整容的な問題がなければ経過観察が可能である。ただし、急速な増大・色調変化・出血・かゆみが生じた場合は眼科を受診する。境界母斑や複合母斑は稀に悪性黒色腫へ転化しうるため、経過観察とともに完全切除を検討する。
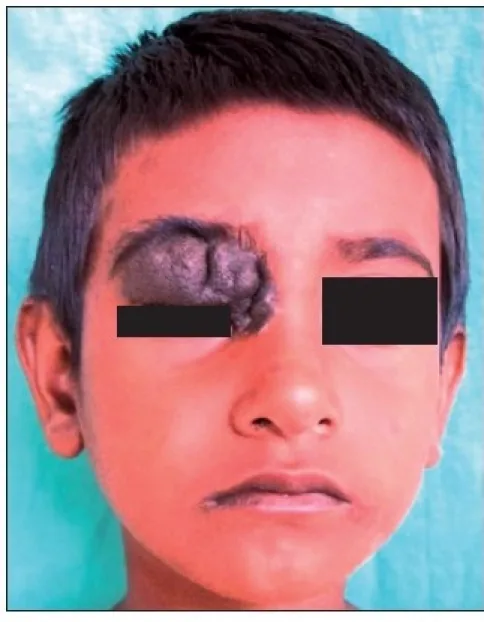
眼瞼母斑のほとんどは無症状である。主な訴えは整容的問題(顔面の色素性隆起)であり、痛みや視機能障害は通常伴わない。患者自身が小児期から腫瘤の存在を自覚していることが多く、問診が診断の手がかりとなる。
瞼縁から睫毛の間に好発するが、涙点付近に発症することもある。母斑のなかでは真皮内母斑が最多であり、真皮内の母斑細胞が増殖することで表皮をドーム状に押し上げる。複合母斑は褐色の隆起性腫瘤を、境界母斑は黒色で平坦な病変を呈する。色調は浅層に位置するほど濃く(黒色)、深層では薄い傾向がある。
各亜型の臨床的特徴を以下に示す。
真皮内母斑
外観:ドーム状または結節状の隆起性病変。色素は少なく、肌色〜淡褐色が多い。
特徴:毛髪を伴うことがある。小児期から自覚されることが多い。
悪性化リスク:ほとんどなし。
複合・境界母斑
外観:複合母斑は褐色の隆起性腫瘤。境界母斑は黒色で扁平。
特徴:色素が豊富で黒色〜濃褐色調が多い。輪郭が比較的明瞭。
悪性化リスク:稀に悪性黒色腫へ転化。
太田母斑
外観:三叉神経第1・第2枝領域にびまん性の青灰色〜青褐色の色素沈着。
特徴:強膜・虹彩にも色素沈着。女性に多く、片側性。先天性または青年期発症。
悪性化リスク:ぶどう膜黒色腫のリスクが報告されている。
眼瞼母斑の発生には以下の要因が関与する。
眼瞼母斑の診断では以下の情報が重要である。
眼瞼母斑と鑑別が必要な主な疾患を以下に示す。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| 悪性黒色腫 | 色素不均一、境界不整、急速変化、ABCDE該当 |
| 基底細胞癌 | 中心潰瘍、真珠光沢、急速増大 |
| 脂漏性角化症 | 表面角化・疣状、高齢者 |
| 青色母斑 | 青色調、真皮深部 |
| 血管腫 | 赤色、圧迫で退色 |
臨床的な鑑別にはABCDE基準(非対称・境界不整・色調不均一・直径6 mm超・変化)が有用であり、ダーモスコープ検査で非定型的なパターンがあれば悪性を疑う3,4)。また、小児期から存在する病変は良性の可能性が高い(問診が重要)。最終的な確定診断は病理組織検査による。急速な変化がある場合は迷わず切除生検を行う。
眼瞼母斑の治療は亜型と悪性化リスクに基づいて決定する。亜型別の治療方針を以下の表に示す。
| 亜型 | 治療法 | 悪性化リスク |
|---|---|---|
| 真皮内母斑 | 整容希望時 shaving(open treatment) | ほとんどなし |
| 複合母斑 | 完全切除推奨 | 稀に悪性黒色腫 |
| 境界母斑 | 完全切除推奨 | 稀に悪性黒色腫 |
| 青色母斑 | 経過観察または切除 | 極めて稀 |
| 太田母斑 | Qスイッチレーザー | ぶどう膜黒色腫の報告あり |
真皮内母斑の治療:悪性化しないため、整容面で切除希望がある場合が手術適応となる。子どもの頃から顔の一部として伴に過ごしてきた経緯から、患者自身の切除希望は希薄であることも多い。術式は腫瘍隆起部のみを部分切除(shaving)し、開放創とするopen treatmentが一般的である。
複合母斑・境界母斑の治療:稀ではあるが悪性黒色腫へ転化するリスクがあるため、経過を見ながら完全切除を勧める。切除検体は必ず病理組織検査に提出する。
太田母斑の治療:Qスイッチルビーレーザーやqスイッチアレキサンドライトレーザーが有効であると報告されている5)。レーザー照射により真皮メラノサイトを選択的に破壊し、色素沈着を改善する。複数回の照射が必要となることが多い。
先天性巨大色素性母斑の治療:計画的段階切除や組織拡張器の応用が行われる6)。眼瞼に合併する例では再建手術が複雑となるため、専門施設での対応が望ましい。
太田母斑に対してはQスイッチルビーレーザーやQスイッチアレキサンドライトレーザーが有効とされており、複数回の照射で色素沈着の改善が期待できる5)。一般的な真皮内母斑・複合母斑・境界母斑に対しては、切除(shaving または完全切除)が標準的な治療であり、レーザーは第一選択とならない。
母斑細胞は神経堤から遊走したメラノサイト前駆細胞を起源とする未熟な色素細胞である1)。母斑細胞巣の深さによって組織学的亜型が決まる。表皮基底層に母斑細胞巣が局在すれば境界母斑、真皮内に局在すれば真皮内母斑、両者にまたがれば複合母斑となる。細胞の位置が浅層であるほどメラニン色素が豊富で、深層では色素が乏しくなる。この色素勾配が亜型間の肉眼的色調の違いをもたらす。
後天性母斑の約80%にBRAF V600E変異が認められる7)。BRAF変異は細胞増殖シグナル(MAPK経路)を活性化するが、単独では悪性化には至らず、細胞老化(oncogene-induced senescence)を引き起こすことが多い。悪性黒色腫への転化は、BRAF変異に加えてTERTプロモーター変異やCDKN2A欠失などの追加変異が蓄積することで生じる7)。一般的なほくろが悪性黒色腫へ転化する確率は0.0005%未満/個/年と推定されており、リスクは極めて低い1)。
太田母斑は真皮内メラノサイトの過形成によって生じる。三叉神経第1・第2枝領域の真皮に散在するメラノサイトが増殖し、青色〜青灰色の色素沈着を呈する。眼瞼皮膚のみならず、強膜・虹彩・眼底にも色素沈着を生じることがある。白人の眼皮膚性黒色増殖症(oculodermal melanocytosis)を有する患者ではぶどう膜黒色腫の生涯発症率が有意に高いことが報告されており9)、定期的な眼底・眼圧検査が推奨される。
深層学習(ディープラーニング)を用いた皮膚腫瘍の画像診断システムが開発されており、皮膚科専門医レベルの分類精度が報告されている8)。ダーモスコープ画像と組み合わせることで、母斑と悪性黒色腫の鑑別精度のさらなる向上が期待される。眼瞼領域への応用は今後の課題である。
先天性巨大色素性母斑に対する組織拡張器を用いた段階的切除法について系統的レビューが行われており、機能的・整容的再建の改善が報告されている6)。眼瞼合併例では視機能への影響を最小化しながら切除・再建する技術的改良が進んでいる。
眼皮膚性黒色増殖症を有する白人患者を対象にした研究では、ぶどう膜黒色腫の生涯発症率が約1/400であり、太田母斑を持つ患者においても定期的な眼底検査の有用性が指摘されている9)。
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.