त्वचीय नेवस
दिखावट : गुंबद के आकार का या गांठदार उभरा हुआ घाव। रंगद्रव्य कम, अक्सर त्वचा के रंग का या हल्का भूरा।
विशेषताएं : कभी-कभी बाल हो सकते हैं। अक्सर बचपन से ही ध्यान में आता है।
दुर्दमता जोखिम : लगभग नहीं।

नेत्रच्छदीय नेवस अपरिपक्व वर्णक कोशिकाओं (नेवस कोशिकाओं) का एक सौम्य ट्यूमर है जो एपिडर्मिस की बेसल परत से डर्मिस तक प्रसारित होता है। एपिडर्मिस के जितना करीब, मेलेनिन वर्णक उतना ही अधिक; डर्मिस में गहराई पर वर्णक कम होता है। नेवस कोशिका समूहों के मुख्य स्थान के सतह से गहराई में स्थानांतरित होने के अनुसार, ऊतकीय रूप से जंक्शनल नेवस, कम्पाउंड नेवस और डर्मल नेवस में वर्गीकृत किया जाता है।
नेत्रच्छद के सौम्य ट्यूमर के ऊतकीय निदान में यह सबसे आम है, 64 आँखों में से 14 (22%) में पाया जाता है। यह अक्सर बचपन से मौजूद होता है, और इतिहास निदान में सहायक होता है। उपप्रकारों में डर्मल नेवस सबसे आम है। सामान्य त्वचीय नेवस प्रति व्यक्ति औसतन 10-40 होते हैं1)। ओटा नेवस एशियाई लोगों में अपेक्षाकृत अधिक पाया जाता है, जिसकी आवृत्ति 0.1-0.6% बताई गई है2)।
नेत्रच्छद पर होने वाले नेवस के मुख्य ऊतकीय उपप्रकार निम्नलिखित हैं।
जंक्शनल नेवस (सीमा रेखा तिल) : यह एपिडर्मिस की गहरी परत में डर्मिस के साथ सीमा पर विकसित होता है। यह स्पष्ट सीमाओं वाला एक चपटा द्रव्यमान है, जिसमें बहुत अधिक वर्णक होता है और गहरे भूरे से काले रंग का दिखाई देता है। यह घातक हो सकता है।
इंट्राडर्मल नेवस : यह डर्मिस के अंदर विकसित होता है और सबसे अधिक बार होता है। यह अक्सर उभरे हुए या गांठदार घावों के रूप में होता है, लेकिन भूरा रंग कम होता है। इसमें बाल भी हो सकते हैं। घातकता लगभग नहीं होती।
कम्पाउंड नेवस : इसमें जंक्शनल और इंट्राडर्मल नेवस दोनों के गुण होते हैं, और रंग विविध होता है। यह घातक हो सकता है।
ब्लू नेवस : डर्मिस में मेलानोसाइट्स होते हैं, और यह नीले से नीले-भूरे रंग का दिखाई देता है।
ओटा का नेवस : ट्राइजेमिनल तंत्रिका की पहली और दूसरी शाखा के क्षेत्र में फैला हुआ नीला नेवस। इसमें अक्सर श्वेतपटल और परितारिका में भी वर्णक जमा होता है। महिलाओं में अधिक, और एकतरफा दिखाई देता है।
यह उपप्रकार पर निर्भर करता है। इंट्राडर्मल नेवस घातक नहीं होता, इसलिए यदि कोई कॉस्मेटिक समस्या नहीं है तो निगरानी संभव है। हालांकि, तेजी से बढ़ने, रंग बदलने, रक्तस्राव या खुजली होने पर नेत्र चिकित्सक से परामर्श लें। जंक्शनल और कम्पाउंड नेवस शायद ही कभी घातक मेलेनोमा में बदल सकते हैं, इसलिए निगरानी और पूर्ण उच्छेदन पर विचार किया जाना चाहिए।
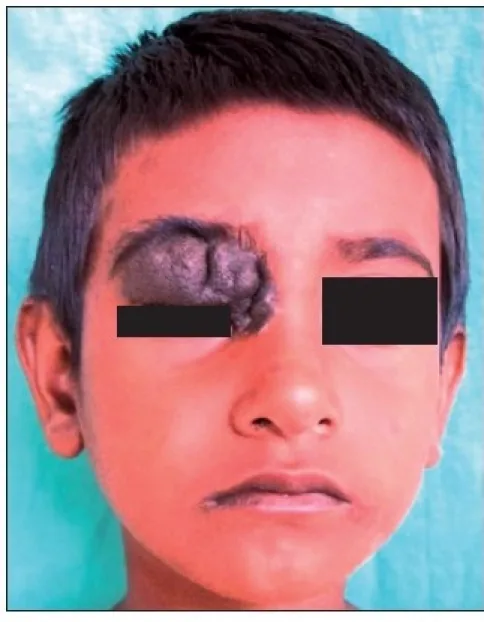
अधिकांश पलक नेवस लक्षणहीन होते हैं। मुख्य शिकायत कॉस्मेटिक समस्या (चेहरे पर वर्णकीय उभार) है, और आमतौर पर दर्द या दृष्टि हानि नहीं होती। रोगी अक्सर बचपन से ही द्रव्यमान की उपस्थिति से अवगत होता है, और इतिहास निदान में सहायक होता है।
ये पलक के किनारे पर पलकों के बीच होते हैं, लेकिन अश्रुबिंदु के पास भी हो सकते हैं। नेवस में इंट्राडर्मल नेवस सबसे आम है; डर्मिस में नेवस कोशिकाओं के प्रसार से एपिडर्मिस गुंबद के आकार में उभर आता है। कम्पाउंड नेवस भूरे रंग का उभरा हुआ द्रव्यमान होता है, जबकि जंक्शनल नेवस काला और चपटा घाव होता है। रंग सतही परतों में गहरा (काला) और गहरी परतों में हल्का होता है।
प्रत्येक उपप्रकार की नैदानिक विशेषताएं नीचे दी गई हैं।
त्वचीय नेवस
दिखावट : गुंबद के आकार का या गांठदार उभरा हुआ घाव। रंगद्रव्य कम, अक्सर त्वचा के रंग का या हल्का भूरा।
विशेषताएं : कभी-कभी बाल हो सकते हैं। अक्सर बचपन से ही ध्यान में आता है।
दुर्दमता जोखिम : लगभग नहीं।
मिश्रित और जंक्शनल नेवस
दिखावट : मिश्रित नेवस भूरे रंग का उभरा हुआ ट्यूमर है। जंक्शनल नेवस काला और चपटा होता है।
विशेषताएं : रंगद्रव्य प्रचुर, अक्सर काले से गहरे भूरे रंग का। आकृति अपेक्षाकृत स्पष्ट।
दुर्दमता जोखिम : कभी-कभी घातक मेलेनोमा में बदल सकता है।
ओटा नेवस
दिखावट : ट्राइजेमिनल तंत्रिका की पहली और दूसरी शाखा के क्षेत्र में फैला हुआ नीला-भूरा से नीला-भूरा रंगद्रव्य।
विशेषताएं : श्वेतपटल और परितारिका पर भी रंगद्रव्य। महिलाओं में अधिक, एकतरफा। जन्मजात या किशोरावस्था में प्रकट।
दुर्दमता जोखिम : यूवियल मेलेनोमा का जोखिम बताया गया है।
ओटा नेवस में परितारिका और श्वेतपटल पर रंगद्रव्य हो सकता है, और वर्णकीय ग्लूकोमा (मेलानोसाइटिक ग्लूकोमा) का जोखिम बताया गया है। इसके अलावा, ओटा नेवस और यूवियल घातक मेलेनोमा के बीच संबंध भी रिपोर्ट किया गया है9), और नियमित नेत्र संबंधी अनुवर्ती की सिफारिश की जाती है।
पलक के नेवस के विकास में निम्नलिखित कारक शामिल होते हैं।
पलक के नेवस के निदान में निम्नलिखित जानकारी महत्वपूर्ण है।
पलक नेवस से विभेदन आवश्यक मुख्य रोग नीचे दिए गए हैं।
| विभेदक रोग | विभेदन के बिंदु |
|---|---|
| घातक मेलेनोमा | असमान रंग, अनियमित सीमा, तेजी से परिवर्तन, ABCDE मानदंड पूरे |
| बेसल सेल कार्सिनोमा | केंद्रीय अल्सर, मोती जैसी चमक, तेजी से वृद्धि |
| सेबोरहाइक केराटोसिस | सतही केराटोसिस/मस्सा जैसा, वृद्ध व्यक्ति |
| नीला मस्सा (ब्लू नेवस) | नीला रंग, त्वचा की गहरी परत |
| रक्तवाहिकार्बुद (हेमैंजियोमा) | लाल रंग, दबाने पर फीका पड़ जाता है |
नैदानिक अंतर के लिए ABCDE मानदंड (असममिति, अनियमित सीमा, असमान रंग, 6 मिमी से अधिक व्यास, परिवर्तन) उपयोगी है। डर्मोस्कोपी में असामान्य पैटर्न होने पर घातकता का संदेह होता है 3,4)। बचपन से मौजूद घाव सौम्य होने की अधिक संभावना है (इतिहास महत्वपूर्ण है)। अंतिम निदान पैथोलॉजिकल जांच से होता है। तेजी से बदलाव होने पर बिना देरी के एक्सिजनल बायोप्सी करें।
पलक के नेवस का उपचार उपप्रकार और घातकता के जोखिम के आधार पर तय किया जाता है। उपप्रकार के अनुसार उपचार रणनीति नीचे तालिका में दी गई है।
| उपप्रकार | उपचार | घातकता का जोखिम |
|---|---|---|
| अंतस्त्वचीय नेवस | सौंदर्य इच्छा होने पर शेविंग (खुला उपचार) | लगभग नहीं |
| मिश्रित नेवस | पूर्ण उच्छेदन अनुशंसित | कभी-कभी घातक मेलेनोमा |
| जंक्शनल नेवस | पूर्ण उच्छेदन अनुशंसित | शायद ही कभी घातक मेलेनोमा |
| नीला नेवस | निगरानी या उच्छेदन | अत्यंत दुर्लभ |
| ओटा नेवस | क्यू-स्विच लेज़र | यूवियल मेलेनोमा की रिपोर्टें हैं |
इंट्राडर्मल नेवस का उपचार: यह घातक नहीं होता, इसलिए सर्जरी केवल तभी की जाती है जब रोगी कॉस्मेटिक कारणों से हटाना चाहता है। बचपन से चेहरे के हिस्से के रूप में रहने के कारण, रोगी अक्सर हटाने की इच्छा नहीं रखता। सामान्य शल्य चिकित्सा पद्धति ट्यूमर के उभरे हुए हिस्से को आंशिक रूप से काटना (शेविंग) और घाव को खुला छोड़ना (ओपन ट्रीटमेंट) है।
कम्पाउंड और जंक्शनल नेवस का उपचार: घातक मेलेनोमा में बदलने का दुर्लभ जोखिम होने के कारण, निगरानी के बाद पूर्ण उच्छेदन की सिफारिश की जाती है। उच्छेदित नमूना अनिवार्य रूप से पैथोलॉजिकल जांच के लिए भेजा जाना चाहिए।
ओटा नेवस का उपचार: क्यू-स्विच रूबी लेज़र और क्यू-स्विच एलेक्ज़ेंड्राइट लेज़र प्रभावी बताए गए हैं5)। लेज़र विकिरण डर्मल मेलानोसाइट्स को चुनिंदा रूप से नष्ट करता है और पिग्मेंटेशन में सुधार करता है। अक्सर कई सत्रों की आवश्यकता होती है।
जन्मजात विशाल पिग्मेंटेड नेवस का उपचार: नियोजित चरणबद्ध उच्छेदन या टिश्यू एक्सपैंडर का उपयोग किया जाता है6)। पलक में शामिल होने पर पुनर्निर्माण सर्जरी जटिल होती है, इसलिए विशेष केंद्र में उपचार वांछनीय है।
ओटा नेवस के लिए क्यू-स्विच रूबी लेजर और क्यू-स्विच एलेक्जेंड्राइट लेजर प्रभावी माने जाते हैं, और कई सत्रों से रंजकता में सुधार की उम्मीद की जा सकती है 5)। सामान्य इंट्राडर्मल नेवस, मिश्रित नेवस और जंक्शनल नेवस के लिए, छांटना (शेविंग या पूर्ण छांटना) मानक उपचार है, और लेजर पहली पंक्ति का विकल्प नहीं है।
नेवस कोशिकाएं अपरिपक्व वर्णक कोशिकाएं हैं जो तंत्रिका शिखा से प्रवासित मेलानोसाइट अग्रदूतों से उत्पन्न होती हैं 1)। नेवस कोशिका समूहों की गहराई ऊतकीय उपप्रकार निर्धारित करती है। यदि नेवस कोशिका समूह एपिडर्मिस की बेसल परत में स्थानीयकृत होते हैं, तो यह जंक्शनल नेवस है; यदि डर्मिस में, तो इंट्राडर्मल नेवस; और यदि दोनों में, तो मिश्रित नेवस। कोशिकाएं जितनी अधिक सतही होती हैं, मेलेनिन उतना ही अधिक होता है; गहरी परतों में वर्णक कम होता है। यह वर्णक ढाल उपप्रकारों के बीच स्थूल रंग में अंतर पैदा करता है।
लगभग 80% अधिग्रहित नेवस में BRAF V600E उत्परिवर्तन पाया जाता है 7)। BRAF उत्परिवर्तन कोशिका प्रसार संकेत (MAPK मार्ग) को सक्रिय करता है, लेकिन अकेले यह घातकता का कारण नहीं बनता; यह अक्सर कोशिका वृद्धावस्था (ऑन्कोजीन-प्रेरित सेनेसेंस) का कारण बनता है। घातक मेलेनोमा में परिवर्तन BRAF उत्परिवर्तन के साथ TERT प्रमोटर उत्परिवर्तन या CDKN2A विलोपन जैसे अतिरिक्त उत्परिवर्तनों के संचय से होता है 7)। सामान्य तिल के घातक मेलेनोमा में बदलने की संभावना प्रति तिल प्रति वर्ष 0.0005% से कम आंकी गई है, जो अत्यंत कम है 1)।
ओटा नेवस डर्मिस में मेलानोसाइट्स के हाइपरप्लासिया के कारण होता है। ट्राइजेमिनल तंत्रिका की पहली और दूसरी शाखा के क्षेत्र में डर्मिस में बिखरे मेलानोसाइट्स प्रसार करते हैं, जिससे नीले से नीले-भूरे रंग का रंजकता होता है। पलकों की त्वचा के अलावा, स्क्लेरा, आइरिस और फंडस में भी रंजकता हो सकती है। श्वेत जाति के ओकुलोडर्मल मेलानोसाइटोसिस वाले रोगियों में यूवियल मेलेनोमा का आजीवन जोखिम काफी अधिक होता है 9), और नियमित फंडस और इंट्राओकुलर दबाव जांच की सिफारिश की जाती है।
त्वचा ट्यूमर के लिए गहन शिक्षण (डीप लर्निंग) का उपयोग करके इमेज डायग्नोस्टिक सिस्टम विकसित किए गए हैं, और त्वचा विशेषज्ञ स्तर की वर्गीकरण सटीकता की सूचना दी गई है 8)। डर्मोस्कोपी छवियों के साथ संयोजन करके, नेवस और घातक मेलेनोमा के बीच विभेदन सटीकता में और सुधार की उम्मीद है। पलक क्षेत्र में अनुप्रयोग भविष्य का कार्य है।
जन्मजात विशाल पिगमेंटेड नेवस के लिए ऊतक विस्तारक का उपयोग करके चरणबद्ध उच्छेदन पर एक व्यवस्थित समीक्षा की गई है, और कार्यात्मक और कॉस्मेटिक पुनर्निर्माण में सुधार की सूचना दी गई है 6)। पलक शामिल मामलों में, दृश्य कार्य पर प्रभाव को कम करते हुए उच्छेदन और पुनर्निर्माण के लिए तकनीकी सुधार प्रगति पर हैं।
ओकुलोक्यूटेनियस मेलानोसाइटोसिस वाले श्वेत रोगियों पर एक अध्ययन में, यूवियल मेलेनोमा का आजीवन जोखिम लगभग 1/400 है, और ओटा नेवस वाले रोगियों में नियमित फंडस परीक्षा की उपयोगिता पर बल दिया गया है 9)।
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.