Nevus intradermal
Penampilan: Lesi menonjol berbentuk kubah atau nodular. Pigmen sedikit, sering berwarna kulit hingga coklat muda.
Karakteristik: Kadang disertai rambut. Sering disadari sejak masa kanak-kanak.
Risiko keganasan: Hampir tidak ada.

Nevus palpebra adalah tumor jinak akibat proliferasi sel pigmen imatur (sel nevus) dari lapisan basal epidermis hingga ke dermis. Semakin dekat ke epidermis, semakin kaya melanin, dan semakin dalam ke dermis, semakin sedikit pigmen. Seiring perpindahan lokasi utama kumpulan sel nevus dari superfisial ke dalam, secara histologis diklasifikasikan menjadi nevus junctional, nevus komposit, dan nevus intradermal.
Berdasarkan frekuensi diagnosis patologis tumor jinak palpebra, nevus palpebra adalah yang paling sering, mencakup 14 dari 64 mata (22%). Sering ada sejak masa kanak-kanak, dan anamnesis membantu diagnosis. Subtipe yang paling sering adalah nevus intradermal. Rata-rata jumlah nevus kulit umum adalah 10-40 per orang 1). Nevus Ota relatif sering ditemukan pada orang Asia, dengan frekuensi dilaporkan 0,1-0,6% 2).
Berikut adalah subtipe histologis utama nevus yang terjadi pada palpebra.
Nevus junctional (Nevus perbatasan): Terjadi di lapisan dalam epidermis pada batas dengan dermis. Berbatas tegas, datar, mengandung banyak pigmen, berwarna coklat tua hingga hitam. Dapat menjadi ganas.
Nevus intradermal: Terjadi di dalam dermis, paling sering ditemukan. Sering berupa lesi menonjol/nodular tetapi warna coklatnya sedikit. Kadang memiliki rambut. Jarang menjadi ganas.
Nevus kompon: Memiliki sifat nevus junctional dan intradermal, warnanya bervariasi. Dapat menjadi ganas.
Nevus biru: Memiliki melanosit di dermis, berwarna biru hingga coklat kebiruan.
Nevus of Ota: Nevus biru difus di area cabang pertama dan kedua saraf trigeminus. Sering disertai pigmentasi sklera dan iris. Lebih sering pada wanita, muncul unilateral.
Tergantung subtipe. Nevus intradermal tidak menjadi ganas, sehingga dapat dipantau jika tidak ada masalah kosmetik. Namun, jika terjadi pertumbuhan cepat, perubahan warna, perdarahan, atau gatal, konsultasikan ke dokter mata. Nevus junctional dan kompon jarang dapat berubah menjadi melanoma maligna, sehingga perlu pemantauan dan pertimbangan eksisi total.
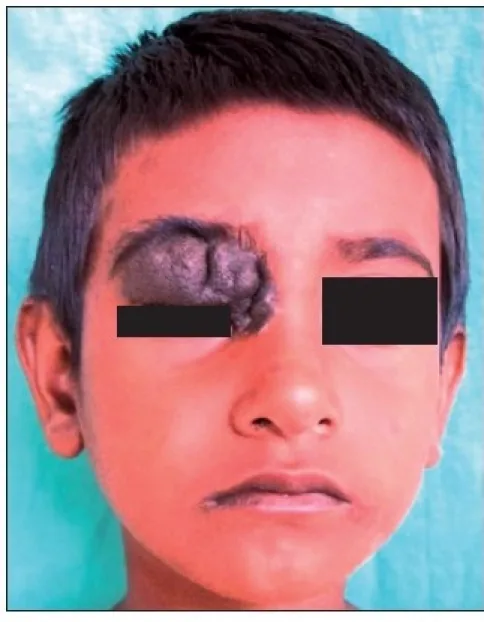
Sebagian besar nevus palpebra tidak bergejala. Keluhan utama adalah masalah kosmetik (tonjolan berpigmen di wajah), biasanya tanpa nyeri atau gangguan penglihatan. Pasien sering menyadari adanya massa sejak masa kanak-kanak, dan anamnesis membantu diagnosis.
Sering terjadi di tepi kelopak mata di antara bulu mata, tetapi juga dapat terjadi di dekat punctum lakrimal. Jenis nevus yang paling umum adalah nevus intradermal, di mana sel nevus di dermis berproliferasi mendorong epidermis membentuk kubah. Nevus kompon tampak sebagai massa menonjol berwarna coklat, sedangkan nevus junctional tampak sebagai lesi datar hitam. Warna cenderung lebih gelap (hitam) di lapisan superfisial dan lebih terang di lapisan dalam.
Karakteristik klinis masing-masing subtipe ditunjukkan di bawah ini.
Nevus intradermal
Penampilan: Lesi menonjol berbentuk kubah atau nodular. Pigmen sedikit, sering berwarna kulit hingga coklat muda.
Karakteristik: Kadang disertai rambut. Sering disadari sejak masa kanak-kanak.
Risiko keganasan: Hampir tidak ada.
Nevus campuran dan junctional
Nevus of Ota
Penampilan: Pigmentasi difus abu-abu kebiruan hingga coklat kebiruan di area distribusi saraf trigeminal cabang pertama dan kedua.
Karakteristik: Juga terdapat pigmentasi pada sklera dan iris. Lebih sering pada wanita, unilateral. Kongenital atau onset pada masa remaja.
Risiko keganasan: Risiko melanoma uveal telah dilaporkan.
Nevus of Ota dapat disertai pigmentasi pada iris dan sklera, sehingga meningkatkan risiko glaukoma pigmen (glaukoma melanositik). Selain itu, hubungan antara nevus of Ota dan melanoma maligna uveal juga telah dilaporkan9), sehingga dianjurkan follow-up oftalmologi secara teratur.
Faktor-faktor berikut terlibat dalam terjadinya nevus palpebra:
Dalam diagnosis nevus palpebra, informasi berikut penting:
Berikut adalah penyakit utama yang perlu dibedakan dari nevus palpebra.
| Penyakit Banding | Poin Pembeda |
|---|---|
| Melanoma maligna | Pigmen tidak merata, batas tidak tegas, perubahan cepat, memenuhi ABCDE |
| Karsinoma sel basal | Ulserasi sentral, kilau mutiara, pertumbuhan cepat |
| Keratosis seboroik | Permukaan berkeratin/verukosa, usia lanjut |
| Nevus biru | Warna biru, di dermis dalam |
| Hemangioma | Warna merah, memudar saat ditekan |
Untuk diagnosis klinis, kriteria ABCDE (Asimetri, Batas tidak teratur, Warna tidak homogen, Diameter >6 mm, Evolusi) berguna, dan jika ditemukan pola atipikal pada dermoskopi, curiga keganasan3,4). Lesi yang ada sejak masa kanak-kanak cenderung jinak (anamnesis penting). Diagnosis pasti adalah pemeriksaan histopatologi. Jika terjadi perubahan cepat, lakukan biopsi eksisi tanpa ragu.
Pengobatan nevus palpebra ditentukan berdasarkan subtipe dan risiko keganasan. Tabel berikut menunjukkan rencana pengobatan per subtipe.
| Subtipe | Metode pengobatan | Risiko keganasan |
|---|---|---|
| Nevus intradermal | Jika ingin kosmetik: shaving (open treatment) | Hampir tidak ada |
| Nevus campuran | Eksisi total dianjurkan | Jarang menjadi melanoma maligna |
| Nevus batas | Eksisi lengkap dianjurkan | Jarang menjadi melanoma maligna |
| Nevus biru | Observasi atau eksisi | Sangat jarang |
| Nevus Ota | Laser Q-switched | Telah dilaporkan melanoma uvea |
Pengobatan nevus intradermal: Karena tidak menjadi ganas, operasi hanya dilakukan jika pasien menginginkan pengangkatan untuk alasan kosmetik. Seringkali pasien tidak menginginkan pengangkatan karena nevus telah menjadi bagian dari wajah mereka sejak kecil. Prosedur umum adalah eksisi parsial (shaving) pada bagian yang menonjol dan membiarkan luka terbuka (open treatment).
Pengobatan nevus campuran dan nevus batas: Karena risiko transformasi menjadi melanoma maligna, meskipun jarang, eksisi lengkap dianjurkan dengan observasi. Spesimen yang dieksisi harus dikirim untuk pemeriksaan histopatologi.
Pengobatan nevus Ota: Laser Q-switched ruby dan Q-switched alexandrite telah dilaporkan efektif 5). Laser secara selektif menghancurkan melanosit dermal dan memperbaiki pigmentasi. Seringkali diperlukan beberapa sesi.
Pengobatan nevus pigmentosus kongenital raksasa: Dilakukan eksisi bertahap terencana atau penggunaan ekspander jaringan 6). Pada kasus yang melibatkan kelopak mata, operasi rekonstruksi menjadi kompleks, sehingga penanganan di fasilitas khusus dianjurkan.
Untuk nevus Ota, laser Q-switch ruby dan laser Q-switch alexandrite dianggap efektif, dan beberapa kali penyinaran dapat memperbaiki pigmentasi 5). Untuk nevus intradermal, nevus campuran, dan nevus batas umum, eksisi (shaving atau eksisi lengkap) adalah terapi standar, dan laser bukan pilihan pertama.
Sel nevus adalah sel pigmen imatur yang berasal dari prekursor melanosit yang bermigrasi dari puncak saraf 1). Subtipe histologis ditentukan oleh kedalaman kumpulan sel nevus. Jika kumpulan sel nevus terlokalisasi di lapisan basal epidermis, itu adalah nevus batas; jika di dermis, itu adalah nevus intradermal; jika di keduanya, itu adalah nevus campuran. Semakin dangkal sel, semakin kaya melanin, dan semakin dalam, semakin sedikit pigmen. Gradien pigmen ini menyebabkan perbedaan warna makroskopis antar subtipe.
Sekitar 80% nevus didapat memiliki mutasi BRAF V600E 7). Mutasi BRAF mengaktifkan sinyal proliferasi sel (jalur MAPK), tetapi sendiri tidak menyebabkan keganasan; sering menyebabkan penuaan sel (oncogene-induced senescence). Transformasi menjadi melanoma maligna terjadi ketika mutasi tambahan seperti mutasi promoter TERT atau delesi CDKN2A terakumulasi selain mutasi BRAF 7). Probabilitas transformasi nevus biasa menjadi melanoma maligna diperkirakan kurang dari 0,0005% per nevus per tahun, risiko yang sangat rendah 1).
Nevus Ota disebabkan oleh hiperplasia melanosit dermal. Melanosit yang tersebar di dermis area saraf trigeminus (cabang pertama dan kedua) berproliferasi, menyebabkan pigmentasi biru hingga abu-abu kebiruan. Pigmentasi dapat terjadi tidak hanya pada kulit kelopak mata, tetapi juga pada sklera, iris, dan fundus. Pada pasien kulit putih dengan melanositosis okulodermal, insiden seumur hidup melanoma uveal dilaporkan lebih tinggi secara signifikan 9), dan pemeriksaan fundus serta tekanan mata rutin dianjurkan.
Sistem diagnosis gambar tumor kulit menggunakan pembelajaran mendalam telah dikembangkan, dan akurasi klasifikasi setara dokter spesialis kulit telah dilaporkan 8). Dengan menggabungkannya dengan gambar dermoskopi, diharapkan akurasi diferensiasi antara nevus dan melanoma ganas dapat lebih ditingkatkan. Penerapan pada area kelopak mata merupakan tantangan di masa depan.
Tinjauan sistematis telah dilakukan mengenai metode eksisi bertahap menggunakan ekspander jaringan untuk nevus pigmentosus raksasa kongenital, dan dilaporkan adanya perbaikan rekonstruksi fungsional dan estetik 6). Pada kasus yang melibatkan kelopak mata, perbaikan teknis untuk eksisi dan rekonstruksi sambil meminimalkan dampak pada fungsi visual terus berkembang.
Dalam sebuah studi pada pasien kulit putih dengan melanosis okulokutaneus, insiden seumur hidup melanoma uvea dilaporkan sekitar 1/400, menunjukkan manfaat pemeriksaan fundus mata secara teratur pada pasien dengan nevus Ota 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.