皮內痣
外觀:圓頂狀或結節狀隆起性病變。色素少,多為膚色至淺褐色。
特徵:可能伴有毛髮。多在兒童期即被發現。
惡性化風險:幾乎沒有。

眼瞼母斑是未成熟色素細胞(母斑細胞)從表皮基底層向真皮內增殖形成的良性腫瘤。越靠近表皮,黑色素越豐富,越往真皮深層,色素越少。隨著母斑細胞巢的主要位置從淺層向深層移動,組織學上分為交界母斑、複合母斑和真皮內母斑。
在眼瞼良性腫瘤的病理診斷中最為常見,64隻眼中佔14隻(22%)。多數從兒童時期即存在,問診有助於診斷。亞型中真皮內母斑最常見。一般皮膚母斑平均每人10至40個1)。太田母斑在亞洲人中相對多見,報導頻率為0.1%至0.6%2)。
眼瞼上發生的母斑的主要組織學亞型如下所示。
交界痣(接合部母斑)junctional nevus:發生在表皮深層與真皮交界處。邊界清晰、扁平的腫瘤,含有大量色素,呈深褐色至黑色。可能惡化。
皮內痣 intradermal nevus:發生在真皮內,發生率最高。多為隆起性、結節性病變,但褐色調較少。有時有毛髮。幾乎不惡化。
複合痣 compound nevus:兼具交界痣和皮內痣的特性,色調多樣。可能惡化。
藍痣 blue nevus:真皮內含有黑色素細胞,呈藍色至青褐色調。
太田痣 nevus of Ota:在三叉神經第一、第二支區域瀰漫性發生的藍痣。常伴有鞏膜和虹膜色素沉著。多見於女性,單側出現。
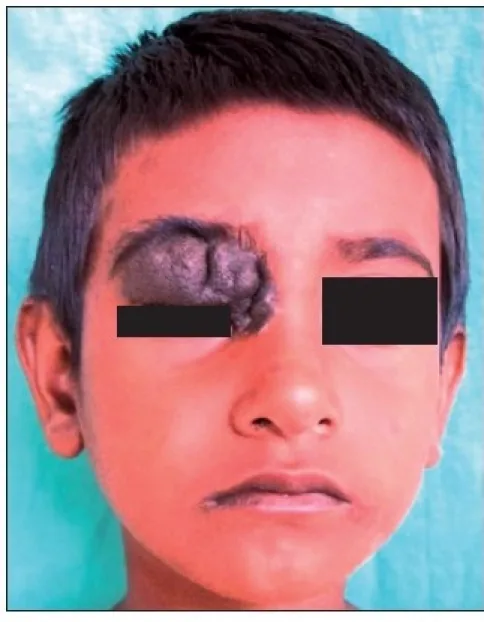
大多數眼瞼痣無症狀。主要主訴是美容問題(面部色素性隆起),通常不伴有疼痛或視功能障礙。患者常自幼意識到腫塊的存在,問診是診斷的線索。
好發於瞼緣睫毛之間,但也可能發生在淚點附近。在痣中,皮內痣最常見,真皮內的痣細胞增殖使表皮呈圓頂狀隆起。複合痣呈褐色隆起性腫瘤,交界痣呈黑色扁平病變。色調越淺層越深(黑色),深層則較淺。
各亞型的臨床特徵如下所示。
皮內痣
外觀:圓頂狀或結節狀隆起性病變。色素少,多為膚色至淺褐色。
特徵:可能伴有毛髮。多在兒童期即被發現。
惡性化風險:幾乎沒有。
複合痣和交界痣
太田母斑
外觀:三叉神經第一、二支分布區瀰漫性青灰色至青褐色色素沉著。
特徵:鞏膜和虹膜也有色素沉著。多見於女性,單側性。先天性或青年期發病。
惡性化風險:有報導指出存在葡萄膜黑色素瘤的風險。
太田母斑可能伴有虹膜和鞏膜的色素沉著,有研究指出色素性青光眼(黑色素細胞性青光眼)的風險增加。此外,太田母斑與葡萄膜惡性黑色素瘤的關聯也有報導9),建議定期進行眼科追蹤。
眼瞼痣的發生涉及以下因素。
眼瞼痣的診斷中以下資訊很重要。
需要與眼瞼痣鑑別的主要疾病如下所示。
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 惡性黑色素瘤 | 顏色不均勻、邊界不規則、快速變化、符合ABCDE標準 |
| 基底細胞癌 | 中心潰瘍、珍珠光澤、快速增大 |
| 脂漏性角化症 | 表面角化/疣狀、老年人 |
| 藍痣 | 藍色調,真皮深層 |
| 血管瘤 | 紅色,壓迫後褪色 |
臨床鑑別可使用ABCDE標準(不對稱、邊緣不規則、顏色不均、直徑>6 mm、變化),皮膚鏡檢查出現非典型模式時需懷疑惡性3,4)。此外,自幼存在的病變良性可能性高(問診很重要)。最終確診依賴病理組織檢查。若出現快速變化,應毫不猶豫地進行切除切片檢查。
眼瞼痣的治療根據亞型和惡性化風險決定。各亞型的治療方針如下表所示。
| 亞型 | 治療方法 | 惡性化風險 |
|---|---|---|
| 皮內痣 | 有美容需求時行削除術(開放治療) | 幾乎沒有 |
| 複合痣 | 建議完全切除 | 罕見惡性黑色素瘤 |
| 交界痣 | 建議完全切除 | 罕見惡性黑色素瘤 |
| 藍痣 | 觀察或切除 | 極為罕見 |
| 太田母斑 | Q開關雷射 | 有葡萄膜黑色素瘤的報告 |
真皮內痣的治療:由於不會惡性化,僅在患者因美觀因素希望切除時才考慮手術。患者從小就將痣視為臉部的一部分,切除意願通常不高。常見術式為部分切除(削除)隆起部分,留下開放性傷口(開放治療)。
複合痣和交界痣的治療:雖然罕見,但有轉變為惡性黑色素瘤的風險,因此建議在觀察過程中進行完全切除。切除標本必須送病理組織學檢查。
太田母斑的治療:據報告,Q開關紅寶石雷射和Q開關亞歷山大雷射有效5)。雷射照射可選擇性破壞真皮黑色素細胞,改善色素沉著。通常需要多次治療。
先天性巨大色素性母斑的治療:採用分期切除和組織擴張器技術6)。當累及眼瞼時,重建手術複雜,建議在專業機構處理。
痣細胞是起源於神經嵴遷移而來的黑色素細胞前體的未成熟色素細胞1)。組織學亞型由痣細胞巢的深度決定:若痣細胞巢侷限於表皮基底層,則為交界痣;侷限於真皮內,則為真皮內痣;同時涉及兩者,則為複合痣。淺層細胞富含黑色素,深層細胞色素較少。這種色素梯度導致各亞型肉眼顏色的差異。
約80%的後天性痣帶有BRAF V600E突變7)。BRAF突變激活細胞增生訊號(MAPK路徑),但單獨作用不會導致惡性化,常引起致癌基因誘導的衰老。惡性轉化為惡性黑色素瘤需要BRAF突變之外,還累積TERT啟動子突變或CDKN2A缺失等額外突變7)。普通痣惡性轉化為惡性黑色素瘤的機率估計低於0.0005%/顆/年,風險極低1)。
太田痣由真皮黑色素細胞增生引起。三叉神經第一、二支區域的真皮內散在的黑色素細胞增生,呈現藍色至藍灰色色素沉著。色素沉著不僅見於眼瞼皮膚,也可發生於鞏膜、虹膜和眼底。據報導,患有眼皮膚性黑色素細胞增生症的白人患者葡萄膜黑色素瘤的終生發生率顯著升高9),建議定期進行眼底和眼壓檢查。
基於深度學習(deep learning)的皮膚腫瘤影像診斷系統已被開發,據報導其分類精度達到皮膚科專科醫師水準8)。與皮膚鏡影像結合使用,有望進一步提高痣與惡性黑色素瘤的鑑別精度。應用於眼瞼區域仍是未來的課題。
關於使用組織擴張器對先天性巨大型色素痣進行分期切除的系統性回顧顯示,功能和美容重建得到改善6)。在累及眼瞼的病例中,正在推進技術改進,以在切除和重建的同時盡量減少對視覺功能的影響。
一項針對患有眼皮膚黑素細胞增多症的白人患者的研究顯示,葡萄膜黑色素瘤的終生發生率約為1/400,提示太田母斑患者定期進行眼底檢查具有實用性9)。
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.