Nevus nội bì
Hình dạng: Tổn thương nổi cao hình vòm hoặc dạng nốt. Ít sắc tố, thường có màu da đến nâu nhạt.
Đặc điểm: Đôi khi có lông. Thường được nhận thấy từ thời thơ ấu.
Nguy cơ ác tính: Hầu như không có.

Nevus mi mắt là khối u lành tính do sự tăng sinh của các tế bào sắc tố chưa trưởng thành (tế bào nevus) từ lớp đáy của thượng bì đến trung bì. Càng gần thượng bì, melanin càng nhiều; càng sâu trong trung bì, sắc tố càng ít. Khi vị trí chính của các đám tế bào nevus di chuyển từ nông đến sâu, về mặt mô học được phân loại thành nevus ranh giới, nevus hỗn hợp và nevus trong da.
Về tần suất chẩn đoán bệnh lý của các u lành tính mi mắt, nevus mi mắt là phổ biến nhất, chiếm 14 trong số 64 mắt (22%). Thường tồn tại từ thời thơ ấu, và tiền sử bệnh giúp ích cho chẩn đoán. Phân nhóm phổ biến nhất là nevus trong da. Số lượng nevus da nói chung trung bình là 10-40 mỗi người 1). Nevus Ota tương đối phổ biến ở người châu Á, với tần suất được báo cáo là 0,1-0,6% 2).
Dưới đây là các phân nhóm mô học chính của nevus xảy ra ở mi mắt.
Nevus ranh giới (nevus tiếp hợp): Xảy ra ở lớp sâu của thượng bì tại ranh giới với trung bì. Là khối phẳng, ranh giới rõ, chứa nhiều sắc tố, màu nâu đậm đến đen. Có thể hóa ác.
Nevus trong trung bì: Xảy ra trong trung bì, thường gặp nhất. Thường là tổn thương nổi cao/dạng nốt nhưng ít màu nâu. Có thể có lông. Hầu như không hóa ác.
Nevus hỗn hợp: Có đặc tính của cả nevus ranh giới và nevus trong trung bì, màu sắc đa dạng. Có thể hóa ác.
Nevus xanh: Có tế bào hắc tố trong trung bì, màu xanh lam đến nâu xanh.
Nevus Ota: Nevus xanh lan tỏa ở vùng nhánh thứ nhất và thứ hai của dây thần kinh sinh ba. Thường kèm theo tăng sắc tố ở củng mạc và mống mắt. Gặp nhiều ở nữ, xuất hiện một bên.
Tùy thuộc vào phân nhóm. Nevus trong trung bì không hóa ác, do đó có thể theo dõi nếu không có vấn đề thẩm mỹ. Tuy nhiên, nếu có tăng kích thước nhanh, thay đổi màu sắc, chảy máu hoặc ngứa, cần khám bác sĩ nhãn khoa. Nevus ranh giới và hỗn hợp hiếm khi có thể chuyển thành u hắc tố ác tính, do đó cần theo dõi và cân nhắc cắt bỏ hoàn toàn.
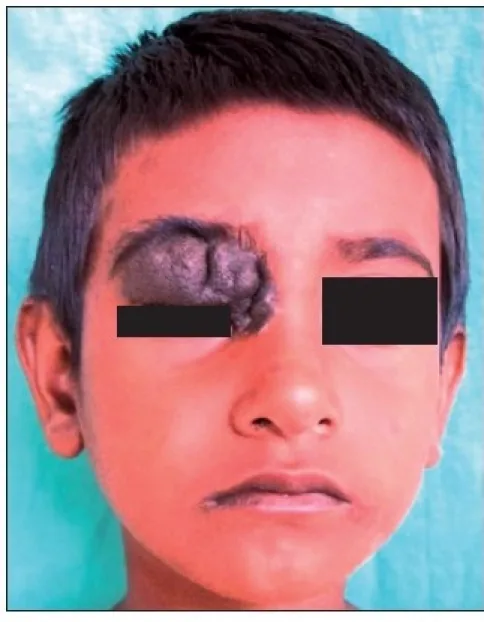
Hầu hết nevus mi mắt không có triệu chứng. Phàn nàn chính là vấn đề thẩm mỹ (khối sắc tố nổi trên mặt), thường không kèm đau hay rối loạn thị giác. Bệnh nhân thường nhận biết khối u từ thời thơ ấu, và tiền sử bệnh giúp ích cho chẩn đoán.
Thường xảy ra ở bờ mi giữa các lông mi, nhưng cũng có thể xảy ra gần điểm lệ. Loại nevus phổ biến nhất là nevus trong trung bì, nơi các tế bào nevus trong trung bì tăng sinh đẩy thượng bì lên hình vòm. Nevus hỗn hợp biểu hiện là khối nổi màu nâu, trong khi nevus ranh giới biểu hiện là tổn thương phẳng màu đen. Màu sắc có xu hướng đậm hơn (đen) ở lớp nông và nhạt hơn ở lớp sâu.
Đặc điểm lâm sàng của từng phân nhóm được trình bày dưới đây.
Nevus nội bì
Hình dạng: Tổn thương nổi cao hình vòm hoặc dạng nốt. Ít sắc tố, thường có màu da đến nâu nhạt.
Đặc điểm: Đôi khi có lông. Thường được nhận thấy từ thời thơ ấu.
Nguy cơ ác tính: Hầu như không có.
Nevus hỗn hợp và viền
Nevus Ota
Hình dạng: Tăng sắc tố lan tỏa màu xám xanh đến nâu xanh ở vùng phân bố của nhánh thứ nhất và thứ hai của dây thần kinh sinh ba.
Đặc điểm: Cũng có tăng sắc tố ở củng mạc và mống mắt. Thường gặp ở nữ, một bên. Bẩm sinh hoặc khởi phát ở tuổi thanh thiếu niên.
Nguy cơ ác tính: Nguy cơ u hắc tố màng bồ đào đã được báo cáo.
Các yếu tố sau đây liên quan đến sự xuất hiện của nốt ruồi ở mí mắt:
Trong chẩn đoán nốt ruồi mí mắt, các thông tin sau đây rất quan trọng:
Dưới đây là các bệnh chính cần phân biệt với nốt ruồi ở mi mắt.
| Bệnh cần phân biệt | Điểm phân biệt |
|---|---|
| U hắc tố ác tính | Sắc tố không đồng nhất, bờ không đều, thay đổi nhanh, đáp ứng ABCDE |
| Ung thư biểu mô tế bào đáy | Loét trung tâm, bóng ngọc trai, phát triển nhanh |
| Dày sừng tiết bã | Bề mặt sừng hóa/dạng mụn cóc, người cao tuổi |
| Nevus xanh | Màu xanh, ở lớp hạ bì sâu |
| U máu | Màu đỏ, nhạt màu khi ấn |
Trong chẩn đoán lâm sàng, tiêu chí ABCDE (Bất đối xứng, Bờ không đều, Màu sắc không đồng nhất, Đường kính >6 mm, Tiến triển) rất hữu ích, và nếu có hình thái không điển hình trên soi da, nghi ngờ ác tính3,4). Các tổn thương tồn tại từ thời thơ ấu thường là lành tính (hỏi bệnh sử quan trọng). Chẩn đoán xác định dựa trên xét nghiệm mô bệnh học. Nếu có thay đổi nhanh, hãy thực hiện sinh thiết cắt bỏ mà không do dự.
Điều trị nevus mi mắt được xác định dựa trên phân nhóm và nguy cơ ác tính hóa. Bảng dưới đây trình bày kế hoạch điều trị theo từng phân nhóm.
| Phân nhóm | Phương pháp điều trị | Nguy cơ ác tính hóa |
|---|---|---|
| Nevus trong da | Nếu có nhu cầu thẩm mỹ: cạo (điều trị mở) | Hầu như không có |
| Nevus hỗn hợp | Khuyến cáo cắt bỏ hoàn toàn | Hiếm khi thành u hắc tố ác tính |
| Nevus ranh giới | Khuyến cáo cắt bỏ hoàn toàn | Hiếm khi thành u hắc tố ác tính |
| Nevus xanh | Theo dõi hoặc cắt bỏ | Cực kỳ hiếm |
| Nevus Ota | Laser Q-switched | Đã có báo cáo về u hắc tố màng bồ đào |
Điều trị nevus nội bì: Vì không trở thành ác tính, phẫu thuật chỉ được thực hiện nếu bệnh nhân muốn loại bỏ vì lý do thẩm mỹ. Bệnh nhân thường không muốn loại bỏ vì nevus đã là một phần của khuôn mặt từ nhỏ. Quy trình phổ biến là cắt bỏ một phần (shaving) phần nhô lên và để vết thương hở (open treatment).
Điều trị nevus hỗn hợp và nevus ranh giới: Do nguy cơ chuyển thành u hắc tố ác tính, mặc dù hiếm, nên cắt bỏ hoàn toàn kèm theo dõi. Mẫu cắt bỏ phải được gửi đi xét nghiệm mô bệnh học.
Điều trị nevus Ota: Laser Q-switched ruby và Q-switched alexandrite đã được báo cáo là hiệu quả 5). Laser phá hủy có chọn lọc các tế bào hắc tố ở trung bì và cải thiện sắc tố. Thường cần nhiều lần điều trị.
Điều trị nevus sắc tố bẩm sinh khổng lồ: Tiến hành cắt bỏ theo từng giai đoạn có kế hoạch hoặc sử dụng dụng cụ giãn mô 6). Trong trường hợp liên quan đến mí mắt, phẫu thuật tái tạo phức tạp, do đó nên điều trị tại cơ sở chuyên khoa.
Đối với bớt Ota, laser Q-switch ruby và laser Q-switch alexandrite được coi là hiệu quả, và nhiều lần chiếu có thể cải thiện sắc tố 5). Đối với nốt ruồi trong da, nốt ruồi hỗn hợp và nốt ruồi ranh giới thông thường, cắt bỏ (shaving hoặc cắt bỏ hoàn toàn) là điều trị tiêu chuẩn, và laser không phải là lựa chọn đầu tiên.
Tế bào nốt ruồi là tế bào sắc tố chưa trưởng thành có nguồn gốc từ tiền thân tế bào hắc tố di cư từ mào thần kinh 1). Phân nhóm mô học được xác định bởi độ sâu của các đám tế bào nốt ruồi. Nếu các đám tế bào nốt ruồi khu trú ở lớp đáy của biểu bì, đó là nốt ruồi ranh giới; nếu ở lớp hạ bì, đó là nốt ruồi trong da; nếu ở cả hai, đó là nốt ruồi hỗn hợp. Tế bào càng nông thì càng giàu melanin, và ở lớp sâu thì sắc tố kém. Gradient sắc tố này tạo ra sự khác biệt về màu sắc đại thể giữa các phân nhóm.
Khoảng 80% nốt ruồi mắc phải có đột biến BRAF V600E 7). Đột biến BRAF kích hoạt tín hiệu tăng sinh tế bào (con đường MAPK), nhưng một mình nó không dẫn đến ác tính; thường gây ra sự lão hóa tế bào (oncogene-induced senescence). Chuyển dạng thành u hắc tố ác tính xảy ra khi các đột biến bổ sung như đột biến vùng khởi động TERT hoặc mất đoạn CDKN2A tích lũy cùng với đột biến BRAF 7). Xác suất chuyển dạng của nốt ruồi thông thường thành u hắc tố ác tính được ước tính dưới 0,0005% mỗi nốt ruồi mỗi năm, một nguy cơ rất thấp 1).
Bớt Ota là do tăng sản tế bào hắc tố ở hạ bì. Các tế bào hắc tố rải rác ở hạ bì vùng dây thần kinh sinh ba (nhánh 1 và 2) tăng sinh, gây ra sắc tố xanh lam đến xám xanh. Sắc tố có thể xảy ra không chỉ ở da mí mắt, mà còn ở củng mạc, mống mắt và đáy mắt. Ở bệnh nhân da trắng có tăng sắc tố da-mắt (oculodermal melanocytosis), tỷ lệ mắc u hắc tố màng bồ đào suốt đời được báo cáo là cao hơn đáng kể 9), và khuyến cáo kiểm tra đáy mắt và nhãn áp định kỳ.
Các hệ thống chẩn đoán hình ảnh khối u da sử dụng học sâu đã được phát triển và độ chính xác phân loại ngang bác sĩ da liễu chuyên khoa đã được báo cáo 8). Kết hợp với hình ảnh nội soi da, hy vọng sẽ cải thiện hơn nữa độ chính xác phân biệt giữa nốt ruồi và u hắc tố ác tính. Ứng dụng vào vùng mí mắt là thách thức trong tương lai.
Một đánh giá có hệ thống đã được thực hiện về phương pháp cắt bỏ dần dần bằng dụng cụ giãn mô cho nốt ruồi khổng lồ bẩm sinh có sắc tố, và đã báo cáo sự cải thiện trong tái tạo chức năng và thẩm mỹ 6). Trong các trường hợp liên quan đến mí mắt, các cải tiến kỹ thuật để cắt bỏ và tái tạo trong khi giảm thiểu tác động đến chức năng thị giác đang được tiến hành.
Trong một nghiên cứu trên bệnh nhân da trắng bị tăng sắc tố da-mắt, tỷ lệ mắc u hắc tố màng bồ đào suốt đời khoảng 1/400, cho thấy lợi ích của khám đáy mắt định kỳ ở bệnh nhân có nốt ruồi Ota 9).
Tsao H, Bevona C, Goggins W, et al. The transformation rate of moles (melanocytic nevi) into cutaneous melanoma. Arch Dermatol. 2003;139(3):282-288.
Hidano A, Kajima H, Ikeda S, et al. Natural history of nevus of Ota. Arch Dermatol. 1967;95(2):187-195.
Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma: revisiting the ABCD criteria. JAMA. 2004;292(22):2771-2776.
Argenziano G, Soyer HP, Chimenti S, et al. Dermoscopy of pigmented skin lesions: results of a consensus meeting. J Am Acad Dermatol. 2003;48(5):679-693.
Chan HH, Kono T. The use of lasers and intense pulsed light sources for the treatment of pigmentary lesions. Skin Therapy Lett. 2004;9(8):5-7.
Kishi K, Matsuda N, Kubota Y, et al. Systematic review: staged excision and tissue expansion for giant congenital melanocytic nevi. J Plast Reconstr Aesthet Surg. 2022;75(1):1-15.
Shain AH, Yeh I, Kovalyshyn I, et al. The genetic evolution of melanoma from precursor lesions. N Engl J Med. 2015;373(20):1926-1936.
Esteva A, Kuprel B, Novoa RA, et al. Dermatologist-level classification of skin cancer with deep neural networks. Nature. 2017;542(7639):115-118.
Singh AD, De Potter P, Fijal BA, et al. Lifetime prevalence of uveal melanoma in white patients with oculo(dermal) melanocytosis. Ophthalmology. 1998;105(1):195-198.