
U nhú kết mạc (Conjunctival Papilloma)
1. U nhú kết mạc là gì
Phần tiêu đề “1. U nhú kết mạc là gì”U nhú kết mạc là u biểu mô lành tính của kết mạc do nhiễm Human Papillomavirus (HPV). Các tế bào u phát triển như lá trên các mạch u như cành cây, tạo thành khối màu hồng dạng súp lơ.
Phân loại
Phần tiêu đề “Phân loại”Về mặt hình thái, được chia thành hai loại sau:
- Loại có cuống (exophytic): Phát triển ra ngoài từ bề mặt kết mạc qua một cuống mạch máu mảnh, là dạng điển hình.
- Loại không cuống (sessile): Phát triển với nền rộng, đôi khi khó phân biệt với ung thư biểu mô tế bào vảy của kết mạc.
Dịch tễ học
Phần tiêu đề “Dịch tễ học”Đây là bệnh tương đối phổ biến trong số các khối u lành tính của kết mạc. Thường gặp ở người trẻ và trung niên. Nhiễm HPV có liên quan đến nhiều trường hợp, và có thể đa ổ. Trong tình trạng suy giảm miễn dịch, có xu hướng đa ổ và tái phát.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”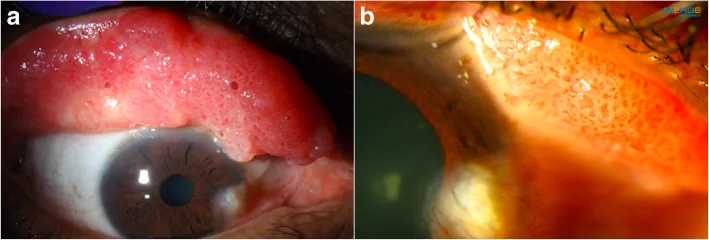
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”- Cảm giác dị vật / khó chịu: Do kích thích cơ học từ khối u.
- Đỏ mắt: Xung huyết kết mạc do mạch máu khối u.
- Không dung nạp kính áp tròng: Tổn thương lớn loại không cuống có thể gây khó đeo.
- Không triệu chứng: Tổn thương nhỏ có thể không gây triệu chứng.
Dấu hiệu lâm sàng (dấu hiệu bác sĩ xác nhận khi khám)
Phần tiêu đề “Dấu hiệu lâm sàng (dấu hiệu bác sĩ xác nhận khi khám)”Ở tổn thương dạng cuống điển hình, quan sát thấy một khối u dạng súp lơ màu hồng (đỏ) bám vào bề mặt kết mạc qua một cuống mạch máu mảnh. Bề mặt không đều và giàu mạch máu, có thể xuất hiện nhiều tổn thương.
Dạng không cuống có sự phát triển đáy rộng. Ở kết mạc mi trên, nó biểu hiện dưới dạng tổn thương phì đại dạng nhú khổng lồ nhiều, và có thể có hình dạng súp lơ với hoại tử trung tâm 1). Dạng này đôi khi khó phân biệt lâm sàng với viêm kết mạc nhú khổng lồ, và đã được báo cáo ở người đeo kính áp tròng 1).
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Vai trò của các type HPV
Phần tiêu đề “Vai trò của các type HPV”- HPV type 6 và 11 (nguy cơ thấp): Virus chính gây u nhú lành tính. Nguy cơ ác tính thấp.
- HPV type 16 và 18 (nguy cơ cao): Hiếm khi liên quan, có nguy cơ chuyển dạng ác tính.
Yếu tố Nguy cơ
Phần tiêu đề “Yếu tố Nguy cơ”- Nhiễm HPV: Các đường lây truyền bao gồm quan hệ tình dục, tiếp xúc tay, và do can thiệp y tế.
- Tình trạng suy giảm miễn dịch: Suy giảm miễn dịch toàn thân làm tăng khả năng đa ổ và tái phát.
- Trẻ em và người trẻ tuổi: Đã được báo cáo thường gặp ở cùng đồ dưới và kết mạc nhãn cầu.
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Điểm chẩn đoán
Phần tiêu đề “Điểm chẩn đoán”Khám bằng đèn khe để quan sát hình thái khối u, sự hiện diện của cuống mạch và ranh giới. Ở tổn thương dạng cuống, có thể thấy cuống mạch mảnh, hỗ trợ chẩn đoán.
Để chẩn đoán xác định, cần làm xét nghiệm mô bệnh học. Phân biệt giữa u nhú kết mạc và ung thư biểu mô tế bào vảy kết mạc đôi khi khó khăn về mặt lâm sàng, do đó chẩn đoán mô học là cần thiết.
Kết quả Mô bệnh học
Phần tiêu đề “Kết quả Mô bệnh học”Về mặt mô học, biểu mô gai tăng sản với ít sừng hóa phát triển dọc theo các nhú có mạch máu kèm theo. Thường không thấy sự không điển hình tế bào.
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”- Ung thư biểu mô tế bào vảy kết mạc: Đặc trưng bởi sự phát triển đáy rộng và mạch máu u dạng pháo hoa, thiếu cuống mạch có cuống.
- Nevus kết mạc: Thường kèm theo sắc tố (melanin).
- U hạt mủ: Có tiền sử viêm như chắp hoặc sau phẫu thuật, đặc trưng bởi sự phát triển nhanh.
- Viêm kết mạc nhú khổng lồ: Thường gặp ở người đeo kính áp tròng. Đôi khi cần sinh thiết để phân biệt với u nhú không cuống1).
Điểm phân biệt lâm sàng quan trọng nhất là hình thái bám của u. U nhú có cuống, phát triển từ bề mặt kết mạc qua một cuống mạch mảnh, trong khi ung thư biểu mô tế bào vảy phát triển đáy rộng và không có cuống mạch. Tuy nhiên, u nhú không cuống biểu hiện phát triển đáy rộng, do đó đôi khi khó phân biệt lâm sàng. Trong trường hợp này, xét nghiệm mô bệnh học là cần thiết để chẩn đoán xác định.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Điều trị phẫu thuật (lựa chọn đầu tiên)
Phần tiêu đề “Điều trị phẫu thuật (lựa chọn đầu tiên)”Cắt bỏ hoàn toàn bao gồm gốc u là lựa chọn đầu tiên. Vì chỉ cắt bỏ đơn thuần dễ tái phát, nên thêm hai chu kỳ áp lạnh (đông và tan) trên bề mặt cắt.
Quy trình điều trị:
- Cắt bỏ bao gồm gốc u (bao gồm cuống mạch từ gốc).
- Thực hiện hai chu kỳ áp lạnh (đông và tan) trên bề mặt cắt.
- Mẫu cắt bỏ phải được gửi đi xét nghiệm mô bệnh học (để loại trừ ung thư biểu mô tế bào vảy).
Điều trị các trường hợp tái phát
Phần tiêu đề “Điều trị các trường hợp tái phát”Nếu tái phát sau khi cắt bỏ đơn giản, hãy xem xét các phương pháp sau.
- Cắt bỏ lại + Đông lạnh: Lặp lại phẫu thuật cắt bỏ tổn thương tái phát
- Nhỏ mắt Mitomycin C (MMC): Đã có báo cáo sử dụng ngoài chỉ định
- Nhỏ mắt Interferon alpha: Đôi khi được sử dụng như liệu pháp miễn dịch tại chỗ
- Cimetidine uống (thuốc đối kháng thụ thể H2): Đã có báo cáo về tác dụng điều hòa miễn dịch đối với u nhú liên quan đến HPV. Trong một trường hợp u nhú không cuống ở phụ nữ 48 tuổi, dùng cimetidine uống sau phẫu thuật không thấy tái phát trong 3 tháng theo dõi1)
Tái phát tương đối phổ biến. Người ta cho rằng điều này là do virus HPV còn tồn tại xung quanh rìa cắt, đó là lý do tại sao dễ tái phát sau khi chỉ cắt bỏ đơn giản. Để ngăn ngừa tái phát, điều quan trọng là cắt bỏ bao gồm cả gốc khối u và thêm 2 chu kỳ đông lạnh (đông và tan). Tái phát thường xảy ra hơn trong tình trạng suy giảm miễn dịch.
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”Cơ chế tăng sinh biểu mô do HPV
Phần tiêu đề “Cơ chế tăng sinh biểu mô do HPV”HPV (chủ yếu type 6, 11) lây nhiễm tế bào biểu mô vảy, và DNA virus nhân lên trong nhân. Các protein E6 và E7 do virus mã hóa can thiệp vào các yếu tố điều hòa tăng sinh tế bào chủ (như p53 và Rb), gây ra sự tăng sinh bất thường của tế bào biểu mô.
Kết quả là các tế bào khối u tăng sinh hình lá sử dụng các mạch khối u làm nhánh, tạo thành các nhú lồi. Kiểu tăng sinh này tạo ra hình dạng lâm sàng giống như súp lơ.
Sự khác biệt giữa u nhú có cuống và không cuống
Phần tiêu đề “Sự khác biệt giữa u nhú có cuống và không cuống”Ở thể có cuống, sự phát triển chủ yếu là dạng nhú qua một cuống mạch máu mảnh. Ngược lại, thể không cuống cho thấy kiểu tăng sinh theo chiều ngang với nền rộng, về mặt hình thái tương tự như sự phát triển nền rộng của ung thư biểu mô tế bào vảy. Ngay cả ở thể không cuống, màng đáy vẫn được bảo tồn, đây là điểm khác biệt cốt yếu với các khối u ác tính.
Các tuýp HPV nguy cơ cao và sự ác tính hóa
Phần tiêu đề “Các tuýp HPV nguy cơ cao và sự ác tính hóa”Thông thường, tuýp 6 và 11 là tuýp nguy cơ thấp và diễn tiến lành tính. Hiếm khi, các tuýp HPV nguy cơ cao (16 và 18) có liên quan, về mặt lý thuyết tạo ra nguy cơ chuyển dạng ác tính. Trong trường hợp này, chẩn đoán xác định cũng dựa trên xét nghiệm mô bệnh học.
7. Tài liệu tham khảo
Phần tiêu đề “7. Tài liệu tham khảo”- Chang KL, Yeh SI. Sessile Papilloma Mimicking Giant Papillary Conjunctivitis. Ophthalmology.
- Liu Z, Lin Y. Conjunctival Papilloma. N Engl J Med. 2024;391(3):259. PMID: 39018535.
- Hsu CJ, Chang C, Huang YH. Successfully Treated Giant Conjunctival Papilloma. Ophthalmology. 2023;130(12):1341. PMID: 36681593.
