
Papillome conjonctival (Conjunctival Papilloma)
1. Qu’est-ce que le papillome conjonctival ?
Section intitulée « 1. Qu’est-ce que le papillome conjonctival ? »Le papillome conjonctival est une tumeur épithéliale bénigne de la conjonctive causée par une infection par le virus du papillome humain (HPV). Les cellules tumorales prolifèrent en forme de feuilles autour de vaisseaux tumoraux, formant une masse rose en chou-fleur.
Classification
Section intitulée « Classification »Sur le plan morphologique, on distingue deux types principaux :
- Type exophytique (pédiculé) : forme typique qui se développe vers l’extérieur à partir de la surface conjonctivale via un fin pédicule vasculaire
- Type sessile (non pédiculé) : se développe sur une base large, pouvant rendre la différenciation avec un carcinome épidermoïde conjonctival difficile
Épidémiologie
Section intitulée « Épidémiologie »C’est une maladie relativement fréquente parmi les tumeurs bénignes de la conjonctive. Elle survient souvent chez les jeunes adultes et les personnes d’âge moyen. L’infection par le HPV est impliquée dans de nombreux cas et peut être multiple. En cas d’immunosuppression, elle a tendance à être multiple et à récidiver.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »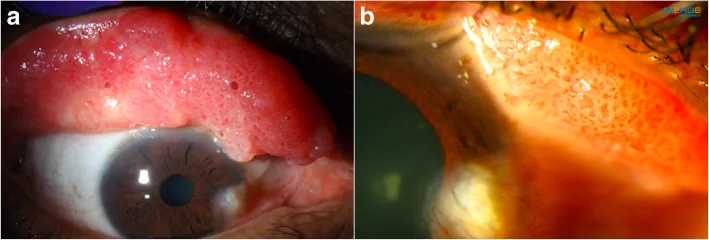
Symptômes subjectifs
Section intitulée « Symptômes subjectifs »- Sensation de corps étranger / gêne : due à la stimulation mécanique par la tumeur
- Hyperhémie : hyperhémie conjonctivale d’origine vasculaire tumorale
- Intolérance aux lentilles de contact : les lésions sessiles volumineuses peuvent rendre le port difficile
- Asymptomatique : les petites lésions peuvent être asymptomatiques
Signes cliniques (observés par le médecin lors de l’examen)
Section intitulée « Signes cliniques (observés par le médecin lors de l’examen) »Dans les lésions pédiculées typiques, on observe une masse verruqueuse de couleur rose (rougeâtre) attachée à la surface conjonctivale par un fin pédicule vasculaire. La surface est irrégulière, bosselée, richement vascularisée et peut être multiple.
La forme sessile présente une croissance à base large. Sur la conjonctive tarsienne supérieure, elle apparaît comme une hypertrophie papillaire géante multiple et peut prendre un aspect verruqueux avec nécrose centrale 1). Cette forme peut être difficile à distinguer cliniquement de la conjonctivite papillaire géante, et des cas ont été rapportés chez des porteurs de lentilles de contact 1).
3. Causes et facteurs de risque
Section intitulée « 3. Causes et facteurs de risque »Implication des types de HPV
Section intitulée « Implication des types de HPV »- HPV de type 6 et 11 (faible risque) : Principaux virus responsables des papillomes bénins. Faible risque de transformation maligne.
- HPV de type 16 et 18 (haut risque) : Rarement impliqués, avec un risque de transformation maligne.
Facteurs de risque
Section intitulée « Facteurs de risque »- Infection par le HPV : Les voies de transmission possibles incluent les rapports sexuels, le contact manuel et les causes iatrogènes.
- État d’immunosuppression : Une immunité générale diminuée favorise les récidives et les lésions multiples.
- Enfants et jeunes adultes : Une prédilection pour le fornix inférieur et la conjonctive bulbaire a été rapportée.
4. Diagnostic et méthodes d’examen
Section intitulée « 4. Diagnostic et méthodes d’examen »Points clés du diagnostic
Section intitulée « Points clés du diagnostic »L’examen à la lampe à fente permet d’observer la morphologie de la masse, la présence d’un pédicule vasculaire et les limites. Dans les lésions pédiculées, la visualisation d’un fin pédicule vasculaire aide au diagnostic.
Un examen histopathologique est indispensable pour un diagnostic de certitude. La distinction clinique entre le papillome conjonctival et le carcinome épidermoïde conjonctival peut être difficile, et un diagnostic histologique est essentiel.
Résultats histopathologiques
Section intitulée « Résultats histopathologiques »Histologiquement, on observe une prolifération épithéliale acanthosique avec peu de kératinisation le long de projections papillaires vascularisées. L’atypie cellulaire est généralement absente.
Diagnostic différentiel
Section intitulée « Diagnostic différentiel »- Carcinome épidermoïde conjonctival : caractérisé par une croissance sessile et des vaisseaux tumoraux en forme de feux d’artifice, sans pédicule vasculaire.
- Nævus conjonctival : souvent associé à une pigmentation (mélanine).
- Granulome pyogénique : antécédents inflammatoires (chalazion, postopératoire) et croissance rapide.
- Conjonctivite papillaire géante : fréquente chez les porteurs de lentilles de contact. Une biopsie peut être nécessaire pour différencier d’un papillome sessile1).
Le point clinique différentiel le plus important est le mode d’attachement de la tumeur. Le papillome est pédiculé, se développant à partir de la surface conjonctivale via un fin pédicule vasculaire, tandis que le carcinome épidermoïde a une croissance sessile et manque de pédicule vasculaire. Cependant, le papillome sessile peut présenter une croissance sessile, rendant la distinction clinique difficile. Dans ce cas, un examen histopathologique est indispensable pour un diagnostic définitif.
5. Traitement standard
Section intitulée « 5. Traitement standard »Traitement chirurgical (première intention)
Section intitulée « Traitement chirurgical (première intention) »L’excision complète incluant la base de la tumeur est le traitement de première intention. Comme une simple excision entraîne un risque élevé de récidive, deux cycles de cryothérapie (congélation-décongélation) sont ajoutés sur les marges d’excision.
Procédure thérapeutique :
- Excision incluant la base de la tumeur (inclure le pédicule vasculaire à partir de sa base).
- Application de deux cycles de cryothérapie (congélation-décongélation) sur les marges d’excision.
- Le spécimen réséqué doit être systématiquement envoyé pour examen histopathologique (pour exclure un carcinome épidermoïde).
Traitement des récidives
Section intitulée « Traitement des récidives »En cas de récidive après une simple excision, envisager les options suivantes :
- Ré-excision + cryocoagulation : répéter l’excision chirurgicale de la lésion récidivante
- Collyre à la mitomycine C (MMC) : utilisation hors AMM rapportée
- Collyre à l’interféron alpha : parfois utilisé comme immunothérapie locale
- Cimétidine orale (antagoniste des récepteurs H2) : un effet immunomodulateur sur les papillomes associés au HPV a été rapporté. Un cas de papillome sessile chez une femme de 48 ans traité par cimétidine orale après chirurgie n’a montré aucune récidive lors d’un suivi de 3 mois1)
Les récidives sont relativement fréquentes. On pense que cela est dû à la persistance du virus HPV autour de la marge d’excision, ce qui explique pourquoi la simple excision seule entraîne facilement des récidives. Pour prévenir les récidives, il est important d’exciser la base de la tumeur et d’ajouter deux cycles de cryocoagulation (congélation-décongélation). Les récidives sont particulièrement fréquentes en cas d’immunosuppression.
6. Physiopathologie et mécanisme détaillé de la maladie
Section intitulée « 6. Physiopathologie et mécanisme détaillé de la maladie »Mécanisme de prolifération épithéliale induit par le HPV
Section intitulée « Mécanisme de prolifération épithéliale induit par le HPV »Le HPV (principalement types 6 et 11) infecte les cellules épithéliales squameuses et l’ADN viral se multiplie dans le noyau. Les protéines E6 et E7 codées par le virus interfèrent avec les facteurs de régulation de la prolifération cellulaire hôte (p53, Rb, etc.), provoquant une prolifération anormale des cellules épithéliales.
En conséquence, les cellules tumorales prolifèrent en forme de feuille le long des vaisseaux tumoraux, formant des projections papillaires. Ce schéma de prolifération donne l’aspect clinique de chou-fleur.
Différence entre pédiculé et sessile
Section intitulée « Différence entre pédiculé et sessile »Dans le type pédiculé, la croissance papillaire se fait principalement par un fin pédicule vasculaire. En revanche, le type sessile présente un schéma de prolifération horizontale à base large, morphologiquement similaire à la croissance à base large du carcinome épidermoïde. Dans le type sessile également, la membrane basale est préservée, ce qui constitue la différence essentielle avec les tumeurs malignes.
Types de HPV à haut risque et transformation maligne
Section intitulée « Types de HPV à haut risque et transformation maligne »Les types 6 et 11 habituels sont des types à faible risque et suivent une évolution bénigne. Rarement, des types de HPV à haut risque (16, 18) peuvent être impliqués, entraînant théoriquement un risque de transformation maligne. Dans ce cas également, le diagnostic définitif repose sur l’examen histopathologique.
7. Références
Section intitulée « 7. Références »- Chang KL, Yeh SI. Sessile Papilloma Mimicking Giant Papillary Conjunctivitis. Ophthalmology.
- Liu Z, Lin Y. Conjunctival Papilloma. N Engl J Med. 2024;391(3):259. PMID: 39018535.
- Hsu CJ, Chang C, Huang YH. Successfully Treated Giant Conjunctival Papilloma. Ophthalmology. 2023;130(12):1341. PMID: 36681593.
