
Chalazion
Points clés en un coup d’œil
Section intitulée « Points clés en un coup d’œil »1. Qu’est-ce qu’un chalazion ?
Section intitulée « 1. Qu’est-ce qu’un chalazion ? »Le chalazion est une maladie dans laquelle les sécrétions des glandes de Meibomius, glandes sébacées du tarse, s’obstruent et s’accumulent, provoquant une inflammation granulomateuse chronique en réaction à un corps étranger au contenu dégénéré. Il se distingue fondamentalement de l’orgelet (compère-loriot) par le fait qu’il s’agit d’une inflammation non infectieuse.
Les glandes de Meibomius sont des glandes sébacées situées dans le tarse qui sécrètent le meibum (composant lipidique), principal constituant de la couche lipidique du film lacrymal. Leur sécrétion empêche l’évaporation des larmes et contribue à la stabilité de la surface oculaire. Lorsque le canal excréteur d’une glande de Meibomius est obstrué, les sécrétions s’accumulent dans le canal, formant la base du chalazion.
Épidémiologie
Section intitulée « Épidémiologie »Le chalazion survient aussi bien chez l’enfant que chez l’adulte. Chez l’enfant, la peau palpébrale (tissu de la lamelle antérieure) étant fragile, la lésion a tendance à s’infiltrer et à s’étendre du côté cutané.
Il existe une forte association avec la DGM (dysfonction des glandes de Meibomius), et le chalazion peut être considéré comme une DGM localisée. En cas de chalazions multiples ou récurrents, il faut envisager une association avec une dermatite séborrhéique ou une rosacée. Ce sont tous des facteurs de risque de DGM et contribuent à la récidive du chalazion.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »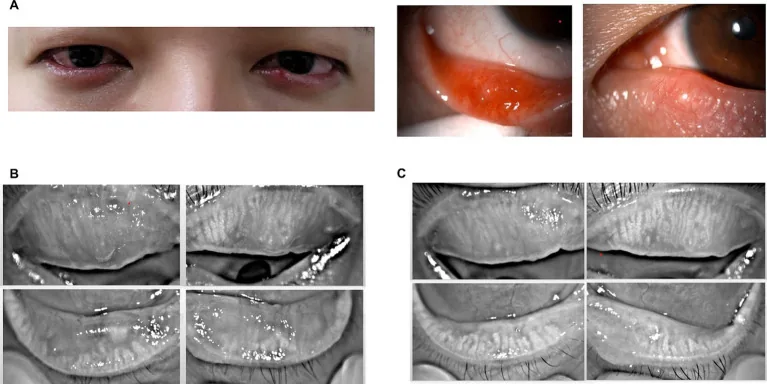
Phase chronique (aspect typique)
Section intitulée « Phase chronique (aspect typique) »Dans un chalazion typique, on palpe une masse dure, ronde, de la taille d’un grain de millet à un haricot, sous la peau de la paupière. Il existe une rougeur et un gonflement localisés, mais pas de douleur spontanée. La masse est située dans le tarse, sans mobilité, et sans adhérence à la peau.
Phase aiguë
Section intitulée « Phase aiguë »En phase aiguë avec infection concomitante, on observe un œdème palpébral, un gonflement, une rougeur, un suintement lipidique et une douleur. À ce stade, la distinction clinique avec l’orgelet interne est difficile. En l’absence de résorption spontanée, le gonflement et la rougeur diminuent tandis qu’un nodule indolore (granulome chronique) se forme au centre de la paupière.
Cas de fistulisation
Section intitulée « Cas de fistulisation »- Fistulisation du côté conjonctival : un granulome polypoïde fait saillie à la surface conjonctivale
- Fistulisation du côté cutané : le tissu de granulation est exposé à la surface cutanée
La fistulisation du côté cutané est particulièrement fréquente chez l’enfant.
Complications
Section intitulée « Complications »Un chalazion négligé peut entraîner un ptosis ou un entropion ciliaire en raison d’un gonflement et d’une déformation marqués de la paupière.
Particularités chez l’enfant
Section intitulée « Particularités chez l’enfant »Chez l’enfant, la peau palpébrale (tissu antérieur) étant fragile, l’inflammation granulomateuse a tendance à s’infiltrer et à s’étendre vers la peau. Il existe un risque de nécrose cutanée palpébrale si l’ablation de la masse est retardée, il est donc important de commencer le traitement au moment approprié.
Le chalazion est une inflammation granulomateuse chronique non infectieuse due à l’obstruction des glandes de Meibomius. Il forme une masse dure et indolore sous la peau de la paupière, d’évolution relativement lente. L’orgelet, quant à lui, est une inflammation aiguë purulente due à une infection bactérienne, douloureuse, avec rougeur et gonflement rapides. Le chalazion aigu et l’orgelet interne peuvent être difficiles à distinguer en raison de symptômes similaires, mais en phase chronique, une masse indolore et élastique est caractéristique du chalazion.
3. Classification et types
Section intitulée « 3. Classification et types »Le chalazion est classé en quatre types selon la pathologie et l’évolution.
| Type | Caractéristiques principales | Points de diagnostic différentiel |
|---|---|---|
| Chalazion typique (chronique) | Masse dure et indolore, sans rougeur | Élastique, sans adhérence à la peau |
| Chalazion aigu | Avec douleur, rougeur et gonflement | Difficile à distinguer de l’orgelet interne |
| Type auto-destructif (côté conjonctival) | Formation d’un granulome polypoïde | Saillie du granulome à travers la conjonctive |
| Type auto-destructif (côté cutané) | Granulome exposé à la surface cutanée | Fréquent chez l’enfant |
Le chalazion typique (chronique) est indolore, sans rougeur, et se caractérise par une masse dure et indolore. À la palpation, il est élastique et non adhérent à la peau.
Le chalazion aigu est un état où l’inflammation s’aggrave en raison d’une infection concomitante, avec douleur, rougeur et gonflement palpébral. La distinction clinique avec l’orgelet interne est souvent difficile. Une fois la phase aiguë résolue, il évolue vers un chalazion typique.
Le type auto-destructif correspond à un écoulement spontané du contenu ; lorsqu’il se rompt du côté conjonctival, un granulome polypoïde se forme. La rupture du côté cutané est particulièrement fréquente chez l’enfant et peut entraîner une déformation de l’apparence palpébrale.
4. Diagnostic et méthodes d’examen
Section intitulée « 4. Diagnostic et méthodes d’examen »Inspection et palpation
Section intitulée « Inspection et palpation »On palpe une masse dure sous-cutanée de la paupière. Elle est élastique et non adhérente à la peau. La masse est fixée dans le tarse et immobile, ce qui est caractéristique.
Éversion palpébrale
Section intitulée « Éversion palpébrale »On retourne la paupière pour observer la surface conjonctivale. On évalue le bombement et la rougeur de la conjonctive, ainsi que la présence d’une rupture du côté conjonctival (granulome polypoïde).
Examen à la lampe à fente
Section intitulée « Examen à la lampe à fente »Évaluer le degré d’astigmatisme et de lésion épithéliale cornéenne dus à la compression cornéenne. Un gros chalazion peut provoquer un astigmatisme irrégulier par compression cornéenne.
Diagnostic différentiel
Section intitulée « Diagnostic différentiel »Distinction avec le carcinome sébacé (carcinome des glandes de Meibomius) — le plus important
Le carcinome sébacé est très difficile à distinguer d’un chalazion lors d’une courte période d’observation. Les signes suivants suggèrent fortement un carcinome sébacé :
- Surface cutanée ou conjonctivale irrégulière avec un motif de prolifération anormal
- Calibre irrégulier ou trajet anormal des vaisseaux
- Plus fréquent à la paupière supérieure (prédominance à la paupière supérieure par rapport à l’inférieure)
- Teinte blanc-jaunâtre due à la teneur en lipides
- Le contenu à l’incision n’est pas crémeux mais se présente sous forme de petites masses granuleuses blanc-jaunâtre
Observer la réponse au traitement et effectuer obligatoirement un examen histopathologique lors de l’exérèse.
Autres diagnostics différentiels :
- Orgelet interne : symptômes similaires au chalazion aigu. Inflammation purulente aiguë due à une infection bactérienne.
- Hémangiome palpébral (profond) : à différencier chez l’enfant. Masse translucide et bleutée.
- Dacryocystite : à différencier chez l’enfant comme masse près du canthus interne.
En cas de chalazions récurrents, envisager une association de MGD (dysfonction des glandes de Meibomius), de dermatite séborrhéique et de rosacée. Ce sont des facteurs de risque de MGD et contribuent à la multiplicité et à la récidive des chalazions. De plus, dans les cas récurrents touchant surtout la paupière supérieure ou présentant un contenu jaune-blanc non athéromateux, il est important de différencier un carcinome sébacé ; il est donc nécessaire de toujours réaliser un examen histopathologique lors de l’exérèse.
5. Traitement standard
Section intitulée « 5. Traitement standard »5-1. Traitement conservateur
Section intitulée « 5-1. Traitement conservateur »Compresses chaudes
Appliquer une serviette chauffée à l’eau chaude sur la paupière pendant environ 10 minutes, puis masser la paupière. De plus, un nettoyage de la paupière avec un shampooing améliore l’efficacité du traitement par compresses chaudes, car il élimine les sécrétions anormales du bord palpébral et le frottement sert également de massage palpébral. Les compresses chaudes sont indiquées pour les chalazions débutants et légers.
Injection locale de stéroïdes
- Médicament : Triamcinolone (acétonide de triamcinolone)
- Dose : 0,25 à 0,1 mL
- Voie d’administration : Injection sous-conjonctivale dans la zone de gonflement palpébral
- Évaluation de l’efficacité : Si une réduction de la masse est observée 1 à 2 semaines après l’injection, répéter l’injection.
Pour les chalazions débutants et légers, une injection de stéroïdes est réalisée en plus des compresses chaudes. L’effet est limité sur les masses fibrosées. Une méta-analyse (Aycinena et al. 2016, Ophthalmic Plast Reconstr Surg[³]) rapporte un taux de succès d’environ 60 % après une injection de stéroïdes et d’environ 72 % après 1 à 2 injections, tandis que l’incision et le curetage (I&C) ont un taux de succès d’environ 78 % après une procédure et d’environ 87 % après 1 à 2 procédures, indiquant que le traitement chirurgical est supérieur en termes de taux de réponse et de prévention des récidives. Cependant, un essai randomisé contrôlé sur les chalazions primaires (Ben Simon et al. 2011, Am J Ophthalmol[⁴]) n’a pas montré de différence significative d’efficacité entre les deux, ce qui suggère que le choix doit être adapté aux caractéristiques du cas.
5-2. Traitement conservateur chez l’enfant
Section intitulée « 5-2. Traitement conservateur chez l’enfant »Chez l’enfant, une anesthésie générale étant nécessaire, le seuil pour une intervention chirurgicale est élevé. On essaie d’abord un traitement conservateur dans la plupart des cas.
- On peut essayer des collyres antibiotiques.
- Les collyres stéroïdiens sont efficaces, mais il faut utiliser une faible concentration en surveillant l’augmentation de la pression intraoculaire.
- Dans les cas multiples ou récurrents, associer des collyres antibiotiques et des antibiotiques oraux (céphalosporines) dès la phase aiguë.
5-3. Traitement chirurgical (chalazionectomie)
Section intitulée « 5-3. Traitement chirurgical (chalazionectomie) »L’excision chirurgicale est indiquée en cas d’échec du traitement conservateur ou si la masse est volumineuse et affecte l’apparence ou la fonction.
Anesthésie
Une anesthésie par infiltration sous-conjonctivale et sous-cutanée palpébrale est réalisée avec de la lidocaïne à 2 % (Xylocaïne®).
Voie transconjonctivale (technique standard)
L’avantage est de ne pas laisser de cicatrice cutanée car aucune incision n’est pratiquée sur la peau.
- Saisir le chalazion avec un clamp à chalazion.
- Retourner la paupière pour exposer la surface conjonctivale.
- Repérer l’emplacement du chalazion.
- Pratiquer une petite incision de 2 à 3 mm au centre de la masse, perpendiculairement au bord palpébral.
- Le contenu pâteux (mélange de graisse et de débris cellulaires) s’écoule.
- Gratter le contenu pâteux avec une gaze ou une curette.
- Exciser suffisamment le tissu collagène restant avec une pince à griffe et des ciseaux.
Voie transcutanée palpébrale
Cette approche est choisie en cas d’infiltration cutanée importante ou de rupture spontanée nécessitant un traitement cutané étendu.
- Mettre en place un blépharostat
- Inciser la peau près du chalazion sur environ 1,5 à 2 cm parallèlement au bord palpébral
- Disséquer le tissu sous-cutané et le muscle orbiculaire
- Exposer la paroi antérieure du chalazion directement au-dessus de la masse
- Inciser parallèlement au bord palpébral pour évacuer le contenu pâteux interne
- Effectuer un curetage des fibres de collagène à l’aide d’une pince à crochet et de ciseaux
5-4. Points d’attention pour la chirurgie pédiatrique
Section intitulée « 5-4. Points d’attention pour la chirurgie pédiatrique »- Chez l’enfant, la peau palpébrale (tissu de la lamelle antérieure) est fragile, ce qui facilite l’infiltration et l’extension de l’inflammation granulomateuse vers la peau
- Hésiter à retirer la masse expose au risque de progression de la nécrose cutanée palpébrale
- Chez l’enfant, la chirurgie est généralement réalisée sous anesthésie générale
- En cas de lésions multiples ou récurrentes, débuter un traitement par collyre antibiotique et antibiotique oral (céphalosporine) dès la phase aiguë
Examen histopathologique du spécimen retiré
Il est difficile de distinguer un chalazion d’un carcinome sébacé par une courte période d’observation. Tout tissu prélevé doit être soumis à un examen histopathologique. En particulier, dans les cas suivants, envisager la possibilité d’un carcinome sébacé.
- Masse sur la paupière supérieure
- Cas de récidive fréquente
- Cas où le contenu à l’incision n’est pas pâteux mais se présente sous forme de petites particules jaune-blanc
Pour les chalazions légers et précoces, une amélioration peut être observée avec des compresses chaudes et un massage des paupières. Le taux de succès du traitement conservateur est d’environ 80 %. Appliquer une serviette chauffée à l’eau tiède sur la paupière pendant environ 10 minutes, puis masser la paupière. L’ajout d’un shampooing palpébral peut renforcer l’effet. Cependant, pour les masses fibrosées, l’efficacité du traitement conservateur est limitée et une excision chirurgicale est nécessaire.
La technique standard est l’approche transconjonctivale. Sous anesthésie locale à la lidocaïne 2 %, la paupière est retournée pour exposer la surface conjonctivale, et une petite incision de 2 à 3 mm perpendiculaire au bord palpébral est pratiquée au centre de la masse. Le contenu pâteux est retiré avec une gaze ou une curette, puis les fibres collagènes résiduelles sont soigneusement curetées avec une pince à griffe et des ciseaux. Aucune incision cutanée n’est pratiquée, évitant ainsi les cicatrices cutanées. La douleur peropératoire est minimisée par l’anesthésie locale.
6. Physiopathologie et mécanismes détaillés
Section intitulée « 6. Physiopathologie et mécanismes détaillés »Fonction normale des glandes de Meibomius
Section intitulée « Fonction normale des glandes de Meibomius »Les glandes de Meibomius sont des glandes sébacées situées dans le tarse, qui sécrètent le meibum (lipides), composant principal de la couche lipidique du film lacrymal. Le meibum forme une couche lipidique à la surface du film lacrymal, empêchant l’évaporation et contribuant à la stabilité de la surface oculaire. Il existe environ 20 à 30 glandes de Meibomius par paupière, s’ouvrant par de petits orifices au bord palpébral.
Mécanisme de formation du chalazion
Section intitulée « Mécanisme de formation du chalazion »- Obstruction du canal excréteur de la glande de Meibomius (forte association avec la MGD)
- Accumulation de sécrétions dans le canal. Les sécrétions des glandes de Meibomius sont un mélange de lipides et de débris cellulaires contenant de la kératine.
- Réaction à corps étranger déclenchée par le contenu dégénéré accumulé.
- Une inflammation granulomateuse chronique avec infiltration de cellules épithélioïdes, de cellules géantes multinucléées et de lymphocytes se produit.
- Les fibres de collagène prolifèrent, la fibrose progresse et un granulome (chalazion) se forme.
Une caractéristique essentielle de cette maladie est que l’infection bactérienne n’est pas impliquée dans ce mécanisme pathogène.
Histopathologie
Section intitulée « Histopathologie »Dans l’histopathologie du chalazion, le tissu de granulation composé d’infiltration de neutrophiles, lymphocytes et plasmocytes, ainsi que de prolifération capillaire, prédomine. On observe également des macrophages spumeux et des cellules épithélioïdes. Autour du tissu de granulation se trouve un tissu conjonctif constitué de collagène. C’est la base histologique de la masse dure palpable dans le chalazion chronique.
Relation avec la MGD
Section intitulée « Relation avec la MGD »Le chalazion peut être considéré comme une MGD localisée de la glande de Meibomius. La présence d’une MGD généralisée augmente le risque d’infarctus de plusieurs canaux, conduisant à des chalazions multiples et récurrents. La dermatite séborrhéique et la rosacée sont des facteurs de risque importants de MGD, et les patients présentant ces comorbidités sont sujets aux chalazions récurrents. Dans les cas multiples et récurrents, la gestion des maladies sous-jacentes est également importante.
Une étude prospective utilisant la meibographie infrarouge (Li et al. 2020, BMC Ophthalmol[⁵]) a montré qu’après la guérison d’un chalazion, une perte de glandes de Meibomius persiste au site concerné, et que l’étendue dépend de la taille de la masse, indépendamment du traitement (conservateur vs chirurgical). De plus, Hanna et al. (2022, Int Ophthalmol[⁶]) ont rapporté une amélioration des indices des glandes de Meibomius de l’ensemble de la paupière affectée après une chirurgie d’excision du chalazion, suggérant que le traitement chirurgical peut également contribuer à l’amélioration de la MGD.
7. Pronostic et évolution
Section intitulée « 7. Pronostic et évolution »Pronostic du traitement conservateur
Le taux de succès du traitement conservateur est souvent rapporté autour de 80 % (Wu et al. 2018, Acta Ophthalmol[¹]). Cependant, dans les cas où la masse est fibrosée, l’induration palpébrale ne peut pas être complètement éliminée. La poursuite des compresses chaudes et du nettoyage des paupières est également efficace pour prévenir les récidives en tant que gestion de la MGD (Tashbayev et al. 2024, Curr Eye Res[²]).
Pronostic du traitement chirurgical
Le pronostic du traitement chirurgical est généralement bon. Cependant, si le curetage des fibres de collagène est insuffisant, une induration palpébrale peut persister après l’opération, entraînant des plaintes des patients. Un curetage adéquat est la clé du succès postopératoire.
À propos des récidives
En cas de MGD sous-jacente, le risque de récidive est élevé. Il est important de conseiller la poursuite des compresses chaudes et du nettoyage des paupières après l’opération pour prévenir les récidives. Dans les cas multiples et récurrents, la gestion de la dermatite séborrhéique et de la rosacée doit également être effectuée en parallèle.
Risque de méconnaître un carcinome sébacé
Ne pas différencier un carcinome sébacé conduit à un mauvais pronostic. Il est important de soumettre systématiquement les échantillons prélevés à un examen anatomopathologique. Une vigilance accrue est nécessaire, en particulier en cas de lésion de la paupière supérieure, de récidive ou de contenu non athéromateux.
Points d’attention chez l’enfant
Surveiller la tendance à l’infiltration cutanée. Un retard chirurgical augmente le risque de nécrose de la peau palpébrale. L’intervention sous anesthésie générale est nécessaire, mais une prise en charge opportune permet d’espérer un bon pronostic.
8. Références
Section intitulée « 8. Références »-
Wu AY, Gervasio KA, Gergoudis KN, Wei C, Oestreicher JH, Harvey JT. Conservative therapy for chalazia: is it really effective? Acta Ophthalmol. 2018;96(4):e503-e509. doi:10.1111/aos.13675. PMID: 29338124. PMCID: PMC6047938.
-
Tashbayev B, Chen X, Utheim TP. Chalazion Treatment: A Concise Review of Clinical Trials. Curr Eye Res. 2024;49(2):109-118. doi:10.1080/02713683.2023.2279014. PMID: 37937798.
-
Aycinena ARP, Achiron A, Paul M, Burgansky-Eliash Z. Incision and Curettage Versus Steroid Injection for the Treatment of Chalazia: A Meta-Analysis. Ophthalmic Plast Reconstr Surg. 2016;32(3):220-224. doi:10.1097/IOP.0000000000000483. PMID: 26035035.
-
Ben Simon GJ, Rosen N, Rosner M, Spierer A. Intralesional triamcinolone acetonide injection versus incision and curettage for primary chalazia: a prospective, randomized study. Am J Ophthalmol. 2011;151(4):714-718.e1. doi:10.1016/j.ajo.2010.10.026. PMID: 21257145.
-
Li J, Li D, Zhou N, Qi M, Luo Y, Wang Y. Effects of chalazion and its treatments on the meibomian glands: a nonrandomized, prospective observation clinical study. BMC Ophthalmol. 2020;20(1):278. doi:10.1186/s12886-020-01557-z. PMID: 32652956. PMCID: PMC7353760.
-
Hanna S, Hartstein M, Mukari A, Shor S, Habib G, Hamed Azzam S. Global improvement in meibomian glands after chalazion surgery demonstrated by meibography. Int Ophthalmol. 2022;42(8):2591-2598. doi:10.1007/s10792-022-02307-4. PMID: 35412124.
