
霰粒肿
一目了然的要点
Section titled “一目了然的要点”1. 什么是霰粒肿?
Section titled “1. 什么是霰粒肿?”霰粒肿是睑板腺(眼睑板内的皮脂腺)分泌物阻塞和潴留,变性的内容物引起异物反应,导致慢性肉芽肿性炎症的疾病。与麦粒肿(针眼)的根本区别在于它是一种非感染性炎症。
睑板腺是位于睑板内的皮脂腺,分泌泪膜脂质层的主要成分——睑脂(脂质成分)。其分泌物可防止泪液蒸发,有助于眼表稳定。当睑板腺导管阻塞时,分泌物在腺管内潴留,形成霰粒肿的基础。
霰粒肿可发生于儿童和成人。儿童眼睑皮肤(前层组织)较脆弱,病灶倾向于向皮肤侧浸润和扩展。
与MGD(睑板腺功能障碍)密切相关,霰粒肿也可视为局部的MGD。对于多发或复发性霰粒肿,应考虑合并脂溢性皮炎或酒渣鼻。两者都是MGD的危险因素,并参与霰粒肿的复发。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”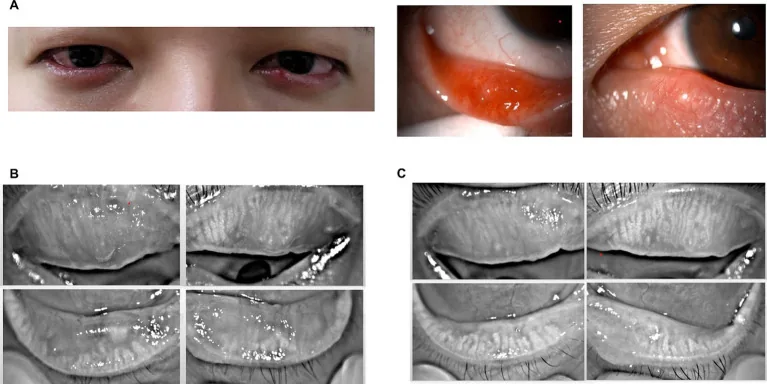
慢性期(典型表现)
Section titled “慢性期(典型表现)”典型霰粒肿可在眼睑皮下触及粟粒至大豆大小的圆形硬块。有局限性红肿,但无自发痛。肿块位于睑板内,不可移动,与皮肤无粘连。
合并感染的急性期,出现眼睑水肿、肿胀、发红和脂质漏出,伴有疼痛。此期临床鉴别与内麦粒肿困难。若不能自然吸收,肿胀和发红减轻,同时在眼睑中央形成无痛性结节(慢性肉芽肿)。
- 向结膜侧自溃:息肉状肉芽肿从结膜面突出
- 向皮肤侧自溃:肉芽组织暴露于皮肤表面
向皮肤侧自溃在儿童中尤为常见。
如果霰粒肿被忽视,可能导致眼睑显著肿胀和变形,进而出现上睑下垂或睫毛内翻。
儿童的特殊注意事项
Section titled “儿童的特殊注意事项”儿童的眼睑皮肤(前层组织)较脆弱,因此肉芽肿性炎症容易向皮肤侧浸润和扩散。在犹豫是否切除肿块期间,存在眼睑皮肤坏死的风险,因此在适当时机开始治疗非常重要。
3. 分类与类型
Section titled “3. 分类与类型”根据病理和病程,霰粒肿可分为以下四种类型。
| 类型 | 主要特征 | 鉴别要点 |
|---|---|---|
| 典型(慢性)霰粒肿 | 无痛性硬结,无发红 | 有弹性,不与皮肤粘连 |
| 急性霰粒肿 | 伴有疼痛、发红和肿胀 | 难以与内麦粒肿鉴别 |
| 自溃型(结膜侧) | 形成息肉样肉芽肿 | 肉芽从结膜面突出 |
| 自溃型(皮肤侧) | 肉芽暴露于皮肤面 | 多见于儿童 |
典型(慢性期)霰粒肿无发红或疼痛,特征为坚硬的无痛性肿块。触诊时富有弹性,与皮肤无粘连。
急性霰粒肿因并发感染导致炎症急性化,伴有疼痛、发红和眼睑肿胀。临床上常难以与内麦粒肿鉴别。急性期消退后转为典型霰粒肿。
自溃型是内容物自然流出,向结膜侧自溃时形成息肉样肉芽肿。向皮肤侧自溃尤其多见于儿童,可能导致眼睑外观变形。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”可触及眼睑皮下坚硬肿块。富有弹性,与皮肤无粘连。肿块固定于睑板,无活动性,此为特征。
翻转眼睑观察结膜面。评估结膜面隆起、发红,以及向结膜侧自溃(息肉样肉芽肿)的有无。
裂隙灯显微镜检查
Section titled “裂隙灯显微镜检查”评估角膜受压引起的散光和角膜上皮损伤程度。大的霰粒肿可因角膜压迫导致不规则散光。
与睑板腺癌的鉴别——最重要
睑板腺癌在短期随访中很难与霰粒肿鉴别。出现以下表现时需高度怀疑睑板腺癌:
- 皮肤面或结膜面表面凹凸不平,呈不规则增生模式
- 血管口径不一或走行异常
- 多见于上眼睑(好发于上眼睑而非下眼睑)
- 因含脂肪而呈黄白色
- 切开时内容物非粥样,而是黄白色小颗粒状肿块
观察对药物的反应,切除时必须进行病理组织学检查。
其他鉴别诊断:
- 内麦粒肿:症状与急性霰粒肿相似。细菌感染引起的急性化脓性炎症。
- 眼睑血管瘤(深部型):儿童需鉴别。透光性、蓝色调肿块。
- 泪囊炎:儿童表现为内眦附近肿块时需鉴别。
5. 标准治疗方法
Section titled “5. 标准治疗方法”5-1. 保守治疗
Section titled “5-1. 保守治疗”热敷
用热水浸湿的毛巾敷在眼睑上约10分钟,然后按摩眼睑。此外,用眼睑清洁剂清洗眼睑不仅能清除睑缘的异常分泌物,而且擦洗本身也起到眼睑按摩的作用,从而提高热敷的治疗效果。热敷适用于早期和轻度的霰粒肿。
局部类固醇注射
- 药物:曲安奈德(曲安奈德)
- 剂量:0.25~0.1毫升
- 给药途径:注入眼睑肿胀部位的结膜下
- 效果判定:注射后1~2周若肿块缩小,则再次注射。
对于早期和轻度的霰粒肿,除热敷外还进行类固醇注射。对于纤维化进展的肿块效果有限。一项荟萃分析(Aycinena等,2016年,《Ophthalmic Plast Reconstr Surg》[³])报告,类固醇注射的单次成功率为约60%,1~2次约为72%,而切开刮除术(I&C)的单次成功率约为78%,1~2次约为87%,表明手术治疗在有效率和抑制复发方面更优。另一方面,一项针对原发性霰粒肿的随机对照试验(Ben Simon等,2011年,《Am J Ophthalmol》[⁴])报告两者疗效无显著差异,因此应根据病例特点进行选择。
5-2. 儿童的保守治疗
Section titled “5-2. 儿童的保守治疗”儿童需要全身麻醉,因此外科手术的门槛较高。通常首先尝试保守治疗。
- 可以尝试使用抗菌眼药水。
- 类固醇眼药水有效,但需使用低浓度并注意眼压升高。
- 对于多发或反复发作的病例,从急性期开始联合使用抗菌滴眼液和口服抗菌药物(头孢菌素类)。
5-3. 手术治疗(霰粒肿切除术)
Section titled “5-3. 手术治疗(霰粒肿切除术)”当保守治疗无效,或肿块较大影响外观或功能时,需行手术切除。
麻醉
使用2%盐酸利多卡因(赛洛卡因®)进行结膜下和眼睑皮下浸润麻醉。
经结膜入路(标准术式)
该入路不切开皮肤,不留皮肤瘢痕。
- 用霰粒肿夹夹住霰粒肿。
- 翻转眼睑,暴露结膜面。
- 确认霰粒肿的位置。
- 在肿块中央,沿垂直于睑缘的方向做2~3mm的小切口。
- 潴留的粥样物(脂肪和细胞崩解产物的混合物)流出。
- 用纱布或刮匙刮出粥样物。
- 用有齿镊和剪刀彻底切除残留的胶原纤维。
经眼睑皮肤入路
适用于皮肤侧浸润严重或自溃后需要广泛皮肤处理的情况。
- 安装开睑器
- 在霰粒肿附近沿眼睑缘平行方向切开皮肤约1.5~2厘米
- 分离皮下组织和眼轮匝肌
- 在肿块正上方暴露霰粒肿前壁
- 平行于眼睑缘切开,排出内部粥样物
- 用有钩镊和剪刀进行胶原纤维刮除
5-4. 小儿手术注意事项
Section titled “5-4. 小儿手术注意事项”- 小儿眼睑皮肤(前层组织)脆弱,肉芽肿性炎症易向皮肤侧浸润扩散
- 若犹豫切除肿块,有眼睑皮肤坏死进展的风险
- 小儿原则上在全身麻醉下进行手术
- 多发或反复发作的病例,从急性期开始使用抗菌眼药水和口服抗生素(头孢类)
切除标本的病理组织检查
通过短期观察很难区分霰粒肿和皮脂腺癌。切除的组织必须送病理组织学检查。特别是在以下病例中,要考虑皮脂腺癌的可能性。
- 发生在上眼睑的肿块
- 反复复发的病例
- 切开时呈现黄白色小颗粒状内容物而非粥样物的病例
对于早期、轻度的霰粒肿,热敷和眼睑按摩可能改善症状。保守治疗的成功率约为80%。用热水浸湿的毛巾敷在眼睑上约10分钟,然后按摩眼睑。加上眼睑清洁可增强效果。但对于纤维化进展的肿块,保守治疗效果有限,需要手术切除。
标准术式是经结膜入路。在2%盐酸利多卡因浸润麻醉下,翻转眼睑暴露结膜面,在肿块中央做一垂直于睑缘的2-3mm小切口。用纱布或锐匙刮出粥样物后,用有齿镊和剪刀充分清除残留的胶原纤维。由于不切开皮肤,不会留下皮肤瘢痕。手术中的疼痛通过局部麻醉降至最低。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”睑板腺的正常功能
Section titled “睑板腺的正常功能”睑板腺是存在于睑板内的皮脂腺(一种皮脂腺),分泌泪液脂质层的主要成分——睑脂(脂质)。睑脂在泪液表面形成油层,防止泪液蒸发,有助于眼表面的稳定。上下眼睑各有约20-30个睑板腺,开口于睑缘的小孔。
霰粒肿的发病机制
Section titled “霰粒肿的发病机制”- 睑板腺导管阻塞(与MGD密切相关)
- 分泌物在导管内积聚。睑板腺分泌物是含有脂肪和角质的细胞崩解产物的混合物。
- 对积聚的变性内容物引发异物反应。
- 发生伴有上皮样细胞、多核巨细胞和淋巴细胞浸润的慢性肉芽肿性炎症。
- 胶原纤维增生,纤维化进展,形成肉芽肿(霰粒肿)。
该病的本质特征在于细菌感染不参与其发病机制。
病理组织学表现
Section titled “病理组织学表现”霰粒肿的病理组织以中性粒细胞、淋巴细胞、浆细胞浸润和毛细血管增生为主的肉芽组织为主体。部分可见泡沫状巨噬细胞和上皮样细胞。肉芽组织周围有胶原组织构成的结缔组织包绕。这是慢性期霰粒肿可触及的硬结的组织学基础。
与MGD的关系
Section titled “与MGD的关系”霰粒肿可以说是睑板腺的局部MGD。全身性MGD的存在会增加多个腺管梗塞的风险,导致霰粒肿多发和复发。脂溢性皮炎和酒渣鼻是MGD的重要危险因素,合并这些疾病的患者容易反复发生霰粒肿。对于多发或复发病例,背景疾病的管理也很重要。
一项使用红外线睑板腺成像的前瞻性研究(Li等人,2020年,BMC Ophthalmol[⁵])表明,霰粒肿愈合后,该部位的睑板腺缺失仍然存在,其范围取决于肿块大小,与治疗方法(保守治疗 vs 手术治疗)无关。此外,Hanna等人(2022年,Int Ophthalmol[⁶])报告,霰粒肿切除术后,睑板腺成像显示整个受累眼睑的睑板腺指标改善,提示手术治疗也可能有助于改善MGD。
7. 预后与病程
Section titled “7. 预后与病程”保守治疗的预后
保守治疗的成功率通常报道约为80%(Wu等人,2018年,Acta Ophthalmol[¹])。然而,对于已发生纤维化的肿块,无法完全消除眼睑硬结。持续热敷和眼睑清洁作为MGD管理的一部分,对预防复发也有效(Tashbayev等人,2024年,Curr Eye Res[²])。
手术治疗的预后
手术治疗的预后通常良好。然而,如果胶原纤维刮除不充分,术后可能残留眼睑硬结,容易引起患者投诉。充分刮除是良好手术效果的关键。
关于复发
如果存在MGD,复发风险较高。指导患者术后继续热敷和眼睑清洁对预防复发很重要。对于多发或复发病例,应同时管理脂溢性皮炎和酒渣鼻。
漏诊皮脂腺癌的风险
若未能与皮脂腺癌鉴别,则预后不良。对所有病例,将切除标本送病理检查至关重要。尤其在上眼睑、复发病例及呈现非粥样内容物的病例中,需高度警惕。
儿童注意事项
注意向皮肤侧浸润的倾向。延误手术时机将增加眼睑皮肤坏死的风险。虽然需要在全身麻醉下进行手术,但适时干预可望获得良好预后。
8. 参考文献
Section titled “8. 参考文献”-
Wu AY, Gervasio KA, Gergoudis KN, Wei C, Oestreicher JH, Harvey JT. Conservative therapy for chalazia: is it really effective? Acta Ophthalmol. 2018;96(4):e503-e509. doi:10.1111/aos.13675. PMID: 29338124. PMCID: PMC6047938.
-
Tashbayev B, Chen X, Utheim TP. Chalazion Treatment: A Concise Review of Clinical Trials. Curr Eye Res. 2024;49(2):109-118. doi:10.1080/02713683.2023.2279014. PMID: 37937798.
-
Aycinena ARP, Achiron A, Paul M, Burgansky-Eliash Z. Incision and Curettage Versus Steroid Injection for the Treatment of Chalazia: A Meta-Analysis. Ophthalmic Plast Reconstr Surg. 2016;32(3):220-224. doi:10.1097/IOP.0000000000000483. PMID: 26035035.
-
Ben Simon GJ, Rosen N, Rosner M, Spierer A. Intralesional triamcinolone acetonide injection versus incision and curettage for primary chalazia: a prospective, randomized study. Am J Ophthalmol. 2011;151(4):714-718.e1. doi:10.1016/j.ajo.2010.10.026. PMID: 21257145.
-
Li J, Li D, Zhou N, Qi M, Luo Y, Wang Y. Effects of chalazion and its treatments on the meibomian glands: a nonrandomized, prospective observation clinical study. BMC Ophthalmol. 2020;20(1):278. doi:10.1186/s12886-020-01557-z. PMID: 32652956. PMCID: PMC7353760.
-
Hanna S, Hartstein M, Mukari A, Shor S, Habib G, Hamed Azzam S. Global improvement in meibomian glands after chalazion surgery demonstrated by meibography. Int Ophthalmol. 2022;42(8):2591-2598. doi:10.1007/s10792-022-02307-4. PMID: 35412124.
