外麦粒肿的所见
感染部位:Zeis腺(皮脂腺)和Moll腺(汗腺)
脓点位置:皮肤侧
外观:眼睑皮肤上局限性发红、肿胀,皮肤侧可见脓点
自然排脓:易从皮肤侧排脓

麦粒肿(hordeolum)是眼睑腺组织的急性细菌感染。眼睑的皮脂腺、汗腺或睑板腺发生急性化脓性炎症,主要症状为眼睑发红、肿胀和疼痛。这是一种常见且高发的眼科疾病,俗称“针眼”。
麦粒肿根据感染的腺体类型分为外麦粒肿和内麦粒肿。
| 类型 | 感染腺体 | 脓点位置 | 特征 |
|---|---|---|---|
| 外麦粒肿 | Zeis腺(皮脂腺)/ Moll腺(汗腺) | 皮肤侧 | 较易自然排脓 |
| 内麦粒肿 | 睑板腺 | 结膜侧 | 疼痛剧烈,不易自然排脓 |
外麦粒肿是睫毛根部的Zeis腺或Moll腺发生的化脓性炎症,脓点出现在皮肤侧,较易自然排脓。而内麦粒肿是睑板内纵向走行的睑板腺的急性化脓性炎症,脓点形成于眼睑结膜侧。疼痛剧烈,不易自然排脓,因此常需切开排脓。
与霰粒肿的鉴别要点是,麦粒肿为急性感染性炎症,发红和疼痛明显。霰粒肿为无痛性慢性肉芽肿性炎症,原则上缺乏炎症表现。但早期急性霰粒肿与麦粒肿的症状相似,有时不易鉴别。
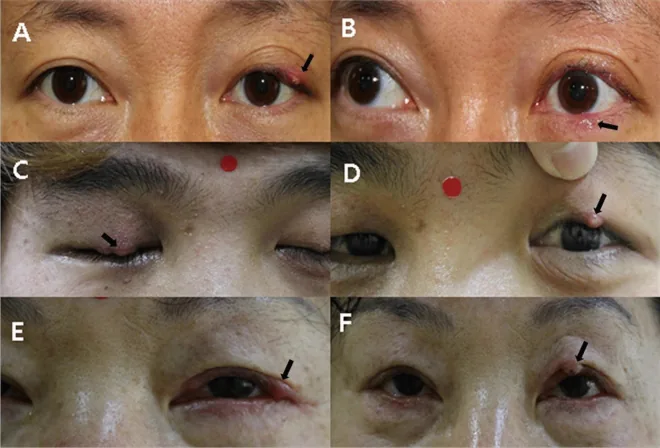
麦粒肿的症状随病程进展而变化。初期,眼睑局部出现小的硬结和伴有红斑肿胀的小丘疹,出现发红、肿胀、压痛和自发痛。轻度病例常以眨眼时疼痛为主诉。
外麦粒肿的所见
感染部位:Zeis腺(皮脂腺)和Moll腺(汗腺)
脓点位置:皮肤侧
外观:眼睑皮肤上局限性发红、肿胀,皮肤侧可见脓点
自然排脓:易从皮肤侧排脓
内麦粒肿的所见
感染部位:睑板腺
脓点位置:结膜侧
外观:眼睑肿胀、发红,翻转眼睑后结膜侧可见脓点
疼痛:比外麦粒肿更剧烈。由于不易自行排脓,疼痛容易持续。
随着病情进展,感染部位顶端会形成带有脓栓的脓肿。根据脓点的位置区分外麦粒肿和内麦粒肿:外麦粒肿在皮肤侧观察到脓点,内麦粒肿在眼睑结膜侧观察到脓点。
儿童眼睑肿胀、发红,随着肿胀减轻,常可触及小豆至大豆大小的硬结(脓肿)。婴幼儿由于免疫功能不成熟,麦粒肿可能迅速进展为眼睑脓肿或眶蜂窝织炎。因此,婴幼儿麦粒肿需要频繁随访观察。
肿胀、发红迅速扩大,伴有发热、眼球突出、眼球运动障碍等表现提示进展为眶蜂窝织炎,需要及时处理。
麦粒肿的主要致病菌是金黄色葡萄球菌(Staphylococcus aureus)。此外,还可检出结膜囊的正常菌群如凝固酶阴性葡萄球菌(CNS)、痤疮丙酸杆菌(Propionibacterium acnes)和棒状杆菌属(Corynebacterium)等。对于有脓液排出的病例,建议进行细菌分离培养和药敏试验,检出率约为70%。
如果感染反复发生,需要怀疑存在易感性背景的全身性疾病。
麦粒肿的诊断以视诊和触诊为基础。确认眼睑局部的发红、肿胀、硬结和脓点。对于有排脓的病例,建议进行细菌分离培养和药敏试验,检出率约为70%。
检查步骤:
通常的麦粒肿诊断不需要影像学检查(MRI、CT等)。通过视诊和触诊确认局部的发红、肿胀和脓点即可诊断。但是,如果怀疑进展为眼眶蜂窝织炎(眼球突出、眼球运动障碍、高热等),则需要增强CT。
早期麦粒肿和急性霰粒肿的症状相似,有时难以鉴别。与以下疾病的鉴别很重要。
| 疾病 | 与麦粒肿的不同点 |
|---|---|
| 霰粒肿(急性霰粒肿) | 炎症反应轻微,多无痛。慢性病程,肉芽肿形成。但急性期鉴别困难。 |
| 眼睑肿瘤 | 边界清晰的肿块。无发红、疼痛。病程长。 |
| 结膜肿瘤 | 局限于结膜面的肿瘤性病变。 |
| 睑板腺囊肿(睑板内角化囊肿) | 无痛性囊性病变。无炎症表现。 |
| 感染性结膜炎 | 整个眼睑或球结膜炎症。缺乏局限性硬结或脓点。 |
内麦粒肿疼痛持续且病灶局限于睑缘,有助于与急性霰粒肿鉴别。对于反复发作且治疗困难的肿块,应考虑病理组织检查以与眼睑肿瘤(如皮脂腺癌)鉴别。
药物治疗
抗菌滴眼液(一线选择):
阿奇霉素水合物滴眼液(阿奇霉素®滴眼液1%):
对于内麦粒肿等致病菌深及睑板腺的病例,这是一个有用的选择。详情请参考本文“阿奇霉素滴眼液的定位”一节。
口服抗菌药(高度肿胀/发红时):
消炎药:
外科治疗
切开引流的适应症:
门诊穿刺的适应证:
由于是细菌感染,抗菌药物给药是治疗的主体。多数病例经验性使用抗菌药和消炎药。贝斯特龙®滴眼液0.5%(头孢甲肟)或可乐必妥®滴眼液0.5%(左氧氟沙星)每日4次滴眼。肿胀、发红严重的病例加用口服头孢类抗菌药。
阿奇霉素水合物滴眼液1%(阿奇霉素®滴眼液1%)是15元环大环内酯类抗菌药的滴眼制剂,在日本获批用于结膜炎、眼睑炎、麦粒肿、泪囊炎的致病菌。在睑板腺和脂质组织中分布良好,利用其较长的组织内半衰期(约7天),具有负担较轻的用法:第1天至第2天每日2次,第3天以后每日1次,共14天。
在内麦粒肿和睑板腺炎中的有用性:
下平等人以3例内麦粒肿和16例睑板腺炎为对象的研究报告,阿奇霉素水合物滴眼液(第1天每日2次/第3天以后每日1次,共14天)对改善炎症所见有效。8) 特别是在分离出 Cutibacterium acnes(旧称 Propionibacterium acnes)的病例中获得良好反应,对合并泡性角结膜炎的内麦粒肿也有用。8)
作用机制的特征:
阿奇霉素对革兰阳性球菌(金黄色葡萄球菌、凝固酶阴性葡萄球菌)以及 Cutibacterium acnes 等厌氧性睑板腺常驻菌也有活性,能够覆盖新喹诺酮类和头孢类难以到达的睑板腺深部致病菌。此外,还具有独立于抗菌作用的抗炎作用(抑制基质金属蛋白酶、抑制细胞因子产生)和脂质代谢改善作用,可能作用于以睑板腺功能障碍(MGD)为背景的内麦粒肿和复发性麦粒肿的病理。9,10)
定位:
对于头孢甲肟或左氧氟沙星滴眼无效的内麦粒肿、复发性麦粒肿、合并MGD的病例,是优先考虑的选项。滴眼次数少,易于保持用药依从性,对儿童和老年人也有利。
如果形成脓肿且未见自然排脓,特别是内麦粒肿若不处理会持续剧烈自发痛,应进行切开排脓。
麻醉:进行眼睑皮下及结膜下浸润麻醉。安装开睑器。
外麦粒肿的切开:
内麦粒肿的切开:
排脓后处理:充分排脓后,必要时压迫止血,滴入抗菌眼膏后佩戴眼罩。
对于脓点明确的内麦粒肿,门诊穿刺排脓有效。用21~25G注射针穿刺,用棉签等排脓后处方抗菌药。与切开相比创伤小,可在门诊完成。
外麦粒肿较易自然排脓,轻症病例可能自然痊愈。但内麦粒肿疼痛剧烈且不易自然排脓,常需抗菌眼药水或切开排脓。此外,治疗延迟有进展为眼睑脓肿或眼眶脓肿的风险,建议尽早到眼科就诊。
外麦粒肿是由于开口于睫毛根部的Zeis腺(皮脂腺)和Moll腺(汗腺)发生急性化脓性炎症所致。腺管阻塞或分泌物停滞时,常驻菌(主要是金黄色葡萄球菌)繁殖,引发急性炎症。随着炎症进展,形成脓肿,皮肤侧出现脓点。
内麦粒肿是由于睑板内纵向走行的睑板腺发生急性化脓性炎症所致。当局部存在睑板腺功能障碍(MGD)时,腺管阻塞和分泌物性状改变,易成为细菌感染的温床。与外麦粒肿相比,内麦粒肿解剖位置较深,因此疼痛更剧烈,且不易自然排脓。
麦粒肿的致病菌主要是结膜囊的常驻菌。金黄色葡萄球菌最常见,其致病性(毒素产生和组织侵袭性)与急性炎症的强度有关。CNS(凝固酶阴性葡萄球菌)、痤疮丙酸杆菌和棒状杆菌属致病性较低,但在免疫功能低下的宿主中可引起显著感染。
如果治疗延迟或不恰当,或免疫功能低下,炎症可能从眼睑内越过眶隔进展,形成眼睑脓肿或眼眶脓肿。在婴幼儿中,由于眶隔发育不完全,炎症容易迅速波及眼眶内。一旦发展为眶蜂窝织炎,存在视力障碍、眼球运动障碍和颅内并发症的风险,需要早期全身使用抗生素和住院管理。
当睑板腺囊肿(睑板腺内角化囊肿)合并细菌感染时,也可呈现与内麦粒肿相似的临床表现。
在严重炎症持续或反复的病例中,眼睑缘可能残留发红和肿块。反复感染可导致睑板纤维化和瘢痕形成,可能引起眼睑变形。此外,急性炎症消退后,肉芽肿性改变可能残留,并转变为霰粒肿。
大多数病例对抗菌药物治疗或手术治疗反应良好,不留后遗症而痊愈。在严重炎症持续或反复的病例中,眼睑缘可能残留发红和肿块。如果治疗延迟或未进行适当治疗,可能进展为眼睑脓肿或眼眶脓肿。
如果感染反复发生,应怀疑存在易感性背景的全身性疾病,并进行以下检查:
Lindsley K, Nichols JJ, Dickersin K. Non-surgical interventions for acute internal hordeolum. Cochrane Database Syst Rev. 2017;1(1):CD007742. doi:10.1002/14651858.CD007742.pub4. PMID: 28068454. PMCID: PMC5370090.
Alsoudi AF, Ton L, Ashraf DC, Idowu OO, Kong AW, Wang L, Kersten RC, Winn BJ, Grob SR, Vagefi MR. Efficacy of Care and Antibiotic Use for Chalazia and Hordeola. Eye Contact Lens. 2022;48(4):162-168. doi:10.1097/ICL.0000000000000859. PMID: 35296627. PMCID: PMC8931268.
Jun SY, Choi YJ, Lee BR, Lee SU, Kim SC. Clinical characteristics of Demodex-associated recurrent hordeola: an observational, comparative study. Sci Rep. 2021;11(1):21398. doi:10.1038/s41598-021-00599-7. PMID: 34725365. PMCID: PMC8560857.
Yang S, Wu BC, Cheng Z, Li L, Zhang YP, Zhao H, Zeng HM, Qi DF, Ma ZY, Li JG, Han R, Qu FZ, Luo Y, Liu Y, Chen XL, Dai HM. The Microbiome of Meibomian Gland Secretions from Patients with Internal Hordeolum Treated with Hypochlorous Acid Eyelid Wipes. Dis Markers. 2022;2022:7550090. doi:10.1155/2022/7550090. PMID: 35251376. PMCID: PMC8894068.
Rossetto JD, Forno EA, Morales MC, Moreira JC, Ferrari PV, Herrerias BT, Hirai FE, Gracitelli CPB. Upper Eyelid Necrosis Secondary to Hordeolum: A Case Report. Case Rep Ophthalmol. 2021;12(1):270-276. doi:10.1159/000513958. PMID: 34054469. PMCID: PMC8138243.
Knop E, Knop N, Millar T, Obata H, Sullivan DA. The International Workshop on Meibomian Gland Dysfunction: Report of the Subcommittee on Anatomy, Physiology, and Pathophysiology of the Meibomian Gland. Invest Ophthalmol Vis Sci. 2011;52(4):1938-1978. doi:10.1167/iovs.10-6997c. PMID: 21450915. PMCID: PMC3072159.
Takahashi Y, Watanabe A, Matsuda H, Nakamura Y, Nakano T, Asamoto K, Ikeda H, Kakizaki H. Anatomy of secretory glands in the eyelid and conjunctiva: a photographic review. Ophthalmic Plast Reconstr Surg. 2013;29(3):215-219. doi:10.1097/IOP.0b013e3182833dee. PMID: 23381567.
Shimizu Y, Shinji K, Mitoma K, Kiuchi Y, Chikama T. Efficacy of azithromycin hydrate ophthalmic solution for treatment of internal hordeolum and meibomitis with or without phlyctenular keratitis. Jpn J Ophthalmol. 2023;67(5):565-569. doi:10.1007/s10384-023-01010-w. PMID: 37453929.
Foulks GN, Borchman D, Yappert M, Kim SH, McKay JW. Topical azithromycin therapy for meibomian gland dysfunction: clinical response and lipid alterations. Cornea. 2010;29(7):781-788. doi:10.1097/ICO.0b013e3181cda38f. PMID: 20489573. PMCID: PMC2893269.
Luchs J. Efficacy of topical azithromycin ophthalmic solution 1% in the treatment of posterior blepharitis. Adv Ther. 2008;25(9):858-870. doi:10.1007/s12325-008-0096-9. PMID: 18781287.