Dấu hiệu của lẹo mắt ngoài
Vị trí nhiễm trùng: Tuyến Zeis (tuyến bã) và tuyến Moll (tuyến mồ hôi)
Vị trí điểm mủ: Phía da
Hình dạng: Đỏ và sưng khu trú trên da mi, quan sát thấy điểm mủ ở phía da
Thoát mủ tự nhiên: Có xu hướng thoát mủ từ phía da

Lẹo (hordeolum) là một bệnh nhiễm trùng vi khuẩn cấp tính của các mô tuyến ở mi mắt. Viêm mủ cấp tính xảy ra ở tuyến bã nhờn, tuyến mồ hôi hoặc tuyến Meibom của mi mắt, với các triệu chứng chính là đỏ, sưng và đau mi mắt. Đây là một bệnh mắt phổ biến và thường gặp, được biết đến với tên thông thường là “lẹo mắt”.
Lẹo (hordeolum) được phân thành hai loại chính dựa trên tuyến bị nhiễm trùng: lẹo ngoài và lẹo trong.
| Loại | Tuyến bị nhiễm trùng | Vị trí đầu mủ | Đặc điểm |
|---|---|---|---|
| Lẹo ngoài | Tuyến Zeis (tuyến bã nhờn) · Tuyến Moll (tuyến mồ hôi) | Phía da | Tương đối dễ tự thoát mủ |
| Lẹo trong | Tuyến Meibom | Phía kết mạc | Đau nhiều và khó tự thoát mủ |
Lẹo ngoài là tình trạng viêm mủ ở tuyến Zeis hoặc tuyến Moll nằm ở chân lông mi, đầu mủ quan sát thấy ở phía da. Tương đối dễ tự thoát mủ. Ngược lại, lẹo trong là viêm mủ cấp tính của tuyến Meibom chạy dọc trong sụn mi, đầu mủ hình thành ở phía kết mạc mi. Đau nhiều và có xu hướng khó tự thoát mủ, do đó thường cần rạch và dẫn lưu.
Để phân biệt với chắp (chalazion), điều quan trọng là lẹo là viêm nhiễm cấp tính với đỏ và đau rõ rệt. Chắp là viêm u hạt mạn tính không đau, về nguyên tắc ít có dấu hiệu viêm. Tuy nhiên, triệu chứng của chắp cấp tính giai đoạn đầu và lẹo có thể giống nhau, đôi khi khó phân biệt.
Lẹo mắt là nhiễm trùng vi khuẩn cấp tính do tụ cầu vàng và các vi khuẩn khác gây ra, đặc trưng bởi đỏ, đau và hình thành mủ. Trong khi đó, chắp là tình trạng viêm u hạt mạn tính không đau do ứ đọng chất tiết của tuyến Meibom, với các dấu hiệu viêm thường nhẹ. Tuy nhiên, chắp cấp tính có thể khó phân biệt với lẹo mắt do triệu chứng tương tự. Nếu đau kéo dài và tổn thương khu trú ở bờ mi, nghi ngờ lẹo mắt trong.
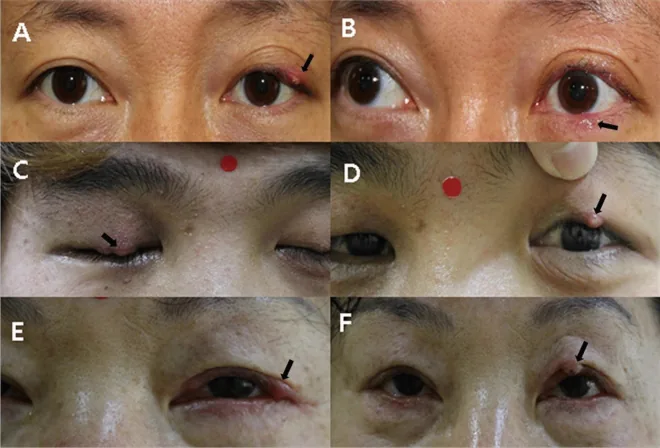
Các triệu chứng của lẹo mắt thay đổi theo diễn tiến bệnh. Ban đầu, xuất hiện một nốt nhỏ kèm đỏ và sưng ở vùng khu trú của mi mắt, kèm theo đỏ, sưng, đau khi ấn và đau tự nhiên. Trong trường hợp nhẹ, đau khi chớp mắt thường là triệu chứng chính.
Dấu hiệu của lẹo mắt ngoài
Vị trí nhiễm trùng: Tuyến Zeis (tuyến bã) và tuyến Moll (tuyến mồ hôi)
Vị trí điểm mủ: Phía da
Hình dạng: Đỏ và sưng khu trú trên da mi, quan sát thấy điểm mủ ở phía da
Thoát mủ tự nhiên: Có xu hướng thoát mủ từ phía da
Dấu hiệu của lẹo mắt trong
Vị trí nhiễm trùng: Tuyến Meibom
Vị trí điểm mủ: Phía kết mạc
Hình dạng: Sưng và đỏ mi mắt; khi lật mi, quan sát thấy điểm mủ ở phía kết mạc
Đau: Đau hơn so với lẹo ngoài. Do khó tự thoát mủ, cơn đau thường kéo dài hơn.
Khi tiến triển, hình thành áp xe có nút mủ ở đỉnh vùng nhiễm trùng. Phân biệt lẹo ngoài và lẹo trong dựa vào vị trí điểm mủ. Ở lẹo ngoài, điểm mủ quan sát thấy ở phía da; ở lẹo trong, điểm mủ quan sát thấy ở phía kết mạc mi.
Ở trẻ em, mi mắt sưng đỏ, và khi sưng giảm, thường sờ thấy một khối cứng kích thước bằng hạt đậu nhỏ đến hạt đậu nành (áp xe). Ở trẻ nhũ nhi, do hệ miễn dịch chưa trưởng thành, lẹo có thể nhanh chóng chuyển thành áp xe mi hoặc viêm mô tế bào hốc mắt. Vì vậy, lẹo ở trẻ nhũ nhi cần được theo dõi thường xuyên.
Sưng đỏ lan rộng nhanh, sốt, lồi mắt, rối loạn vận động nhãn cầu gợi ý tiến triển thành viêm mô tế bào hốc mắt và cần can thiệp kịp thời.
Vi khuẩn gây bệnh chính của lẹo là tụ cầu vàng (Staphylococcus aureus). Ngoài ra, còn phát hiện tụ cầu âm tính coagulase (CNS) là vi khuẩn thường trú ở túi kết mạc, Propionibacterium acnes, và chi Corynebacterium. Ở những trường hợp có chảy mủ, nên thực hiện nuôi cấy phân lập và kháng sinh đồ; tỷ lệ phát hiện khoảng 70%.
Nếu nhiễm trùng tái diễn, cần nghi ngờ có bệnh toàn thân tiềm ẩn gây suy giảm miễn dịch.
Chẩn đoán lẹo mắt (hordeolum) dựa trên quan sát và sờ nắn. Xác nhận đỏ, sưng, cứng và điểm mủ khu trú ở mi mắt. Trong trường hợp có chảy mủ, nên nuôi cấy phân lập vi khuẩn và làm kháng sinh đồ, tỷ lệ phát hiện khoảng 70%.
Quy trình xét nghiệm:
Chẩn đoán hình ảnh (như MRI, CT) không cần thiết cho chẩn đoán lẹo mắt thông thường. Có thể chẩn đoán bằng quan sát và sờ nắn để xác nhận đỏ, sưng và điểm mủ khu trú. Tuy nhiên, nếu nghi ngờ tiến triển thành viêm mô tế bào hốc mắt (như lồi mắt, rối loạn vận động nhãn cầu, sốt cao), cần chụp CT có cản quang.
Các triệu chứng ban đầu của lẹo mắt và chắp cấp tính thường giống nhau, đôi khi khó phân biệt. Cần phân biệt với các bệnh sau đây.
| Bệnh | Khác biệt với lẹo mắt |
|---|---|
| Chắp (chắp cấp tính) | Phản ứng viêm nhẹ và thường không đau. Diễn tiến mạn tính với hình thành u hạt. Tuy nhiên ở giai đoạn cấp khó phân biệt |
| U mi mắt | Khối u ranh giới rõ. Không kèm đỏ hoặc đau. Diễn tiến kéo dài |
| U kết mạc | Tổn thương dạng u khu trú trên bề mặt kết mạc |
| Nang tuyến Meibom (nang sừng trong sụn mi) | Tổn thương dạng nang không đau. Không có dấu hiệu viêm |
| Viêm kết mạc nhiễm trùng | Viêm toàn bộ mi mắt hoặc kết mạc nhãn cầu. Không có cứng chắc khu trú hoặc điểm mủ |
Trong lẹo mắt trong, cơn đau kéo dài và tổn thương khu trú ở bờ mi, giúp phân biệt với chắp cấp tính. Trong trường hợp khối u tái phát khó điều trị, cần xem xét xét nghiệm mô bệnh học để phân biệt với u mi mắt (ví dụ ung thư biểu mô tuyến bã).
Điều trị bằng thuốc
Thuốc nhỏ mắt kháng khuẩn (lựa chọn đầu tiên):
Thuốc nhỏ mắt azithromycin monohydrate (Azimycin® nhỏ mắt 1%):
Một lựa chọn hữu ích cho các trường hợp vi khuẩn gây bệnh liên quan sâu đến tuyến meibom, như lẹo trong. Xem phần “Vị trí của thuốc nhỏ mắt azithromycin” trong bài viết này để biết chi tiết.
Kháng sinh uống (trường hợp sưng và đỏ nặng):
Thuốc chống viêm:
Phẫu thuật
Chỉ định rạch và dẫn lưu:
Chỉ định chọc dò ngoại trú:
Vì là nhiễm trùng do vi khuẩn, dùng kháng sinh là phương pháp điều trị chính. Trong hầu hết các trường hợp, kháng sinh và thuốc chống viêm được kê đơn theo kinh nghiệm. Nhỏ thuốc nhỏ mắt Bestron® 0,5% (cefmenoxime) hoặc Cravit® 0,5% (levofloxacin) 4 lần mỗi ngày. Trong trường hợp sưng và đỏ nặng, thêm kháng sinh nhóm cephalosporin đường uống.
Thuốc nhỏ mắt azithromycin hydrat 1% (Azimycin® nhỏ mắt 1%) là chế phẩm nhỏ mắt kháng sinh macrolide vòng 15 cạnh, được phê duyệt tại Nhật Bản để điều trị viêm kết mạc, viêm bờ mi, lẹo và viêm túi lệ. Thuốc phân bố tốt vào tuyến Meibom và mô mỡ, tận dụng thời gian bán hủy dài trong mô (khoảng 7 ngày) với phác đồ liều ít gánh nặng: 2 lần/ngày từ ngày 1 đến ngày 2, sau đó 1 lần/ngày từ ngày thứ 3, tổng cộng 14 ngày.
Tính hữu ích trong lẹo trong và viêm tuyến Meibom:
Shimohira báo cáo trong một nghiên cứu trên 3 trường hợp lẹo trong và 16 trường hợp viêm tuyến Meibom rằng thuốc nhỏ mắt azithromycin hydrat (2 lần/ngày trong 2 ngày đầu, sau đó 1 lần/ngày từ ngày thứ 3 trong 14 ngày) có hiệu quả trong việc cải thiện các dấu hiệu viêm. 8) Đáp ứng tốt đặc biệt thu được ở các trường hợp phân lập được Cutibacterium acnes (trước đây là Propionibacterium acnes), và cũng hữu ích trong lẹo trong có biến chứng viêm giác mạc kết mạc dạng phlycten. 8)
Đặc điểm cơ chế tác dụng:
Azithromycin thể hiện hoạt tính chống lại cầu khuẩn Gram dương (Staphylococcus aureus, CNS) cũng như Cutibacterium acnes và các vi khuẩn kỵ khí khác thường trú ở tuyến Meibom, cho phép bao phủ các tác nhân gây bệnh ở sâu trong tuyến Meibom mà nhóm quinolon hoặc cephalosporin khó tiếp cận. Hơn nữa, thuốc có tác dụng chống viêm (ức chế matrix metalloproteinase và sản xuất cytokine) và tác dụng cải thiện chuyển hóa lipid độc lập với tác dụng kháng khuẩn, và có thể tác động lên cơ chế bệnh sinh của lẹo trong và lẹo tái phát trên nền rối loạn chức năng tuyến Meibom (MGD). 9,10)
Vị trí:
Đây là lựa chọn được ưu tiên xem xét trong lẹo trong không đáp ứng với thuốc nhỏ mắt cefmenoxime hoặc levofloxacin, lẹo tái phát và các trường hợp có MGD. Tần suất nhỏ thuốc thấp giúp dễ tuân thủ điều trị, có lợi cho trẻ em và người già.
Nếu áp xe hình thành và không có dẫn lưu tự nhiên, đặc biệt là lẹo trong với cơn đau tự nhiên dữ dội kéo dài, cần tiến hành rạch và dẫn lưu.
Gây tê: Gây tê thấm dưới da và dưới kết mạc mi mắt. Đặt vành mi.
Rạch lẹo ngoài:
Rạch lẹo trong:
Xử trí sau dẫn lưu: Sau khi dẫn lưu đủ, nếu cần thì ép cầm máu, tra thuốc mỡ kháng sinh và đeo băng mắt.
Đối với lẹo trong có điểm mủ rõ, chọc hút và dẫn lưu ngoại trú có hiệu quả. Chọc bằng kim tiêm cỡ 21-25G, dẫn lưu bằng tăm bông, sau đó kê đơn kháng sinh. Ưu điểm là ít xâm lấn hơn so với rạch và có thể hoàn thành ngoại trú.
Lẹo ngoài thường dễ dẫn lưu tự nhiên, các trường hợp nhẹ có thể tự khỏi. Tuy nhiên, lẹo trong thường đau dữ dội và khó dẫn lưu tự nhiên, do đó thường cần nhỏ mắt kháng sinh hoặc rạch dẫn lưu. Ngoài ra, điều trị chậm trễ làm tăng nguy cơ tiến triển thành áp xe mi hoặc áp xe hốc mắt, vì vậy nên đi khám bác sĩ nhãn khoa càng sớm càng tốt.
Lẹo ngoài xảy ra do viêm mủ cấp tính ở tuyến Zeis (tuyến bã) và tuyến Moll (tuyến mồ hôi) mở ra ở chân lông mi. Tắc nghẽn ống tuyến hoặc ứ đọng chất tiết tạo điều kiện cho vi khuẩn thường trú (chủ yếu là tụ cầu vàng) phát triển và gây viêm cấp tính. Khi viêm tiến triển, hình thành áp xe và xuất hiện điểm mủ ở phía da.
Lẹo trong xảy ra do viêm mủ cấp tính ở tuyến Meibom chạy dọc trong sụn mi. Khi có rối loạn chức năng tuyến Meibom (MGD) tại chỗ, xảy ra tắc ống tuyến và thay đổi tính chất chất tiết, tạo môi trường thuận lợi cho nhiễm khuẩn. Lẹo trong nằm sâu hơn về mặt giải phẫu so với lẹo ngoài, do đó đau nhiều hơn và khó tự thoát mủ.
Vi khuẩn gây lẹo chủ yếu là vi khuẩn thường trú ở túi kết mạc. Tụ cầu vàng là phổ biến nhất, và độc lực của nó (sản xuất độc tố, xâm lấn mô) liên quan đến mức độ viêm cấp tính. Tụ cầu âm tính với coagulase, Propionibacterium acnes và Corynebacterium có độc lực thấp hơn, nhưng có thể gây nhiễm trùng đáng kể ở vật chủ suy giảm miễn dịch.
Nếu điều trị chậm trễ hoặc không phù hợp, hoặc trong tình trạng suy giảm miễn dịch, viêm có thể lan từ trong mi qua vách ổ mắt, tạo thành áp xe mi hoặc áp xe ổ mắt. Ở trẻ nhũ nhi, vách ổ mắt chưa phát triển hoàn chỉnh, do đó viêm dễ lan nhanh vào trong ổ mắt. Nếu tiến triển thành viêm mô tế bào ổ mắt, có nguy cơ suy giảm thị lực, rối loạn vận nhãn và biến chứng nội sọ, đòi hỏi phải dùng kháng sinh toàn thân sớm và quản lý nội trú.
Khi nhiễm khuẩn chồng lên nang sừng trong sụn mi của tuyến Meibom, có thể biểu hiện lâm sàng tương tự lẹo trong.
Ở những trường hợp viêm nặng kéo dài hoặc tái phát, có thể tồn tại đỏ và khối u ở bờ mi. Nhiễm trùng lặp đi lặp lại có thể gây xơ hóa và sẹo ở sụn mi, dẫn đến biến dạng mi. Ngoài ra, sau khi viêm cấp tính lui, các thay đổi dạng u hạt có thể tồn tại và chuyển thành chắp.
Hầu hết các trường hợp đáp ứng tốt với điều trị kháng sinh hoặc phẫu thuật, và khỏi bệnh không để lại di chứng. Ở những trường hợp viêm nặng kéo dài hoặc tái phát, có thể tồn tại đỏ và khối u ở bờ mi. Nếu điều trị chậm trễ hoặc không phù hợp, có thể tiến triển thành áp xe mi hoặc áp xe ổ mắt.
Nếu nhiễm trùng tái diễn, cần nghi ngờ có bệnh toàn thân tiềm ẩn gây suy giảm miễn dịch và thực hiện các xét nghiệm sau:
Lẹo mắt tái phát (lẹo mắt tái diễn) có thể do bệnh toàn thân ảnh hưởng đến chức năng miễn dịch như đái tháo đường hoặc bệnh bạch cầu. Khuyến cáo nên làm xét nghiệm đường huyết và xét nghiệm máu khi khám mắt. Ngoài ra, vệ sinh mí mắt hàng ngày, chườm ấm và vệ sinh tay có hiệu quả trong phòng ngừa tái phát. Người đeo kính áp tròng nên chăm sóc kính đúng cách. Trong trường hợp kháng trị, có thể cần điều trị chuyên khoa cho rối loạn chức năng tuyến meibom (MGD). Cũng có báo cáo gợi ý vai trò của Demodex (rận lông mi), và trong trường hợp tái phát, có thể xem xét nhổ lông mi để phát hiện Demodex.
Lindsley K, Nichols JJ, Dickersin K. Non-surgical interventions for acute internal hordeolum. Cochrane Database Syst Rev. 2017;1(1):CD007742. doi:10.1002/14651858.CD007742.pub4. PMID: 28068454. PMCID: PMC5370090.
Alsoudi AF, Ton L, Ashraf DC, Idowu OO, Kong AW, Wang L, Kersten RC, Winn BJ, Grob SR, Vagefi MR. Efficacy of Care and Antibiotic Use for Chalazia and Hordeola. Eye Contact Lens. 2022;48(4):162-168. doi:10.1097/ICL.0000000000000859. PMID: 35296627. PMCID: PMC8931268.
Jun SY, Choi YJ, Lee BR, Lee SU, Kim SC. Clinical characteristics of Demodex-associated recurrent hordeola: an observational, comparative study. Sci Rep. 2021;11(1):21398. doi:10.1038/s41598-021-00599-7. PMID: 34725365. PMCID: PMC8560857.
Yang S, Wu BC, Cheng Z, Li L, Zhang YP, Zhao H, Zeng HM, Qi DF, Ma ZY, Li JG, Han R, Qu FZ, Luo Y, Liu Y, Chen XL, Dai HM. The Microbiome of Meibomian Gland Secretions from Patients with Internal Hordeolum Treated with Hypochlorous Acid Eyelid Wipes. Dis Markers. 2022;2022:7550090. doi:10.1155/2022/7550090. PMID: 35251376. PMCID: PMC8894068.
Rossetto JD, Forno EA, Morales MC, Moreira JC, Ferrari PV, Herrerias BT, Hirai FE, Gracitelli CPB. Upper Eyelid Necrosis Secondary to Hordeolum: A Case Report. Case Rep Ophthalmol. 2021;12(1):270-276. doi:10.1159/000513958. PMID: 34054469. PMCID: PMC8138243.
Knop E, Knop N, Millar T, Obata H, Sullivan DA. The International Workshop on Meibomian Gland Dysfunction: Report of the Subcommittee on Anatomy, Physiology, and Pathophysiology of the Meibomian Gland. Invest Ophthalmol Vis Sci. 2011;52(4):1938-1978. doi:10.1167/iovs.10-6997c. PMID: 21450915. PMCID: PMC3072159.
Takahashi Y, Watanabe A, Matsuda H, Nakamura Y, Nakano T, Asamoto K, Ikeda H, Kakizaki H. Anatomy of secretory glands in the eyelid and conjunctiva: a photographic review. Ophthalmic Plast Reconstr Surg. 2013;29(3):215-219. doi:10.1097/IOP.0b013e3182833dee. PMID: 23381567.
Shimizu Y, Shinji K, Mitoma K, Kiuchi Y, Chikama T. Efficacy of azithromycin hydrate ophthalmic solution for treatment of internal hordeolum and meibomitis with or without phlyctenular keratitis. Jpn J Ophthalmol. 2023;67(5):565-569. doi:10.1007/s10384-023-01010-w. PMID: 37453929.
Foulks GN, Borchman D, Yappert M, Kim SH, McKay JW. Topical azithromycin therapy for meibomian gland dysfunction: clinical response and lipid alterations. Cornea. 2010;29(7):781-788. doi:10.1097/ICO.0b013e3181cda38f. PMID: 20489573. PMCID: PMC2893269.
Luchs J. Efficacy of topical azithromycin ophthalmic solution 1% in the treatment of posterior blepharitis. Adv Ther. 2008;25(9):858-870. doi:10.1007/s12325-008-0096-9. PMID: 18781287.