外麦粒腫の所見
感染部位:Zeis腺(皮脂腺)・Moll腺(汗腺)
膿点の位置:皮膚側
外観:眼瞼皮膚上の限局した発赤・腫脹、皮膚側に膿点が観察される
自然排膿:皮膚側から排膿しやすい

麦粒腫(hordeolum)は、眼瞼の腺組織の急性細菌感染症である。眼瞼の皮脂腺、汗腺またはマイボーム腺に急性化膿性炎症が生じ、眼瞼の発赤・腫脹・疼痛を主症状とする。一般的で頻度の高い眼科疾患であり、通称「ものもらい」として知られる。
麦粒腫は感染腺の種類によって外麦粒腫と内麦粒腫に大別される。
| 型 | 感染腺 | 膿点の位置 | 特徴 |
|---|---|---|---|
| 外麦粒腫 | Zeis腺(皮脂腺)・Moll腺(汗腺) | 皮膚側 | 比較的自然排膿しやすい |
| 内麦粒腫 | マイボーム腺 | 結膜側 | 疼痛が強く自然排膿しにくい |
外麦粒腫は睫毛(まつ毛)根部に存在するZeis腺またはMoll腺に化膿性炎症が生じるもので、膿点は皮膚側に観察される。自然排膿が比較的生じやすい。一方、内麦粒腫は瞼板内を縦走するマイボーム腺の急性化膿性炎症であり、膿点は眼瞼結膜側に形成される。疼痛が強く、自然排膿しにくい傾向があるため、切開排膿の適応となる場合が多い。
霰粒腫との鑑別として、麦粒腫は急性感染性炎症であり発赤・疼痛が顕著である点が重要である。霰粒腫は無痛性の慢性肉芽腫性炎症であり、原則として炎症所見に乏しい。ただし初期の急性霰粒腫と麦粒腫の症状は類似しており、鑑別が容易ではない場合がある。
麦粒腫の症状は発症からの経過により変化する。初期には眼瞼の限局した部位に小さな硬結と紅斑腫脹を伴う小丘疹が出現し、発赤・腫脹・圧痛・自発痛が生じる。軽度の場合は瞬目(まばたき)に伴う疼痛を主訴とする場合が多い。
外麦粒腫の所見
感染部位:Zeis腺(皮脂腺)・Moll腺(汗腺)
膿点の位置:皮膚側
外観:眼瞼皮膚上の限局した発赤・腫脹、皮膚側に膿点が観察される
自然排膿:皮膚側から排膿しやすい
内麦粒腫の所見
感染部位:マイボーム腺
膿点の位置:結膜側
外観:眼瞼の腫脹・発赤、眼瞼反転で結膜側に膿点が観察される
疼痛:外麦粒腫より強い。自然排膿しにくいため疼痛が持続しやすい
進行すると、感染部位の頂点に膿栓を有する膿瘍が形成される。膿点の位置により外麦粒腫と内麦粒腫を区別する。外麦粒腫では皮膚側に、内麦粒腫では眼瞼結膜側に膿点が観察される。
小児では眼瞼が腫脹・発赤し、腫脹が軽減するとともに小豆から大豆大の硬結(膿瘍)が触知されることが多い。乳幼児では免疫機能が未成熟なため、麦粒腫から眼瞼膿瘍や眼窩蜂窩織炎へ急速に移行することがある。このため乳幼児の麦粒腫は頻回の経過観察が必要である。
腫脹・発赤の急速な拡大、発熱、眼球突出、眼球運動障害などの所見は眼窩蜂窩織炎への進展を示唆し、速やかな対応が求められる。
麦粒腫の主な起炎菌は黄色ブドウ球菌(Staphylococcus aureus)である。その他、結膜囊の常在菌であるコアグラーゼ陰性ブドウ球菌(CNS: coagulase negative Staphylococcus)、Propionibacterium acnes、Corynebacterium属なども検出される。排膿がある症例では菌の分離培養・薬剤感受性試験を行うことが望ましく、検出率は70%程度とされる。
感染が反復する場合は易感染性を背景に有する全身疾患を疑う必要がある。
麦粒腫の診断は視診・触診を基本とする。限局した眼瞼の発赤・腫脹・硬結・膿点を確認する。排膿がある症例では、菌の分離培養・薬剤感受性試験が推奨され、検出率は約70%である。
検査手順:
通常の麦粒腫の診断に画像検査(MRI・CTなど)は必要ありません。視診・触診で限局した発赤・腫脹・膿点を確認することで診断できます。ただし、眼窩蜂窩織炎への進展が疑われる場合(眼球突出・眼球運動障害・高熱など)は造影CTが必要となります。
初期の麦粒腫と急性霰粒腫の症状は類似しており、鑑別が容易でない場合がある。以下の疾患との鑑別が重要である。
| 疾患 | 麦粒腫との相違点 |
|---|---|
| 霰粒腫(急性霰粒腫) | 炎症反応が軽度で無痛性が多い。慢性経過で肉芽腫形成。ただし急性期は鑑別困難 |
| 眼瞼腫瘍 | 境界明瞭な腫瘤。発赤・疼痛を伴わない。経過が長い |
| 結膜腫瘍 | 結膜面に限局した腫瘤性病変 |
| マイボーム腺由来囊胞(intratarsal keratinous cyst) | 無痛性の囊胞性病変。炎症所見なし |
| 感染性結膜炎 | 眼瞼全体または眼球結膜に炎症。限局した硬結・膿点を欠く |
内麦粒腫では疼痛が持続し病巣が瞼縁に限局する点が急性霰粒腫との鑑別の参考となる。繰り返す腫瘤で治療に難渋する場合は、眼瞼腫瘍(皮脂腺癌など)との鑑別のために病理組織検査を考慮する。
薬物療法
抗菌薬点眼(第一選択):
アジスロマイシン水和物点眼液(アジマイシン®点眼液1%):
内麦粒腫など起炎菌がマイボーム腺に深く関与する症例に有用な選択肢である。詳細は本記事「アジスロマイシン点眼の位置づけ」の項を参照。
抗菌薬内服(高度腫脹・発赤例):
消炎薬:
外科的療法
切開排膿の適応:
外来穿刺の適応:
細菌感染症であるため、抗菌薬投与が治療の主体となる。多くの症例では経験的に抗菌薬と消炎剤の投薬が行われる。ベストロン®点眼用0.5%(セフメノキシム)またはクラビット®点眼液0.5%(レボフロキサシン)を1日4回点眼する。腫脹・発赤が高度な症例ではセフェム系抗菌薬の内服を追加する。
アジスロマイシン水和物点眼液1%(アジマイシン®点眼液1%)は15員環マクロライド系抗菌薬の点眼製剤で、本邦では結膜炎・眼瞼炎・麦粒腫・涙嚢炎の起炎菌に対する適応で承認されている。マイボーム腺・脂質性組織への分布が良好で、長い組織内半減期(約7日)を生かした 「初日から2日目までは1日2回、3日目以降は1日1回・計14日間」 という負担の少ない用法が特徴である。
内麦粒腫・マイボーム腺炎での有用性:
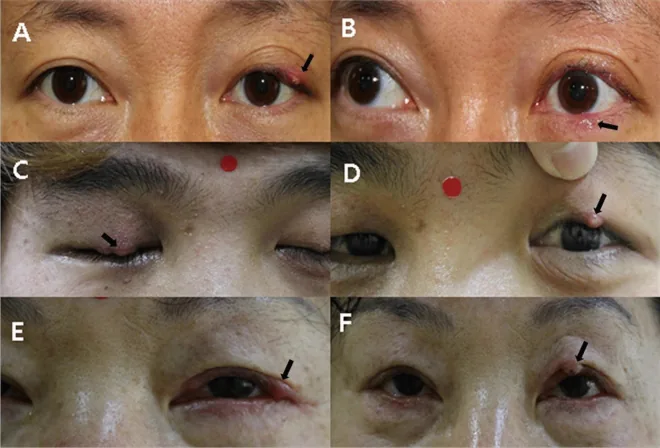
下平らは内麦粒腫3例・マイボーム腺炎16例を対象とした検討で、アジスロマイシン水和物点眼液(初日2日2回/3日目以降1日1回・14日間)が炎症所見の改善に有効であったと報告している。8) 特に Cutibacterium acnes(旧 Propionibacterium acnes)が分離された症例で良好な反応が得られ、フリクテン性角結膜炎を合併する内麦粒腫にも有用であった。8)
作用機序の特徴:
アジスロマイシンはグラム陽性球菌(黄色ブドウ球菌・CNS)に加えて Cutibacterium acnes など嫌気性のマイボーム腺常在菌にも活性を示し、ニューキノロンやセフェム系では届きにくいマイボーム腺深部の起炎菌をカバーできる点が利点である。さらに抗菌作用とは独立した 抗炎症作用(マトリックスメタロプロテイナーゼ抑制・サイトカイン産生抑制)と脂質代謝改善作用 を持ち、マイボーム腺機能不全(MGD)を背景とする内麦粒腫・反復性麦粒腫の病態にも作用しうる。9,10)
位置づけ:
セフメノキシムやレボフロキサシン点眼で奏効しない内麦粒腫、再発性麦粒腫、MGD合併例において優先的に検討する選択肢である。点眼回数が少なく服薬アドヒアランスを保ちやすい点も小児・高齢者では有利である。
膿瘍を形成して自然排膿がみられない場合、特に内麦粒腫は放置すると強い自発痛が持続するため、切開排膿を行う。
麻酔:眼瞼皮下および結膜下の浸潤麻酔を行う。狭瞼器を装着する。
外麦粒腫の切開:
内麦粒腫の切開:
排膿後の処置:十分な排膿後、必要に応じて圧迫止血を行い、抗菌薬眼軟膏を点入した後に眼帯を装用する。
膿点が明瞭な内麦粒腫には外来での穿刺排膿が有効である。21〜25G程度の注射針で穿刺し、綿棒等で排膿した後に抗菌薬を処方する。切開に比べて侵襲が少なく、外来で完結できる利点がある。
外麦粒腫は自然排膿が比較的生じやすく、軽症例では自然治癒することもあります。ただし、内麦粒腫は疼痛が強く自然排膿しにくいため、抗菌薬点眼や切開排膿が必要になることが多いです。また治療が遅れると眼瞼膿瘍や眼窩膿瘍へ進展するリスクがあるため、なるべく早めに眼科を受診することをお勧めします。
外麦粒腫は、睫毛根部に開口するZeis腺(皮脂腺)およびMoll腺(汗腺)に急性化膿性炎症が生じることで発症する。腺管の閉塞や分泌物の停滞が生じると、常在菌(主に黄色ブドウ球菌)が繁殖し急性炎症を引き起こす。炎症の進行とともに膿瘍が形成され、皮膚側に膿点が出現する。
内麦粒腫は、瞼板内を縦走するマイボーム腺に急性化膿性炎症が生じることで発症する。マイボーム腺機能不全(MGD)が局所的に存在する場合、腺管の閉塞と分泌物の性状変化が生じ、細菌感染の温床となりやすい。内麦粒腫は外麦粒腫と比較して解剖学的に深部に位置するため疼痛が強く、自然排膿しにくい。
麦粒腫の起炎菌は、結膜囊の常在菌が主体である。黄色ブドウ球菌が最多であり、その病原性(毒素産生・組織侵襲性)が急性炎症の強さに関与する。CNS(コアグラーゼ陰性ブドウ球菌)、Propionibacterium acnes、Corynebacterium属はやや病原性が低いが、免疫が低下した宿主では有意な感染を引き起こす。
治療が遅れたり不適切な場合、または免疫低下状態では炎症が眼瞼内から眼窩隔膜を越えて進展し、眼瞼膿瘍・眼窩膿瘍を形成することがある。乳幼児では眼窩隔膜の発達が不完全なため、炎症が眼窩内へ急速に波及しやすい。眼窩蜂窩織炎に至ると視力障害・眼球運動障害・頭蓋内合併症のリスクが生じるため、早期の全身的抗菌薬投与と入院管理が必要となる。
マイボーム腺由来の囊胞(intratarsal keratinous cyst of the meibomian gland)に細菌感染が重複した場合も、内麦粒腫と類似した臨床像を呈する。
強い炎症が継続または反復した症例では、眼瞼縁に発赤・腫瘤が残存することがある。繰り返す感染によって瞼板の線維化や瞢痕が生じ、眼瞼の変形につながる場合がある。また、急性炎症が消退した後も肉芽腫性変化が残存し、霰粒腫へ移行することがある。
大半の症例は抗菌薬治療または外科的治療によく反応し、後遺症を残さずに治癒する。強い炎症が継続または反復した症例では眼瞼縁に発赤・腫瘤が残存することがある。治療の時期が遅れたり、適切な治療が行われない場合は、眼瞼膿瘍・眼窩膿瘍へと進展する可能性がある。
感染が反復する場合は、易感染性を背景に有する全身疾患を疑い、以下の検索を行う:
繰り返す麦粒腫(再発性麦粒腫)は、糖尿病や白血病などの免疫機能に影響する全身疾患が背景にある可能性があります。眼科受診時に血糖検査や血液検査を受けることをお勧めします。また、日常の眼瞼清拭・温罨法・手指衛生の徹底が再発予防に有効です。コンタクトレンズ装用者は適切なケアを心がけてください。難治性の場合はマイボーム腺機能不全(MGD)の専門的な治療が必要になることもあります。なお Demodex(毛包虫)の関与が示唆される報告もあり、再発例では睫毛抜去による Demodex 検出を考慮する場合があります。
Lindsley K, Nichols JJ, Dickersin K. Non-surgical interventions for acute internal hordeolum. Cochrane Database Syst Rev. 2017;1(1):CD007742. doi:10.1002/14651858.CD007742.pub4. PMID: 28068454. PMCID: PMC5370090.
Alsoudi AF, Ton L, Ashraf DC, Idowu OO, Kong AW, Wang L, Kersten RC, Winn BJ, Grob SR, Vagefi MR. Efficacy of Care and Antibiotic Use for Chalazia and Hordeola. Eye Contact Lens. 2022;48(4):162-168. doi:10.1097/ICL.0000000000000859. PMID: 35296627. PMCID: PMC8931268.
Jun SY, Choi YJ, Lee BR, Lee SU, Kim SC. Clinical characteristics of Demodex-associated recurrent hordeola: an observational, comparative study. Sci Rep. 2021;11(1):21398. doi:10.1038/s41598-021-00599-7. PMID: 34725365. PMCID: PMC8560857.
Yang S, Wu BC, Cheng Z, Li L, Zhang YP, Zhao H, Zeng HM, Qi DF, Ma ZY, Li JG, Han R, Qu FZ, Luo Y, Liu Y, Chen XL, Dai HM. The Microbiome of Meibomian Gland Secretions from Patients with Internal Hordeolum Treated with Hypochlorous Acid Eyelid Wipes. Dis Markers. 2022;2022:7550090. doi:10.1155/2022/7550090. PMID: 35251376. PMCID: PMC8894068.
Rossetto JD, Forno EA, Morales MC, Moreira JC, Ferrari PV, Herrerias BT, Hirai FE, Gracitelli CPB. Upper Eyelid Necrosis Secondary to Hordeolum: A Case Report. Case Rep Ophthalmol. 2021;12(1):270-276. doi:10.1159/000513958. PMID: 34054469. PMCID: PMC8138243.
Knop E, Knop N, Millar T, Obata H, Sullivan DA. The International Workshop on Meibomian Gland Dysfunction: Report of the Subcommittee on Anatomy, Physiology, and Pathophysiology of the Meibomian Gland. Invest Ophthalmol Vis Sci. 2011;52(4):1938-1978. doi:10.1167/iovs.10-6997c. PMID: 21450915. PMCID: PMC3072159.
Takahashi Y, Watanabe A, Matsuda H, Nakamura Y, Nakano T, Asamoto K, Ikeda H, Kakizaki H. Anatomy of secretory glands in the eyelid and conjunctiva: a photographic review. Ophthalmic Plast Reconstr Surg. 2013;29(3):215-219. doi:10.1097/IOP.0b013e3182833dee. PMID: 23381567.
Shimizu Y, Shinji K, Mitoma K, Kiuchi Y, Chikama T. Efficacy of azithromycin hydrate ophthalmic solution for treatment of internal hordeolum and meibomitis with or without phlyctenular keratitis. Jpn J Ophthalmol. 2023;67(5):565-569. doi:10.1007/s10384-023-01010-w. PMID: 37453929.
Foulks GN, Borchman D, Yappert M, Kim SH, McKay JW. Topical azithromycin therapy for meibomian gland dysfunction: clinical response and lipid alterations. Cornea. 2010;29(7):781-788. doi:10.1097/ICO.0b013e3181cda38f. PMID: 20489573. PMCID: PMC2893269.
Luchs J. Efficacy of topical azithromycin ophthalmic solution 1% in the treatment of posterior blepharitis. Adv Ther. 2008;25(9):858-870. doi:10.1007/s12325-008-0096-9. PMID: 18781287.