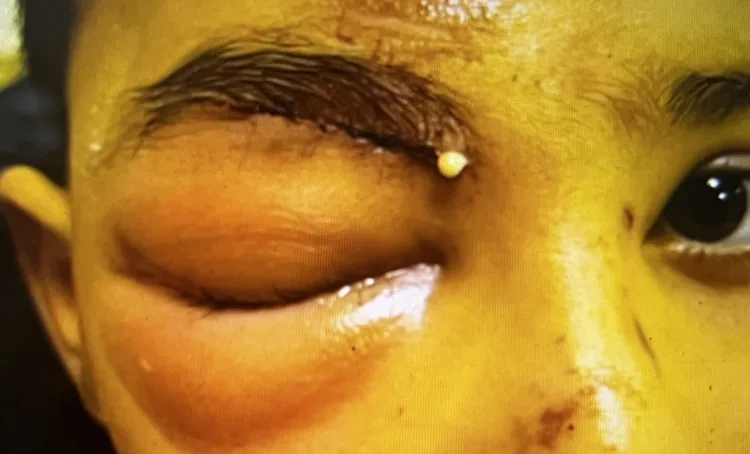
隔膜前蜂窩織炎の所見

眼窩隔膜前蜂窩織炎(Preseptal Cellulitis)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 眼窩隔膜前蜂窩織炎とは
Section titled “1. 眼窩隔膜前蜂窩織炎とは”眼窩隔膜前蜂窩織炎(preseptal cellulitis)は、眼窩隔膜(orbital septum)より前方の眼瞼・眼窩周囲軟部組織に生じる急性感染性炎症である。眼窩隔膜は眼瞼板(瞼板)から眼窩骨縁に付着する線維性膜であり、眼窩前方のバリアとして眼窩内への感染進展を物理的に阻止する役割を担う。
眼窩感染症の重症度分類であるChandler分類(1970年)のI度に相当し、Chan分類ではGroup 1(隔膜前もしくは眼窩周囲の炎症)と位置づけられる。眼窩隔膜より後方の眼窩内軟部組織に感染が及んだ状態が眼窩蜂窩織炎(Group 2以上)であり、本疾患とは明確に区別される。
眼窩蜂窩織炎と比較して頻度が高く、比較的軽症で経過する。副鼻腔炎(特に篩骨洞炎)・眼瞼外傷・虫刺され・顔面の皮膚感染が主な発症契機であり、小児に好発する疾患である。成人では歯性感染や外傷を契機として発症することもある。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”- 眼瞼の発赤・腫脹・熱感:最も特徴的な症状であり、急速に出現・増悪することが多い。高度の腫脹では開瞼困難となる場合がある。
- 疼痛:眼窩周囲の疼痛を訴えることが多い。眼球運動時痛は通常みられない。
- 発熱:全身炎症反応として出現する。高熱を呈する場合は中等症以上の可能性を考慮する。
眼窩蜂窩織炎との鑑別に重要な臨床所見
Section titled “眼窩蜂窩織炎との鑑別に重要な臨床所見”眼窩隔膜前蜂窩織炎では以下の所見が「ない」ことが眼窩蜂窩織炎との鑑別の根拠となる。
| 所見 | 眼窩隔膜前蜂窩織炎 | 眼窩蜂窩織炎 |
|---|---|---|
| 眼球突出 | なし | あり |
| 眼球運動障害 | なし | あり |
| 眼痛(眼球運動時痛) | なし(通常) | あり |
| 視力低下 | なし | あることあり |
| RAPD(相対的求心性瞳孔反応障害) | 陰性 | 陽性の可能性あり |
| CT所見 | 隔膜前の軟部腫脹のみ | 眼窩内の炎症・膿瘍 |
眼窩蜂窩織炎の所見
眼窩蜂窩織炎への移行を示す警告徴候
Section titled “眼窩蜂窩織炎への移行を示す警告徴候”治療中に以下の所見が新たに出現した場合は、眼窩蜂窩織炎(Group 2以上)への進展を直ちに疑い、CT再撮影を行う。1)
- 眼球突出の出現
- 眼球運動障害の出現
- 視力低下
- 治療開始後24〜48時間以内に改善が得られない場合
- 頭痛の増悪・意識の変化(頭蓋内合併症を示唆)
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”眼窩隔膜前蜂窩織炎の発症経路は複数に分類される。
- 副鼻腔炎(篩骨洞炎)からの波及:小児において最も多い経路。篩骨洞は眼窩内壁(篩板 lamina papyracea)に近接しており、副鼻腔と眼窩の間には弁のない静脈(バルブレス静脈)が走行する。このため感染が容易に眼窩周囲軟部組織に波及する。2) 小児では副鼻腔の発育が未成熟で骨が薄く、感染が広がりやすい。
- 眼瞼・顔面の外傷:擦り傷・虫刺され・動物咬傷など、皮膚バリアが破綻した部位から常在菌が侵入する。眼瞼の皮膚は薄く、軽微な傷でも感染の起点となりうる。
- 顔面皮膚感染からの波及:とびひ(伝染性膿痂疹)・皮膚蜂窩織炎などの周囲への直接拡大。
- 麦粒腫・霰粒腫の二次感染:眼瞼炎症が進展して隔膜前の軟部組織炎へと移行する場合がある。
- 歯性感染:上顎の歯科感染が上行して発症することがある(成人に多い)。
- 黄色ブドウ球菌(Staphylococcus aureus):最も多い起因菌であり、皮膚の外傷・虫刺されからの感染に多く関与する。
- レンサ球菌(A群・B群):咽頭感染や皮膚感染から波及することがある。
- インフルエンザ菌(Haemophilus influenzae):Hibワクチン普及以前は小児の主要原因菌であったが、ワクチン普及後は激減した。ワクチン未接種児では依然として発症しうる。
- MRSA(メチシリン耐性黄色ブドウ球菌):地域や施設の薬剤感受性により、経験的治療での考慮が必要な場合がある。
- 嫌気性菌:歯性感染や副鼻腔炎合併例で関与することがある。
- 小児(特に10歳以下)
- 副鼻腔炎(特に篩骨洞炎)の既往・合併
- 眼瞼・顔面の外傷(虫刺され・擦り傷・動物咬傷)
- 上気道感染の反復
- 免疫不全状態(HIV感染・ステロイド使用・悪性腫瘍等)
- ワクチン未接種(Hibワクチン)
眼瞼や顔面の虫刺されは眼窩隔膜前蜂窩織炎の原因となりうる。刺傷部から皮膚常在菌(黄色ブドウ球菌・レンサ球菌等)が侵入することで感染が成立する。虫刺され後に眼瞼の発赤・腫脹が急速に拡大し、発熱を伴う場合は蜂窩織炎への進展を疑い受診が必要である。
4. 診断と検査方法
Section titled “4. 診断と検査方法”眼窩隔膜前蜂窩織炎の診断は主に臨床所見に基づく。診察では以下を系統的に確認する。
眼球突出・眼球運動障害・視力低下・RAPD陽性がいずれも認められない場合、眼窩蜂窩織炎との鑑別が臨床的に可能となる。
**CT(眼窩・副鼻腔)**が診断の主体となる。造影CTが望ましく、隔膜前後の炎症範囲と副鼻腔炎の合併を評価する。
- 隔膜前蜂窩織炎の所見:隔膜前の軟部組織腫脹のみ。眼窩内の炎症・膿瘍形成は認めない。
- 眼窩蜂窩織炎への進展所見:眼窩内の炎症浸潤・骨膜下膿瘍・眼窩膿瘍の形成。
- 副鼻腔所見:副鼻腔粘膜の肥厚・腔内の混濁(特に篩骨洞)に注意する。副鼻腔炎の合併確認は治療方針(耳鼻科連携の要否)に直結する。
軽症で副鼻腔炎の関与が低く、明らかな外傷・虫刺されが契機の場合は、臨床的に診断して抗菌薬治療を開始し、48時間以内に改善しない場合にCTを施行する選択肢もある。
血液・培養検査
Section titled “血液・培養検査”| 検査 | 目的 |
|---|---|
| 血液検査(CRP・WBC) | 炎症の程度評価・経過観察の指標 |
| 血液培養 | 菌血症の除外(高熱・重症例) |
| 鼻腔・創傷部培養 | 起因菌同定・抗菌薬感受性確認(可能な場合) |
| 鑑別疾患 | 鑑別ポイント |
|---|---|
| 眼窩蜂窩織炎 | 眼球突出・運動障害・視力低下あり → CTで確認 |
| 麦粒腫 | 眼瞼限局の腫瘤・発熱なし・経過が限局的 |
| アレルギー性眼瞼浮腫 | 発赤なし・発熱なし・速やかな消退・再発性 |
| 眼窩腫瘍 | 慢性経過・画像で腫瘤確認・抗菌薬治療無効 |
| 涙腺炎 | 上眼瞼外側に限局・圧痛・慢性型では感冒後に多い |
| 接触性皮膚炎 | 点眼薬・化粧品等の使用歴・非感染性で発熱なし |
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療方針の層別化
Section titled “治療方針の層別化”眼窩隔膜前蜂窩織炎の治療は重症度に応じて外来管理と入院管理に層別化する。
外来管理の条件
全身状態:良好で高熱なし(38℃未満)
腫脹の程度:限局的な眼瞼腫脹にとどまる
年齢:年長児〜成人(生後1歳を超えた小児・成人)
経過観察:24〜48時間後に再診が確実に可能
その他:免疫不全なし・内服アドヒアランス良好
入院が必要な条件
全身状態:高熱(38.5℃以上)・全身状態不良
腫脹の程度:広範な腫脹・急速な進行
年齢:乳幼児(特に生後1歳以下)
改善不十分:外来治療開始後24〜48時間で改善なし
その他:免疫不全・経口内服困難・合併症あり
軽症・外来管理(経口抗菌薬)
| 薬剤 | 用法 | 適応 |
|---|---|---|
| セフジニル(セフゾン®)100mg | 1日3回 経口(小児:9mg/kg/日 分3) | 軽症・外来管理 |
| アモキシシリン/クラブラン酸(オーグメンチン®)250mg | 1日3回 経口 | 軽症・外来管理(代替) |
| クリンダマイシン | 小児10mg/kg/回 1日3回 経口 | ペニシリンアレルギー例 |
中等症以上・入院管理(静注抗菌薬)
| 薬剤 | 用法 | 適応 |
|---|---|---|
| セフトリアキソン | 50〜100mg/kg/日 静注 | 中等症以上・入院 |
| バンコマイシン | 静注(MRSA考慮時・体重に応じた用量調節) | MRSA疑い・重症例 |
| アンピシリン/スルバクタム | 静注 | 嫌気性菌カバーが必要な場合 |
MRSA流行地域や外来治療に反応しない症例では、バンコマイシンを含む広域カバーへの切り替えを検討する。
耳鼻科との連携
Section titled “耳鼻科との連携”副鼻腔炎(特に篩骨洞炎)の合併が確認された場合、耳鼻科的処置が必要となる。成人では副鼻腔炎に対する耳鼻科的処置が必要になる場合が多い。内科的治療で改善しない場合は機能的内視鏡副鼻腔手術(FESS)を耳鼻科と協力して検討する。
経過観察(最重要ポイント)
Section titled “経過観察(最重要ポイント)”治療開始後24〜48時間での再評価が必須である。以下の点を確認する。
改善不十分または悪化した場合(眼球突出・眼球運動障害が新たに出現した場合)は、眼窩蜂窩織炎(Group 2以上)への進展を疑い、即時にCT再撮影と入院管理への移行を行う。2)
全身状態が良好で発熱が軽度、限局的な眼瞼腫脹にとどまる軽症例は、経口抗菌薬で外来管理が可能である。ただし治療開始後24〜48時間後の再診で改善を確認する必要がある。悪化した場合(眼球突出・眼球運動障害・視力低下の出現)は、入院治療に切り替える。
眼球突出の出現、目の動きの制限(眼球運動障害)、視力の低下、頭痛の増悪、意識の変化は眼窩蜂窩織炎またはそれ以上の重症型への進展を示す危険なサインである。これらが出現した場合は直ちに再受診が必要であり、CT再撮影と専門医による緊急評価が求められる。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼窩隔膜の解剖と機能
Section titled “眼窩隔膜の解剖と機能”眼窩隔膜(orbital septum)は眼瞼板(瞼板)から眼窩骨縁(arcus marginalis)に付着する線維性膜であり、眼窩前方のバリアとして機能する。この膜が眼窩内への感染の進展を物理的に阻止することで、隔膜前の感染は眼窩内に波及しにくい構造となっている。
小児では眼窩隔膜が薄く未成熟であるため、成人と比較して眼窩蜂窩織炎へ移行しやすいとされている。また篩骨洞と眼窩を隔てる篩板(lamina papyracea)も小児では薄く、副鼻腔炎から眼窩周囲への感染波及が容易に起こる。
感染成立の機序
Section titled “感染成立の機序”- 外傷・虫刺され経由:皮膚バリアの破綻から皮膚常在菌(黄色ブドウ球菌・レンサ球菌等)が眼瞼・眼窩周囲軟部組織に侵入し、急性感染性炎症を引き起こす。
- 副鼻腔炎からの波及:篩骨洞が眼窩内壁に近接しているため、副鼻腔炎の炎症・感染が隔膜前の軟部組織に直接波及する。バルブレス静脈(弁のない静脈)を介した血行性拡散も関与する。2)
- 顔面皮膚感染・周囲組織炎からの拡大:とびひや顔面蜂窩織炎が眼窩周囲軟部組織へ進展する。
眼窩蜂窩織炎への進展機序
Section titled “眼窩蜂窩織炎への進展機序”炎症が眼窩隔膜を超えて眼窩内へ波及すると眼窩蜂窩織炎(Group 2以上)へと移行する。副鼻腔炎合併例では篩骨洞から眼窩内壁を介した骨膜下膿瘍(Group 3)へ急速に進展することがある。2)
進展経路は以下のように段階的である:
- Group 1(眼窩隔膜前蜂窩織炎)→ Group 2(眼窩蜂窩織炎)→ Group 3(骨膜下膿瘍)→ Group 4(眼窩膿瘍)→ Group 5(海綿静脈洞血栓症)
各段階への移行は数時間〜数日以内に起こりうるため、24〜48時間での再評価が不可欠である。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”小児preseptal cellulitisの入院基準と外来プロトコール
Section titled “小児preseptal cellulitisの入院基準と外来プロトコール”小児における眼窩隔膜前蜂窩織炎の外来vs入院管理の判断基準については、年齢・炎症反応・症状重症度に基づく層別化が模索されている。経口抗菌薬のみで安全に管理できる条件の定量的基準が確立されれば、不必要な入院を減らしつつ安全性を担保できると期待される。
MRSAへの対応と起因菌の変容
Section titled “MRSAへの対応と起因菌の変容”preseptal cellulitisの経験的治療では、地域ごとのMRSA頻度と薬剤感受性を踏まえた抗菌薬選択が重要である。院内感染型MRSAとコミュニティ獲得型MRSAでは病態・感受性が異なるため、地域の薬剤感受性サーベイランスに基づいた経験的治療選択が求められる。
画像所見による定量的鑑別基準の確立
Section titled “画像所見による定量的鑑別基準の確立”CT所見を用いたpreseptal cellulitisとorbital cellulitisの定量的鑑別基準(軟部組織腫脹の厚みや範囲等)の確立が研究されている。画像診断の客観的な閾値が設定されれば、適切なトリアージと治療層別化の精度向上が期待される。
8. 参考文献
Section titled “8. 参考文献”- Vanga S, Daniel AR, Gould MB, Ramlatchan SR, Ganti L. A Diagnostic Challenge: Periorbital or Orbital Cellulitis? Cureus. 2023;15(11):e48439. PMID: 38074053. PMCID: PMC10702408. doi:10.7759/cureus.48439.
- Colombe MM, Nabuloho EH, Opondjo FM, et al. Acute ethmoiditis complicated by intraorbital abscess, orbital cellulitis, and cerebral empyema in a 14-year-old girl. Clin Case Rep. 2023;11:e6984. PMID: 36852125. PMCID: PMC9957698. doi:10.1002/ccr3.6984.
