急性涙腺炎

涙腺炎(Dacryoadenitis)
1. 涙腺炎とは
Section titled “1. 涙腺炎とは”涙腺炎(dacryoadenitis)は、涙腺に炎症が生じた疾患の総称である。涙腺は眼窩上壁の外側寄りに位置する涙腺窩に収まる外分泌腺であり、結膜嚢に開口して涙液の水層を分泌する主涙腺(しゅるいせん)である。涙腺には眼窩部涙腺(大きい部分)と眼瞼部涙腺(小さい部分)があり、両者の炎症を合わせて涙腺炎と呼ぶ。
涙腺炎は大きく急性涙腺炎と慢性涙腺炎の2カテゴリに分類される。急性涙腺炎はウイルス性と細菌性に細分される。ウイルス性では、ムンプスウイルス(おたふくかぜ)・EBウイルス(エプスタインバールウイルス)が代表的な起因ウイルスであり、多くは両側性に発症する。細菌性では、ブドウ球菌・淋菌が主な原因菌であり、麦粒腫(めいぼ)等の局所感染や外傷からの波及によるものは片側性が多い12。
慢性涙腺炎には、白血病・Hodgkin病・結核・梅毒・サルコイドーシスなどの全身疾患に合併する型と、IgG4関連眼疾患の一亜型として生じるIgG4関連涙腺炎がある34。IgG4関連涙腺炎(IgG4-related dacryoadenitis)は60歳代以降に好発し、男女差はほとんどみられない。唾液腺(顎下腺・耳下腺)の腫脹を伴う場合はMikulicz病(みくりっちびょう)として知られ、IgG4関連疾患の一亜型として位置づけられている3。
急性涙腺炎はムンプス流行期に増加する。ムンプスワクチンの接種率低下が続く時期には、成人・学童のムンプス涙腺炎が増加することがある。サルコイドーシスに伴う涙腺炎は比較的頻度が高く、眼科初診時に偶然発見されることもある。
涙腺炎は涙液を分泌する涙腺(眼窩上壁外側の涙腺窩に位置)の炎症であり、上眼瞼外側の腫脹・圧痛として現れる。涙囊炎は涙液の排出路にある涙囊(内眼角付近)の炎症であり、内眼角の下方に腫脹・疼痛が生じる。解剖学的位置と症状の出現部位が明確に異なるため、診察で区別できる。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”急性涙腺炎では、上眼瞼外側が突然腫れ上がり、強い疼痛を訴えることが多い。発赤・熱感を伴い、眼球突出感を自覚することもある。高度の炎症では発熱・全身倦怠感を伴う場合がある。
慢性涙腺炎では、疼痛のない眼瞼の腫れが主訴である。両側性であることが多く、「両目の上まぶたが腫れている」と訴えて受診する。IgG4関連の場合は頬や顎の下(唾液腺部位)の腫脹を同時に自覚することがある。
| 所見項目 | 急性涙腺炎 | 慢性涙腺炎 |
|---|---|---|
| 発症様式 | 急性(数日以内) | 緩徐(数週〜数か月) |
| 患側 | ウイルス性は両側性が多い / 細菌性は片側性が多い | 両側性が多い |
| 疼痛 | 強い(涙腺部圧痛) | 原則なし |
| 発赤・腫脹 | 著明(上眼瞼外側) | 軽度〜中等度 |
| 眼球突出 | 高度炎症時に認める | 通常なし |
| 腫瘤触知 | 触診で腫大した涙腺 | 弾性軟〜硬の腫瘤 |
| 唾液腺腫脹 | なし | IgG4関連で合併 |
S字型眼瞼下垂(S-shaped ptosis)は急性涙腺炎の特徴的な所見である。上眼瞼の外側(涙腺部)のみが腫脹し、内側は正常なため、上眼瞼の縁がS字カーブを描くように見える。この形状は、涙腺が眼瞼の外側寄りに位置することに起因する。
IgG4関連涙腺炎では、両側対称性の涙腺腫大に加えて、顎下腺・耳下腺の無痛性腫大を同時に認めることが診断の手がかりとなる(Mikulicz病)。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”慢性涙腺炎
全身疾患合併型
白血病・Hodgkin病(ホジキンリンパ腫)
サルコイドーシス(肺門リンパ節腫大・ACE上昇を伴う)
結核:抗酸菌の涙腺浸潤
梅毒:梅毒トレポネーマの全身播種
IgG4関連型
IgG4陽性形質細胞の涙腺浸潤:対称性腫大・唾液腺腫脹(Mikulicz病)
60歳代以降に多い
ウイルス性涙腺炎のリスク
- ムンプスワクチン未接種または免疫不十分
- EBウイルス既感染歴なし(伝染性単核球症罹患リスク)
IgG4関連涙腺炎のリスク
- 他のIgG4関連疾患の合併(自己免疫性膵炎・硬化性胆管炎等)
- アレルギー疾患(気管支喘息・アレルギー性鼻炎等)との合併が多い
細菌性涙腺炎のリスク
涙腺腫大の原因には涙腺炎のほか、涙腺腫瘍(多形腺腫・腺様嚢胞癌)、悪性リンパ腫がある。急性の発赤・疼痛を伴う場合は炎症性が疑われるが、慢性で無痛性の涙腺腫大では腫瘍との鑑別が最優先事項となる。生検による病理組織学的確認が必要になることがある。
4. 診断と検査方法
Section titled “4. 診断と検査方法”眼瞼部の視診が診断の基本である。上眼瞼外側の腫脹・発赤(急性例)またはびまん性の硬い腫脹(慢性例)を確認する。触診では涙腺部の圧痛の有無・腫瘤の硬さ・可動性を評価する。急性涙腺炎では圧痛が著明であり、慢性涙腺炎では弾性軟〜硬の腫瘤を触れる。
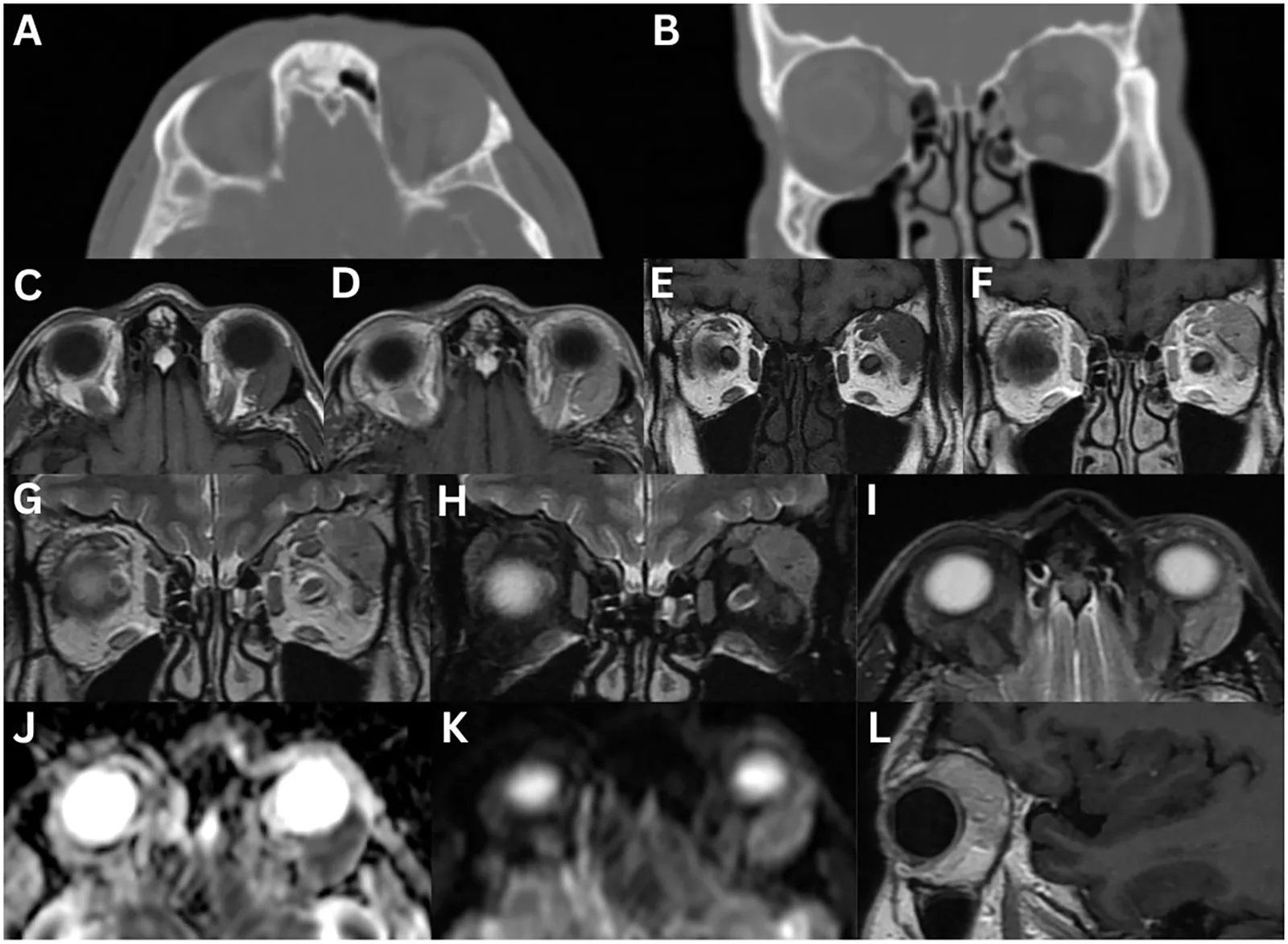
CT検査は涙腺の腫大・形態を評価する主要な検査である。びまん性腫大か結節性かを鑑別し、骨破壊の有無を確認する。骨破壊がある場合は腺様嚢胞癌を積極的に疑う。MRI検査はCTより軟部組織の分解能が高く、T2強調像で涙腺の信号変化を評価できる。IgG4関連涙腺炎は均一なT2低信号を示すことが多い。
| 検査項目 | 基準値異常 | 疑われる病態 |
|---|---|---|
| 血清IgG4 | 135mg/dL以上 | IgG4関連眼疾患(涙腺炎) |
| ACE(アンジオテンシン変換酵素) | 上昇 | サルコイドーシス |
| 血液像(末梢血スメア) | 芽球・異型リンパ球 | 白血病・悪性リンパ腫 |
| 梅毒血清反応(RPR・TPHA) | 陽性 | 梅毒性涙腺炎 |
| QuantiFERON・T-スポット | 陽性 | 結核性涙腺炎 |
| LDH・sIL-2R | 上昇 | 悪性リンパ腫 |
慢性涙腺炎では悪性腫瘍との鑑別のために生検が必要となることがある。生検によりIgG4陽性形質細胞の浸潤密度(IgG4陽性細胞≥50個/HPF、IgG4+/IgG+形質細胞比≥40%)や、悪性リンパ腫・腺様嚢胞癌の有無を病理組織学的に確認する。なお2023年に改訂されたIgG4関連涙腺炎・唾液腺炎の診断基準では、組織所見のIgG4+/IgG+比は0.4以上、IgG4陽性細胞は10個/HPF超に閾値が調整され、唇腺生検の活用も認められている5。
| 鑑別疾患 | 鑑別ポイント |
|---|---|
| 涙腺腫瘍(多形腺腫) | 無痛性・片側性・硬い腫瘤・骨のリモデリング(CT) |
| 腺様嚢胞癌 | 疼痛あり・骨破壊・急速増大・CT/MRIで浸潤性 |
| 悪性リンパ腫 | 無痛性・MRIで均一信号・外眼筋浸潤・sIL-2R上昇 |
| 眼窩蜂窩織炎 | 急性発症・副鼻腔炎合併・汎眼窩の炎症所見 |
| サルコイドーシス | 両側性・肺門リンパ節腫大(胸部X線)・ACE上昇 |
悪性腫瘍の見逃しに注意
慢性涙腺炎様の症状でも涙腺腫瘍を必ず除外する。無痛性・単発・硬い腫瘤、骨破壊、急速増大、抗菌薬・ステロイドへの不応を認めた場合は早期に生検を行う。悪性リンパ腫・腺様嚢胞癌は組織型確定後に治療科への速やかな紹介が必要である。
5. 標準的な治療法
Section titled “5. 標準的な治療法”急性涙腺炎の治療
ウイルス性(ムンプス・EBウイルス)
対症療法が基本。多くは2〜4週で自然回復する
冷罨法(冷やす)、鎮痛薬(アセトアミノフェン 400〜500mg 1日3回)
細菌性(ブドウ球菌・淋菌等)
抗菌薬の全身投与が基本
セファレキシン(ケフレックス®)250〜500mg 1日4回 経口(7〜14日間)
重症例:セフトリアキソン等の静注
膿瘍形成時:切開排膿を検討
慢性涙腺炎の治療
IgG4関連涙腺炎
プレドニゾロン(プレドニン®)30mg/日(0.6mg/kg/日)で開始
2週間ごとに10%漸減。再燃時は漸減を中断し現量で維持
全身疾患合併型
サルコイドーシス:全身ステロイド療法(呼吸器内科との連携)
結核:抗結核薬(イソニアジド・リファンピシン・ピラジナミド等)
梅毒:ペニシリン系抗菌薬(皮膚科・感染症科と連携)
悪性腫瘍疑い
生検→病理確定→血液内科・腫瘍科へ速やかに紹介
| 薬剤 | 用法・用量 | 適応 |
|---|---|---|
| アセトアミノフェン(カロナール®)400〜500mg | 1日3回 経口 | 急性ウイルス性涙腺炎(対症療法) |
| セファレキシン(ケフレックス®)250〜500mg | 1日4回 経口(7〜14日間) | 急性細菌性涙腺炎 |
| プレドニゾロン(プレドニン®)30mg/日(0.6mg/kg/日) | 2週間ごとに10%漸減 | IgG4関連涙腺炎 |
IgG4関連涙腺炎のステロイド療法
Section titled “IgG4関連涙腺炎のステロイド療法”プレドニゾロンによる初期投与量は0.6mg/kg/日(標準的には30mg/日)が推奨される。2〜4週間後に効果を確認し、腫大の縮小が得られれば2週間ごとに10%ずつ漸減する。維持量(5〜10mg/日)到達後も長期継続が必要なことが多く、減量中の再燃に備えて定期通院が欠かせない。ステロイド長期投与時は、糖尿病・骨粗鬆症・消化性潰瘍・白内障・緑内障の発症・悪化に注意し、定期的なモニタリングを行う。
ステロイド抵抗性や依存性のある症例では、免疫抑制薬(アザチオプリン等)の追加が検討される。抗CD20抗体(リツキシマブ)による寛解導入・維持の報告もあるが、保険適用の確認が必要である。
ステロイド療法で腫大の縮小など良好な反応が得られることが多いが、減量中に再燃しやすい。長期的な経過観察と慎重な漸減が必要である。ステロイド抵抗性の場合は免疫抑制薬の追加が検討される。完全な治癒(寛解)が得られる例もあるが、維持療法が長期にわたることも多い。
ウイルス性(ムンプス・EBウイルス)の急性涙腺炎は多くが2〜4週で自然回復する。ただし細菌性の場合は抗菌薬投与が必要であり、膿瘍を形成した場合は切開排膿も検討される。自然回復を待てるかどうかは、ウイルス性か細菌性かを臨床的に判断して決定する。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”急性涙腺炎の病態
Section titled “急性涙腺炎の病態”ムンプスウイルス・EBウイルスなどの病原体が血行性または局所から涙腺実質に浸潤する。涙腺上皮細胞への直接感染と、炎症性サイトカインによる好中球・リンパ球の遊走が起こり、間質の浮腫が生じる。浮腫による腺組織の腫大が上眼瞼外側の膨隆(S字型眼瞼下垂)を引き起こす。自然回復例では2〜4週で炎症が鎮静し、腺構造は回復する。
細菌性涙腺炎では、麦粒腫・外傷・副鼻腔炎などの近傍感染巣から細菌が波及し、急性化膿性炎症を起こす。重症例では膿瘍が形成され、切開排膿が必要となる。
慢性涙腺炎の病態
Section titled “慢性涙腺炎の病態”リンパ球・形質細胞の持続的浸潤が腺実質に生じ、腺組織が線維化・硬化する過程をたどる。炎症性偽腫瘍としての側面を持ち、腫瘍との鑑別が困難なことがある。
IgG4関連涙腺炎の病態
Section titled “IgG4関連涙腺炎の病態”IgG4関連疾患(IgG4-related disease)は、IgG4陽性形質細胞および制御性T細胞が各臓器に浸潤することで線維化・硬化を引き起こす全身疾患の概念である。涙腺では以下の病態が進行する。
- IgG4陽性形質細胞が涙腺組織に高密度に浸潤(≥50個/HPF)
- storiform fibrosis(花筵状線維化:渦巻き状の線維増生)が腺実質に形成される
- 閉塞性静脈炎(静脈周囲への炎症細胞浸潤と管腔閉塞)が組織学的特徴となる
- 腺実質の腫大 → 線維化 → 硬化の順に進行し、腺機能障害(涙液分泌低下・ドライアイ)を来す
- Mikulicz病は涙腺と大唾液腺(顎下腺・耳下腺)が同時に侵される病態であり、IgG4関連疾患の亜型として位置づけられている3
サルコイドーシスの病態
Section titled “サルコイドーシスの病態”サルコイドーシスでは、非乾酪性類上皮細胞肉芽腫が涙腺組織に形成される。T細胞と活性化マクロファージ(類上皮細胞)が凝集し、多核巨細胞を含む肉芽腫を形成する。涙腺のサルコイドーシスはしばしば片側性で始まり、やがて両側性となる4。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”IgG4関連疾患の診断基準は国際的な標準化が進んでいる。2019年に発表されたIgG4関連疾患の国際分類基準(ACR/EULARスコアリングシステム)に加え、2023年改訂のIgG4関連涙腺炎・唾液腺炎の診断基準では非対称病変や2腺対以下の症例も対象に組み入れられ、診断のすそ野が広がった5。
ステロイド抵抗性・依存性のIgG4関連涙腺炎に対するリツキシマブ(抗CD20抗体)の有効性が複数の症例報告・症例シリーズで報告されており、今後の選択肢として注目されている3。
涙腺炎後の涙液分泌機能障害(ドライアイ)の管理が臨床的課題となっている。腺実質の線維化が進行した場合、ステロイドによる腫大の改善にもかかわらず涙液分泌が回復しないケースがあり、長期の涙液補充療法が必要となる。
生検を必要としない低侵襲診断法として、MRIバイオマーカー(ADC値・動的造影パターン)や血清バイオマーカーの研究が進められており、将来的には組織診断なしでIgG4関連疾患と腫瘍を鑑別できる可能性がある。
8. 参考文献
Section titled “8. 参考文献”Footnotes
Section titled “Footnotes”-
Zeppieri M, Patel R, Patel BC. Dacryoadenitis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Apr 6. PMID: 30571005. Bookshelf ID: NBK535384. https://www.ncbi.nlm.nih.gov/books/NBK535384/ ↩
-
Wai KM, Wolkow N, Yoon MK. Infectious Dacryoadenitis: A Comprehensive Review. Int Ophthalmol Clin. 2022;62(2):71-86. doi:10.1097/IIO.0000000000000412. PMID: 35325911. https://pubmed.ncbi.nlm.nih.gov/35325911/ ↩
-
Maehara T, Pillai S, Stone JH, Nakamura S. Clinical features and mechanistic insights regarding IgG4-related dacryoadenitis and sialoadenitis: a review. Int J Oral Maxillofac Surg. 2019;48(7):908-916. doi:10.1016/j.ijom.2019.01.006. PMID: 30686634. https://pubmed.ncbi.nlm.nih.gov/30686634/ ↩ ↩2 ↩3 ↩4
-
Yanardag H, Pamuk ON. Lacrimal gland involvement in sarcoidosis. The clinical features of 9 patients. Swiss Med Wkly. 2003;133(27-28):388-391. doi:10.4414/smw.2003.10125. PMID: 12947527. https://pubmed.ncbi.nlm.nih.gov/12947527/ ↩ ↩2
-
Kanda M, Nagahata K, Moriyama M, et al. The 2023 revised diagnostic criteria for IgG4-related dacryoadenitis and sialadenitis. Mod Rheumatol. 2025;35(3):542-547. doi:10.1093/mr/roae096. PMID: 39441008. https://pubmed.ncbi.nlm.nih.gov/39441008/ ↩ ↩2
