Chandler I〜III
I度(眼窩周囲蜂窩織炎):眼瞼・周囲軟部組織の浮腫。眼窩隔膜前部に限局。眼球突出・眼球運動障害を伴わない。
II度(眼窩蜂窩織炎):眼窩内脂肪組織への感染波及。眼球突出・眼球運動障害を伴う。
III度(骨膜下膿瘍):眼窩壁骨膜と眼窩壁の間に膿瘍形成。手術的排膿が必要となる場合が多い。

眼窩蜂窩織炎(orbital cellulitis)は、眼窩隔膜(眼瞼の前面にある線維性膜)より後方の眼窩内軟部組織に生じる細菌性感染症である。眼窩組織の急性感染性炎症過程を意味し、眼科的緊急疾患の一つとして位置づけられる。
眼窩感染症の重症度はChandler分類(1970年)によって評価される。なお、同分類はChanのGroup分類とも呼ばれ、炎症の主座によってGroup 1〜5に分類される(以下の表を参照)。
Chandler I〜III
I度(眼窩周囲蜂窩織炎):眼瞼・周囲軟部組織の浮腫。眼窩隔膜前部に限局。眼球突出・眼球運動障害を伴わない。
II度(眼窩蜂窩織炎):眼窩内脂肪組織への感染波及。眼球突出・眼球運動障害を伴う。
III度(骨膜下膿瘍):眼窩壁骨膜と眼窩壁の間に膿瘍形成。手術的排膿が必要となる場合が多い。
Chandler IV〜V
IV度(眼窩膿瘍):眼窩脂肪内に膿瘍形成。高度の眼球突出と完全な眼球運動制限。視力低下が顕著。緊急排膿の適応。
V度(海綿静脈洞血栓症):頭蓋内への感染波及。両眼性所見・意識障害を伴う最重症型。生命の危機を伴う。
本疾患は小児に好発し、青壮年にも発症する。副鼻腔炎(特に篩骨洞炎)との関連が深く、眼窩の内壁を形成する薄い篩板(lamina papyracea)を介して感染が眼窩へ波及する。成人では歯科感染・外傷も原因となりうる。副鼻腔炎や上気道感染がある患者では、急速な眼瞼腫脹・疼痛・眼球突出が出現した場合に本疾患を積極的に疑う。
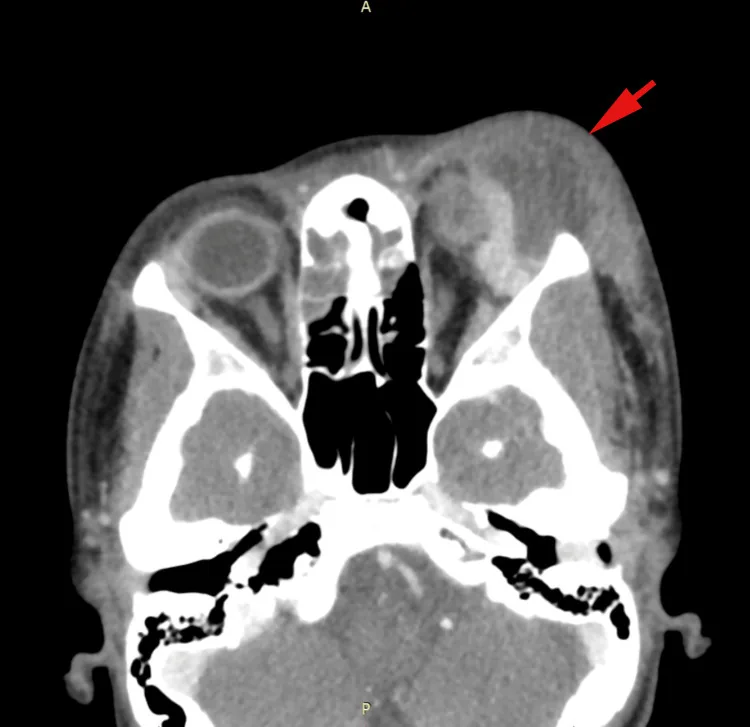
隔膜前蜂窩織炎は眼窩隔膜より前方(眼瞼側)に限局した感染で、眼球突出・眼球運動障害・視力低下を伴わない。眼窩蜂窩織炎は隔膜後方の眼窩内まで感染が及んだ状態であり、これらの所見が加わる。両者の鑑別にはCTが有用である。
眼窩蜂窩織炎における主な自覚症状は以下のとおりである。炎症の主座が深部に位置するほど症状は重篤となる。
MRSA(メチシリン耐性黄色ブドウ球菌)による眼窩蜂窩織炎9例の検討では、眼瞼浮腫88.9%・疼痛88.9%・眼球突出66.7%・眼球運動制限66.7%・発熱55.5%が記録された。CRP中央値178 mg/L・WBC中央値17.9×10⁹/Lが報告されている。1)
| 所見 | 特徴 |
|---|---|
| 眼球突出 | 眼窩内膿瘍や浮腫による眼窩内容の増大による。程度が大きいほど重症 |
| 眼球運動障害 | 外眼筋の炎症浸潤または神経支配障害による。血行性感染例では遷延した報告もある3) |
| 眼瞼浮腫・結膜浮腫(ケモシス) | 静脈・リンパ還流障害による |
| 眼圧上昇・視神経乳頭浮腫 | 眼窩内圧上昇により視機能が脅かされる所見 |
| 眼瞼下垂 | 眼瞼腫脹と混同しないよう注意が必要 |
**新生児における眼瞼後退(eyelid retraction)**は、重症新生児例で観察された所見として報告されている2)。
RAPD陽性(相対的求心性瞳孔反応障害)は視神経圧迫を示す危険な徴候であり、確認した場合は緊急処置を要する。
視力低下は視神経圧迫を示す危険な徴候であり、緊急処置を要する可能性が高い。ただし手術適応は視力低下単独ではなく、CTによる膿瘍サイズ・部位・年齢・抗菌薬治療への反応性を総合して判断する。詳細はセクション5の治療法を参照。
眼窩蜂窩織炎の発症経路は主に3つに分類される。
また、病原体の到達経路としては副鼻腔炎からの浸潤に加え、海綿静脈洞血栓症からの逆行性伝播、内因性眼内炎からの眼窩への拡散も考えられる。急性網膜壊死(水痘・帯状疱疹ウイルス網膜感染)にも眼窩感染が併発しうる。
上気道感染・副鼻腔炎・顔面外傷・歯性感染症・免疫不全状態(HIV感染を含む)が主なリスク因子である。8)
Pott’s puffy tumor(ポット腫脹腫)は前頭洞炎に伴う前頭骨骨膜下膿瘍・骨髄炎であり、眼窩蜂窩織炎として発症することがある。12歳男児例では眼窩内・側頭部の骨膜下膿瘍と頭蓋内硬膜外膿瘍を合併した症例が報告されており、前頭部腫脹を伴う眼窩感染例では本病態を鑑別する必要がある。10)
眼窩の内側壁(篩板)は非常に薄く、篩骨洞に隣接している。また、副鼻腔と眼窩の間には弁のない静脈(バルブレス静脈)が走行しており、感染が双方向に広がりやすい。7) このため篩骨洞炎があると感染が眼窩内へ直接波及しやすい。
| 検査 | 用途・特徴 |
|---|---|
| CT(造影) | 第一選択。骨膜下膿瘍の有無・大きさ・位置を評価。副鼻腔炎の合併評価も同時に実施 |
| MRI(STIR法) | 軟部組織・骨髄炎・頭蓋内病変の詳細評価。CTで検出困難な骨髄炎も描出可能 |
| Bスキャン超音波 | 放射線被曝を避けたい場合の補助検査 |
CT検査が診断の基本であり、3mm以下のスライス厚で冠状断像を含めた撮影が推奨される。造影CTにより骨膜下膿瘍・眼窩膿瘍の同定が可能となる。特に病巣近傍の副鼻腔炎の所見(副鼻腔粘膜の肥厚・腔内の混濁)に注意する。
**MRI(特にSTIR法)**は軟部組織コントラストに優れ、眼窩内軟部組織、骨髄炎、頭蓋内合併症の評価に有用である8)。DWI(拡散強調像)は膿瘍形成の確認にも役立つ1)。
鑑別が必要な疾患には以下が含まれる。
眼窩蜂窩織炎は入院のうえ経静脈的抗菌薬投与を原則とする。耳鼻咽喉科との連携が必須であり、CTによる病巣の繰り返し観察で治療効果を評価して薬剤投与量・期間を決定する。視力低下が認められる場合は眼窩内圧の減少が重要であり、必要に応じて外科的排膿を行う。
| 患者群 | 選択薬 | 根拠 |
|---|---|---|
| 標準初期治療 | 第3世代セフェム等 | 広域カバー4, 8) |
| MRSAリスク | バンコマイシン追加 | 地域流行で判断1, 8) |
| 嫌気性菌疑い | メトロニダゾール等 | 歯性・頭蓋内波及8) |
| 新生児・免疫不全 | 個別に広域化 | 専門科連携2, 3) |
外来点滴治療(OPAT)や内服への移行は、解熱、炎症反応の改善、眼所見の安定を確認してから検討する4, 8)。
手術適応の目安
大きな膿瘍:骨膜下膿瘍が大きい場合(例:20 mm以上)は積極的排膿を検討する。
視機能障害:視力低下・求心性瞳孔反応障害(RAPD陽性)がある場合は緊急適応となりうる。
抗菌薬不応:適切な抗菌薬治療後も悪化・無改善の場合。
頭蓋内進展:硬膜外膿瘍・脳膿瘍への波及が認められる場合。
手術術式
FESS(機能的内視鏡副鼻腔手術):副鼻腔炎の排膿・ドレナージ。MRSA症例の88.9%に施行された。1)
眼窩外ドレナージ:外切開による膿瘍排膿。内視鏡手術との併用(combined approach)も行われる。4)
多科連携:耳鼻科・眼科・脳神経外科の連携が重篤例では不可欠。4)
なお、骨膜下膿瘍のすべてが手術を要するわけではない。膿瘍サイズが小さく視機能が保たれ、抗菌薬治療に良好に反応する場合は保存的治療が試みられる。
デキサメタゾンの補助療法としての有用性が報告されている。
AlQahtaniらは3歳のMRSA+緑膿菌感染例(骨膜下膿瘍6.6 mm)に対し、セフタジジム+クリンダマイシンに加えてデキサメタゾン 6 mg(q12h、3日間)を3コース投与し、劇的な改善を達成したと報告した。6)
Heri-KovacsらはCOVID-19ワクチン接種後に発症した眼窩蜂窩織炎例にIVデキサメタゾン250 mg/日を4日間投与し、副鼻腔炎合併なしの症例で有効であったと報告した。5)
ステロイドの使用は個々の臨床状況に応じた判断が必要であり、標準的な投与プロトコールは確立されていない。
すべてのSPAが外科的排膿を必要とするわけではない。膿瘍サイズが小さく視機能が保たれ、抗菌薬治療に良好に反応する場合は保存的治療が試みられる。ただし視力低下・眼圧上昇・抗菌薬不応などがあれば外科的排膿を早急に検討する必要がある。
眼窩と副鼻腔の接触面となる**篩板(lamina papyracea)**は眼窩内壁を形成する骨板で、きわめて薄く穿孔を生じやすい。この解剖学的特徴が篩骨洞炎から眼窩への感染波及を容易にする。
副鼻腔と眼窩の間には**弁のない静脈(バルブレス静脈)**が走行しており、感染が血行性に双方向へ拡散しうる。7) 前頭洞炎からは硬膜外・頭蓋内への直接波及も起こりうる。4)
篩骨洞・前頭洞の炎症は骨膜下に波及し、骨膜下膿瘍(Chandler III度)から眼窩内膿瘍(IV度)へと進展する。直接骨破壊またはemissary veins(導出静脈)経由での播種が主な経路である。
早期診断・十分量の抗菌薬投与で多くの症例は回復する。視力低下を来した場合は後遺症リスクがある。Chandler V度(海綿静脈洞血栓症)は死亡率・後遺症率が高く、真菌性(ムーコル症)は特に糖尿病患者で死亡率が非常に高い。
Angら9例の後方視的研究では、MRSA眼窩蜂窩織炎の入院期間中央値は13.7日であり、100%の症例で外科的処置が必要であった。1) MRSAの眼窩蜂窩織炎に占める割合は地域によって差があり、台湾では14.5%から37.5%へ上昇している。1) 抗菌薬選択の最適化と、PVL産生MRSAを考慮した初期治療プロトコールの確立が今後の課題である。
Tangらは免疫不全者に発症した4例のHOCを報告し、NGSが通常48時間以内に病原体を同定できる点を強調した。3) 通常の培養法で検出困難な多彩な病原体の同定に有用であり、適切な抗菌薬選択に寄与しうる。
Heri-KovacsらはVeroCell(不活化COVIDワクチン)2回目接種9日後に副鼻腔炎合併なしの眼窩蜂窩織炎(5 mm眼球突出・眼球運動麻痺)を発症した72歳男性を報告した。5) IVデキサメタゾン250 mg/日を4日間投与して4日で消退した。病態機序は未解明であり、今後の症例集積が必要である。
Ishakらは培養陰性の「眼窩蜂窩織炎」として繰り返し治療を受けていた症例が最終的にB細胞リンパ腫であったと報告した。9) 治療抵抗性・再発性の眼窩蜂窩織炎では腫瘍や肉芽腫性疾患を早期に疑い、生検を含む精査が不可欠である。
Deng & Shinderは前頭洞炎から眼窩蜂窩織炎として発症したPott’s puffy tumor12歳男児例を報告した。眼窩内・側頭部の骨膜下膿瘍と頭蓋内硬膜外膿瘍を合併しており、IV抗菌薬+内視鏡副鼻腔ドレナージ+開頭硬膜外膿瘍排膿を施行し、6週間の抗菌薬投与で改善した。10) 前頭部腫脹を伴う眼窩感染では本病態を念頭に置く必要がある。