眼眶蜂窩性組織炎 是發生在眼眶 隔膜後方的眼眶 內感染,屬於眼科急症 。最常見的原因是鼻竇炎(尤其是篩竇炎)的蔓延,兒童病例多數與鼻竇炎相關7) 。
採用Chandler分類(I~V級)評估嚴重程度,骨膜下膿瘍(III級)及以上需要手術引流。
MRSA作為致病菌的比例呈增加趨勢,早期使用包括萬古黴素在內的廣譜抗生素至關重要。1)
CT是診斷的基本檢查,評估骨膜下膿瘍的有無和大小,以判斷是否需要手術介入。
早期診斷和適當的住院治療可望獲得良好預後,但蔓延至海綿竇 血栓症(V級)會危及生命。
眼眶蜂窩性組織炎 (orbital cellulitis)是發生在眼眶 隔膜(眼瞼前方的纖維膜)後方眼眶 內軟組織的細菌感染。它代表眼眶 組織的急性感染性炎症過程,被視為眼科急症 之一。
眼眶 感染的嚴重程度採用Chandler分類(1970年)評估。該分類也稱為Chan的Group分類,根據炎症的主要位置分為Group 1至5(參見下表)。
Chandler I~III
I度(眼窩隔前蜂窩織炎) :眼瞼及周圍軟組織水腫。侷限於眼窩隔膜前部。不伴隨眼球突出 及眼球運動障礙 。
II度(眼窩蜂窩織炎) :感染波及眼窩內脂肪組織。伴隨眼球突出 及眼球運動障礙 。
III度(骨膜下膿瘍) :眼窩壁骨膜與眼窩壁之間形成膿瘍。常需手術引流。
Chandler IV~V
IV度(眼窩膿瘍) :眼窩脂肪內形成膿瘍。重度眼球突出 及完全性眼球運動受限。視力 顯著下降。需緊急引流。
V度(海綿竇 血栓症) :感染向顱內蔓延。伴隨雙側症狀及意識障礙,為最重症型。危及生命。
本病好發於兒童,青壯年亦可發病。與鼻竇炎(尤其是篩竇炎)密切相關,感染通過構成眼窩內壁的薄篩板 (lamina papyracea)蔓延至眼窩。成人可由牙科感染或外傷引起。對於有鼻竇炎或上呼吸道感染的患者,若出現快速的眼瞼腫脹、疼痛和眼球突出 ,應高度懷疑本病。
Q
眼窩隔前蜂窩織炎(眼瞼蜂窩織炎)與眼窩蜂窩織炎有何不同?
A
眼窩隔前蜂窩織炎是侷限於眼窩隔膜前方(眼瞼側)的感染,不伴隨眼球突出 、眼球運動障礙 及視力 下降。眼窩蜂窩織炎是感染波及眼窩隔膜後方的眼窩內,出現上述表現。CT有助於鑑別。
眼窩蜂窩織炎的主要自覺症狀如下。炎症位置越深,症狀越重。
眼瞼腫脹、發紅 :最早出現的症狀,常迅速加重。眼痛 、頭痛複視 (看東西有重影 )眼球運動障礙 而出現。視力 下降視神經 受壓或血流障礙引起。是嚴重徵兆之一。發燒 :作為全身性發炎反應出現。
在9例MRSA(甲氧西林抗藥性金黃色葡萄球菌)引起的眼眶 蜂窩織炎研究中,記錄了眼瞼水腫88.9%、疼痛88.9%、眼球突出 66.7%、眼球運動受限66.7%、發燒55.5%。CRP 中位數178 mg/L,WBC中位數17.9×10⁹/L。1)
所見 特徵 眼球突出 因眼眶 內膿瘍或水腫導致眼眶 內容物增加所致。程度越大越嚴重。 眼球運動障礙 因眼外肌 發炎浸潤或神經支配障礙所致。血行感染病例中有延遲恢復的報告。3) 眼瞼水腫和結膜 水腫(結膜 水腫) 因靜脈和淋巴回流障礙所致。 眼壓 升高和視神經 盤水腫因眼眶 內壓力升高而威脅視功能的所見。 眼瞼下垂 注意不要與眼瞼腫脹混淆
新生兒眼瞼後退 已被報告為重症新生兒病例中觀察到的表現2) 。
RAPD 陽性瞳孔 反應缺陷)是提示視神經 受壓的危險徵象,若確認需緊急處理。
Q
視力下降是否需要緊急手術?
A
視力 下降是提示視神經 受壓的危險徵象,很可能需要緊急處理。但手術適應症並非僅憑視力 下降決定,需綜合CT顯示的膿瘍大小、部位、年齡及對抗生素治療的反應來判斷。詳見第5節治療方法。
眼眶 蜂窩織炎的發病途徑主要分為三類。
鼻竇炎直接蔓延 :最常見途徑。兒童眼眶 感染中60%~91%與鼻竇炎相關7, 8) 。感染通過薄弱的紙樣板(lamina papyracea)易進入眼眶 。無瓣靜脈的直接血行播散也參與其中7) 。血行感染(菌血症) :免疫功能低下者和新生兒可能發生經血流感染。外源性感染 :來自眶周外傷、眼科手術或周圍組織的直接蔓延。成人中牙源性感染也是重要途徑。
此外,病原體到達途徑還包括鼻竇炎浸潤、海綿竇 血栓形成的逆行傳播、內源性眼內炎 向眼眶 擴散。急性視網膜壞死 (水痘-帶狀皰疹病毒視網膜 感染)也可併發眼眶 感染。
主要菌種 :金黃色葡萄球菌(S. aureus )、化膿性鏈球菌(S. pyogenes )、肺炎鏈球菌(S. pneumoniae )是代表性致病菌。MRSA :近年來有增加趨勢。在台灣,MRSA的比例從14.5%上升到37.5%,在澳洲報告為28.6%。1) PVL(Panton-Valentine leukocidin)毒素產生菌株與膿瘍形成密切相關。1) 免疫不全患者(HOC;血源性眼眶 蜂窩組織炎) :這是一種罕見的類型,可能涉及多種病原體,如念珠菌、MRSA、克雷伯氏菌、腸球菌和接合菌等。3) 新生兒 :以MS SA(甲氧西林敏感金黃色葡萄球菌)為主,但容易併發菌血症和腦膜炎。2) 真菌(麴菌、毛黴菌) :免疫不全患者和糖尿病患者可能發生真菌性眼眶 蜂窩組織炎。由於預後不良,早期診斷很重要。
上呼吸道感染、鼻竇炎、臉部外傷、牙源性感染和免疫不全狀態(包括HIV感染)是主要風險因子。8)
Pott’s puffy tumor(波特腫脹瘤)是與額竇炎相關的額骨骨膜下膿瘍和骨髓炎,可表現為眼眶 蜂窩組織炎。有報告一例12歲男孩合併眼眶 內和顳部骨膜下膿瘍及顱內硬膜外膿瘍。在伴有前額腫脹的眼眶 感染病例中,需要鑑別此病。10)
如果反覆發生鼻竇炎或上呼吸道感染,請及早諮詢耳鼻喉科醫師。
如果眼瞼或臉部出現快速腫脹、發紅、疼痛或發燒,請立即就醫眼科或急診。
特別是嬰幼兒,如果發現眼瞼腫脹,務必及時就醫,不要拖延。
Q
為什麼鼻竇炎會擴散到眼睛?
A
眼眶 內側壁(篩板 )非常薄,與篩竇相鄰。此外,鼻竇和眼眶 之間有無瓣靜脈(無瓣膜靜脈)走行,感染容易雙向擴散。7) 因此,篩竇炎容易直接波及眼眶 內。
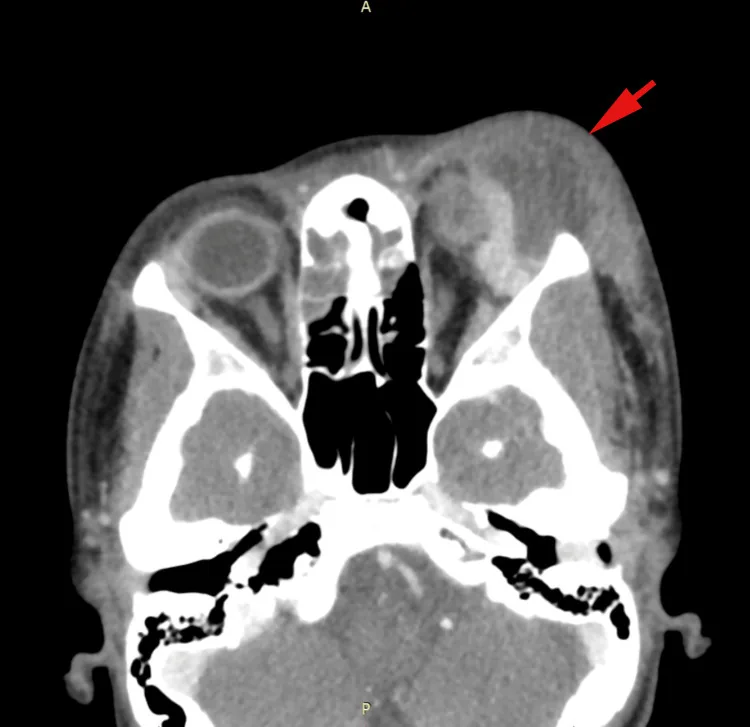
眼眶蜂窩織炎:顯影劑增強CT(軸位)顯示左側骨膜下膿瘍及篩竇、額窦混濁 Celebi TB, Shamulzai A, Dahhan H. Worsening
preseptal cellulitis with an orbital abscess and intracranial extension in a pediatric patient.
Cureus . 2024;16(11):e73772. Figure 1. DOI: 10.7759/cureus.73772. License: CC BY 4.0.
顯影劑增強CT軸位影像(兒童病例)顯示左眼眶 骨膜下形成的大型膿瘍(紅色箭頭),壓迫眼球、上直肌和淚腺,伴篩竇和額窦幾乎完全混濁(膿性滯留)。這與「診斷與檢查方法」一節中討論的骨膜下膿瘍的CT表現(低密度區、合併鼻竇炎、對眼球的質量效應)相對應。
檢查 用途/特點 CT(顯影劑增強) 首選。評估骨膜下膿瘍的有無、大小和位置。同時評估合併的鼻竇炎。 MRI(STIR序列) 詳細評估軟組織、骨髓炎和顱內病變。可檢測CT難以發現的骨髓炎。 B超 需要避免輻射暴露時的輔助檢查。
CT檢查 是診斷的基礎,建議使用3mm或更薄的切層厚度進行掃描,包括冠狀位影像。顯影劑增強CT可識別骨膜下膿瘍和眼眶 膿瘍。應特別注意病灶附近鼻竇炎的表現(鼻竇黏膜增厚、腔內混濁)。
**MRI(尤其是STIR序列)**具有優異的軟組織對比度,有助於評估眼眶 內軟組織、骨髓炎和顱內併發症 8) 。DWI(擴散加權影像)也有助於確認膿瘍形成 1) 。
血液檢查 :評估WBC、CRP 和降鈣素原(PCT),以評估全身炎症和治療反應。血液培養 :一般眼眶 蜂窩織炎的陽性率僅約2~7.9%,但在免疫不全患者(HOC)中陽性率高達75%。3) 次世代定序(NGS) :可在48小時內鑑定病原體,對常規培養困難的病例也有用。3) 視力 及瞳孔 檢查RAPD (相對性傳入性瞳孔 障礙),對評估視神經 壓迫不可或缺。眼球運動檢查
需要鑑別的疾病包括以下內容。
眶隔前蜂窩織炎(眼瞼蜂窩織炎) :侷限於眶隔前,無眼球突出 及眼球運動障礙 。8) 特發性眼眶炎症 (假性腫瘤)眼眶 炎症。對類固醇 反應良好。眼眶 腫瘤/淋巴瘤9) 甲狀腺眼病/眼眶 假性腫瘤 :雙側、慢性病程、無發燒有助於鑑別。鼻竇囊腫穿破眼眶 :鼻竇囊性病變向眶內擴展。可透過影像學鑑別。
眼眶 蜂窩織炎原則上需住院並靜脈使用抗生素 。必須與耳鼻喉科協作,透過CT反覆觀察病灶評估療效,決定藥物劑量與療程。若出現視力 下降,降低眶內壓很重要,必要時進行外科引流。
患者族群 選擇藥物 依據 標準初始治療 第三代頭孢菌素等 廣譜覆蓋4, 8) MRSA風險 加用萬古黴素 根據當地流行情況判斷1, 8) 疑似厭氧菌感染 甲硝唑等 牙源性或顱內擴散8) 新生兒/免疫缺陷 個體化廣譜治療 專科協作2, 3)
轉為門診靜脈抗生素治療(OPAT)或口服藥物應在確認退燒、發炎反應改善和眼部表現穩定後考慮4, 8) 。
手術適應症
大膿瘍 :骨膜下膿瘍較大時(如≥20 mm),應考慮積極引流。
視功能障礙 :出現視力 下降或相對性傳入性瞳孔 障礙(RAPD 陽性)時,可能為緊急手術適應症。
抗生素無效 :適當抗生素治療後仍惡化或無改善。
顱內擴展 :觀察到向硬膜外膿瘍或腦膿瘍擴散。
手術方式
FES S(功能性內視鏡鼻竇手術)1)
眼眶 外引流4)
多學科協作 :在重症病例中,耳鼻喉科、眼科和神經外科的協作至關重要。4)
注意,並非所有骨膜下膿瘍都需要手術。如果膿瘍較小、視功能保留且對抗生素治療反應良好,可嘗試保守治療。
地塞米松作為輔助治療的有效性已有報導。
AlQahtani等人報導了一例3歲MRSA合併綠膿桿菌感染(骨膜下膿瘍6.6 mm)的病例,使用頭孢他啶加克林黴素聯合地塞米松6 mg(每12小時一次,共3天)三個療程,取得了顯著改善。6)
Heri-Kovacs等人報告,在COVID-19疫苗接種後發生的眼眶 蜂窩織炎病例中,靜脈注射地塞米松250 mg/天,連續4天,對無鼻竇炎合併的患者有效。5)
類固醇 的使用需要根據個體臨床情況判斷,尚未建立標準給藥方案。
眼眶 蜂窩織炎在治療開始後也必須持續監測視力 、眼球突出 、眼壓 和眼球運動。對於疑似MRSA的重症病例或培養陰性病例,應盡早開始經驗性廣譜抗生素治療,包括萬古黴素。
抗生素療程不足容易導致復發。新生兒和免疫功能低下患者尤其需要謹慎設定療程。2, 3)
如果出現視力 障礙、頭痛加重或意識改變,可能存在顱內併發症,需緊急進行神經影像學檢查。
Q
骨膜下膿瘍(SPA)是否都需要手術?
A
並非所有SPA都需要手術引流。如果膿瘍較小、視功能保留且對抗生素治療反應良好,可嘗試保守治療。但如果出現視力 下降、眼壓 升高或抗生素無效,則需要盡快考慮手術引流。
眼眶 與鼻竇的接觸面——**篩板 (lamina papyracea)**是構成眼眶 內壁的骨板,非常薄且易穿孔。這一解剖學特徵使得感染容易從篩竇炎擴散至眼眶 。
鼻竇與眼眶 之間存在無瓣靜脈 ,感染可通過血行雙向擴散。7) 額竇炎也可能直接擴散至硬膜外和顱內。4)
篩竇和額竇的炎症擴散至骨膜下,從骨膜下膿瘍(Chandler III度)進展為眼眶 內膿瘍(IV度)。直接骨破壞或通過導靜脈播散是主要途徑。
PVL毒素(Panton-Valentine leukocidin) :社區型MRSA產生的毒素,與白血球損傷和膿瘍形成密切相關。1) 經由無瓣靜脈向顱內擴散 :額竇感染可經此路徑波及眼眶 ,進而擴散至硬膜外和腦內。7) 免疫不全者(HOC)的重症化 :免疫不全者可發生血源性眼眶 蜂窩織炎(HOC),可能涉及多種伺機性病原體。3) 眼球運動麻痺的恢復可能需要長達18個月。3) 真菌性病變 :麴菌和毛黴菌引起的眼眶 感染發生於免疫不全和糖尿病患者,組織浸潤迅速,死亡率極高。Pott’s puffy tumor :額竇炎導致額骨骨髓炎和骨膜下膿瘍,可波及眼眶 和顱內。10)
早期診斷和足量抗生素治療可使大多數病例康復。若出現視力 下降,則有後遺症風險。Chandler V級(海綿竇 血栓症)死亡率和後遺症率高,真菌性(毛黴菌病)尤其對糖尿病患者死亡率極高。
Ang等人對9例病例的回顧性研究顯示,MRSA眼眶 蜂窩織炎的中位住院時間為13.7天,100%的病例需要手術干預。1) MRSA在眼眶 蜂窩織炎中的比例因地區而異,在台灣從14.5%上升至37.5%。1) 優化抗生素選擇和建立考慮PVL產毒MRSA的初始治療方案是未來的課題。
Tang等人報告了4例免疫不全者發生的HOC,強調NGS可在48小時內鑑定病原體。3) 它有助於鑑定常規培養方法難以檢測的多種病原體,並有助於選擇合適的抗生素。
Heri-Kovacs等人報告一名72歲男性,在接種第二劑VeroCell(不活化COVID-19疫苗)9天後出現無鼻竇炎的眼眶 蜂窩組織炎(眼球突出 5mm,眼球運動麻痺)。5) 靜脈注射地塞米松250mg/天,連續4天,4天內消退。致病機轉尚未明瞭,需要進一步累積病例。
Ishak等人報告一例反覆按培養陰性的「眼眶 蜂窩組織炎」治療的病例,最終診斷為B細胞淋巴瘤。9) 對於治療抵抗或復發性眼眶 蜂窩組織炎,應早期懷疑腫瘤或肉芽腫性疾病,並進行包括切片在內的詳細檢查。
Deng & Shinder報告一名12歲男孩,因額竇炎繼發眼眶 蜂窩組織炎,表現為Pott’s puffy腫瘤。合併眼眶 內和顳部骨膜下膿瘍以及顱內硬膜外膿瘍,治療包括靜脈抗生素、內視鏡鼻竇引流和開顱硬膜外膿瘍引流,抗生素治療6週後改善。10) 伴有前額腫脹的眼眶 感染應警覺此病。
Ang T, Smith JEH, Maqsood N, et al. Orbital cellulitis caused by methicillin-resistant Staphylococcus aureus: a case series. Int Ophthalmol. 2023;43:2925-2933.
Kulkarni V, Sundaram V, Sameeksha TH. Overwhelming orbital cellulitis in a neonate. BMJ Case Rep. 2023;16(7):e252390. doi:10.1136/bcr-2022-252390. PMID: 37491125.
Tang X, Li H. A rare ocular complication of septicemia: a case series report and literature review. BMC Infect Dis. 2023;23:522. doi:10.1186/s12879-023-08489-1.
Wong SJ, Levi J. Management of pediatric orbital cellulitis: a systematic review. Int J Pediatr Otorhinolaryngol. 2018;110:123-129. doi:10.1016/j.ijporl.2018.05.006. PMID: 29859573.
Heri-Kovacs A, Eibenberger K, Tausch MK, et al. Orbital cellulitis following SARS-CoV-2 vaccination: a case report. Case Rep Ophthalmol. 2022;13:210-214.
AlQahtani DS, Alshahrani OA, Abu AlOla MA, et al. Refractory orbital cellulitis: a management challenge. Saudi J Ophthalmol. 2021;35:261-262.
Torretta S, Guastella C, Marchisio P, et al. Sinonasal-related orbital infections in children: a clinical and therapeutic overview. J Clin Med. 2019;8(1):101. doi:10.3390/jcm8010101. PMID: 30654566.
Tsirouki T, Dastiridou AI, Ibáñez Flores N, et al. Orbital cellulitis. Surv Ophthalmol. 2018;63(4):534-553. doi:10.1016/j.survophthal.2017.12.001. PMID: 29248536.
Ishak F, Siddiqa A, Chaudhry M, et al. B-cell lymphoma masquerading as recurrent orbital cellulitis. Cureus. 2024;16(10):e70759.
Deng W, Shinder R. Pott’s puffy tumor presenting as orbital cellulitis. Ophthalmology. (症例報告: 12歳男児、前頭洞炎→骨膜下膿瘍→硬膜外膿瘍合併例)
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。