隔前蜂窩織炎的所見

眼窩膈膜前蜂窩織炎(Preseptal Cellulitis)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是眼窩膈膜前蜂窩織炎?
Section titled “1. 什麼是眼窩膈膜前蜂窩織炎?”眼窩膈膜前蜂窩織炎(preseptal cellulitis)是發生在眼窩膈膜(orbital septum)前方的眼瞼及眼窩周圍軟組織的急性感染性炎症。眼窩膈膜是從眼瞼板(瞼板)附著於眼窩骨緣的纖維性膜,作為眼窩前方的屏障,物理性地阻止感染向眼窩內擴散。
它相當於眼窩感染嚴重度分類Chandler分類(1970年)的I度,在Chan分類中屬於Group 1(膈膜前或眼窩周圍炎症)。感染波及眼窩膈膜後方眼窩內軟組織的狀態是眼窩蜂窩織炎(Group 2以上),與本疾病明確區分。
與眼窩蜂窩織炎相比,發生率更高,病程相對較輕。鼻竇炎(尤其是篩竇炎)、眼瞼外傷、蟲咬和面部皮膚感染是主要誘因,好發於兒童。成人也可因牙源性感染或外傷發病。
眼窩膈膜前蜂窩織炎不伴有眼球突出、眼球運動障礙和視力下降。如果出現其中任何一項,應懷疑進展為眼窩蜂窩織炎(Chandler II度以上),需進行CT檢查評估。眼球運動檢查、RAPD檢查和視力測量是鑑別必需的檢查項目。
2. 主要症狀和臨床所見
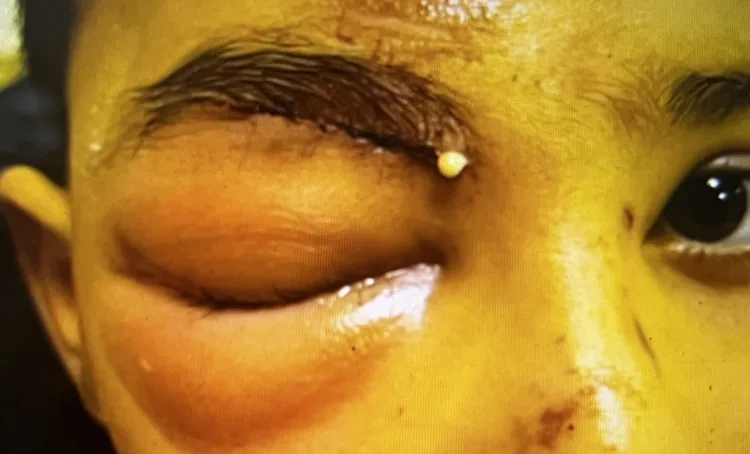
Section titled “2. 主要症狀和臨床所見”- 眼瞼發紅、腫脹、發熱:這是最具特徵性的症狀,常迅速出現並加重。嚴重腫脹時可能難以睜眼。
- 疼痛:患者常主訴眼眶周圍疼痛。通常無眼球運動痛。
- 發燒:作為全身發炎反應出現。高燒時需考慮中重度病變的可能。
與眼眶蜂窩組織炎鑑別的重要臨床所見
Section titled “與眼眶蜂窩組織炎鑑別的重要臨床所見”在眶膈前蜂窩組織炎中,以下所見「不存在」是與眼眶蜂窩組織炎鑑別的依據。
| 所見 | 眶膈前蜂窩組織炎 | 眼眶蜂窩組織炎 |
|---|---|---|
| 眼球突出 | 無 | 有 |
| 眼球運動障礙 | 無 | 有 |
| 眼痛(眼球運動時疼痛) | 無(通常) | 有 |
| 視力下降 | 無 | 可能有 |
| RAPD(相對性傳入性瞳孔障礙) | 陰性 | 可能陽性 |
| CT表現 | 僅隔前軟組織腫脹 | 眶內炎症/膿瘍 |
眼眶蜂窩性組織炎的徵象
提示進展為眼眶蜂窩性組織炎的警告徵象
Section titled “提示進展為眼眶蜂窩性組織炎的警告徵象”治療中若新出現以下徵象,應立即懷疑進展為眼眶蜂窩性組織炎(第2組或以上),並重複CT檢查。1)
- 出現眼球突出
- 出現眼球運動障礙
- 視力下降
- 治療開始後24至48小時內無改善
- 頭痛加劇或意識改變(提示顱內併發症)
3. 原因與風險因素
Section titled “3. 原因與風險因素”眼窩隔前蜂窩組織炎可經由多種途徑發生。
- 從鼻竇炎(篩竇炎)蔓延:兒童中最常見的途徑。篩竇緊鄰眼窩內壁(篩板),鼻竇與眼窩之間存在無瓣膜的靜脈。因此感染容易擴散到眼窩周圍軟組織。2) 兒童鼻竇發育未成熟,骨壁較薄,感染更容易擴散。
- 眼瞼或臉部外傷:擦傷、蟲咬、動物咬傷等導致皮膚屏障破壞,常駐菌侵入。眼瞼皮膚薄,即使輕微損傷也可能成為感染起點。
- 從臉部皮膚感染蔓延:膿痂疹、皮膚蜂窩組織炎等直接擴散。
- 麥粒腫或霰粒腫繼發感染:眼瞼炎症進展為隔前軟組織炎。
- 牙源性感染:上顎牙科感染上行引起(成人多見)。
- 金黃色葡萄球菌:最常見的致病菌,多與皮膚外傷或蟲咬感染有關。
- 鏈球菌(A群和B群):可從咽部或皮膚感染蔓延。
- 流感嗜血桿菌:在Hib疫苗普及前是兒童的主要致病菌,疫苗普及後大幅減少。未接種疫苗的兒童仍可能發病。
- MRSA(甲氧西林抗藥性金黃色葡萄球菌):根據地區和機構的藥物敏感性,經驗性治療時可能需要考慮此菌。
- 厭氧菌:在牙源性感染或鼻竇炎合併病例中可能參與。
- 兒童(尤其是10歲以下)
- 鼻竇炎(尤其是篩竇炎)病史或合併
- 眼瞼或臉部外傷(蟲咬、擦傷、動物咬傷)
- 反覆上呼吸道感染
- 免疫不全狀態(HIV感染、使用類固醇、惡性腫瘤等)
- 未接種疫苗(Hib疫苗)
眼瞼或臉部的蟲咬可能引起眶隔前蜂窩織炎。咬傷處皮膚常駐菌(金黃色葡萄球菌、鏈球菌等)侵入導致感染。蟲咬後眼瞼紅腫迅速擴大並伴有發燒時,應懷疑進展為蜂窩織炎,需就醫。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”眼窩膈膜前蜂窩織炎的診斷主要基於臨床發現。檢查時系統性地確認以下內容:
如果均未發現眼球突出、眼球運動障礙、視力下降或RAPD陽性,則臨床上可與眼窩蜂窩織炎進行鑑別。
**CT(眼窩和鼻竇)**是診斷的主要手段。首選增強CT,以評估膈膜前後的炎症範圍和鼻竇炎的合併情況。
- 膈膜前蜂窩織炎的表現:僅膈膜前軟組織腫脹。無眼窩內炎症或膿瘍形成。
- 進展為眼窩蜂窩織炎的表現:眼窩內炎症浸潤、骨膜下膿瘍或眼窩膿瘍形成。
- 鼻竇表現:注意鼻竇黏膜增厚或竇腔混濁(尤其是篩竇)。確認鼻竇炎合併直接影響治療方案(是否需要耳鼻喉科協作)。
對於輕症且鼻竇炎可能性低、有明顯外傷或蟲咬誘因的病例,可臨床診斷並開始抗生素治療,若48小時內無改善再行CT檢查。
血液和培養檢查
Section titled “血液和培養檢查”| 檢查 | 目的 |
|---|---|
| 血液檢查(CRP、WBC) | 評估發炎程度及追蹤指標 |
| 血液培養 | 排除菌血症(高燒、重症病例) |
| 鼻腔及傷口培養 | 確定致病菌及抗生素敏感性(如可能) |
| 鑑別疾病 | 鑑別要點 |
|---|---|
| 眼眶蜂窩織炎 | 眼球突出、運動障礙、視力下降 → CT確認 |
| 麥粒腫 | 眼瞼局限性腫塊、無發燒、病程局限 |
| 過敏性眼瞼水腫 | 無紅腫、無發燒、迅速消退、反覆發作 |
| 眼眶腫瘤 | 慢性病程、影像學可見腫塊、抗生素治療無效 |
| 淚腺炎 | 侷限於上眼瞼外側、壓痛、慢性型常在感冒後發生 |
| 接觸性皮膚炎 | 有使用眼藥水或化妝品史、非感染性、無發燒 |
5. 標準治療方法
Section titled “5. 標準治療方法”治療策略的分層
Section titled “治療策略的分層”眶隔前蜂窩織炎的治療根據嚴重程度分為門診管理和住院管理。
門診管理的條件
全身狀態:良好,無高燒(低於38°C)
腫脹程度:僅限於局部眼瞼腫脹
年齡:年長兒童至成人(1歲以上兒童及成人)
追蹤:24-48小時內可確保回診
其他:無免疫缺陷、口服藥物遵從性良好
需要住院的條件
全身狀態:高燒(38.5℃以上)· 全身狀態不良
腫脹程度:廣泛腫脹 · 快速進展
年齡:嬰幼兒(尤其是1歲以下)
改善不充分:門診治療開始後24-48小時無改善
其他:免疫功能不全 · 口服困難 · 有併發症
抗菌藥物治療
Section titled “抗菌藥物治療”輕症·門診管理(口服抗菌藥)
| 藥物 | 用法 | 適應症 |
|---|---|---|
| 頭孢地尼(Cefzon®)100mg | 每日3次口服(兒童:9mg/kg/日,分3次) | 輕症·門診管理 |
| 阿莫西林/克拉維酸(Augmentin®)250mg | 每日3次口服 | 輕症·門診管理(替代) |
| 克林黴素 | 兒童:10mg/kg/次,每日3次,口服 | 青黴素過敏病例 |
中度以上/住院管理(靜脈抗菌藥物)
| 藥物 | 用法 | 適應症 |
|---|---|---|
| 頭孢曲松 | 50~100mg/kg/日,靜脈注射 | 中度以上/住院 |
| 萬古黴素 | 靜脈注射(考慮MRSA時,根據體重調整劑量) | 疑似MRSA/重症病例 |
| 氨苄西林/舒巴坦 | 靜脈注射 | 需要覆蓋厭氧菌時 |
在MRSA流行地區或對門診治療無反應的病例中,考慮改用包含萬古黴素在內的廣效覆蓋方案。
與耳鼻喉科協作
Section titled “與耳鼻喉科協作”若確認合併鼻竇炎(尤其是篩竇炎),則需要耳鼻喉科處置。成人常需對鼻竇炎進行耳鼻喉科治療。若內科治療無效,應與耳鼻喉科合作考慮功能性內視鏡鼻竇手術(FESS)。
追蹤觀察(最重要點)
Section titled “追蹤觀察(最重要點)”治療開始後24至48小時內必須進行重新評估。確認以下要點:
若改善不充分或惡化(新出現眼球突出或眼球運動障礙),懷疑進展為眼眶蜂窩織炎(第2級及以上),立即重複CT並轉為住院管理。2)
全身狀況良好、發燒輕微、僅侷限於眼瞼腫脹的輕症病例,可透過口服抗生素進行門診管理。但需在治療開始後24至48小時回診確認改善。若惡化(出現眼球突出、眼球運動障礙或視力下降),則轉為住院治療。
眼球突出、眼球運動受限(眼球運動障礙)、視力下降、頭痛加劇、意識改變是表示進展為眼眶蜂窩織炎或更嚴重類型的危險信號。出現這些情況時需立即回診,並需要再次進行CT檢查和專科醫生的緊急評估。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”眼眶隔膜的解剖與功能
Section titled “眼眶隔膜的解剖與功能”眼眶隔膜是從瞼板附著於眶緣弓狀緣的纖維膜,作為眼眶前方的屏障。該膜物理性地阻止感染向眶內擴散,使得隔前感染不易波及眶內。
兒童的眼眶隔膜薄且未成熟,因此與成人相比更容易發展為眼眶蜂窩織炎。此外,分隔篩竇和眼眶的篩板在兒童中也較薄,鼻竇炎容易向眶周擴散感染。
感染建立的機制
Section titled “感染建立的機制”- 經外傷或蟲咬:皮膚屏障破壞導致皮膚常駐菌(金黃色葡萄球菌、鏈球菌等)侵入眼瞼及眶周軟組織,引起急性感染性炎症。
- 從鼻竇炎擴散:由於篩竇緊鄰眶內壁,鼻竇炎的炎症和感染可直接波及隔前軟組織。通過無瓣靜脈的血行擴散也參與其中。2)
- 從面部皮膚感染或周圍組織炎擴展:膿痂疹或面部蜂窩織炎可向眶周軟組織進展。
進展為眼眶蜂窩織炎的機制
Section titled “進展為眼眶蜂窩織炎的機制”當炎症越過眼眶隔膜進入眶內時,即進展為眼眶蜂窩織炎(第2組及以上)。合併鼻竇炎的病例中,可能從篩竇經眶內壁迅速進展為骨膜下膿瘍(第3組)。2)
進展路徑呈階段性:
- 第1組(隔前蜂窩織炎)→ 第2組(眼眶蜂窩織炎)→ 第3組(骨膜下膿瘍)→ 第4組(眼眶膿瘍)→ 第5組(海綿竇血栓形成)
各階段之間的轉變可能在數小時至數天內發生,因此24至48小時內的重新評估至關重要。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”兒童眼窩隔膜前蜂窩組織炎的住院標準與門診方案
Section titled “兒童眼窩隔膜前蜂窩組織炎的住院標準與門診方案”關於兒童眼窩隔膜前蜂窩組織炎的門診與住院管理決策,正在探索基於年齡、發炎反應和症狀嚴重度的分層標準。若能建立僅憑口服抗生素即可安全管理的定量標準,有望在減少不必要住院的同時確保安全性。
對MRSA的應對及病原菌的變化
Section titled “對MRSA的應對及病原菌的變化”在眼窩隔膜前蜂窩組織炎的經驗性治療中,根據地區MRSA盛行率和藥物敏感性選擇抗生素至關重要。院內感染型MRSA和社區獲得型MRSA在病理和敏感性上有所不同,因此需要基於當地藥物敏感性監測進行經驗性治療選擇。
基於影像學表現的定量鑑別診斷標準的建立
Section titled “基於影像學表現的定量鑑別診斷標準的建立”目前正在研究利用CT表現建立眼窩隔膜前蜂窩組織炎和眼窩蜂窩組織炎的定量鑑別診斷標準(如軟組織腫脹的厚度和範圍等)。設定影像診斷的客觀閾值有望提高適當分診和治療分層的準確性。
8. 參考文獻
Section titled “8. 參考文獻”- Vanga S, Daniel AR, Gould MB, Ramlatchan SR, Ganti L. A Diagnostic Challenge: Periorbital or Orbital Cellulitis? Cureus. 2023;15(11):e48439. PMID: 38074053. PMCID: PMC10702408. doi:10.7759/cureus.48439.
- Colombe MM, Nabuloho EH, Opondjo FM, et al. Acute ethmoiditis complicated by intraorbital abscess, orbital cellulitis, and cerebral empyema in a 14-year-old girl. Clin Case Rep. 2023;11:e6984. PMID: 36852125. PMCID: PMC9957698. doi:10.1002/ccr3.6984.
