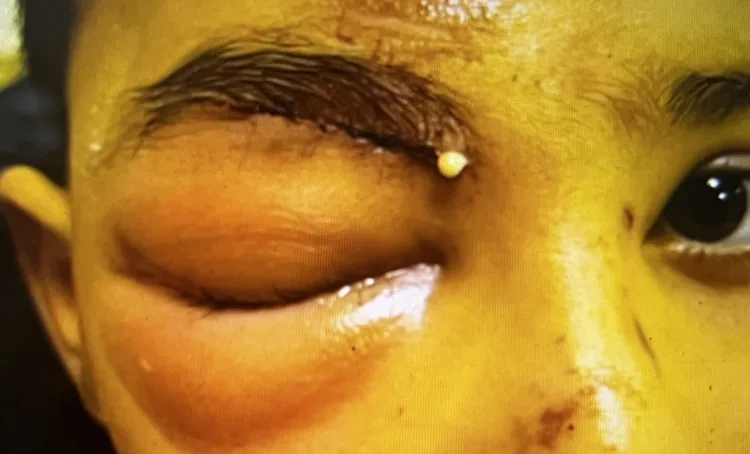
隔前蜂窝织炎的所见

眶隔前蜂窝织炎(Preseptal Cellulitis)
一目了然的要点
Section titled “一目了然的要点”1. 什么是眶隔前蜂窝织炎?
Section titled “1. 什么是眶隔前蜂窝织炎?”眶隔前蜂窝织炎(preseptal cellulitis)是发生在眶隔前方的眼睑及眶周软组织的急性感染性炎症。眶隔是从睑板附着于眶缘的纤维膜,作为眼眶前方的屏障,物理性地阻止感染向眶内扩散。
它相当于眼眶感染严重程度分类Chandler分类(1970年)的I度,在Chan分类中属于Group 1(隔前或眶周炎症)。感染波及眶隔后方眶内软组织的状态是眶蜂窝织炎(Group 2及以上),与本疾病明确区分。
与眶蜂窝织炎相比,发病率更高,病程相对较轻。鼻窦炎(尤其是筛窦炎)、眼睑外伤、虫咬和面部皮肤感染是主要诱因,好发于儿童。成人也可因牙源性感染或外伤发病。
眶隔前蜂窝织炎不伴有眼球突出、眼球运动障碍和视力下降。如果出现其中任何一项,应怀疑进展为眶蜂窝织炎(Chandler II度及以上),需进行CT检查评估。眼球运动检查、RAPD检查和视力测量是鉴别必需的检查项目。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”- 眼睑发红、肿胀、发热:这是最具特征性的症状,常迅速出现并加重。严重肿胀时可能难以睁眼。
- 疼痛:患者常主诉眼眶周围疼痛。通常无眼球运动痛。
- 发热:作为全身炎症反应出现。高热时需考虑中重度病变的可能。
与眼眶蜂窝织炎鉴别的重要临床所见
Section titled “与眼眶蜂窝织炎鉴别的重要临床所见”在眶隔前蜂窝织炎中,以下所见“不存在”是与眼眶蜂窝织炎鉴别的依据。
| 所见 | 眶隔前蜂窝织炎 | 眼眶蜂窝织炎 |
|---|---|---|
| 眼球突出 | 无 | 有 |
| 眼球运动障碍 | 无 | 有 |
| 眼痛(眼球运动时疼痛) | 无(通常) | 有 |
| 视力下降 | 无 | 可能有 |
| RAPD(相对性传入性瞳孔障碍) | 阴性 | 可能阳性 |
| CT表现 | 仅隔前软组织肿胀 | 眶内炎症/脓肿 |
眼眶蜂窝织炎的征象
提示进展为眼眶蜂窝织炎的警告征象
Section titled “提示进展为眼眶蜂窝织炎的警告征象”治疗中若新出现以下征象,应立即怀疑进展为眼眶蜂窝织炎(2组及以上),并重复CT检查。1)
- 出现眼球突出
- 出现眼球运动障碍
- 视力下降
- 治疗开始后24至48小时内无改善
- 头痛加重或意识改变(提示颅内并发症)
3. 病因与危险因素
Section titled “3. 病因与危险因素”眶隔前蜂窝织炎可通过多种途径发生。
- 从鼻窦炎(筛窦炎)蔓延:儿童中最常见的途径。筛窦紧邻眶内壁(筛板),鼻窦与眼眶之间存在无瓣膜的静脉。因此感染容易扩散到眶周软组织。2) 儿童鼻窦发育不成熟,骨壁薄,感染更容易扩散。
- 眼睑或面部外伤:擦伤、虫咬、动物咬伤等导致皮肤屏障破坏,常驻菌侵入。眼睑皮肤薄,即使轻微损伤也可能成为感染起点。
- 从面部皮肤感染蔓延:脓疱疮、皮肤蜂窝织炎等直接扩散。
- 麦粒肿或霰粒肿继发感染:眼睑炎症进展为隔前软组织炎。
- 牙源性感染:上颌牙科感染上行引起(成人多见)。
- 金黄色葡萄球菌:最常见的致病菌,多与皮肤外伤或虫咬感染有关。
- 链球菌(A群和B群):可从咽部或皮肤感染蔓延。
- 流感嗜血杆菌:在Hib疫苗普及前是儿童的主要致病菌,疫苗普及后大幅减少。未接种疫苗的儿童仍可能发病。
- 耐甲氧西林金黄色葡萄球菌(MRSA):根据地区和机构的药敏情况,经验性治疗时可能需要考虑该菌。
- 厌氧菌:在牙源性感染或鼻窦炎合并病例中可能参与。
- 儿童(尤其是10岁以下)
- 鼻窦炎(尤其是筛窦炎)病史或合并
- 眼睑或面部外伤(虫咬、擦伤、动物咬伤)
- 反复上呼吸道感染
- 免疫缺陷状态(HIV感染、使用类固醇、恶性肿瘤等)
- 未接种疫苗(Hib疫苗)
眼睑或面部的虫咬可能引起眶隔前蜂窝织炎。咬伤处皮肤常驻菌(金黄色葡萄球菌、链球菌等)侵入导致感染。虫咬后眼睑红肿迅速扩大并伴有发热时,应怀疑进展为蜂窝织炎,需就医。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”眶隔前蜂窝织炎的诊断主要基于临床发现。检查时系统性地确认以下内容:
如果均未发现眼球突出、眼球运动障碍、视力下降或RAPD阳性,则临床上可与眶蜂窝织炎进行鉴别。
**CT(眼眶和鼻窦)**是诊断的主要手段。首选增强CT,以评估隔膜前后的炎症范围和鼻窦炎的合并情况。
- 眶隔前蜂窝织炎的表现:仅隔膜前软组织肿胀。无眶内炎症或脓肿形成。
- 进展为眶蜂窝织炎的表现:眶内炎症浸润、骨膜下脓肿或眼眶脓肿形成。
- 鼻窦表现:注意鼻窦黏膜增厚或窦腔混浊(尤其是筛窦)。确认鼻窦炎合并直接影响治疗方案(是否需要耳鼻喉科协作)。
对于轻症且鼻窦炎可能性低、有明显外伤或虫咬诱因的病例,可临床诊断并开始抗生素治疗,若48小时内无改善再行CT检查。
血液和培养检查
Section titled “血液和培养检查”| 检查 | 目的 |
|---|---|
| 血液检查(CRP、WBC) | 评估炎症程度及随访指标 |
| 血培养 | 排除菌血症(高热、重症病例) |
| 鼻腔及创面培养 | 确定致病菌及药敏试验(如可能) |
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 眶蜂窝织炎 | 眼球突出、运动障碍、视力下降 → CT确认 |
| 麦粒肿 | 眼睑局限性肿块、无发热、病程局限 |
| 过敏性眼睑水肿 | 无红肿、无发热、迅速消退、反复发作 |
| 眼眶肿瘤 | 慢性病程、影像学可见肿块、抗生素治疗无效 |
| 泪腺炎 | 局限于上眼睑外侧、压痛、慢性型常在感冒后发生 |
| 接触性皮炎 | 有使用眼药水或化妆品史、非感染性、无发热 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”治疗策略的分层
Section titled “治疗策略的分层”眶隔前蜂窝织炎的治疗根据严重程度分为门诊管理和住院管理。
门诊管理的条件
全身状态:良好,无高热(低于38°C)
肿胀程度:仅限于局部眼睑肿胀
年龄:年长儿童至成人(1岁以上儿童及成人)
随访:24-48小时内可确保复诊
其他:无免疫缺陷、口服药物依从性良好
需要住院的条件
全身状态:高热(38.5℃以上)· 全身状态不良
肿胀程度:广泛肿胀 · 快速进展
年龄:婴幼儿(尤其是1岁以下)
改善不充分:门诊治疗开始后24-48小时无改善
其他:免疫功能不全 · 口服困难 · 有并发症
抗菌药物治疗
Section titled “抗菌药物治疗”轻症·门诊管理(口服抗菌药)
| 药物 | 用法 | 适应症 |
|---|---|---|
| 头孢地尼(Cefzon®)100mg | 每日3次口服(儿童:9mg/kg/日,分3次) | 轻症·门诊管理 |
| 阿莫西林/克拉维酸(Augmentin®)250mg | 每日3次口服 | 轻症·门诊管理(替代) |
| 克林霉素 | 儿童:10mg/kg/次,每日3次,口服 | 青霉素过敏病例 |
中度及以上/住院管理(静脉抗菌药物)
| 药物 | 用法 | 适应症 |
|---|---|---|
| 头孢曲松 | 50~100mg/kg/日,静脉注射 | 中度及以上/住院 |
| 万古霉素 | 静脉注射(考虑MRSA时,根据体重调整剂量) | 疑似MRSA/重症病例 |
| 氨苄西林/舒巴坦 | 静脉注射 | 需要覆盖厌氧菌时 |
在MRSA流行地区或对门诊治疗无反应的病例中,考虑改用包括万古霉素在内的广谱覆盖方案。
与耳鼻喉科协作
Section titled “与耳鼻喉科协作”如果确认合并鼻窦炎(尤其是筛窦炎),则需要耳鼻喉科处理。成人常需对鼻窦炎进行耳鼻喉科治疗。若内科治疗无效,应与耳鼻喉科合作考虑功能性内镜鼻窦手术(FESS)。
随访观察(最重要点)
Section titled “随访观察(最重要点)”治疗开始后24至48小时内必须进行重新评估。确认以下要点:
如果改善不充分或恶化(新出现眼球突出或眼球运动障碍),怀疑进展为眼眶蜂窝织炎(2级及以上),立即重复CT并转为住院管理。2)
全身状况良好、发热轻微、仅局限于眼睑肿胀的轻症病例,可通过口服抗生素进行门诊管理。但需在治疗开始后24至48小时复诊确认改善。如果恶化(出现眼球突出、眼球运动障碍或视力下降),则转为住院治疗。
眼球突出、眼球运动受限(眼球运动障碍)、视力下降、头痛加重、意识改变是提示进展为眼眶蜂窝织炎或更严重类型的危险信号。出现这些情况时需立即复诊,并需要再次进行CT检查和专科医生的紧急评估。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”眼眶隔膜的解剖与功能
Section titled “眼眶隔膜的解剖与功能”眼眶隔膜是从睑板附着于眶缘弓状缘的纤维膜,作为眼眶前方的屏障。该膜物理性地阻止感染向眶内扩散,使得隔前感染不易波及眶内。
儿童的眼眶隔膜薄且未成熟,因此与成人相比更容易发展为眼眶蜂窝织炎。此外,分隔筛窦和眼眶的筛板在儿童中也较薄,鼻窦炎容易向眶周扩散感染。
感染建立的机制
Section titled “感染建立的机制”- 经外伤或虫咬:皮肤屏障破坏导致皮肤常驻菌(金黄色葡萄球菌、链球菌等)侵入眼睑及眶周软组织,引起急性感染性炎症。
- 从鼻窦炎扩散:由于筛窦紧邻眶内壁,鼻窦炎的炎症和感染可直接波及隔前软组织。通过无瓣静脉的血行扩散也参与其中。2)
- 从面部皮肤感染或周围组织炎扩展:脓疱疮或面部蜂窝织炎可向眶周软组织进展。
进展为眼眶蜂窝织炎的机制
Section titled “进展为眼眶蜂窝织炎的机制”当炎症越过眼眶隔膜进入眶内时,即进展为眼眶蜂窝织炎(2组及以上)。合并鼻窦炎的病例中,可能从筛窦经眶内壁迅速进展为骨膜下脓肿(3组)。2)
进展路径呈阶段性:
- 1组(隔前蜂窝织炎)→ 2组(眼眶蜂窝织炎)→ 3组(骨膜下脓肿)→ 4组(眼眶脓肿)→ 5组(海绵窦血栓形成)
各阶段之间的转变可能在数小时至数天内发生,因此24至48小时内的重新评估至关重要。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”儿童眶隔前蜂窝织炎的住院标准和门诊方案
Section titled “儿童眶隔前蜂窝织炎的住院标准和门诊方案”关于儿童眶隔前蜂窝织炎的门诊与住院管理决策,正在探索基于年龄、炎症反应和症状严重程度的分层标准。如果能够建立仅凭口服抗生素即可安全管理的定量标准,有望在减少不必要住院的同时确保安全性。
对MRSA的应对及病原菌的变化
Section titled “对MRSA的应对及病原菌的变化”在眶隔前蜂窝织炎的经验性治疗中,根据地区MRSA流行率和药物敏感性选择抗生素至关重要。医院获得性MRSA和社区获得性MRSA在病理和敏感性上有所不同,因此需要基于当地药物敏感性监测进行经验性治疗选择。
基于影像学表现的定量鉴别诊断标准的建立
Section titled “基于影像学表现的定量鉴别诊断标准的建立”目前正在研究利用CT表现建立眶隔前蜂窝织炎和眶蜂窝织炎的定量鉴别诊断标准(如软组织肿胀的厚度和范围等)。设定影像诊断的客观阈值有望提高适当分诊和治疗分层的准确性。
8. 参考文献
Section titled “8. 参考文献”- Vanga S, Daniel AR, Gould MB, Ramlatchan SR, Ganti L. A Diagnostic Challenge: Periorbital or Orbital Cellulitis? Cureus. 2023;15(11):e48439. PMID: 38074053. PMCID: PMC10702408. doi:10.7759/cureus.48439.
- Colombe MM, Nabuloho EH, Opondjo FM, et al. Acute ethmoiditis complicated by intraorbital abscess, orbital cellulitis, and cerebral empyema in a 14-year-old girl. Clin Case Rep. 2023;11:e6984. PMID: 36852125. PMCID: PMC9957698. doi:10.1002/ccr3.6984.
