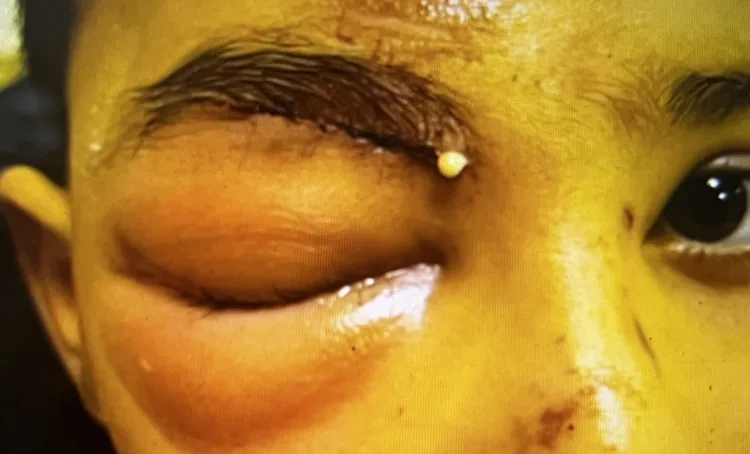
ลักษณะของเซลลูไลติสก่อนกั้นกลาง
ตาโปน: ไม่มี
การเคลื่อนไหวของลูกตา: ปกติ (ไม่มีปวดเมื่อเคลื่อนไหว)
การมองเห็น: ปกติ
RAPD: ลบ
CT: มีเพียงอาการบวมของเนื้อเยื่ออ่อนก่อนผนังกั้นเบ้าตา

เซลลูไลติสก่อนผนังกั้นเบ้าตา (preseptal cellulitis) คือการติดเชื้อเฉียบพลันของเนื้อเยื่ออ่อนของเปลือกตาและรอบเบ้าตาส่วนหน้าที่อยู่ด้านหน้าของผนังกั้นเบ้าตา (orbital septum) ผนังกั้นเบ้าตาเป็นเยื่อใยที่ยึดจากแผ่นกระดูกอ่อนเปลือกตา (tarsal plate) ไปยังขอบกระดูกเบ้าตา ทำหน้าที่เป็นเกราะกั้นด้านหน้าที่ป้องกันการแพร่กระจายของการติดเชื้อเข้าไปในเบ้าตา
โรคนี้สอดคล้องกับระดับ I ในการจำแนกของ Chandler (1970) เกี่ยวกับความรุนแรงของการติดเชื้อในเบ้าตา และในการจำแนกของ Chan จัดอยู่ในกลุ่ม 1 (การอักเสบก่อนผนังกั้นหรือรอบเบ้าตา) ภาวะที่การติดเชื้อลุกลามไปยังเนื้อเยื่ออ่อนด้านหลังผนังกั้นเบ้าตาเรียกว่าเซลลูไลติสในเบ้าตา (กลุ่ม 2 ขึ้นไป) ซึ่งแยกออกจากโรคนี้อย่างชัดเจน
เมื่อเทียบกับเซลลูไลติสในเบ้าตา โรคนี้พบบ่อยกว่าและดำเนินโรคค่อนข้างไม่รุนแรง ไซนัสอักเสบ (โดยเฉพาะไซนัสเอทมอยด์) การบาดเจ็บที่เปลือกตา แมลงกัดต่อย และการติดเชื้อที่ผิวหนังบริเวณใบหน้าเป็นปัจจัยกระตุ้นหลัก และพบได้บ่อยในเด็ก ในผู้ใหญ่ อาจเกิดจากการติดเชื้อทางฟันหรือการบาดเจ็บ
เซลลูไลติสก่อนผนังกั้นเบ้าตาจะไม่มีตาโปน ความผิดปกติของการเคลื่อนไหวลูกตา หรือการมองเห็นลดลง หากมีอาการเหล่านี้อย่างใดอย่างหนึ่ง ให้สงสัยการลุกลามไปสู่เซลลูไลติสในเบ้าตา (Chandler ระดับ II ขึ้นไป) และทำ CT scan เพื่อประเมิน การตรวจการเคลื่อนไหวลูกตา การทดสอบ RAPD และการวัดการมองเห็นเป็นการตรวจที่จำเป็นสำหรับการวินิจฉัยแยกโรค
ในเซลลูไลติสก่อนผนังกั้นเบ้าตา การไม่มีอาการแสดงต่อไปนี้เป็นพื้นฐานในการแยกโรคจากเซลลูไลติสในเบ้าตา
| อาการแสดง | เซลลูไลติสก่อนผนังกั้นเบ้าตา | เซลลูไลติสในเบ้าตา |
|---|---|---|
| ตาโปน | ไม่มี | มี |
| การเคลื่อนไหวลูกตาผิดปกติ | ไม่มี | มี |
| ปวดตา (ปวดเมื่อขยับลูกตา) | ไม่มี (โดยปกติ) | มี |
| การมองเห็นลดลง | ไม่มี | อาจมี |
| RAPD (ความบกพร่องของรูม่านตาชนิดรับสัมพันธ์) | ลบ | อาจเป็นบวก |
| ผลการตรวจ CT | เฉพาะเนื้อเยื่ออ่อนก่อนกั้นกลางบวม | การอักเสบหรือฝีในเบ้าตา |
ลักษณะของเซลลูไลติสก่อนกั้นกลาง
ตาโปน: ไม่มี
การเคลื่อนไหวของลูกตา: ปกติ (ไม่มีปวดเมื่อเคลื่อนไหว)
การมองเห็น: ปกติ
RAPD: ลบ
CT: มีเพียงอาการบวมของเนื้อเยื่ออ่อนก่อนผนังกั้นเบ้าตา
ลักษณะของ蜂窝织炎ในเบ้าตา
ตาโปน: มี
การเคลื่อนไหวของลูกตา: จำกัด (มีปวดเมื่อเคลื่อนไหว)
การมองเห็น: อาจลดลง
RAPD: อาจเป็นบวก
CT: การอักเสบหรือฝีภายในเบ้าตา
หากพบอาการต่อไปนี้ใหม่ระหว่างการรักษา ให้สงสัยทันทีว่ามีการลุกลามไปเป็น蜂窝织炎ในเบ้าตา (กลุ่ม 2 ขึ้นไป) และทำ CT ซ้ำ 1)
มีหลายเส้นทางที่ทำให้เกิดเซลลูไลติสก่อนผนังกั้นเบ้าตา
แมลงกัดที่เปลือกตาหรือใบหน้าอาจทำให้เกิดเซลลูไลติสก่อนผนังกั้นเบ้าตา แบคทีเรียประจำถิ่นบนผิวหนัง (Staphylococcus aureus, Streptococcus ฯลฯ) เข้าสู่ร่างกายผ่านทางรอยกัด ทำให้เกิดการติดเชื้อ หากหลังจากแมลงกัดมีรอยแดงและบวมที่เปลือกตาลามอย่างรวดเร็วร่วมกับมีไข้ ควรสงสัยว่ามีการลุกลามเป็นเซลลูไลติสและต้องไปพบแพทย์
การวินิจฉัยเซลลูไลติสก่อนผนังกั้นเบ้าตาส่วนใหญ่ขึ้นอยู่กับอาการแสดงทางคลินิก ในการตรวจร่างกาย จะตรวจสอบสิ่งต่อไปนี้อย่างเป็นระบบ:
หากไม่พบตาโปน ข้อจำกัดในการเคลื่อนไหวลูกตา สายตาลดลง หรือ RAPD เป็นบวก ก็สามารถแยกจากเซลลูไลติสในเบ้าตาได้ทางคลินิก
การตรวจซีที (เบ้าตาและโพรงอากาศข้างจมูก) เป็นหลักในการวินิจฉัย ควรทำซีทีด้วยการฉีดสารทึบรังสีเพื่อประเมินขอบเขตการอักเสบก่อนและหลังผนังกั้น และการมีโรคร่วมของโพรงอากาศอักเสบ
ในกรณีที่ไม่รุนแรงซึ่งมีโอกาสเกี่ยวข้องกับโพรงอากาศอักเสบน้อยและมีสาเหตุชัดเจน เช่น การบาดเจ็บหรือแมลงกัดต่อย สามารถเริ่มการรักษาด้วยยาปฏิชีวนะโดยอาศัยการวินิจฉัยทางคลินิก และทำซีทีหากไม่ดีขึ้นภายใน 48 ชั่วโมง
| การตรวจ | วัตถุประสงค์ |
|---|---|
| การตรวจเลือด (CRP และ WBC) | ประเมินระดับการอักเสบและตัวชี้วัดการติดตาม |
| การเพาะเชื้อจากเลือด | การแยกภาวะเชื้อในกระแสเลือด (ในกรณีไข้สูง/รุนแรง) |
| การเพาะเชื้อจากโพรงจมูก/แผล | ระบุเชื้อก่อโรคและทดสอบความไวต่อยาปฏิชีวนะ (ถ้าเป็นไปได้) |
| โรคที่ต้องแยก | จุดที่ใช้แยก |
|---|---|
| เซลลูไลติสของเบ้าตา | มีตาโปน, การเคลื่อนไหวผิดปกติ, การมองเห็นลดลง → ยืนยันด้วย CT |
| กุ้งยิง (ข้าวบาร์เลย์) | ก้อนจำกัดที่เปลือกตา, ไม่มีไข้, ดำเนินโรคเฉพาะที่ |
| อาการบวมน้ำที่เปลือกตาจากภูมิแพ้ | ไม่มีรอยแดง, ไม่มีไข้, หายเร็ว, เป็นซ้ำ |
| เนื้องอกในเบ้าตา | ดำเนินโรคเรื้อรัง, พบก้อนจากการตรวจภาพ, ไม่ตอบสนองต่อยาปฏิชีวนะ |
| ต่อมน้ำตาอักเสบ | จำกัดอยู่ที่เปลือกตาบนด้านนอก, กดเจ็บ, ชนิดเรื้อรังพบบ่อยหลังเป็นหวัด |
| ผิวหนังอักเสบจากการสัมผัส | ประวัติการใช้ยาหยอดตาหรือเครื่องสำอาง, ไม่ติดเชื้อ, ไม่มีไข้ |
การรักษาเซลลูไลติสก่อนผนังกั้นเบ้าตาจะแบ่งระดับเป็นการดูแลผู้ป่วยนอกและการรับไว้ในโรงพยาบาลตามความรุนแรง
เงื่อนไขการดูแลผู้ป่วยนอก
สภาพทั่วไป: ดี ไม่มีไข้สูง (<38°C)
ระดับอาการบวม: จำกัดเฉพาะเปลือกตาบวมเฉพาะที่
อายุ: เด็กโตถึงผู้ใหญ่ (เด็กอายุมากกว่า 1 ปีและผู้ใหญ่)
การติดตามผล: สามารถมาตรวจซ้ำได้แน่นอนภายใน 24-48 ชั่วโมง
อื่นๆ: ไม่มีภาวะภูมิคุ้มกันบกพร่อง, การรับประทานยาทางปากได้ดี
เงื่อนไขที่ต้องเข้ารับการรักษาในโรงพยาบาล
สภาพทั่วไป: ไข้สูง (≥38.5°C) · สภาพทั่วไปไม่ดี
ระดับของอาการบวม: บวมเป็นบริเวณกว้าง · ดำเนินไปอย่างรวดเร็ว
อายุ: ทารก (โดยเฉพาะอายุน้อยกว่า 1 ปี)
การปรับปรุงไม่เพียงพอ: ไม่ดีขึ้นภายใน 24-48 ชั่วโมงหลังจากเริ่มการรักษาแบบผู้ป่วยนอก
อื่นๆ: ภูมิคุ้มกันบกพร่อง · รับประทานยาได้ยาก · มีภาวะแทรกซ้อน
อาการเล็กน้อย · การจัดการแบบผู้ป่วยนอก (ยาปฏิชีวนะชนิดรับประทาน)
| ยา | วิธีใช้ | ข้อบ่งใช้ |
|---|---|---|
| เซฟดินีร์ (Seffzon®) 100 มก. | วันละ 3 ครั้ง รับประทาน (เด็ก: 9 มก./กก./วัน แบ่งให้ 3 ครั้ง) | อาการเล็กน้อย · ผู้ป่วยนอก |
| อะม็อกซีซิลลิน/กรดคลาวูลานิก (Augmentin®) 250 มก. | วันละ 3 ครั้ง รับประทาน | อาการเล็กน้อย · ผู้ป่วยนอก (ทางเลือกอื่น) |
| คลินดามัยซิน | เด็ก: 10 มก./กก./ครั้ง วันละ 3 ครั้ง รับประทาน | กรณีแพ้เพนิซิลลิน |
กรณีปานกลางถึงรุนแรงและการรักษาในโรงพยาบาล (ยาปฏิชีวนะทางหลอดเลือดดำ)
| ยา | วิธีใช้ | ข้อบ่งใช้ |
|---|---|---|
| เซฟไตรอะโซน | 50-100 มก./กก./วัน ทางหลอดเลือดดำ | กรณีปานกลางถึงรุนแรงและการรักษาในโรงพยาบาล |
| แวนโคมัยซิน | ทางหลอดเลือดดำ (เมื่อพิจารณา MRSA ปรับขนาดตามน้ำหนัก) | สงสัย MRSA และกรณีรุนแรง |
| แอมพิซิลลิน/ซัลแบคแทม | ทางหลอดเลือดดำ | เมื่อต้องการครอบคลุมเชื้อแอนแอโรบิก |
ในพื้นที่ที่มีการระบาดของ MRSA หรือในกรณีที่ไม่ตอบสนองต่อการรักษาแบบผู้ป่วยนอก ควรพิจารณาเปลี่ยนไปใช้ยาปฏิชีวนะครอบคลุมกว้างรวมถึง vancomycin
หากพบว่ามีภาวะแทรกซ้อนจากไซนัสอักเสบ (โดยเฉพาะ ethmoiditis) จำเป็นต้องได้รับการรักษาทางหู คอ จมูก ในผู้ใหญ่มักต้องได้รับการรักษาทางหู คอ จมูก สำหรับไซนัสอักเสบ หากไม่ดีขึ้นด้วยการรักษาทางยา ควรพิจารณาการผ่าตัดส่องกล้องไซนัสแบบ Functional Endoscopic Sinus Surgery (FESS) ร่วมกับแพทย์หู คอ จมูก
จำเป็นต้องประเมินซ้ำภายใน 24-48 ชั่วโมงหลังจากเริ่มการรักษา ตรวจสอบประเด็นต่อไปนี้:
หากการดีขึ้นไม่เพียงพอหรือแย่ลง (เกิดตาโปนหรือความผิดปกติของการเคลื่อนไหวของลูกตาใหม่) ให้สงสัยการลุกลามไปสู่ cellulitis ของเบ้าตา (กลุ่ม 2 ขึ้นไป) ทำ CT scan ทันทีและเปลี่ยนเป็นการดูแลแบบผู้ป่วยใน 2)
ในกรณีที่ไม่รุนแรงซึ่งสภาพทั่วไปดี มีไข้เล็กน้อย และมีอาการบวมของเปลือกตาเฉพาะที่ สามารถดูแลแบบผู้ป่วยนอกด้วยยาปฏิชีวนะชนิดรับประทานได้ อย่างไรก็ตาม จำเป็นต้องมาตรวจซ้ำภายใน 24-48 ชั่วโมงเพื่อยืนยันการดีขึ้น หากแย่ลง (เกิดตาโปน ความผิดปกติของการเคลื่อนไหวของลูกตา หรือสายตาลดลง) ให้เปลี่ยนเป็นการรักษาแบบผู้ป่วยใน
การเกิดตาโปน การจำกัดการเคลื่อนไหวของดวงตา (ความผิดปกติของการเคลื่อนไหวลูกตา) การมองเห็นลดลง อาการปวดศีรษะรุนแรงขึ้น และการเปลี่ยนแปลงของความรู้สึกตัว เป็นสัญญาณอันตรายที่บ่งชี้ถึงการลุกลามไปเป็นเยื่อบุตาอักเสบในเบ้าตาหรือรูปแบบที่รุนแรงกว่า หากมีอาการเหล่านี้เกิดขึ้น จำเป็นต้องมาตรวจซ้ำทันที ต้องทำ CT scan ซ้ำ และประเมินโดยผู้เชี่ยวชาญอย่างเร่งด่วน
ผนังกั้นเบ้าตา (orbital septum) เป็นเยื่อเส้นใยที่ยึดจากแผ่นกระดูกอ่อนเปลือกตา (tarsal plate) ไปยังขอบกระดูกเบ้าตา (arcus marginalis) ทำหน้าที่เป็นสิ่งกีดขวางด้านหน้าของเบ้าตา เยื่อนี้จะป้องกันการแพร่กระจายของการติดเชื้อเข้าไปในเบ้าตาทางกายภาพ ทำให้การติดเชื้อก่อนผนังกั้นมีโอกาสน้อยที่จะลุกลามเข้าไปในเบ้าตา
ในเด็ก ผนังกั้นเบ้าตาจะบางและยังไม่เจริญเต็มที่ จึงมีแนวโน้มที่จะเปลี่ยนเป็นเยื่อบุตาอักเสบในเบ้าตาได้ง่ายกว่าผู้ใหญ่ นอกจากนี้ แผ่นกระดูกบาง (lamina papyracea) ที่กั้นระหว่างโพรงอากาศเอทมอยด์กับเบ้าตาก็บางในเด็ก ทำให้การติดเชื้อจากไซนัสอักเสบแพร่กระจายไปยังเนื้อเยื่อรอบเบ้าตาได้ง่าย
เมื่อการอักเสบผ่านผนังกั้นเบ้าตาและแพร่กระจายเข้าไปในเบ้าตา จะเปลี่ยนเป็นเยื่อบุตาอักเสบในเบ้าตา (กลุ่ม 2 ขึ้นไป) ในกรณีที่มีไซนัสอักเสบร่วมด้วย อาจลุกลามอย่างรวดเร็วเป็นฝีใต้เยื่อหุ้มกระดูก (กลุ่ม 3) ผ่านผนังด้านในของเบ้าตาจากโพรงอากาศเอทมอยด์ 2)
เส้นทางการลุกลามเป็นขั้นตอนดังนี้:
การเปลี่ยนผ่านระหว่างระยะสามารถเกิดขึ้นได้ภายในไม่กี่ชั่วโมงถึงไม่กี่วัน ดังนั้นการประเมินซ้ำภายใน 24-48 ชั่วโมงจึงเป็นสิ่งจำเป็น
สำหรับเกณฑ์การจัดการผู้ป่วยนอกเทียบกับการรับเข้าโรงพยาบาลในเด็กที่มีภาวะเซลลูไลติสก่อนผนังกันเบ้าตา กำลังมีการสำรวจการแบ่งชั้นตามอายุ การตอบสนองต่อการอักเสบ และความรุนแรงของอาการ หากสามารถกำหนดเกณฑ์เชิงปริมาณสำหรับการจัดการที่ปลอดภัยด้วยยาปฏิชีวนะชนิดรับประทานเพียงอย่างเดียว คาดว่าจะลดการรับเข้าโรงพยาบาลที่ไม่จำเป็นในขณะที่ยังคงความปลอดภัย
ในการรักษาเชิงประจักษ์สำหรับ preseptal cellulitis การเลือกใช้ยาปฏิชีวนะตามความถี่ของ MRSA และความไวต่อยาในแต่ละภูมิภาคเป็นสิ่งสำคัญ เนื่องจากความแตกต่างในพยาธิสภาพและความไวระหว่าง MRSA ที่ติดเชื้อในโรงพยาบาลและ MRSA ที่ได้จากชุมชน จึงจำเป็นต้องเลือกการรักษาเชิงประจักษ์ตามการเฝ้าระวังความไวต่อยาในท้องถิ่น
กำลังมีการวิจัยเพื่อกำหนดเกณฑ์การวินิจฉัยเชิงปริมาณ (เช่น ความหนาและขอบเขตของอาการบวมของเนื้อเยื่ออ่อน) เพื่อแยกความแตกต่างระหว่าง preseptal cellulitis และ orbital cellulitis โดยใช้ผลการตรวจ CT หากสามารถกำหนดเกณฑ์ตัดสินที่เป็นวัตถุวิสัยสำหรับการวินิจฉัยด้วยภาพได้ คาดว่าจะช่วยเพิ่มความแม่นยำในการคัดกรองและการแบ่งชั้นการรักษา