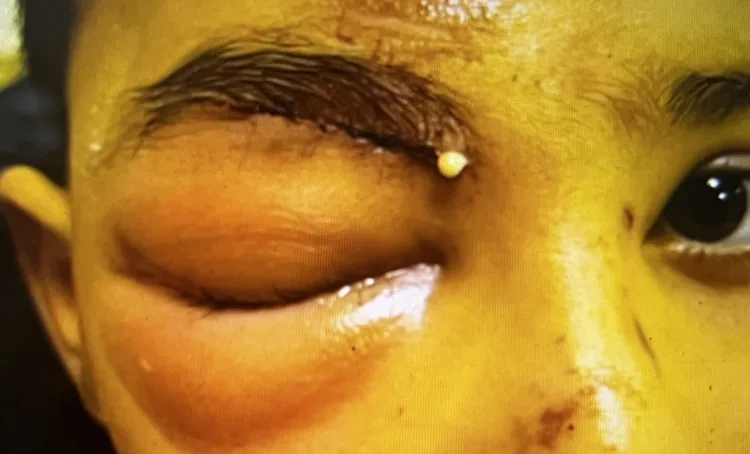
Dấu hiệu viêm mô tế bào trước vách
Lồi mắt: Không
Vận động nhãn cầu: Bình thường (không đau khi vận động)
Thị lực: Bình thường
RAPD: Âm tính
CT: Chỉ phù nề mô mềm trước vách

Viêm mô tế bào trước vách ngăn ổ mắt (preseptal cellulitis) là tình trạng nhiễm trùng cấp tính ở các mô mềm của mi mắt và quanh ổ mắt phía trước vách ngăn ổ mắt (orbital septum). Vách ngăn ổ mắt là một màng sợi bám từ sụn mi (tarsal plate) đến bờ xương ổ mắt, đóng vai trò như một hàng rào phía trước ngăn chặn sự lan rộng của nhiễm trùng vào trong ổ mắt.
Tình trạng này tương ứng với độ I trong phân loại Chandler (1970) về mức độ nghiêm trọng của nhiễm trùng ổ mắt, và trong phân loại Chan được xếp vào Nhóm 1 (viêm trước vách ngăn hoặc quanh ổ mắt). Tình trạng nhiễm trùng lan đến các mô mềm phía sau vách ngăn ổ mắt được gọi là viêm mô tế bào ổ mắt (Nhóm 2 trở lên) và được phân biệt rõ ràng với bệnh này.
So với viêm mô tế bào ổ mắt, bệnh này thường gặp hơn và diễn biến tương đối nhẹ. Viêm xoang (đặc biệt là viêm xoang sàng), chấn thương mi mắt, côn trùng cắn và nhiễm trùng da mặt là các yếu tố khởi phát chính, và bệnh thường gặp ở trẻ em. Ở người lớn, bệnh có thể khởi phát do nhiễm trùng răng hoặc chấn thương.
Viêm mô tế bào trước vách ngăn ổ mắt không kèm lồi mắt, rối loạn vận động nhãn cầu hoặc giảm thị lực. Nếu xuất hiện bất kỳ dấu hiệu nào trong số này, hãy nghi ngờ tiến triển thành viêm mô tế bào ổ mắt (Chandler độ II trở lên) và chụp CT để đánh giá. Kiểm tra vận động nhãn cầu, xét nghiệm RAPD và đo thị lực là các thăm khám cần thiết để chẩn đoán phân biệt.
Trong viêm mô tế bào trước vách hốc mắt, việc không có các dấu hiệu sau đây là cơ sở để phân biệt với viêm mô tế bào hốc mắt.
| Dấu hiệu | Viêm mô tế bào trước vách hốc mắt | Viêm mô tế bào hốc mắt |
|---|---|---|
| Lồi mắt | Không | Có |
| Rối loạn vận động nhãn cầu | Không | Có |
| Đau mắt (đau khi cử động mắt) | Không có (thông thường) | Có |
| Giảm thị lực | Không | Có thể có |
| RAPD (khiếm khuyết đồng tử hướng tâm tương đối) | Âm tính | Có thể dương tính |
| Hình ảnh CT | Chỉ sưng mô mềm trước vách | Viêm hoặc áp xe trong hốc mắt |
Dấu hiệu viêm mô tế bào trước vách
Lồi mắt: Không
Vận động nhãn cầu: Bình thường (không đau khi vận động)
Thị lực: Bình thường
RAPD: Âm tính
CT: Chỉ phù nề mô mềm trước vách
Dấu hiệu viêm mô tế bào hốc mắt
Lồi mắt: Có
Vận động nhãn cầu: Hạn chế (đau khi vận động)
Thị lực: Có thể giảm
RAPD: Có thể dương tính
CT: Viêm hoặc áp xe trong hốc mắt
Nếu các dấu hiệu sau xuất hiện mới trong quá trình điều trị, hãy nghi ngờ ngay sự tiến triển thành viêm mô tế bào hốc mắt (Nhóm 2 trở lên) và chụp CT lại. 1)
Có nhiều đường phát triển của viêm mô tế bào trước vách ngăn ổ mắt.
Côn trùng cắn ở mí mắt hoặc mặt có thể gây viêm mô tế bào trước vách ngăn ổ mắt. Vi khuẩn thường trú trên da (tụ cầu vàng, liên cầu, v.v.) xâm nhập qua vết cắn, gây nhiễm trùng. Nếu sau khi bị côn trùng cắn, mí mắt đỏ và sưng lan rộng nhanh kèm sốt, cần nghi ngờ tiến triển thành viêm mô tế bào và đi khám.
Chẩn đoán viêm mô tế bào trước vách chủ yếu dựa trên các dấu hiệu lâm sàng. Khi khám, cần kiểm tra một cách có hệ thống các dấu hiệu sau:
Nếu không có lồi mắt, rối loạn vận động nhãn cầu, giảm thị lực hoặc RAPD dương tính, có thể phân biệt lâm sàng với viêm mô tế bào hốc mắt.
CT (hốc mắt và xoang cạnh mũi) là phương pháp chẩn đoán chính. Nên chụp CT có cản quang để đánh giá mức độ viêm trước và sau vách cũng như tình trạng viêm xoang kèm theo.
Trong trường hợp nhẹ, ít liên quan đến viêm xoang và có nguyên nhân rõ ràng như chấn thương hoặc côn trùng cắn, có thể bắt đầu điều trị kháng sinh dựa trên chẩn đoán lâm sàng và chụp CT nếu không cải thiện trong vòng 48 giờ.
| Xét nghiệm | Mục đích |
|---|---|
| Xét nghiệm máu (CRP & WBC) | Đánh giá mức độ viêm & chỉ số theo dõi |
| Cấy máu | Loại trừ nhiễm khuẩn huyết (trường hợp sốt cao/nặng) |
| Cấy dịch mũi/vết thương | Xác định tác nhân gây bệnh & kiểm tra độ nhạy kháng sinh (nếu có thể) |
| Bệnh cần phân biệt | Điểm phân biệt |
|---|---|
| Viêm mô tế bào hốc mắt | Có lồi mắt, rối loạn vận động, giảm thị lực → xác nhận bằng CT |
| Lẹo mắt (hordeolum) | Khối u khu trú ở mi mắt, không sốt, diễn tiến tại chỗ |
| Phù mi mắt dị ứng | Không đỏ, không sốt, thoái lui nhanh, tái phát |
| U hốc mắt | Diễn tiến mạn tính, xác nhận khối u trên hình ảnh, không đáp ứng kháng sinh |
| Viêm tuyến lệ | Khu trú ở phần ngoài mi trên, ấn đau, thể mạn tính thường gặp sau cảm lạnh |
| Viêm da tiếp xúc | Tiền sử dùng thuốc nhỏ mắt hoặc mỹ phẩm, không nhiễm trùng, không sốt |
Điều trị viêm mô tế bào trước vách ngăn hốc mắt được phân tầng thành quản lý ngoại trú và nhập viện dựa trên mức độ nghiêm trọng.
Tiêu chí quản lý ngoại trú
Tình trạng toàn thân: Tốt, không sốt cao (<38°C)
Mức độ sưng: Chỉ sưng mi mắt khu trú
Tuổi: Trẻ lớn đến người lớn (trẻ trên 1 tuổi và người lớn)
Theo dõi: Có thể tái khám chắc chắn sau 24-48 giờ
Khác: Không suy giảm miễn dịch, tuân thủ uống thuốc tốt
Các điều kiện cần nhập viện
Tình trạng toàn thân: Sốt cao (≥38,5°C) · tình trạng toàn thân kém
Mức độ sưng: Sưng lan rộng · tiến triển nhanh
Tuổi: Trẻ nhũ nhi (đặc biệt <1 tuổi)
Cải thiện không đủ: Không cải thiện sau 24-48 giờ kể từ khi bắt đầu điều trị ngoại trú
Khác: Suy giảm miễn dịch · khó uống thuốc · có biến chứng
Nhẹ · quản lý ngoại trú (kháng sinh đường uống)
| Thuốc | Liều dùng | Chỉ định |
|---|---|---|
| Cefdinir (Seffzon®) 100 mg | 3 lần/ngày đường uống (trẻ em: 9 mg/kg/ngày chia 3 lần) | Nhẹ · ngoại trú |
| Amoxicillin/acid clavulanic (Augmentin®) 250 mg | 3 lần/ngày đường uống | Nhẹ · ngoại trú (thay thế) |
| Clindamycin | Trẻ em: 10 mg/kg/lần, 3 lần/ngày, đường uống | Trường hợp dị ứng penicillin |
Trường hợp trung bình đến nặng và nhập viện (kháng sinh đường tĩnh mạch)
| Thuốc | Liều dùng | Chỉ định |
|---|---|---|
| Ceftriaxone | 50-100 mg/kg/ngày, đường tĩnh mạch | Trường hợp trung bình đến nặng và nhập viện |
| Vancomycin | Đường tĩnh mạch (khi nghi ngờ MRSA, điều chỉnh liều theo cân nặng) | Nghi ngờ MRSA và trường hợp nặng |
| Ampicillin/Sulbactam | Đường tĩnh mạch | Khi cần bao phủ vi khuẩn kỵ khí |
Ở những vùng có dịch MRSA hoặc các trường hợp không đáp ứng với điều trị ngoại trú, cần xem xét chuyển sang kháng sinh phổ rộng bao gồm vancomycin.
Nếu xác nhận có biến chứng viêm xoang (đặc biệt là viêm xoang sàng), cần can thiệp tai mũi họng. Ở người lớn, thường cần điều trị viêm xoang bởi chuyên khoa tai mũi họng. Nếu không cải thiện với điều trị nội khoa, cần xem xét phẫu thuật nội soi chức năng xoang (FESS) phối hợp với bác sĩ tai mũi họng.
Đánh giá lại trong vòng 24-48 giờ sau khi bắt đầu điều trị là bắt buộc. Kiểm tra các điểm sau:
Nếu cải thiện không đủ hoặc xấu đi (xuất hiện mới lồi mắt hoặc rối loạn vận động nhãn cầu), nghi ngờ tiến triển thành viêm mô tế bào hốc mắt (Nhóm 2 trở lên), tiến hành chụp CT ngay lập tức và chuyển sang quản lý nội trú. 2)
Ở những trường hợp nhẹ với tình trạng toàn thân tốt, sốt nhẹ và sưng mí mắt khu trú, có thể quản lý ngoại trú bằng kháng sinh đường uống. Tuy nhiên, cần tái khám sau 24-48 giờ để xác nhận cải thiện. Nếu xấu đi (xuất hiện lồi mắt, rối loạn vận động nhãn cầu hoặc giảm thị lực), chuyển sang điều trị nội trú.
Sự xuất hiện của lồi mắt, hạn chế vận động mắt (rối loạn vận động nhãn cầu), giảm thị lực, đau đầu tăng nặng, và thay đổi ý thức là những dấu hiệu nguy hiểm cho thấy sự tiến triển thành viêm mô tế bào ổ mắt hoặc thể nặng hơn. Khi các dấu hiệu này xuất hiện, cần tái khám ngay lập tức, chụp CT lại và đánh giá khẩn cấp bởi bác sĩ chuyên khoa.
Vách ổ mắt (orbital septum) là một màng sợi bám từ sụn mi (tấm sụn mi) đến bờ xương ổ mắt (arcus marginalis), hoạt động như một hàng rào phía trước của ổ mắt. Màng này ngăn chặn về mặt vật lý sự lan rộng của nhiễm trùng vào trong ổ mắt, do đó nhiễm trùng trước vách khó lan vào ổ mắt.
Ở trẻ em, vách ổ mắt mỏng và chưa trưởng thành, do đó dễ chuyển thành viêm mô tế bào ổ mắt hơn so với người lớn. Ngoài ra, mảnh giấy (lamina papyracea) ngăn cách xoang sàng với ổ mắt cũng mỏng ở trẻ em, tạo điều kiện cho nhiễm trùng từ viêm xoang lan dễ dàng đến các mô quanh ổ mắt.
Khi viêm vượt qua vách ổ mắt và lan vào trong ổ mắt, sẽ chuyển thành viêm mô tế bào ổ mắt (Nhóm 2 trở lên). Trong các trường hợp có viêm xoang kèm theo, có thể tiến triển nhanh thành áp xe dưới màng xương (Nhóm 3) qua thành trong ổ mắt từ xoang sàng. 2)
Đường tiến triển theo từng giai đoạn như sau:
Sự chuyển tiếp giữa các giai đoạn có thể xảy ra trong vài giờ đến vài ngày, do đó việc đánh giá lại trong vòng 24-48 giờ là rất cần thiết.
Về tiêu chí quản lý ngoại trú so với nhập viện đối với viêm mô tế bào trước vách ở trẻ em, việc phân tầng dựa trên tuổi, phản ứng viêm và mức độ nghiêm trọng của triệu chứng đang được khám phá. Nếu thiết lập được các tiêu chí định lượng để quản lý an toàn chỉ bằng kháng sinh đường uống, hy vọng sẽ giảm các ca nhập viện không cần thiết trong khi vẫn đảm bảo an toàn.
Trong điều trị theo kinh nghiệm đối với viêm mô tế bào trước vách, việc lựa chọn kháng sinh dựa trên tần suất MRSA và độ nhạy cảm thuốc tại từng khu vực là rất quan trọng. Do sự khác biệt về bệnh lý và độ nhạy cảm giữa MRSA nhiễm khuẩn bệnh viện và MRSA cộng đồng, cần lựa chọn điều trị theo kinh nghiệm dựa trên giám sát độ nhạy cảm thuốc tại địa phương.
Nghiên cứu đang được tiến hành để thiết lập các tiêu chuẩn chẩn đoán định lượng (như độ dày và phạm vi sưng mô mềm) để phân biệt viêm mô tế bào trước vách và viêm mô tế bào hốc mắt bằng hình ảnh CT. Nếu các ngưỡng khách quan cho chẩn đoán hình ảnh được thiết lập, hy vọng sẽ cải thiện độ chính xác của phân loại và phân tầng điều trị.