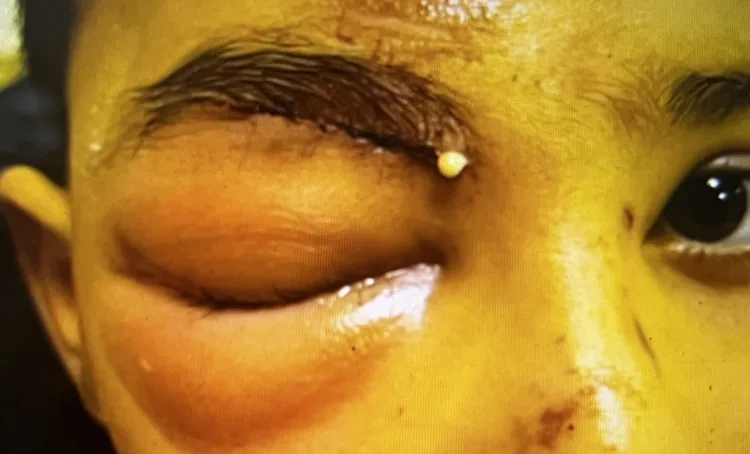
Befunde bei präseptaler Zellulitis
Exophthalmus: nein
Augenbeweglichkeit: normal (keine Schmerzen bei Bewegung)
Sehschärfe: normal
RAPD: negativ
CT: nur präseptale Weichteilschwellung

Die präseptale Zellulitis (preseptal cellulitis) ist eine akute infektiöse Entzündung der Weichteile der Augenlider und der periorbitalen Region vor dem Septum orbitale. Das Septum orbitale ist eine faserige Membran, die vom Tarsus des Augenlids bis zum knöchernen Orbitarand reicht; es dient als Barriere vor der Orbita und verhindert physikalisch die Ausbreitung von Infektionen in die Orbita.
Sie entspricht Grad I der Chandler-Klassifikation (1970) für den Schweregrad orbitaler Infektionen und wird in der Chan-Klassifikation als Gruppe 1 (präseptale oder periorbitale Entzündung) eingestuft. Eine Infektion der orbitalen Weichteile hinter dem Septum orbitale wird als orbitale Zellulitis (Gruppe 2 oder höher) bezeichnet und ist klar von dieser Erkrankung zu unterscheiden.
Sie tritt häufiger auf als die orbitale Zellulitis und verläuft relativ mild. Hauptauslöser sind Sinusitis (insbesondere Ethmoiditis), Lidverletzungen, Insektenstiche und Hautinfektionen im Gesicht. Sie tritt vor allem bei Kindern auf. Bei Erwachsenen kann sie auch nach dentalen Infektionen oder Traumata auftreten.
Die präseptale Zellulitis geht nicht mit Exophthalmus, Augenbewegungsstörungen oder Sehverschlechterung einher. Tritt eines dieser Zeichen auf, ist eine Progression zur orbitalen Zellulitis (Chandler Grad II oder höher) zu vermuten und ein CT zur Beurteilung durchzuführen. Die Überprüfung der Augenbeweglichkeit, der RAPD-Test und die Sehschärfenmessung sind für die Differenzialdiagnose unerlässlich.
Bei der präseptalen Zellulitis ist das Fehlen der folgenden Befunde entscheidend für die Abgrenzung von der Orbitalphlegmone:
| Befund | Präseptale Zellulitis | Orbitalphlegmone |
|---|---|---|
| Exophthalmus | Nein | Ja |
| Augenbewegungsstörung | Nein | Ja |
| Augenschmerz (Schmerz bei Augenbewegungen) | Keine (normalerweise) | Vorhanden |
| Sehverschlechterung | Keine | Gelegentlich vorhanden |
| RAPD (relative afferente Pupillenstörung) | Negativ | Möglicherweise positiv |
| CT-Befund | Nur präseptale Weichteilschwellung | Orbitale Entzündung/Abszess |
Befunde bei präseptaler Zellulitis
Exophthalmus: nein
Augenbeweglichkeit: normal (keine Schmerzen bei Bewegung)
Sehschärfe: normal
RAPD: negativ
CT: nur präseptale Weichteilschwellung
Befunde bei Orbitalphlegmone
Exophthalmus: vorhanden
Augenbeweglichkeit: eingeschränkt (Schmerzen bei Augenbewegung)
Sehschärfe: manchmal vermindert
RAPD: möglicherweise positiv
CT: intraorbitale Entzündung/Abszessbildung
Wenn während der Behandlung eines der folgenden neuen Zeichen auftritt, ist sofort ein Fortschreiten zur Orbitalphlegmone (Gruppe 2 oder höher) zu vermuten und eine erneute CT durchzuführen. 1)
Die präseptale Zellulitis kann auf verschiedenen Wegen entstehen.
Insektenstiche an den Augenlidern oder im Gesicht können eine Ursache für eine präseptale Zellulitis sein. Durch die Einstichstelle dringen Hautkeime (Staphylococcus aureus, Streptokokken usw.) ein und verursachen eine Infektion. Wenn sich nach einem Insektenstich Rötung und Schwellung des Augenlids schnell ausbreiten und von Fieber begleitet werden, ist eine Entwicklung zu einer Zellulitis zu vermuten und eine ärztliche Konsultation erforderlich.
Die Diagnose einer präseptalen Zellulitis basiert hauptsächlich auf klinischen Befunden. Bei der Untersuchung werden systematisch die folgenden Punkte überprüft.
Wenn weder Exophthalmus, Augenbewegungsstörungen, Sehverschlechterung noch ein positiver RAPD vorliegen, ist eine klinische Abgrenzung zur orbitalen Zellulitis möglich.
CT (Orbita und Nasennebenhöhlen) ist die wichtigste diagnostische Methode. Eine kontrastmittelverstärkte CT wird bevorzugt, um das Ausmaß der Entzündung vor und hinter dem Septum sowie das Vorliegen einer Sinusitis zu beurteilen.
Bei leichten Fällen mit geringer Beteiligung der Nasennebenhöhlen und eindeutigem Auslöser (Trauma, Insektenstich) kann die Antibiotikatherapie aufgrund der klinischen Diagnose begonnen werden; eine CT wird durchgeführt, wenn sich der Zustand innerhalb von 48 Stunden nicht bessert.
| Untersuchung | Ziel |
|---|---|
| Blutuntersuchung (CRP, Leukozyten) | Beurteilung des Entzündungsgrades und Verlaufskontrolle |
| Blutkultur | Ausschluss einer Bakteriämie (bei hohem Fieber/schweren Fällen) |
| Nasen- und Wundabstrichkultur | Erregeridentifikation und Antibiotika-Empfindlichkeitstest (falls möglich) |
| Differenzialerkrankung | Differenzialpunkt |
|---|---|
| Orbitaphlegmone | Exophthalmus, Bewegungsstörung, Sehverschlechterung → CT-Bestätigung |
| Gerstenkorn | Lidbegrenzter Knoten, kein Fieber, lokalisierter Verlauf |
| Allergisches Lidödem | Keine Rötung, kein Fieber, schnelle Rückbildung, rezidivierend |
| Orbitatumor | Chronischer Verlauf, Tumornachweis in der Bildgebung, Antibiotika unwirksam |
| Dakryoadenitis | Auf den äußeren Teil des Oberlids begrenzt, Druckschmerz, bei chronischer Form häufig nach Erkältung |
| Kontaktdermatitis | Anwendung von Augentropfen, Kosmetika etc., nicht infektiös, kein Fieber |
Die Behandlung der präseptalen Zellulitis wird je nach Schweregrad in ambulante und stationäre Behandlung stratifiziert.
Bedingungen für die ambulante Behandlung
Allgemeinzustand: gut, kein hohes Fieber (< 38 °C)
Schwellungsgrad: auf lokalisierte Lidödeme beschränkt
Alter: älteres Kind bis Erwachsener (Kinder über 1 Jahr und Erwachsene)
Nachsorge: Wiedervorstellung innerhalb von 24–48 Stunden sicher möglich
Sonstiges: keine Immunschwäche, gute orale Compliance
Bedingungen für einen Krankenhausaufenthalt
Allgemeinzustand : hohes Fieber (≥38,5 °C) · schlechter Allgemeinzustand
Schwellungsgrad : ausgedehnte Schwellung · schnelles Fortschreiten
Alter : Säuglinge (insbesondere <1 Jahr)
Unzureichende Besserung : keine Besserung 24–48 Stunden nach Beginn der ambulanten Behandlung
Sonstiges : Immunschwäche · Schwierigkeiten bei oraler Einnahme · Vorliegen von Komplikationen
Leichte Fälle · ambulante Behandlung (orale Antibiotika)
| Medikament | Dosierung | Indikation |
|---|---|---|
| Cefdinir (Cefzon®) 100 mg | 3-mal täglich oral (Kinder: 9 mg/kg/Tag in 3 Dosen) | Leichte Fälle · ambulante Behandlung |
| Amoxicillin/Clavulansäure (Augmentin®) 250 mg | 3-mal täglich oral | Leichte Fälle · ambulante Behandlung (Alternative) |
| Clindamycin | Kinder: 10 mg/kg/Dosis, 3-mal täglich, oral | Penicillinallergie |
Mittelschwere bis schwere Fälle und stationäre Behandlung (intravenöse Antibiotika)
| Medikament | Dosierung | Indikation |
|---|---|---|
| Ceftriaxon | 50–100 mg/kg/Tag, i.v. | Mittelschwere bis schwere Fälle, stationär |
| Vancomycin | i.v. (bei MRSA-Verdacht, gewichtsadaptierte Dosierung) | MRSA-Verdacht, schwere Fälle |
| Ampicillin/Sulbactam | i.v. | Wenn eine Abdeckung von Anaerobiern erforderlich ist |
In MRSA-Endemiegebieten oder bei fehlendem Ansprechen auf die ambulante Therapie sollte ein Wechsel zu einer breiten Abdeckung einschließlich Vancomycin erwogen werden.
Wird eine Komplikation einer Sinusitis (insbesondere Ethmoiditis) bestätigt, ist eine HNO-Behandlung erforderlich. Bei Erwachsenen ist häufig eine HNO-Behandlung der Sinusitis notwendig. Bei fehlender Besserung unter medikamentöser Therapie sollte in Zusammenarbeit mit der HNO eine funktionelle endoskopische Nasennebenhöhlenoperation (FESS) erwogen werden.
Eine Neubeurteilung 24–48 Stunden nach Therapiebeginn ist obligatorisch. Folgende Punkte sind zu überprüfen:
Bei unzureichender Besserung oder Verschlechterung (neu auftretender Exophthalmus oder Augenbewegungsstörungen) ist ein Fortschreiten zur Orbitalphlegmone (Gruppe 2 oder höher) zu vermuten und umgehend eine erneute CT und die Verlegung in stationäre Behandlung durchzuführen. 2)
Leichte Fälle mit gutem Allgemeinzustand, geringem Fieber und begrenzter Lidschwellung können ambulant mit oralen Antibiotika behandelt werden. Allerdings ist eine erneute Vorstellung 24–48 Stunden nach Therapiebeginn zur Bestätigung der Besserung erforderlich. Bei Verschlechterung (Auftreten von Exophthalmus, Augenbewegungsstörungen oder Sehverschlechterung) ist auf eine stationäre Behandlung umzustellen.
Das Auftreten von Exophthalmus, Bewegungseinschränkungen der Augen (Augenmotilitätsstörungen), Sehverschlechterung, Zunahme von Kopfschmerzen und Bewusstseinsveränderungen sind gefährliche Anzeichen, die auf eine Orbitalphlegmone oder eine schwerere Form hindeuten. Treten diese auf, ist eine sofortige erneute Vorstellung erforderlich, mit erneuter CT-Untersuchung und notfallmäßiger Beurteilung durch einen Spezialisten.
Das Septum orbitale ist eine faserige Membran, die von der Lidplatte (Tarsus) zum Orbitarand (Arcus marginalis) zieht und als Barriere vor der Orbita fungiert. Diese Membran verhindert physikalisch die Ausbreitung von Infektionen in die Orbita, sodass präseptale Infektionen nur schwer in die Orbita eindringen können.
Bei Kindern ist das Septum orbitale dünn und unreif, daher ist die Wahrscheinlichkeit einer Entwicklung zur Orbitalphlegmone höher als bei Erwachsenen. Auch die Lamina papyracea, die das Siebbein von der Orbita trennt, ist bei Kindern dünn, sodass sich Infektionen von der Sinusitis leicht in die periorbitale Region ausbreiten können.
Wenn die Entzündung das Septum orbitale überschreitet und in die Orbita eindringt, entwickelt sie sich zu einer Orbitalphlegmone (Gruppe 2 oder höher). Bei Fällen mit begleitender Sinusitis kann es schnell zu einem subperiostalen Abszess (Gruppe 3) vom Siebbein über die innere Orbitawand kommen. 2)
Die Progressionswege sind schrittweise wie folgt:
Der Übergang zwischen den einzelnen Stadien kann innerhalb von Stunden bis Tagen erfolgen, daher ist eine erneute Beurteilung innerhalb von 24-48 Stunden unerlässlich.
Hinsichtlich der Entscheidungskriterien für ambulante vs. stationäre Behandlung der Preseptalcellulitis bei Kindern wird eine Stratifizierung basierend auf Alter, Entzündungsreaktion und Symptomschwere untersucht. Wenn quantitative Kriterien für eine sichere Behandlung allein mit oralen Antibiotika etabliert werden, erhofft man sich eine Reduzierung unnötiger Krankenhausaufenthalte bei gleichzeitiger Gewährleistung der Sicherheit.
Bei der empirischen Behandlung der Preseptalcellulitis ist die Auswahl von Antibiotika basierend auf der regionalen MRSA-Häufigkeit und Arzneimittelempfindlichkeit wichtig. Da nosokomialer MRSA und ambulant erworbener MRSA sich in Pathologie und Empfindlichkeit unterscheiden, ist eine empirische Therapieauswahl auf der Grundlage der regionalen Arzneimittelempfindlichkeitsüberwachung erforderlich.
Es wird geforscht, um quantitative Differenzialdiagnosekriterien (wie Dicke und Ausmaß der Weichteilschwellung) zwischen Preseptalcellulitis und Orbitalcellulitis mittels CT-Befunden zu etablieren. Wenn objektive Schwellenwerte für die Bildgebungsdiagnostik festgelegt werden, wird eine Verbesserung der Genauigkeit von Triage und Therapiestratifizierung erwartet.