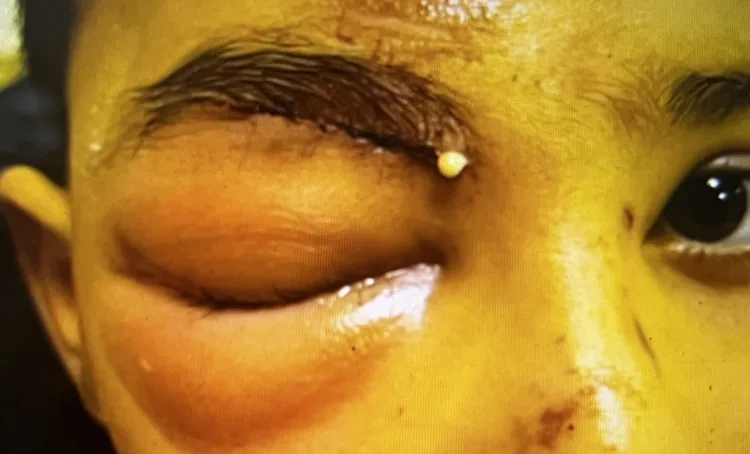
प्रीसेप्टल सेल्युलाइटिस के निष्कर्ष
नेत्रगोलक का उभार (Exophthalmos) : अनुपस्थित
नेत्र गति : सामान्य (गति में दर्द नहीं)
दृष्टि : सामान्य
RAPD : नकारात्मक
CT : केवल सेप्टम के पूर्व कोमल ऊतकों की सूजन

प्रीसेप्टल सेल्युलाइटिस (preseptal cellulitis) ऑर्बिटल सेप्टम के सामने पलकों और पेरीऑर्बिटल कोमल ऊतकों का तीव्र संक्रामक सूजन है। ऑर्बिटल सेप्टम एक रेशेदार झिल्ली है जो पलक के टार्सस से ऑर्बिटल हड्डी के किनारे तक जुड़ी होती है; यह ऑर्बिट के सामने एक अवरोध के रूप में कार्य करती है जो संक्रमण को ऑर्बिट के अंदर फैलने से शारीरिक रूप से रोकती है।
यह ऑर्बिटल संक्रमण की गंभीरता के चैंडलर वर्गीकरण (1970) के I डिग्री से मेल खाती है, और चैन वर्गीकरण में इसे ग्रुप 1 (प्रीसेप्टल या पेरीऑर्बिटल सूजन) के रूप में वर्गीकृत किया गया है। ऑर्बिटल सेप्टम के पीछे ऑर्बिटल कोमल ऊतकों में संक्रमण को ऑर्बिटल सेल्युलाइटिस (ग्रुप 2 या अधिक) कहा जाता है, और यह इस रोग से स्पष्ट रूप से अलग है।
यह ऑर्बिटल सेल्युलाइटिस की तुलना में अधिक सामान्य है और अपेक्षाकृत हल्का होता है। मुख्य ट्रिगर साइनसाइटिस (विशेष रूप से एथमॉइड साइनसाइटिस), पलक की चोट, कीड़े के काटने और चेहरे की त्वचा के संक्रमण हैं। यह बच्चों में अधिक होता है। वयस्कों में, यह दंत संक्रमण या चोट के बाद भी हो सकता है।
प्रीसेप्टल सेल्युलाइटिस में नेत्रगोलक का उभार, नेत्र गति में कमी या दृष्टि हानि नहीं होती है। यदि इनमें से कोई भी लक्षण दिखाई देता है, तो ऑर्बिटल सेल्युलाइटिस (चैंडलर II डिग्री या अधिक) में प्रगति का संदेह होना चाहिए और मूल्यांकन के लिए सीटी स्कैन किया जाना चाहिए। नेत्र गति की जांच, RAPD परीक्षण और दृष्टि माप विभेदक निदान के लिए आवश्यक परीक्षाएं हैं।
प्रीसेप्टल सेल्युलाइटिस में निम्नलिखित संकेतों का ‘न होना’ ऑर्बिटल सेल्युलाइटिस से अंतर करने का आधार है:
| संकेत | प्रीसेप्टल सेल्युलाइटिस | ऑर्बिटल सेल्युलाइटिस |
|---|---|---|
| नेत्रगोलक का बाहर निकलना (प्रोप्टोसिस) | नहीं | हाँ |
| नेत्र गति में बाधा | नहीं | हाँ |
| आँख में दर्द (नेत्र गति में दर्द) | कोई नहीं (सामान्यतः) | होता है |
| दृष्टि में कमी | नहीं | कभी-कभी हो सकता है |
| RAPD (सापेक्ष अभिवाही प्यूपिलरी दोष) | नकारात्मक | सकारात्मक होने की संभावना |
| CT निष्कर्ष | केवल प्रीसेप्टल कोमल ऊतक सूजन | कक्षा के अंदर सूजन या फोड़ा |
प्रीसेप्टल सेल्युलाइटिस के निष्कर्ष
नेत्रगोलक का उभार (Exophthalmos) : अनुपस्थित
नेत्र गति : सामान्य (गति में दर्द नहीं)
दृष्टि : सामान्य
RAPD : नकारात्मक
CT : केवल सेप्टम के पूर्व कोमल ऊतकों की सूजन
कक्षीय सेल्युलाइटिस के लक्षण
नेत्रगोलक का उभार : उपस्थित
नेत्र गति : बाधित (नेत्र गति में दर्द)
दृष्टि : कभी-कभी कम हो सकती है
RAPD : संभावित रूप से सकारात्मक
CT : कक्षा के अंदर सूजन या फोड़ा
यदि उपचार के दौरान निम्नलिखित में से कोई भी लक्षण नया दिखाई दे, तो तुरंत कक्षीय सेल्युलाइटिस (समूह 2 या अधिक) में प्रगति का संदेह करें और CT पुनः करें। 1)
प्रीसेप्टल सेल्युलाइटिस कई मार्गों से विकसित हो सकता है।
पलक या चेहरे पर कीड़े का काटना ऑर्बिटल सेप्टम के पूर्व का सेल्युलाइटिस का कारण बन सकता है। काटने के स्थान से त्वचा के सामान्य जीवाणु (स्टैफिलोकोकस ऑरियस, स्ट्रेप्टोकोकस आदि) प्रवेश करके संक्रमण स्थापित करते हैं। यदि कीड़े के काटने के बाद पलक की लालिमा और सूजन तेजी से फैलती है और बुखार के साथ होती है, तो सेल्युलाइटिस में प्रगति का संदेह करें और चिकित्सकीय सलाह लें।
प्रीसेप्टल सेल्युलाइटिस का निदान मुख्यतः नैदानिक निष्कर्षों पर आधारित है। जांच में निम्नलिखित का व्यवस्थित रूप से मूल्यांकन किया जाता है।
यदि नेत्रगोलक का उभार, नेत्र गति में कमी, दृश्य तीक्ष्णता में कमी, या सकारात्मक RAPD में से कोई भी मौजूद नहीं है, तो ऑर्बिटल सेल्युलाइटिस से नैदानिक रूप से अंतर करना संभव है।
सीटी (कक्षा और परानासल साइनस) निदान का मुख्य आधार है। कंट्रास्ट-एन्हांस्ड सीटी बेहतर है, जो सेप्टम के पूर्व और पीछे सूजन की सीमा और साइनसाइटिस के सह-अस्तित्व का मूल्यांकन करती है।
हल्के मामलों में जहां साइनसाइटिस की भूमिका कम है और स्पष्ट आघात या कीड़े के काटने का कारण है, नैदानिक निदान के आधार पर एंटीबायोटिक उपचार शुरू किया जा सकता है, और यदि 48 घंटों के भीतर सुधार नहीं होता है तो सीटी किया जा सकता है।
| परीक्षण | उद्देश्य |
|---|---|
| रक्त परीक्षण (CRP, WBC) | सूजन की गंभीरता का मूल्यांकन और अनुवर्ती |
| रक्त संवर्धन | बैक्टीरिमिया का बहिष्कार (तेज बुखार/गंभीर मामले) |
| नाक और घाव का संवर्धन | कारक जीवाणु की पहचान और एंटीबायोटिक संवेदनशीलता परीक्षण (यदि संभव हो) |
| विभेदक रोग | विभेदक बिंदु |
|---|---|
| कक्षीय सेल्युलाइटिस | नेत्रगोलक का उभार, गति में कठिनाई, दृष्टि में कमी → CT से पुष्टि |
| गुहेरी | पलक पर सीमित गांठ, बुखार नहीं, सीमित प्रगति |
| एलर्जिक पलक शोथ | लालिमा नहीं, बुखार नहीं, तेजी से ठीक होना, पुनरावृत्ति |
| कक्षीय ट्यूमर | दीर्घकालिक पाठ्यक्रम, इमेजिंग में द्रव्यमान की पुष्टि, एंटीबायोटिक उपचार अप्रभावी |
| अश्रुग्रंथिशोथ (डैक्रियोएडेनाइटिस) | ऊपरी पलक के बाहरी भाग में सीमित, दबाव से दर्द, जुकाम के बाद अधिक (जीर्ण प्रकार में) |
| संपर्क त्वचाशोथ | आंखों की बूंदों, सौंदर्य प्रसाधन आदि के उपयोग का इतिहास, गैर-संक्रामक, बुखार नहीं |
प्रीसेप्टल सेल्युलाइटिस का उपचार गंभीरता के अनुसार बाह्य रोगी प्रबंधन और आंतरिक रोगी प्रबंधन में स्तरीकृत किया जाता है।
बाह्य रोगी प्रबंधन की शर्तें
सामान्य स्थिति : अच्छी, तेज बुखार नहीं (38°C से कम)
सूजन की मात्रा : सीमित पलक सूजन तक सीमित
आयु : बड़ा बच्चा से वयस्क (1 वर्ष से अधिक आयु के बच्चे और वयस्क)
अनुवर्तन : 24-48 घंटों में पुनः जांच संभव होना सुनिश्चित
अन्य : कोई प्रतिरक्षा कमी नहीं, मौखिक दवा अनुपालन अच्छा
अस्पताल में भर्ती होने की आवश्यकता वाली स्थितियाँ
सामान्य स्थिति : तेज बुखार (38.5°C या अधिक) · खराब सामान्य स्थिति
सूजन की मात्रा : व्यापक सूजन · तेजी से बढ़ना
आयु : शिशु (विशेषकर 1 वर्ष से कम)
अपर्याप्त सुधार : बाह्य रोगी उपचार शुरू करने के 24-48 घंटों में कोई सुधार नहीं
अन्य : प्रतिरक्षा की कमी · मौखिक दवा लेने में कठिनाई · जटिलताओं की उपस्थिति
हल्के मामले · बाह्य रोगी प्रबंधन (मौखिक एंटीबायोटिक)
| दवा | खुराक | संकेत |
|---|---|---|
| सेफडिनिर (सेफज़ोन®) 100 मिग्रा | दिन में 3 बार मौखिक (बच्चे: 9 मिग्रा/किग्रा/दिन 3 विभाजित खुराकों में) | हल्के मामले · बाह्य रोगी प्रबंधन |
| एमोक्सिसिलिन/क्लैवुलैनिक एसिड (ऑगमेंटिन®) 250 मिग्रा | दिन में 3 बार मौखिक | हल्के मामले · बाह्य रोगी प्रबंधन (वैकल्पिक) |
| क्लिंडामाइसिन | बच्चे: 10 mg/kg/खुराक, दिन में 3 बार, मौखिक | पेनिसिलिन एलर्जी के मामले |
मध्यम से गंभीर मामले और अस्पताल में भर्ती (अंतःशिरा एंटीबायोटिक्स)
| दवा | खुराक | संकेत |
|---|---|---|
| सेफ्ट्रिएक्सोन | 50-100 mg/kg/दिन, IV | मध्यम से गंभीर मामले, अस्पताल में भर्ती |
| वैनकोमाइसिन | IV (MRSA संदेह होने पर, वजन के अनुसार खुराक समायोजन) | MRSA संदेह, गंभीर मामले |
| एम्पीसिलिन/सल्बैक्टम | IV | जब अवायवीय जीवाणुओं को कवर करना आवश्यक हो |
MRSA प्रकोप वाले क्षेत्रों में या बाह्य रोगी उपचार पर प्रतिक्रिया न करने वाले मामलों में, वैनकोमाइसिन सहित व्यापक कवरेज पर स्विच करने पर विचार करें।
यदि साइनसाइटिस (विशेष रूप से एथमॉइडाइटिस) की जटिलता की पुष्टि होती है, तो ईएनटी उपचार आवश्यक है। वयस्कों में, साइनसाइटिस के लिए अक्सर ईएनटी उपचार की आवश्यकता होती है। यदि चिकित्सा उपचार से सुधार नहीं होता है, तो ईएनटी के सहयोग से कार्यात्मक एंडोस्कोपिक साइनस सर्जरी (FESS) पर विचार करें।
उपचार शुरू होने के 24-48 घंटों के भीतर पुनर्मूल्यांकन अनिवार्य है। निम्नलिखित बिंदुओं की जाँच करें:
यदि सुधार अपर्याप्त है या स्थिति बिगड़ती है (नेत्रगोलक उभार या नेत्र गति में कमी नए सिरे से प्रकट होती है), तो ऑर्बिटल सेल्युलाइटिस (समूह 2 या अधिक) में प्रगति का संदेह करें और तुरंत सीटी स्कैन दोहराएं और अस्पताल में भर्ती करें। 2)
अच्छी सामान्य स्थिति, हल्का बुखार और सीमित पलक सूजन वाले हल्के मामलों का मौखिक एंटीबायोटिक दवाओं के साथ बाह्य रोगी प्रबंधन संभव है। हालांकि, उपचार शुरू होने के 24-48 घंटों के बाद सुधार की पुष्टि के लिए अनुवर्ती यात्रा आवश्यक है। यदि स्थिति बिगड़ती है (नेत्रगोलक उभार, नेत्र गति में कमी या दृष्टि में कमी), तो अस्पताल में भर्ती उपचार पर स्विच करें।
नेत्रगोलक का उभार (exophthalmos), आंखों की गति में प्रतिबंध (नेत्र गति विकार), दृष्टि में कमी, सिरदर्द का बढ़ना, और चेतना में परिवर्तन खतरनाक संकेत हैं जो ऑर्बिटल सेल्युलाइटिस या अधिक गंभीर रूप में प्रगति का संकेत देते हैं। यदि ये प्रकट होते हैं, तो तत्काल पुनः परामर्श आवश्यक है, और सीटी पुनः इमेजिंग और विशेषज्ञ द्वारा आपातकालीन मूल्यांकन की आवश्यकता होती है।
ऑर्बिटल सेप्टम (orbital septum) एक रेशेदार झिल्ली है जो पलक की प्लेट (tarsal plate) से ऑर्बिटल हड्डी के किनारे (arcus marginalis) तक जुड़ी होती है, और यह कक्षा के सामने एक अवरोध के रूप में कार्य करती है। यह झिल्ली संक्रमण को कक्षा में फैलने से शारीरिक रूप से रोकती है, जिससे प्रीसेप्टल संक्रमण कक्षा में आसानी से नहीं फैलता।
बच्चों में ऑर्बिटल सेप्टम पतला और अपरिपक्व होता है, इसलिए वयस्कों की तुलना में ऑर्बिटल सेल्युलाइटिस में बदलने की संभावना अधिक होती है। इसके अलावा, एथमॉइड साइनस और कक्षा को अलग करने वाली लैमिना पैपिरेसिया (lamina papyracea) भी बच्चों में पतली होती है, जिससे साइनसाइटिस से पेरीऑर्बिटल क्षेत्र में संक्रमण का फैलना आसान होता है।
जब सूजन ऑर्बिटल सेप्टम को पार कर कक्षा में फैल जाती है, तो यह ऑर्बिटल सेल्युलाइटिस (समूह 2 या उससे ऊपर) में बदल जाती है। साइनसाइटिस से जुड़े मामलों में, यह एथमॉइड साइनस से कक्षा की आंतरिक दीवार के माध्यम से तेजी से सबपेरीओस्टियल फोड़ा (समूह 3) में प्रगति कर सकता है। 2)
प्रगति का मार्ग चरणबद्ध रूप से इस प्रकार है:
प्रत्येक चरण में संक्रमण कुछ घंटों से लेकर कुछ दिनों के भीतर हो सकता है, इसलिए 24-48 घंटों में पुनर्मूल्यांकन आवश्यक है।
बच्चों में प्रीसेप्टल सेल्युलाइटिस के बाह्य रोगी बनाम आंतरिक रोगी प्रबंधन के निर्णय मानदंडों के लिए, आयु, सूजन प्रतिक्रिया और लक्षण गंभीरता के आधार पर स्तरीकरण की खोज की जा रही है। यदि केवल मौखिक एंटीबायोटिक दवाओं के साथ सुरक्षित रूप से प्रबंधित करने की स्थितियों के लिए मात्रात्मक मानदंड स्थापित किए जाते हैं, तो अनावश्यक अस्पताल में भर्ती को कम करते हुए सुरक्षा सुनिश्चित करने की उम्मीद है।
प्रीसेप्टल सेल्युलाइटिस के अनुभवजन्य उपचार में, क्षेत्रीय MRSA आवृत्ति और दवा संवेदनशीलता के आधार पर एंटीबायोटिक चयन महत्वपूर्ण है। अस्पताल-अधिग्रहित MRSA और समुदाय-अधिग्रहित MRSA रोगविज्ञान और संवेदनशीलता में भिन्न होते हैं, इसलिए क्षेत्रीय दवा संवेदनशीलता निगरानी के आधार पर अनुभवजन्य उपचार चयन की आवश्यकता होती है।
प्रीसेप्टल सेल्युलाइटिस और ऑर्बिटल सेल्युलाइटिस के मात्रात्मक विभेदक निदान मानदंडों (जैसे कोमल ऊतक सूजन की मोटाई और सीमा) को सीटी निष्कर्षों का उपयोग करके स्थापित करने पर शोध चल रहा है। यदि इमेजिंग निदान के लिए वस्तुनिष्ठ सीमाएँ निर्धारित की जाती हैं, तो उचित ट्राइएज और उपचार स्तरीकरण की सटीकता में सुधार की उम्मीद है।