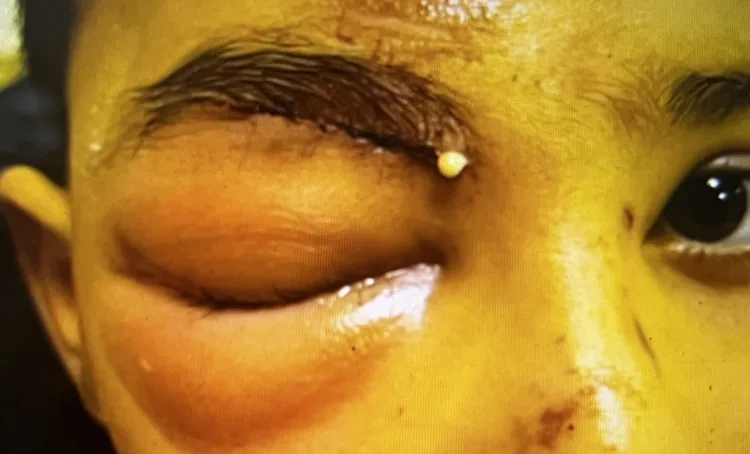
نتائج التهاب النسيج الخلوي أمام الحاجز
جحوظ العين: لا يوجد
حركة العين: طبيعية (لا ألم عند الحركة)
حدة البصر: طبيعية
RAPD: سلبي
التصوير المقطعي المحوسب: تورم الأنسجة الرخوة أمام الحاجز فقط

التهاب النسيج الخلوي أمام الحاجز الحجاجي (preseptal cellulitis) هو التهاب معدي حاد في الأنسجة الرخوة للجفن وحول الحجاج أمام الحاجز الحجاجي (orbital septum). الحاجز الحجاجي هو غشاء ليفي يمتد من الصفيحة الجفنية (tarsal plate) إلى حافة العظم الحجاجي، ويعمل كحاجز أمامي يمنع انتشار العدوى إلى داخل الحجاج.
وهو يتوافق مع الدرجة I من تصنيف Chandler (1970) لشدة العدوى الحجاجية، وفي تصنيف Chan يُصنف ضمن المجموعة 1 (التهاب أمام الحاجز أو حول الحجاج). الحالة التي تنتشر فيها العدوى إلى الأنسجة الرخوة خلف الحاجز الحجاجي تسمى التهاب النسيج الخلوي الحجاجي (المجموعة 2 فما فوق)، ويتم تمييزها بوضوح عن هذا المرض.
بالمقارنة مع التهاب النسيج الخلوي الحجاجي، فإنه أكثر شيوعًا ويسير بشكل أخف نسبيًا. الأسباب الرئيسية هي التهاب الجيوب الأنفية (خاصة التهاب الغربال)، إصابات الجفن، لدغات الحشرات، والتهابات الجلد في الوجه، ويحدث بشكل شائع عند الأطفال. عند البالغين، قد يحدث بسبب عدوى سنية أو إصابة.
التهاب النسيج الخلوي أمام الحاجز الحجاجي لا يصاحبه جحوظ العين، اضطراب حركة العين، أو انخفاض الرؤية. إذا ظهرت أي من هذه العلامات، يجب الاشتباه في التقدم إلى التهاب النسيج الخلوي الحجاجي (Chandler الدرجة II فما فوق) وإجراء التصوير المقطعي المحوسب للتقييم. فحص حركة العين، اختبار RAPD، وقياس الرؤية هي فحوصات أساسية للتمييز.
في التهاب النسيج الخلوي أمام الحاجز المداري، فإن غياب العلامات التالية هو أساس التمييز عن التهاب النسيج الخلوي المداري.
| العلامة | التهاب النسيج الخلوي أمام الحاجز المداري | التهاب النسيج الخلوي المداري |
|---|---|---|
| جحوظ العين | لا يوجد | يوجد |
| اضطراب حركة العين | لا يوجد | يوجد |
| ألم العين (ألم عند حركة العين) | لا يوجد (عادة) | موجود |
| انخفاض حدة البصر | لا يوجد | قد يوجد |
| RAPD (خلل حدقة وارد نسبي) | سلبي | قد يكون إيجابيًا |
| نتائج التصوير المقطعي المحوسب | تورم الأنسجة الرخوة أمام الحاجز فقط | التهاب أو خراج داخل الحجاج |
نتائج التهاب النسيج الخلوي أمام الحاجز
جحوظ العين: لا يوجد
حركة العين: طبيعية (لا ألم عند الحركة)
حدة البصر: طبيعية
RAPD: سلبي
التصوير المقطعي المحوسب: تورم الأنسجة الرخوة أمام الحاجز فقط
علامات التهاب النسيج الخلوي المداري
جحوظ العين: موجود
حركة العين: محدودة (ألم عند الحركة)
حدة البصر: قد تنخفض
RAPD: قد يكون إيجابيًا
التصوير المقطعي المحوسب: التهاب أو خراج داخل الحجاج
إذا ظهرت العلامات التالية حديثًا أثناء العلاج، اشتبه فورًا في تطور التهاب النسيج الخلوي المداري (المجموعة 2 أو أعلى) وأعد التصوير المقطعي المحوسب. 1)
تتنوع طرق الإصابة بالتهاب النسيج الخلوي أمام الحاجز المداري.
يمكن أن تسبب لدغات الحشرات في الجفن أو الوجه التهاب النسيج الخلوي أمام الحاجز المداري. تدخل البكتيريا الجلدية الطبيعية (المكورات العنقودية الذهبية، المكورات العقدية، إلخ) من خلال موقع اللدغة، مما يؤدي إلى العدوى. إذا انتشر الاحمرار والتورم في الجفن بسرعة بعد لدغة حشرة وكان مصحوبًا بالحمى، فيجب الاشتباه في تطور التهاب النسيج الخلوي وطلب الرعاية الطبية.
يعتمد تشخيص التهاب النسيج الخلوي أمام الحاجز الحجاجي بشكل أساسي على النتائج السريرية. أثناء الفحص، يتم التحقق بشكل منهجي مما يلي:
إذا لم يتم ملاحظة جحوظ العين، أو اضطراب حركة العين، أو انخفاض حدة البصر، أو إيجابية RAPD، يمكن التمييز سريريًا عن التهاب النسيج الخلوي الحجاجي.
التصوير المقطعي المحوسب (CT) (الحجاج والجيوب الأنفية) هو الأساس في التشخيص. يُفضل التصوير المقطعي المحوسب المعزز بالتباين لتقييم مدى الالتهاب أمام وخلف الحاجز ووجود التهاب الجيوب الأنفية المصاحب.
في الحالات الخفيفة التي يكون فيها دور التهاب الجيوب الأنفية منخفضًا ويكون السبب واضحًا مثل الصدمة أو لدغة حشرة، يمكن بدء العلاج بالمضادات الحيوية بناءً على التشخيص السريري، وإذا لم يتحسن خلال 48 ساعة، يتم إجراء التصوير المقطعي المحوسب.
| الفحص | الهدف |
|---|---|
| فحوصات الدم (CRP وWBC) | تقييم درجة الالتهاب ومؤشر المتابعة |
| مزرعة الدم | استبعاد تجرثم الدم (في حالات الحمى الشديدة أو الحالات الخطيرة) |
| مزرعة من الأنف أو الجرح | تحديد العامل المسبب واختبار الحساسية للمضادات الحيوية (إن أمكن) |
| الأمراض التي يجب تفريقها | نقاط التفريق |
|---|---|
| التهاب النسيج الخلوي المداري | وجود جحوظ العين، اضطراب الحركة، انخفاض الرؤية → التأكد بالتصوير المقطعي المحوسب |
| شعيرة الجفن (الملتحمة) | كتلة محدودة في الجفن، لا حمى، مسار موضعي |
| وذمة الجفن التحسسية | لا احمرار، لا حمى، تراجع سريع، متكرر |
| ورم مداري | مسار مزمن، تأكيد الورم بالتصوير، عدم الاستجابة للمضادات الحيوية |
| التهاب الغدة الدمعية | موضعي في الجزء الخارجي من الجفن العلوي، ألم عند الضغط، النوع المزمن شائع بعد نزلات البرد |
| التهاب الجلد التماسي | تاريخ استخدام قطرات العين أو مستحضرات التجميل، غير معدي ولا حمى |
يعتمد علاج التهاب النسيج الخلوي أمام الحاجز الحجاجي على شدة الحالة، حيث يتم تصنيفه إلى إدارة خارجية أو دخول المستشفى.
شروط الإدارة الخارجية
الحالة العامة: جيدة ولا حمى عالية (أقل من 38 درجة مئوية)
درجة التورم: يقتصر على تورم موضعي في الجفن
العمر: الأطفال الأكبر سنًا إلى البالغين (الأطفال فوق عمر سنة والبالغون)
المتابعة: إمكانية إعادة الفحص بعد 24-48 ساعة بشكل مؤكد
أخرى: لا نقص مناعي، التزام جيد بتناول الأدوية الفموية
شروط الحاجة إلى دخول المستشفى
الحالة العامة: حمى شديدة (38.5 درجة مئوية أو أعلى) · سوء الحالة العامة
شدة التورم: تورم واسع النطاق · تقدم سريع
العمر: الرضع (خاصة أقل من سنة واحدة)
عدم التحسن الكافي: لا تحسن بعد 24-48 ساعة من بدء العلاج الخارجي
أخرى: نقص المناعة · صعوبة تناول الدواء عن طريق الفم · وجود مضاعفات
الحالات الخفيفة · الإدارة الخارجية (مضادات حيوية عن طريق الفم)
| الدواء | الجرعة | الاستطباب |
|---|---|---|
| سيفدينير (سيفزون®) 100 ملغ | 3 مرات يومياً عن طريق الفم (للأطفال: 9 ملغ/كغ/يوم مقسمة على 3 جرعات) | الحالات الخفيفة · الإدارة الخارجية |
| أموكسيسيلين/حمض الكلافولانيك (أوجمنتين®) 250 ملغ | 3 مرات يومياً عن طريق الفم | الحالات الخفيفة · الإدارة الخارجية (بديل) |
| كليندامايسين | الأطفال: 10 ملغم/كغم/جرعة، 3 مرات يومياً، فموي | حالات حساسية البنسلين |
الحالات المتوسطة والشديدة والإقامة في المستشفى (مضادات حيوية وريدية)
| الدواء | الجرعة | الاستطباب |
|---|---|---|
| سيفترياكسون | 50-100 ملغم/كغم/يوم، وريدي | الحالات المتوسطة والشديدة والإقامة في المستشفى |
| فانكومايسين | وريدي (عند الاشتباه بالمكورات العنقودية الذهبية المقاومة للميثيسيلين، تعديل الجرعة حسب الوزن) | الاشتباه بالمكورات العنقودية الذهبية المقاومة للميثيسيلين والحالات الشديدة |
| أمبيسيلين/سولباكتام | وريدي | عند الحاجة لتغطية البكتيريا اللاهوائية |
في المناطق التي ينتشر فيها MRSA أو في الحالات التي لا تستجيب للعلاج الخارجي، يجب النظر في التحول إلى مضاد حيوي واسع الطيف مثل فانكومايسين.
إذا تم تأكيد وجود التهاب الجيوب الأنفية (خاصة التهاب الغربال)، فإن التدخل من قبل أخصائي الأنف والأذن والحنجرة ضروري. في البالغين، غالبًا ما تكون هناك حاجة لعلاج التهاب الجيوب الأنفية من قبل أخصائي. إذا لم يتحسن المريض بالعلاج الدوائي، فيجب النظر في الجراحة بالمنظار الوظيفي للجيوب الأنفية (FESS) بالتعاون مع أخصائي الأنف والأذن والحنجرة.
من الضروري إعادة التقييم بعد 24-48 ساعة من بدء العلاج. يجب التحقق من النقاط التالية:
إذا كان التحسن غير كافٍ أو حدث تدهور (ظهور جديد لجحوظ العين أو اضطراب حركة العين)، فيجب الاشتباه في تطور التهاب النسيج الخلوي المداري (المجموعة 2 أو أعلى)، وإجراء تصوير مقطعي محوسب فوري والانتقال إلى الإدارة الداخلية. 2)
في الحالات الخفيفة التي تكون فيها الحالة العامة جيدة والحمى خفيفة وتقتصر على تورم الجفن الموضعي، يمكن إدارة المريض خارجيًا بالمضادات الحيوية الفموية. ومع ذلك، يجب إعادة التقييم بعد 24-48 ساعة من بدء العلاج للتأكد من التحسن. في حالة التدهور (ظهور جحوظ العين أو اضطراب حركة العين أو انخفاض الرؤية)، يجب التحول إلى العلاج الداخلي.
ظهور جحوظ العين، وتقييد حركة العين (اضطراب حركة العين)، وانخفاض الرؤية، وزيادة الصداع، وتغير الوعي هي علامات خطيرة تشير إلى تطور التهاب النسيج الخلوي المداري أو شكل أكثر شدة منه. في حالة ظهور هذه الأعراض، يجب إعادة الفحص فورًا، مع إعادة التصوير المقطعي المحوسب والتقييم العاجل من قبل أخصائي.
الحاجز المداري (orbital septum) هو غشاء ليفي يمتد من الصفيحة الجفنية (الغضروف الجفني) إلى حافة العظم المداري (arcus marginalis)، ويعمل كحاجز أمامي للمحجر. يمنع هذا الغشاء فيزيائيًا تقدم العدوى إلى داخل المحجر، مما يجعل العدوى أمام الحاجز أقل عرضة للانتشار إلى داخل المحجر.
عند الأطفال، يكون الحاجز المداري رقيقًا وغير ناضج، مما يجعله أكثر عرضة للانتقال إلى التهاب النسيج الخلوي المداري مقارنة بالبالغين. كما أن الصفيحة الورقية (lamina papyracea) التي تفصل الجيب الغربالي عن المحجر تكون رقيقة عند الأطفال، مما يسهل انتشار العدوى من التهاب الجيوب الأنفية إلى المنطقة المحيطة بالمحجر.
عندما يتجاوز الالتهاب الحاجز المداري وينتشر إلى داخل المحجر، يتحول إلى التهاب النسيج الخلوي المداري (المجموعة 2 فما فوق). في الحالات المصحوبة بالتهاب الجيوب الأنفية، يمكن أن يتطور بسرعة إلى خراج تحت السمحاق (المجموعة 3) عبر الجدار الداخلي للمحجر من الجيب الغربالي. 2)
مسار التطور يكون تدريجيًا كما يلي:
يمكن أن يحدث الانتقال بين المراحل في غضون ساعات إلى أيام، لذلك فإن إعادة التقييم خلال 24-48 ساعة أمر ضروري.
بالنسبة لمعايير إدارة التهاب النسيج الخلوي أمام الحاجز المداري عند الأطفال في العيادات الخارجية مقابل الدخول إلى المستشفى، يتم استكشاف التقسيم الطبقي بناءً على العمر والاستجابة الالتهابية وشدة الأعراض. إذا تم وضع معايير كمية للإدارة الآمنة باستخدام المضادات الحيوية الفموية فقط، فمن المتوقع تقليل حالات الدخول غير الضرورية مع ضمان السلامة.
في العلاج التجريبي لالتهاب النسيج الخلوي أمام الحاجز، من المهم اختيار المضادات الحيوية بناءً على تواتر المكورات العنقودية الذهبية المقاومة للميثيسيلين وحساسيتها للأدوية في كل منطقة. نظرًا لاختلاف المرض والحساسية بين المكورات العنقودية الذهبية المقاومة للميثيسيلين المكتسبة من المستشفى والمكتسبة من المجتمع، يلزم اختيار علاج تجريبي بناءً على مراقبة الحساسية المحلية.
يجري البحث في وضع معايير تشخيصية كمية (مثل سمك ومدى تورم الأنسجة الرخوة) للتمييز بين التهاب النسيج الخلوي أمام الحاجز والتهاب النسيج الخلوي المداري باستخدام التصوير المقطعي المحوسب. إذا تم تحديد عتبات موضوعية للتصوير التشخيصي، فمن المتوقع تحسين دقة الفرز والتصنيف العلاجي.