علامات الجلجل الخارجي
موقع العدوى: غدة زايس (غدة دهنية) وغدة مول (غدة عرقية)
موقع النقطة الصديدية: جانب الجلد
المظهر: احمرار وتورم محدود على جلد الجفن، مع وجود نقطة صديدية على جانب الجلد
تصريف الصديد تلقائيًا: يميل إلى التصريف من جانب الجلد

البردة (hordeolum) هي عدوى بكتيرية حادة تصيب الغدد في الجفن. يحدث التهاب صديدي حاد في الغدد الدهنية أو العرقية أو غدد ميبوم في الجفن، وتكون الأعراض الرئيسية هي احمرار الجفن وتورمه وألمه. وهو مرض عيني شائع ومتكرر، يُعرف شعبياً باسم “البردة”.
ينقسم دمل الجفن (البردة) إلى نوعين رئيسيين حسب الغدة المصابة: الدمل الخارجي والدمل الداخلي.
| النوع | الغدة المصابة | موقع رأس القيح | الخصائص |
|---|---|---|---|
| الدمل الخارجي | غدة زايس (غدة دهنية) · غدة مول (غدة عرقية) | جهة الجلد | يميل إلى التصريف التلقائي للقيح بسهولة نسبية |
| الدمل الداخلي | غدة ميبوم | جهة الملتحمة | ألم شديد وصعوبة في التصريف التلقائي للقيح |
الدمل الخارجي هو التهاب صديدي يصيب غدة زايس أو غدة مول الموجودة في جذر الرموش، ويُلاحظ رأس القيح على جهة الجلد. ويميل إلى التصريف التلقائي للقيح بسهولة نسبية. أما الدمل الداخلي فهو التهاب صديدي حاد في غدة ميبوم التي تمتد طولياً داخل الصفيحة الجفنية، ويتكون رأس القيح على جهة ملتحمة الجفن. يكون الألم شديداً، ويميل إلى صعوبة التصريف التلقائي للقيح، لذا غالباً ما يكون بحاجة إلى شق وتصريف.
من المهم في التمييز بين دمل الجفن والبردة (الكيس الدهني) أن دمل الجفن هو التهاب حاد معدٍ يتميز باحمرار وألم واضحين. أما البردة فهي التهاب حبيبي مزمن غير مؤلم، وتفتقر بشكل عام إلى علامات الالتهاب. ومع ذلك، قد تتشابه أعراض البردة الحادة المبكرة مع أعراض دمل الجفن، مما يجعل التمييز صعباً في بعض الأحيان.
الجلجل هو عدوى بكتيرية حادة تسببها المكورات العنقودية الذهبية وغيرها، وتتميز بالاحمرار والألم وتكوين صديد. أما البردة فهي التهاب حبيبي مزمن غير مؤلم ناتج عن احتباس إفرازات غدة الميبوميان، وعادة ما تكون علامات الالتهاب خفيفة. ومع ذلك، قد يكون من الصعب التمييز بين البردة الحادة والجلجل بسبب تشابه الأعراض. إذا استمر الألم وكانت الآفة محدودة على حافة الجفن، يُشتبه في وجود جلجل داخلي.
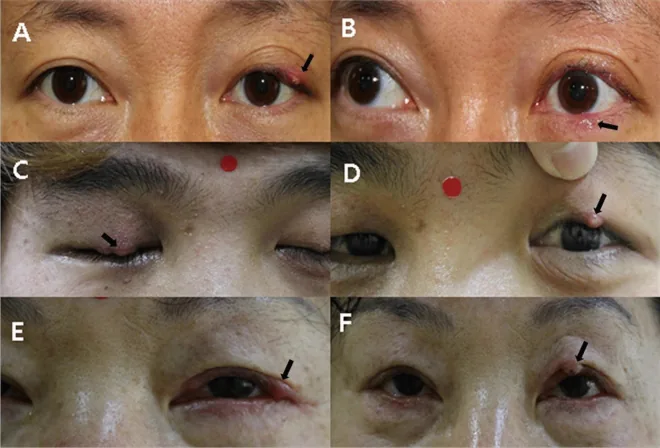
تتغير أعراض الجلجل حسب مسار المرض. في البداية، تظهر عقيدة صغيرة مع احمرار وتورم في منطقة محدودة من الجفن، مصحوبة بألم واحمرار وتورم وألم عند اللمس. في الحالات الخفيفة، غالبًا ما يكون الألم عند الرمش هو الشكوى الرئيسية.
علامات الجلجل الخارجي
موقع العدوى: غدة زايس (غدة دهنية) وغدة مول (غدة عرقية)
موقع النقطة الصديدية: جانب الجلد
المظهر: احمرار وتورم محدود على جلد الجفن، مع وجود نقطة صديدية على جانب الجلد
تصريف الصديد تلقائيًا: يميل إلى التصريف من جانب الجلد
علامات الجلجل الداخلي
موقع العدوى: غدة الميبوميان
موقع النقطة الصديدية: جانب الملتحمة
المظهر: تورم واحمرار في الجفن، وعند قلب الجفن يمكن ملاحظة نقطة صديدية على جانب الملتحمة
الألم: أشد من الشعيرة الخارجية. نظرًا لصعوبة التصريف التلقائي للقيح، يستمر الألم لفترة أطول.
مع التقدم، يتشكل خراج في قمة المنطقة المصابة يحتوي على سدادة قيحية. يتم التمييز بين الشعيرة الخارجية والداخلية بناءً على موقع نقطة القيح. في الشعيرة الخارجية، تُلاحظ نقطة القيح على جانب الجلد، بينما في الشعيرة الداخلية تُلاحظ على جانب الملتحمة الجفنية.
عند الأطفال، يتورم الجفن ويحمر، وعندما يخف التورم، غالبًا ما يُجس تصلب بحجم حبة الفول أو فول الصويا (خراج). عند الرضع، نظرًا لعدم نضج الجهاز المناعي، قد تنتقل الشعيرة بسرعة إلى خراج الجفن أو التهاب النسيج الخلوي المداري. لذلك، تحتاج الشعيرة عند الرضع إلى متابعة متكررة.
الانتشار السريع للتورم والاحمرار، والحمى، وجحوظ العين، واضطراب حركة العين تشير إلى تطور التهاب النسيج الخلوي المداري وتتطلب تدخلًا سريعًا.
البكتيريا الرئيسية المسببة للشعيرة هي المكورة العنقودية الذهبية (Staphylococcus aureus). بالإضافة إلى ذلك، تُكتشف أيضًا المكورات العنقودية سلبية التخثر (CNS) الموجودة بشكل طبيعي في كيس الملتحمة، وPropionibacterium acnes، وجنس Corynebacterium. في الحالات التي يوجد فيها تصريف قيحي، يُفضل إجراء زرع وعزل البكتيريا واختبار الحساسية للأدوية، ويُقدر معدل الكشف بحوالي 70%.
إذا تكررت العدوى، يجب الاشتباه في وجود مرض جهازي يسبب ضعف المناعة.
يعتمد تشخيص الجلدة (الشعيرة) على الفحص البصري والجس. يتم التأكد من وجود احمرار موضعي وتورم وتصلب ونقطة صديد في الجفن. في الحالات التي يوجد فيها تصريف صديد، يُوصى بإجراء زرع وعزل البكتيريا واختبار الحساسية للمضادات الحيوية، حيث تبلغ نسبة الكشف حوالي 70%.
خطوات الفحص:
لا حاجة لفحوصات التصوير (مثل التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب) لتشخيص الجلدة العادية. يمكن التشخيص عن طريق الفحص البصري والجس للتأكد من وجود احمرار موضعي وتورم ونقطة صديد. ومع ذلك، إذا كان هناك اشتباه في تطور التهاب النسيج الخلوي المداري (مثل جحوظ العين، اضطراب حركة العين، ارتفاع الحرارة)، فإن التصوير المقطعي المحوسب المعزز بالتباين يصبح ضروريًا.
قد تكون أعراض البردة المبكرة والبردة الحادة متشابهة، وقد لا يكون التفريق بينهما سهلاً. من المهم التفريق بين الأمراض التالية.
| المرض | الفرق عن البردة |
|---|---|
| البردة (البردة الحادة) | تفاعل التهابي خفيف وغالباً غير مؤلم. مسار مزمن مع تكوين ورم حبيبي. لكن في المرحلة الحادة يصعب التفريق |
| ورم الجفن | كتلة محددة الحدود. غير مصحوبة باحمرار أو ألم. مسار طويل |
| ورم الملتحمة | آفة ورمية محدودة على سطح الملتحمة |
| كيسة من غدة ميبوم (كيسة قرنية داخل الجفن) | آفة كيسية غير مؤلمة. لا توجد علامات التهابية |
| التهاب الملتحمة المعدي | التهاب في الجفن بأكمله أو ملتحمة العين. يفتقر إلى تصلب موضعي أو نقطة صديد |
في البردة الداخلية، يستمر الألم وتكون الآفة محدودة على حافة الجفن، مما يساعد في التفريق عن البردة الحادة. في حالة الكتل المتكررة التي يصعب علاجها، يجب النظر في الفحص النسيجي المرضي للتفريق عن أورام الجفن (مثل سرطان الغدة الدهنية).
العلاج الدوائي
قطرات العين المضادة للبكتيريا (الخيار الأول):
قطرة عين أزيثروميسين مونوهيدرات (أزيميسين® قطرة عين 1%):
خيار مفيد للحالات التي تشارك فيها البكتيريا المسببة بعمق في غدة ميبوم، مثل البردة الداخلية. راجع قسم “موضع قطرات الأزيثروميسين” في هذه المقالة للحصول على التفاصيل.
المضادات الحيوية عن طريق الفم (في حالات التورم والاحمرار الشديدين):
الأدوية المضادة للالتهابات:
العلاج الجراحي
نظرًا لأنها عدوى بكتيرية، فإن العلاج بالمضادات الحيوية هو الأساس. في معظم الحالات، يتم وصف المضادات الحيوية ومضادات الالتهاب تجريبيًا. يتم غرس قطرة واحدة من بيسترون® للعين 0.5% (سيفمينوكسيم) أو كرافيت® للعين 0.5% (ليفوفلوكساسين) 4 مرات يوميًا. في الحالات الشديدة مع التورم والاحمرار، يضاف مضاد حيوي من السيفالوسبورينات عن طريق الفم.
قطرة الأزيثرومايسين هيدرات للعين 1% (أزيميسين® للعين 1%) هي مستحضر عيني من المضادات الحيوية الماكروليدية ذات الحلقة الخماسية عشائرية، وهي معتمدة في اليابان لعلاج التهاب الملتحمة والتهاب الجفن والبردة والتهاب الكيس الدمعي. تتميز بتوزع جيد في غدة ميبوم والأنسجة الدهنية، واستفادة من عمر النصف الطويل داخل الأنسجة (حوالي 7 أيام) بنظام جرعات منخفض العبء: مرتين يوميًا من اليوم الأول إلى اليوم الثاني، ثم مرة واحدة يوميًا من اليوم الثالث فصاعدًا لمدة 14 يومًا.
الفائدة في البردة الداخلية والتهاب غدة ميبوم:
أفاد شيموهيرا في دراسة شملت 3 حالات بردة داخلية و16 حالة التهاب غدة ميبوم أن قطرة الأزيثرومايسين هيدرات للعين (مرتين يوميًا في اليومين الأولين، ثم مرة يوميًا من اليوم الثالث لمدة 14 يومًا) كانت فعالة في تحسين الالتهاب. 8) وخاصة في الحالات التي تم فيها عزل Cutibacterium acnes (سابقًا Propionibacterium acnes)، لوحظ استجابة جيدة، وكانت مفيدة أيضًا في البردة الداخلية المصحوبة بالتهاب القرنية والملتحمة الفليكتيني. 8)
خصائص آلية العمل:
يظهر الأزيثرومايسين نشاطًا ضد المكورات إيجابية الجرام (المكورات العنقودية الذهبية والمكورات العنقودية سلبية التخثر) بالإضافة إلى Cutibacterium acnes وغيرها من البكتيريا اللاهوائية المقيمة في غدة ميبوم، مما يسمح بتغطية مسببات الأمراض في أعماق غدة ميبوم التي يصعب الوصول إليها بالنيوكينولونات أو السيفالوسبورينات. بالإضافة إلى ذلك، له تأثير مضاد للالتهاب (تثبيط المصفوفة المعدنية البروتينية وتثبيط إنتاج السيتوكينات) وتأثير محسن لاستقلاب الدهون، وهو مستقل عن التأثير المضاد للبكتيريا، ويمكن أن يؤثر على الفيزيولوجيا المرضية للبردة الداخلية والبردة المتكررة على خلفية خلل غدة ميبوم (MGD). 9,10)
الدور:
إنه خيار يُفضل النظر فيه في حالات البردة الداخلية التي لا تستجيب لقطرات سيفمينوكسيم أو ليفوفلوكساسين، والبردة المتكررة، والحالات المصحوبة بخلل غدة ميبوم. كما أن قلة عدد مرات التقطير تسهل الالتزام بالعلاج، وهو مفيد للأطفال وكبار السن.
إذا تشكل خراج ولم يحدث تصريف تلقائي، خاصة في حالة البردة الداخلية حيث يستمر الألم التلقائي الشديد، يتم إجراء الشق والصرف.
التخدير: يتم إجراء تخدير تسللي تحت الجلد وتحت الملتحمة. يتم تركيب جهاز فتح الجفن.
شق البردة الخارجية:
شق البردة الداخلية:
العناية بعد الصرف: بعد الصرف الكافي، يتم إجراء ضغط مرقئ إذا لزم الأمر، ثم وضع مرهم عيني مضاد حيوي وارتداء ضماد العين.
في حالة البردة الداخلية ذات نقطة القيح الواضحة، يكون البزل والصرف في العيادة الخارجية فعالاً. يتم البزل بإبرة حقن بحجم 21-25G تقريبًا، ثم الصرف بقطعة قطن وما شابه، ثم وصف مضاد حيوي. الميزة هي أنه أقل توغلاً من الشق ويمكن إكماله في العيادة الخارجية.
في البردة الخارجية، يحدث التصريف التلقائي بسهولة نسبيًا، وقد تلتئم الحالات الخفيفة تلقائيًا. ومع ذلك، في البردة الداخلية، يكون الألم شديدًا ويصعب التصريف التلقائي، لذلك غالبًا ما تكون هناك حاجة إلى قطرات عينية مضادة حيوية أو شق وصرف. كما أن تأخير العلاج يزيد من خطر تطور خراج الجفن أو خراج الحجاج، لذا يُنصح بزيارة طبيب العيون في أقرب وقت ممكن.
تحدث البردة الخارجية نتيجة التهاب صديدي حاد في غدد زايس (الدهنية) وغدد مول (العرقية) المفتوحة عند جذور الرموش. يؤدي انسداد القنوات أو ركود الإفرازات إلى تكاثر البكتيريا الطبيعية (المكورات العنقودية الذهبية بشكل رئيسي) مسببة التهابًا حادًا. مع تقدم الالتهاب، يتشكل خراج وتظهر نقطة صديد على الجلد.
تحدث البردة الداخلية نتيجة التهاب صديدي حاد في غدد ميبوم التي تمتد طوليًا داخل الصفيحة الجفنية. في حالة وجود خلل وظيفي موضعي في غدد ميبوم، يحدث انسداد في القنوات وتغير في خصائص الإفرازات، مما يخلق بيئة مناسبة للعدوى البكتيرية. تكون البردة الداخلية أعمق تشريحيًا مقارنة بالخارجية، لذا يكون الألم أشد ويصعب التصريف التلقائي للصديد.
البكتيريا المسببة للبردة هي في الغالب البكتيريا الطبيعية في كيس الملتحمة. المكورات العنقودية الذهبية هي الأكثر شيوعًا، وتلعب ضراوتها (إنتاج السموم وغزو الأنسجة) دورًا في شدة الالتهاب الحاد. المكورات العنقودية سلبية التخثر، والبروبيونيباكتريوم أكينس، والوتدية أقل ضراوة، لكنها قد تسبب عدوى كبيرة في المضيفين ذوي المناعة المنخفضة.
في حالة تأخر العلاج أو عدم مناسبته، أو في حالات نقص المناعة، قد يمتد الالتهاب من داخل الجفن عبر الحاجز الحجاجي مكونًا خراجًا في الجفن أو الحجاج. عند الرضع، يكون الحاجز الحجاجي غير مكتمل النمو، لذا ينتشر الالتهاب بسرعة إلى داخل الحجاج. إذا تطور إلى التهاب النسيج الخلوي الحجاجي، ينشأ خطر ضعف البصر، واضطراب حركة العين، والمضاعفات داخل الجمجمة، مما يستلزم إعطاء مضادات حيوية جهازية مبكرة وإدارة داخل المستشفى.
عندما تترافق العدوى البكتيرية مع كيسة جلدانية داخل الصفيحة الجفنية من غدة ميبوم، قد تظهر صورة سريرية مشابهة للبردة الداخلية.
في الحالات التي يستمر فيها الالتهاب الشديد أو يتكرر، قد يبقى احمرار وكتلة على حافة الجفن. قد تؤدي العدوى المتكررة إلى تليف وتندب في الصفيحة الجفنية، مما يسبب تشوهًا في الجفن. أيضًا، بعد زوال الالتهاب الحاد، قد تبقى تغيرات حبيبية وتتحول إلى بردة.
تستجيب معظم الحالات جيدًا للعلاج بالمضادات الحيوية أو الجراحة، وتشفى دون مضاعفات. في الحالات التي يستمر فيها الالتهاب الشديد أو يتكرر، قد يبقى احمرار وكتلة على حافة الجفن. إذا تأخر العلاج أو لم يكن مناسبًا، قد يتطور الالتهاب إلى خراج في الجفن أو الحجاج.
إذا تكررت العدوى، يجب الاشتباه في وجود مرض جهازي يسبب ضعف المناعة، وإجراء الفحوصات التالية:
قد يكون تكرار البردة (البردة المتكررة) ناتجاً عن وجود مرض جهازي يؤثر على وظيفة المناعة مثل السكري أو اللوكيميا. يُنصح بإجراء فحص سكر الدم وفحص الدم عند زيارة طبيب العيون. كما أن تنظيف الجفون يومياً والكمادات الدافئة ونظافة اليدين فعالة في الوقاية من الانتكاس. يجب على مستخدمي العدسات اللاصقة الحرص على العناية المناسبة. في الحالات المقاومة للعلاج، قد تكون هناك حاجة لعلاج متخصص لخلل غدد الميبوم (MGD). كما توجد تقارير تشير إلى دور ديموديكس (عث الجريبات)، وفي حالات الانتكاس قد يُنظر في إزالة الرموش للكشف عن ديموديكس.
Lindsley K, Nichols JJ, Dickersin K. Non-surgical interventions for acute internal hordeolum. Cochrane Database Syst Rev. 2017;1(1):CD007742. doi:10.1002/14651858.CD007742.pub4. PMID: 28068454. PMCID: PMC5370090.
Alsoudi AF, Ton L, Ashraf DC, Idowu OO, Kong AW, Wang L, Kersten RC, Winn BJ, Grob SR, Vagefi MR. Efficacy of Care and Antibiotic Use for Chalazia and Hordeola. Eye Contact Lens. 2022;48(4):162-168. doi:10.1097/ICL.0000000000000859. PMID: 35296627. PMCID: PMC8931268.
Jun SY, Choi YJ, Lee BR, Lee SU, Kim SC. Clinical characteristics of Demodex-associated recurrent hordeola: an observational, comparative study. Sci Rep. 2021;11(1):21398. doi:10.1038/s41598-021-00599-7. PMID: 34725365. PMCID: PMC8560857.
Yang S, Wu BC, Cheng Z, Li L, Zhang YP, Zhao H, Zeng HM, Qi DF, Ma ZY, Li JG, Han R, Qu FZ, Luo Y, Liu Y, Chen XL, Dai HM. The Microbiome of Meibomian Gland Secretions from Patients with Internal Hordeolum Treated with Hypochlorous Acid Eyelid Wipes. Dis Markers. 2022;2022:7550090. doi:10.1155/2022/7550090. PMID: 35251376. PMCID: PMC8894068.
Rossetto JD, Forno EA, Morales MC, Moreira JC, Ferrari PV, Herrerias BT, Hirai FE, Gracitelli CPB. Upper Eyelid Necrosis Secondary to Hordeolum: A Case Report. Case Rep Ophthalmol. 2021;12(1):270-276. doi:10.1159/000513958. PMID: 34054469. PMCID: PMC8138243.
Knop E, Knop N, Millar T, Obata H, Sullivan DA. The International Workshop on Meibomian Gland Dysfunction: Report of the Subcommittee on Anatomy, Physiology, and Pathophysiology of the Meibomian Gland. Invest Ophthalmol Vis Sci. 2011;52(4):1938-1978. doi:10.1167/iovs.10-6997c. PMID: 21450915. PMCID: PMC3072159.
Takahashi Y, Watanabe A, Matsuda H, Nakamura Y, Nakano T, Asamoto K, Ikeda H, Kakizaki H. Anatomy of secretory glands in the eyelid and conjunctiva: a photographic review. Ophthalmic Plast Reconstr Surg. 2013;29(3):215-219. doi:10.1097/IOP.0b013e3182833dee. PMID: 23381567.
Shimizu Y, Shinji K, Mitoma K, Kiuchi Y, Chikama T. Efficacy of azithromycin hydrate ophthalmic solution for treatment of internal hordeolum and meibomitis with or without phlyctenular keratitis. Jpn J Ophthalmol. 2023;67(5):565-569. doi:10.1007/s10384-023-01010-w. PMID: 37453929.
Foulks GN, Borchman D, Yappert M, Kim SH, McKay JW. Topical azithromycin therapy for meibomian gland dysfunction: clinical response and lipid alterations. Cornea. 2010;29(7):781-788. doi:10.1097/ICO.0b013e3181cda38f. PMID: 20489573. PMCID: PMC2893269.
Luchs J. Efficacy of topical azithromycin ophthalmic solution 1% in the treatment of posterior blepharitis. Adv Ther. 2008;25(9):858-870. doi:10.1007/s12325-008-0096-9. PMID: 18781287.