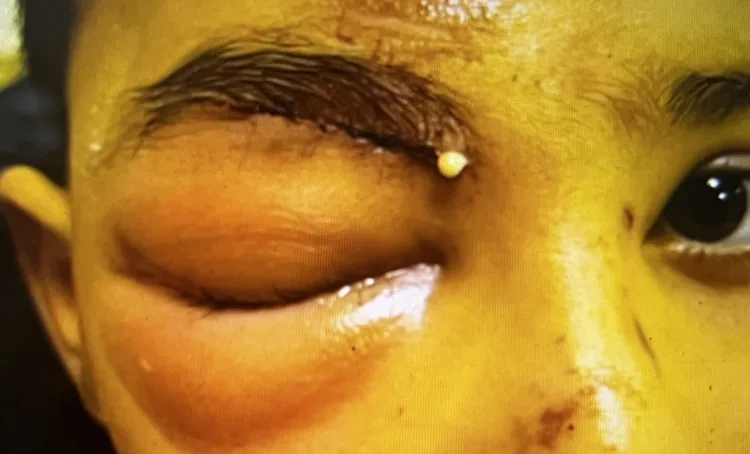
Signes de la cellulite préseptale
Exophtalmie : absente
Mobilité oculaire : normale (pas de douleur lors des mouvements)
Acuité visuelle : normale
RAPD : négatif
TDM : seulement un gonflement des tissus mous préseptaux

La cellulite préseptale (preseptal cellulitis) est une infection inflammatoire aiguë des tissus mous des paupières et de la région périorbitaire en avant du septum orbitaire. Le septum orbitaire est une membrane fibreuse qui s’étend du tarse palpébral au bord orbitaire osseux ; il agit comme une barrière antérieure empêchant physiquement la propagation de l’infection dans l’orbite.
Elle correspond au stade I de la classification de Chandler (1970) pour la gravité des infections orbitaires, et au groupe 1 (inflammation préseptale ou périorbitaire) de la classification de Chan. L’infection des tissus mous orbitaires en arrière du septum orbitaire est appelée cellulite orbitaire (groupe 2 ou plus) et est clairement distincte de cette maladie.
Elle est plus fréquente que la cellulite orbitaire et a une évolution relativement bénigne. Les principales causes déclenchantes sont la sinusite (en particulier l’ethmoïdite), les traumatismes palpébraux, les piqûres d’insectes et les infections cutanées du visage. Elle survient principalement chez l’enfant. Chez l’adulte, elle peut également survenir à la suite d’infections dentaires ou de traumatismes.
La cellulite préseptale ne s’accompagne pas d’exophtalmie, de trouble de la motilité oculaire ni de baisse de l’acuité visuelle. Si l’un de ces signes apparaît, il faut suspecter une progression vers une cellulite orbitaire (stade Chandler II ou plus) et réaliser un scanner pour évaluer la situation. La vérification de la motilité oculaire, le test RAPD et la mesure de l’acuité visuelle sont des examens essentiels pour le diagnostic différentiel.
Dans la cellulite préseptale, l’absence des signes suivants permet de la distinguer de la cellulite orbitaire :
| Signe | Cellulite préseptale | Cellulite orbitaire |
|---|---|---|
| Exophtalmie | Absente | Présente |
| Troubles de la motilité oculaire | Absents | Présents |
| Douleur oculaire (douleur lors des mouvements oculaires) | Aucune (habituellement) | Présente |
| Baisse de l’acuité visuelle | Aucune | Parfois présente |
| RAPD (déficit pupillaire afférent relatif) | Négatif | Possiblement positif |
| Signes au scanner | Œdème des tissus mous préseptal uniquement | Inflammation ou abcès orbitaire |
Signes de la cellulite préseptale
Exophtalmie : absente
Mobilité oculaire : normale (pas de douleur lors des mouvements)
Acuité visuelle : normale
RAPD : négatif
TDM : seulement un gonflement des tissus mous préseptaux
Signes de cellulite orbitaire
Exophtalmie : présente
Mobilité oculaire : altérée (douleur lors des mouvements oculaires)
Acuité visuelle : parfois diminuée
RAPD : possiblement positif
TDM : inflammation ou abcès intra-orbitaire
Si l’un des signes suivants apparaît pendant le traitement, suspecter immédiatement une progression vers une cellulite orbitaire (Groupe 2 ou plus) et réaliser une nouvelle TDM. 1)
La cellulite préseptale peut se développer par plusieurs voies.
Les piqûres d’insectes sur la paupière ou le visage peuvent être une cause de cellulite préseptale. Les bactéries cutanées résidentes (Staphylococcus aureus, Streptococcus, etc.) pénètrent par la piqûre et provoquent l’infection. Si après une piqûre d’insecte, la rougeur et le gonflement de la paupière s’étendent rapidement et s’accompagnent de fièvre, il faut suspecter une évolution vers une cellulite et consulter.
Le diagnostic de la cellulite préseptale repose principalement sur les signes cliniques. L’examen doit systématiquement vérifier les éléments suivants.
En l’absence d’exophtalmie, de troubles de la motilité oculaire, de baisse de l’acuité visuelle ou de RAPD positif, la distinction clinique avec la cellulite orbitaire est possible.
La tomodensitométrie (TDM) orbitaire et des sinus est l’examen de référence. Une TDM avec injection de produit de contraste est recommandée pour évaluer l’étendue de l’inflammation en avant et en arrière du septum et la présence d’une sinusite associée.
Dans les cas bénins avec faible implication sinusienne et un déclencheur évident (traumatisme, piqûre d’insecte), un traitement antibiotique peut être débuté sur la base du diagnostic clinique, et la TDM réservée aux cas ne s’améliorant pas dans les 48 heures.
| Examen | Objectif |
|---|---|
| Analyses sanguines (CRP, GB) | Évaluation du degré d’inflammation et suivi |
| Hémoculture | Exclusion d’une bactériémie (cas de forte fièvre ou sévères) |
| Culture nasale et de la plaie | Identification de l’agent pathogène et test de sensibilité aux antibiotiques (si possible) |
| Maladie différentielle | Point clé du diagnostic différentiel |
|---|---|
| Cellulite orbitaire | Exophtalmie, trouble oculomoteur, baisse de l’acuité visuelle → confirmation par TDM |
| Orgelet | Masse localisée à la paupière, pas de fièvre, évolution localisée |
| Œdème palpébral allergique | Pas de rougeur, pas de fièvre, régression rapide, récidivant |
| Tumeur orbitaire | Évolution chronique, masse visible à l’imagerie, inefficacité des antibiotiques |
| Dacryoadénite | Localisée à la partie externe de la paupière supérieure, douleur à la pression, fréquente après un rhume dans la forme chronique |
| Dermatite de contact | Antécédents d’utilisation de collyres, cosmétiques, etc., non infectieux, sans fièvre |
Le traitement de la cellulite préseptale est stratifié en prise en charge ambulatoire ou hospitalière selon la sévérité.
Conditions pour la prise en charge ambulatoire
État général : bon, sans fièvre élevée (< 38 °C)
Degré de gonflement : limité à un œdème palpébral localisé
Âge : enfant plus âgé à adulte (enfant de plus de 1 an et adulte)
Suivi : possibilité certaine de consulter à nouveau dans les 24 à 48 heures
Autres : pas d’immunodéficience, bonne observance du traitement oral
Conditions nécessitant une hospitalisation
État général : forte fièvre (≥38,5°C) · mauvais état général
Degré de gonflement : gonflement étendu · progression rapide
Âge : nourrissons (en particulier <1 an)
Amélioration insuffisante : aucune amélioration 24 à 48 heures après le début du traitement ambulatoire
Autres : immunodépression · difficulté à prendre des médicaments par voie orale · présence de complications
Cas légers · prise en charge ambulatoire (antibiotiques oraux)
| Médicament | Posologie | Indication |
|---|---|---|
| Cefdinir (Cefzon®) 100 mg | 3 fois par jour par voie orale (enfants : 9 mg/kg/jour en 3 prises) | Cas légers · prise en charge ambulatoire |
| Amoxicilline/acide clavulanique (Augmentin®) 250 mg | 3 fois par jour par voie orale | Cas légers · prise en charge ambulatoire (alternative) |
| Clindamycine | Enfant : 10 mg/kg/dose, 3 fois par jour, voie orale | Allergie à la pénicilline |
Cas modérés à sévères et hospitalisation (antibiotiques intraveineux)
| Médicament | Posologie | Indication |
|---|---|---|
| Ceftriaxone | 50 à 100 mg/kg/jour, IV | Cas modérés à sévères, hospitalisation |
| Vancomycine | IV (en cas de suspicion de SARM, ajustement posologique selon le poids) | Suspicion de SARM, cas graves |
| Ampicilline/sulbactam | IV | Lorsqu’une couverture des anaérobies est nécessaire |
Dans les régions où le SARM est endémique ou en cas de non-réponse au traitement ambulatoire, envisager le passage à une couverture large incluant la vancomycine.
Si une complication de sinusite (notamment ethmoïdite) est confirmée, un traitement ORL est nécessaire. Chez l’adulte, un traitement ORL pour la sinusite est souvent requis. En l’absence d’amélioration sous traitement médical, envisager une chirurgie endoscopique fonctionnelle des sinus (FESS) en collaboration avec l’ORL.
Une réévaluation 24 à 48 heures après le début du traitement est obligatoire. Vérifier les points suivants :
En cas d’amélioration insuffisante ou d’aggravation (apparition d’une exophtalmie ou d’une limitation des mouvements oculaires), suspecter une progression vers une cellulite orbitaire (Groupe 2 ou plus) et réaliser immédiatement un nouveau scanner et un passage en hospitalisation. 2)
Les cas légers avec bon état général, fièvre modérée et gonflement palpébral limité peuvent être pris en charge en ambulatoire avec des antibiotiques oraux. Cependant, une consultation de suivi 24 à 48 heures après le début du traitement est nécessaire pour confirmer l’amélioration. En cas d’aggravation (apparition d’exophtalmie, limitation des mouvements oculaires ou baisse d’acuité visuelle), passer à un traitement hospitalier.
L’apparition d’une exophtalmie, d’une limitation des mouvements oculaires (troubles de la motilité oculaire), d’une baisse de l’acuité visuelle, d’une aggravation des céphalées ou d’une altération de la conscience sont des signes dangereux indiquant une évolution vers une cellulite orbitaire ou une forme plus grave. En cas d’apparition de ces signes, une consultation immédiate est nécessaire, avec une nouvelle tomodensitométrie et une évaluation urgente par un spécialiste.
Le septum orbitaire est une membrane fibreuse allant du tarse à l’arcade orbitaire (arcus marginalis), agissant comme une barrière antérieure de l’orbite. Cette membrane empêche physiquement la propagation de l’infection dans l’orbite, de sorte que les infections préseptales ont du mal à s’étendre à l’orbite.
Chez l’enfant, le septum orbitaire est mince et immature, ce qui le rend plus susceptible d’évoluer vers une cellulite orbitaire que chez l’adulte. De plus, la lame papyracée (lamina papyracea) qui sépare le sinus ethmoïdal de l’orbite est également mince chez l’enfant, facilitant la propagation de l’infection des sinus paranasaux vers la région périorbitaire.
Lorsque l’inflammation dépasse le septum orbitaire et se propage dans l’orbite, elle évolue vers une cellulite orbitaire (Groupe 2 ou plus). Dans les cas associés à une sinusite, elle peut rapidement évoluer vers un abcès sous-périosté (Groupe 3) à partir du sinus ethmoïdal via la paroi orbitaire interne. 2)
Les voies de progression sont les suivantes, par étapes :
La transition entre chaque stade peut survenir en quelques heures à quelques jours, une réévaluation dans les 24 à 48 heures est donc indispensable.
En ce qui concerne les critères de décision entre prise en charge ambulatoire et hospitalisation pour la cellulite préseptale chez l’enfant, une stratification basée sur l’âge, la réponse inflammatoire et la sévérité des symptômes est à l’étude. Si des critères quantitatifs permettant une prise en charge sûre par antibiotiques oraux seuls sont établis, on espère réduire les hospitalisations inutiles tout en garantissant la sécurité.
Dans le traitement empirique de la cellulite préseptale, le choix des antibiotiques en fonction de la fréquence du SARM et de la sensibilité aux médicaments dans chaque région est important. Comme le SARM nosocomial et le SARM communautaire diffèrent en termes de pathologie et de sensibilité, une sélection empirique basée sur la surveillance locale de la sensibilité aux médicaments est nécessaire.
Des recherches sont en cours pour établir des critères quantitatifs de diagnostic différentiel entre la cellulite préseptale et la cellulite orbitaire à l’aide de la tomodensitométrie (épaisseur et étendue du gonflement des tissus mous, etc.). Si des seuils objectifs pour le diagnostic par imagerie sont définis, on s’attend à une amélioration de la précision du triage et de la stratification thérapeutique.