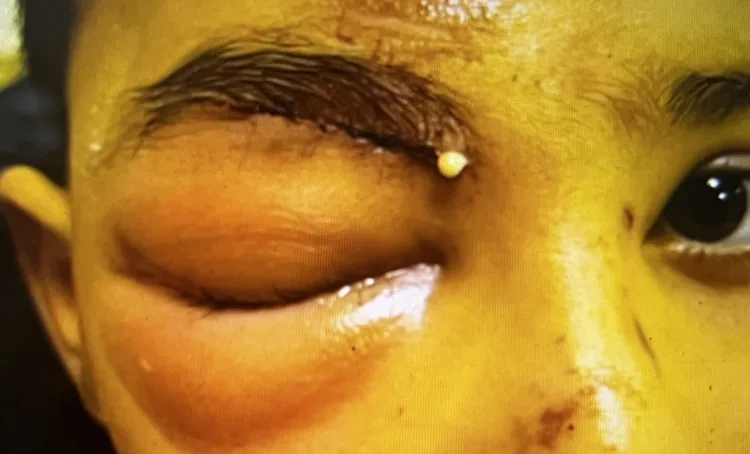
Hallazgos de celulitis preseptal
Proptosis: Ausente
Movimiento ocular: Normal (sin dolor al movimiento)
Agudeza visual: Normal
RAPD: Negativo
TC: Solo hinchazón de tejidos blandos preseptales

La celulitis preseptal es una inflamación infecciosa aguda de los párpados y tejidos blandos periorbitarios anteriores al tabique orbitario. El tabique orbitario es una membrana fibrosa que se extiende desde las placas tarsales hasta el borde orbitario, actuando como una barrera que impide físicamente la propagación de la infección hacia la órbita.
Corresponde al grado I de Chandler (1970) en la clasificación de gravedad de las infecciones orbitarias, y se clasifica como Grupo 1 (inflamación preseptal o periorbitaria) en la clasificación de Chan. La infección de los tejidos blandos posteriores al tabique orbitario es la celulitis orbitaria (Grupo 2 o superior), que se distingue claramente de esta entidad.
En comparación con la celulitis orbitaria, es más frecuente y generalmente más leve. La sinusitis (especialmente la etmoiditis), el traumatismo palpebral, las picaduras de insectos y las infecciones cutáneas faciales son los principales desencadenantes, y es una enfermedad que ocurre comúnmente en niños. En adultos, también puede desarrollarse después de infecciones dentales o traumatismos.
La celulitis preseptal no presenta proptosis, oftalmoplejía ni pérdida de visión. Si aparece alguno de estos hallazgos, se debe sospechar progresión a celulitis orbitaria (grado II de Chandler o superior) y realizar una TC para evaluación. La verificación de los movimientos oculares, la prueba de RAPD y la medición de la agudeza visual son elementos de examen esenciales para el diagnóstico diferencial.
En la celulitis preseptal, los siguientes hallazgos están “ausentes”, lo que ayuda a diferenciarla de la celulitis orbitaria.
| Hallazgo | Celulitis preseptal | Celulitis orbitaria |
|---|---|---|
| Proptosis | Ausente | Presente |
| Oftalmoplejía | Ausente | Presente |
| Dolor ocular (dolor con el movimiento ocular) | Ninguno (generalmente) | Presente |
| Disminución de la agudeza visual | Ninguna | Puede estar presente |
| RAPD (defecto pupilar aferente relativo) | Negativo | Puede ser positivo |
| Hallazgos en TC | Solo hinchazón de tejidos blandos preseptales | Inflamación/absceso intraorbitario |
Hallazgos de celulitis preseptal
Proptosis: Ausente
Movimiento ocular: Normal (sin dolor al movimiento)
Agudeza visual: Normal
RAPD: Negativo
TC: Solo hinchazón de tejidos blandos preseptales
Hallazgos de celulitis orbitaria
Proptosis: Presente
Movimiento ocular: Alterado (dolor al movimiento)
Agudeza visual: Puede estar disminuida
RAPD: Puede ser positivo
TC: Inflamación intraorbitaria o formación de absceso
Si durante el tratamiento aparece alguno de los siguientes hallazgos, sospeche inmediatamente la progresión a celulitis orbitaria (Grupo 2 o superior) y repita la TC. 1)
La celulitis preseptal puede desarrollarse a través de varias vías.
Las picaduras de insectos en el párpado o la cara pueden causar celulitis preseptal. Las bacterias de la piel (Staphylococcus aureus, Streptococcus, etc.) ingresan a través de la picadura y establecen la infección. Si después de una picadura de insecto el enrojecimiento y la hinchazón del párpado se extienden rápidamente y se acompañan de fiebre, se debe sospechar la progresión a celulitis y buscar atención médica.
El diagnóstico de celulitis preseptal se basa principalmente en los hallazgos clínicos. La exploración verifica sistemáticamente lo siguiente:
Si no se observan proptosis, restricción de la motilidad ocular, pérdida de visión ni RAPD positivo, es posible la diferenciación clínica de la celulitis orbitaria.
La TC (órbita y senos paranasales) es la principal herramienta diagnóstica. Se prefiere la TC con contraste para evaluar la extensión de la inflamación anterior y posterior al tabique y la presencia de sinusitis.
En casos leves con baja sospecha de sinusitis y un desencadenante claro como traumatismo o picadura de insecto, se puede considerar el diagnóstico clínico e iniciar tratamiento antibiótico, realizando TC si no hay mejoría en 48 horas.
| Prueba | Propósito |
|---|---|
| Análisis de sangre (PCR, leucocitos) | Evaluación del grado de inflamación e indicador de seguimiento |
| Hemocultivo | Descartar bacteriemia (fiebre alta, casos graves) |
| Cultivo nasal y de herida | Identificación del agente causal y sensibilidad antibiótica (si es posible) |
| Enfermedad diferencial | Puntos clave de diferenciación |
|---|---|
| Celulitis orbitaria | Proptosis, limitación de movimientos, disminución de la visión → confirmar con TC |
| Orzuelo | Masa palpebral localizada, sin fiebre, curso limitado |
| Edema palpebral alérgico | Sin enrojecimiento, sin fiebre, resolución rápida, recurrente |
| Tumor orbitario | Curso crónico, masa en imagen, sin respuesta a antibióticos |
| Dacrioadenitis | Localizado en párpado superior lateral, dolor a la palpación, frecuente tras resfriado en tipo crónico |
| Dermatitis de contacto | Antecedentes de uso de colirios o cosméticos, no infeccioso, sin fiebre |
El tratamiento de la celulitis preseptal se estratifica en manejo ambulatorio y hospitalario según la gravedad.
Criterios para manejo ambulatorio
Estado general: Bueno, sin fiebre alta (menos de 38°C)
Grado de hinchazón: Limitado a hinchazón palpebral localizada
Edad: Niños mayores a adultos (niños mayores de 1 año y adultos)
Seguimiento: Capaz de regresar para reevaluación en 24-48 horas
Otros: Sin inmunodeficiencia, buena adherencia a la medicación oral
Criterios para hospitalización
Estado general: Fiebre alta (≥38.5°C) · Mal estado general
Grado de hinchazón: Hinchazón extensa · Progresión rápida
Edad: Lactantes (especialmente menores de 1 año)
Mejoría insuficiente: Sin mejoría en 24–48 horas tras iniciar tratamiento ambulatorio
Otros: Inmunocomprometido · Dificultad para tomar medicación oral · Presencia de complicaciones
Casos leves/Manejo ambulatorio (antibióticos orales)
| Fármaco | Posología | Indicación |
|---|---|---|
| Cefdinir (Cefzon®) 100 mg | 3 veces al día por vía oral (Niños: 9 mg/kg/día dividido en 3 dosis) | Casos leves/Manejo ambulatorio |
| Amoxicilina/Ácido clavulánico (Augmentin®) 250 mg | 3 veces al día por vía oral | Casos leves/Manejo ambulatorio (alternativa) |
| Clindamicina | Niños: 10 mg/kg/dosis, 3 veces al día, oral | Casos de alergia a la penicilina |
Casos moderados a graves / Manejo hospitalario (antibióticos intravenosos)
| Fármaco | Posología | Indicación |
|---|---|---|
| Ceftriaxona | 50–100 mg/kg/día, IV | Moderado a grave / Hospitalización |
| Vancomicina | IV (si se considera MRSA, ajuste de dosis según peso) | Sospecha de MRSA / Casos graves |
| Ampicilina/Sulbactam | IV | Cuando se necesita cobertura para anaerobios |
En áreas endémicas de MRSA o en casos que no responden al tratamiento ambulatorio, considere cambiar a una cobertura de amplio espectro que incluya vancomicina.
Si se confirma sinusitis (especialmente etmoiditis), es necesario el tratamiento otorrinolaringológico. En adultos, a menudo se requiere tratamiento otorrinolaringológico para la sinusitis. Si el tratamiento médico no mejora, considere la cirugía endoscópica funcional de senos paranasales (FESS) en colaboración con un otorrinolaringólogo.
La reevaluación dentro de las 24 a 48 horas posteriores al inicio del tratamiento es obligatoria. Verifique los siguientes puntos:
Si la mejoría es insuficiente o hay empeoramiento (aparición nueva de proptosis u oftalmoplejía), sospeche progresión a celulitis orbitaria (Grupo 2 o superior) e inmediatamente repita la TC y pase a manejo hospitalario. 2)
Los casos leves con buen estado general, fiebre leve e hinchazón palpebral localizada pueden manejarse de forma ambulatoria con antibióticos orales. Sin embargo, es necesaria una reevaluación dentro de las 24 a 48 horas posteriores al inicio del tratamiento para confirmar la mejoría. Si hay empeoramiento (aparición de proptosis, oftalmoplejía o pérdida de visión), cambie a tratamiento hospitalario.
La aparición de proptosis, limitación del movimiento ocular (oftalmoplejía), disminución de la visión, empeoramiento del dolor de cabeza y alteración de la conciencia son signos peligrosos que indican progresión a celulitis orbitaria o una forma más grave. Si ocurren, se requiere reconsulta inmediata, así como una nueva tomografía computarizada y evaluación urgente por un especialista.
El tabique orbitario (septum orbitale) es una membrana fibrosa que se extiende desde la placa tarsal hasta el arco marginal del borde orbitario, funcionando como una barrera en la parte anterior de la órbita. Esta membrana impide físicamente la propagación de la infección hacia la órbita, por lo que las infecciones preseptales difícilmente se extienden al interior orbitario.
En los niños, el tabique orbitario es delgado e inmaduro, por lo que son más propensos a progresar a celulitis orbitaria en comparación con los adultos. Además, la lámina papirácea, que separa el seno etmoidal de la órbita, también es delgada en los niños, lo que facilita la propagación de la infección desde la sinusitis a la región periorbitaria.
Cuando la inflamación se extiende más allá del tabique orbitario hacia la órbita, progresa a celulitis orbitaria (Grupo 2 o superior). En casos con sinusitis, puede ocurrir una progresión rápida desde el seno etmoidal a un absceso subperióstico (Grupo 3) a través de la pared medial de la órbita. 2)
La vía de progresión es escalonada de la siguiente manera:
La transición entre etapas puede ocurrir en horas o días, por lo que la reevaluación en 24 a 48 horas es esencial.
Para la decisión entre manejo ambulatorio u hospitalario de la celulitis preseptal pediátrica, se está explorando la estratificación basada en edad, respuesta inflamatoria y gravedad de los síntomas. Se espera que el establecimiento de criterios cuantitativos para un manejo seguro solo con antibióticos orales reduzca las hospitalizaciones innecesarias garantizando la seguridad.
En el tratamiento empírico de la celulitis preseptal, es importante la selección de antibióticos basada en la frecuencia regional de MRSA y la sensibilidad a los fármacos. Dado que el MRSA hospitalario y el MRSA comunitario difieren en patología y sensibilidad, se requiere una selección de tratamiento empírico basada en la vigilancia local de sensibilidad a los fármacos.
Se está investigando el establecimiento de criterios cuantitativos de diagnóstico diferencial (como grosor y extensión de la tumefacción de tejidos blandos) para la celulitis preseptal y la celulitis orbitaria mediante hallazgos de TC. Se espera que el establecimiento de umbrales objetivos en el diagnóstico por imágenes mejore la precisión del triaje y la estratificación del tratamiento adecuados.