การอักเสบที่ไม่ติดเชื้อและไม่จำเพาะที่เกิดขึ้นในเบ้าตา ถูกนิยามโดยการมีคุณสมบัติสามประการพร้อมกัน: ไม่จำเพาะทางพยาธิวิทยา, ไม่ตอบสนองต่อยาปฏิชีวนะ, และตอบสนองต่อสเตียรอยด์ ได้ดี
คำศัพท์เดิม “pseudotumor อักเสบของเบ้าตา ” ถือว่าไม่เหมาะสมในยุคที่ MRI แพร่หลาย และถูกแทนที่ด้วย “ภาวะอักเสบของเบ้าตา โดยไม่ทราบสาเหตุ”
จำแนกตามตำแหน่งของการอักเสบเป็น 5 ชนิด: ชนิดเบ้าตา ส่วนหน้า, ชนิดกระจายทั่วเบ้าตา , ชนิดปลายเบ้าตา , ชนิดกล้ามเนื้อ, และชนิดต่อมน้ำตา
ชนิดปลายเบ้าตา รุนแรงที่สุดเนื่องจากอยู่ใกล้เส้นประสาทตา ร่วมกับการมองเห็น ลดลงและปวดรุนแรง
การรักษาแนวแรกคือ prednisolone ชนิดรับประทาน 0.25-1.0 มก./กก./วัน ลดขนาดยาลงทีละน้อยในช่วง 3-6 เดือน
การกลับเป็นซ้ำระหว่างการลดสเตียรอยด์ เป็นเรื่องปกติ ในกรณีดื้อหรือกลับเป็นซ้ำ อาจลองใช้การฉายรังสีหรือ methotrexate
ก่อนเริ่มสเตียรอยด์ ต้องแยกการติดเชื้อราที่ปลายเบ้าตา ออกก่อน การให้สเตียรอยด์ ในการติดเชื้อราอาจเป็นอันตรายถึงชีวิต
รอยโรคอักเสบเฉียบพลันถึงกึ่งเฉียบพลันที่ไม่ติดเชื้อและไม่จำเพาะมักเกิดขึ้นในเนื้อเยื่อเบ้าตา ภาวะนี้มีลักษณะเฉพาะคือมีคุณสมบัติสามประการต่อไปนี้พร้อมกัน:
ไม่จำเพาะทางจุลพยาธิวิทยา — ไม่สามารถระบุสาเหตุที่แน่ชัดได้ไม่ตอบสนองต่อยาปฏิชีวนะ — ยากที่จะระบุแหล่งที่มาของการติดเชื้อยาคอร์ติโคสเตียรอยด์ ได้ผลดีมาก
ภาวะนี้เดิมเรียกว่า “pseudotumor อักเสบของเบ้าตา ” เป็นคำศัพท์เก่าที่ตั้งขึ้นเนื่องจากทำให้เกิดตาโปนและเปลือกตาบวมคล้ายกับเนื้องอก ชื่อนี้มาจากยุคที่เทคนิคการถ่ายภาพวินิจฉัยมีจำกัด ปัจจุบันด้วย MRI ที่สามารถตรวจพบรอยโรคอักเสบได้ค่อนข้างง่าย คำนี้จึงถือว่าไม่เหมาะสม และกำลังถูกแทนที่ด้วยการวินิจฉัย ** idiopathic orbital inflammation (IOI)** 1)
เนื้องอกปฐมภูมิของเบ้าตา ที่พบบ่อยที่สุดคือกลุ่มโรคที่มีการเพิ่มจำนวนของเซลล์ลิมฟอยด์ ซึ่งคิดเป็น 50-60% ของเนื้องอกในเบ้าตา ทั้งหมด กลุ่มนี้รวมถึงมะเร็งต่อมน้ำเหลืองชนิดร้าย, lymphoid hyperplasia แบบปฏิกิริยา, โรคตาที่เกี่ยวข้องกับ IgG4 (IgG4-ROD) และ IOI มีรายงานว่า IOI คิดเป็นประมาณ 8-10% ของรอยโรคชนิดก้อนในเบ้าตา ทั้งหมด 1,2)
ในช่วงไม่กี่ปีที่ผ่านมา เมื่อโรคตาที่เกี่ยวข้องกับ IgG4 ได้รับการยอมรับว่าเป็นโรคอิสระ ผู้ป่วยจำนวนหนึ่งที่เคยถูกจัดอยู่ใน IOI ได้ถูกจัดประเภทใหม่ ทำให้แนวคิดของ IOI แคบลงและแม่นยำยิ่งขึ้น ปัจจุบัน IOI หมายถึง “การอักเสบที่ไม่จำเพาะเจาะจงที่แท้จริง” ซึ่งเหลืออยู่หลังจากแยกโรคเฉพาะเหล่านี้ออกแล้ว 3,4)
Q
"pseudotumor ของเบ้าตา" และ "idiopathic orbital inflammation" เป็นโรคเดียวกันหรือไม่?
A
โดยพื้นฐานแล้วหมายถึงภาวะเดียวกัน “pseudotumor อักเสบของเบ้าตา ” เป็นชื่อเก่าจากยุคที่การถ่ายภาพมีจำกัด ตั้งชื่อเพราะทำให้ตาโปนเหมือนเนื้องอก ปัจจุบันด้วย MRI ที่สามารถตรวจพบรอยโรคอักเสบได้ จึงถูกแทนที่ด้วย “idiopathic orbital inflammation” อย่างไรก็ตาม ในช่วงไม่กี่ปีที่ผ่านมา โรคตาที่เกี่ยวข้องกับ IgG4 และมะเร็งต่อมน้ำเหลือง MALT ถูกแยกออกเป็นโรคอิสระ ทำให้แนวคิดของโรคแคบลงกว่าเดิม
มักเริ่มมีอาการแบบเฉียบพลันถึงกึ่งเฉียบพลัน โดยมีอาการดังต่อไปนี้
เปลือกตาบวมและแดง : เปลือกตาข้างที่ได้รับผลกระทบบวมและแดงตาโปน : เนื่องจากเนื้อหาในเบ้าตา เพิ่มขึ้นลูกตาเบี่ยง : ลูกตาถูกดันตามตำแหน่งของรอยโรคความผิดปกติของการเคลื่อนไหวลูกตา และภาพซ้อน กล้ามเนื้อนอกลูกตา และชนิดปลายเบ้าตา ปวด : ปวดรุนแรงในชนิดปลายเบ้าตา และชนิดเนื้อเยื่อกล้ามเนื้อการมองเห็น ลดลงเบ้าตา เนื่องจากการกดทับหรือแทรกซึมของเส้นประสาทตา
รอยโรคไม่ค่อยกระจายแบบแพร่กระจายภายในเบ้าตา มักจะกระจุกตัวอยู่ที่ต่อมน้ำตา กล้ามเนื้อนอกลูกตา รอบลูกตา และปลายเบ้าตา และกระจายออกไปโดยมีขอบเขตไม่ชัดเจนค่อนข้างมาก
จากผลการตรวจ CT/MRI การอักเสบถูกจำแนกตามตำแหน่งที่เกิดเป็น 5 ชนิด ได้แก่ ชนิดเบ้าตา ส่วนหน้า ชนิดกระจาย ชนิดปลายเบ้าตา ชนิดกล้ามเนื้อ และชนิดต่อมน้ำตา 1,2)
ชนิดปลายเบ้าตา
ตำแหน่งที่พบบ่อย : ปลายเบ้าตา (รอบๆ รูประสาทตาและรอยแยกเบ้าตา ส่วนบน)
อาการหลัก : การมองเห็น ลดลง ปวดรุนแรง ความผิดปกติของการเคลื่อนไหวลูกตา
ข้อสังเกตพิเศษ : รุนแรงที่สุดใน 5 ชนิด มีความเสี่ยงสูงต่อโรคเส้นประสาทตา เนื่องจากอยู่ใกล้เส้นประสาทตา จำเป็นต้องแยกจากโรคติดเชื้อ (โดยเฉพาะเชื้อรา)
ชนิดกล้ามเนื้อ (กล้ามเนื้อเบ้าตาอักเสบ)
ตำแหน่งที่พบบ่อย : กล้ามเนื้อนอกลูกตา (รวมถึงจุดเกาะเอ็น)
อาการหลัก : ความผิดปกติของการเคลื่อนไหวลูกตา มองเห็นภาพซ้อน ปวดเมื่อขยับตา
ข้อสังเกตพิเศษ : เลือกทำลายกล้ามเนื้อนอกลูกตา การพยากรณ์โรคดี การแยกจากโรคตาจากต่อมไทรอยด์ เป็นสิ่งสำคัญ (การเกี่ยวข้องของจุดเกาะเอ็นเป็นจุดแยก)
ชนิดต่อมน้ำตา
ตำแหน่งที่พบบ่อย : ต่อมน้ำตา
อาการหลัก : บวมและปวดบริเวณต่อมน้ำตา เปลือกตาด้านนอกบวม
ข้อสังเกตพิเศษ : การแยกจากโรคตาที่เกี่ยวข้องกับ IgG4 (IgG4-ROD) สำคัญที่สุด IgG4-ROD มักไม่เจ็บและเป็นทั้งสองข้าง
ลักษณะเฉพาะของแต่ละชนิดตามตำแหน่งที่เกิดการอักเสบแสดงไว้ด้านล่าง
ชนิด ตำแหน่งที่พบบ่อย อาการหลัก ข้อสังเกตพิเศษ ชนิดเบ้าตา ส่วนหน้า รอบลูกตา เปลือกตาบวม เยื่อบุตา คั่งเลือด — ชนิดกระจาย เนื้อเยื่อไขมันในเบ้าตา ตาโปน รอยโรคกระจาย พบได้น้อย ชนิดปลายเบ้าตา ปลายเบ้าตา สายตาลดลง ปวดรุนแรง รุนแรงที่สุด ต้องแยกจากการติดเชื้อ ชนิดกล้ามเนื้อ กล้ามเนื้อนอกลูกตา ความผิดปกติของการเคลื่อนไหวลูกตา และภาพซ้อน พยากรณ์โรคดี ชนิดต่อมน้ำตา ต่อมน้ำตา ต่อมน้ำตาบวมและเจ็บปวด การแยกจาก IgG4-ROD
ชนิดเฉียบพลัน : เริ่มต้นด้วยหนังตาบวมและตาโปนอย่างฉับพลันชนิดกึ่งเฉียบพลัน : ดำเนินไปค่อนข้างช้าชนิดเรื้อรัง ( idiopathic sclerosing orbital inflammation ) : รอยโรคที่มีพังผืดรุนแรง ตอบสนองต่อสเตียรอยด์ ได้ไม่ดีและดื้อต่อการรักษา
Q
ภาวะอักเสบในเบ้าตาไม่ทราบสาเหตุชนิดใดรุนแรงที่สุด?
A
ชนิดปลายเบ้าตา รุนแรงที่สุด เนื่องจากอยู่ใกล้เส้นประสาทตา จึงมีความเสี่ยงสูงต่อการสูญเสียการมองเห็น และมีอาการปวดรุนแรง นอกจากนี้ชนิดเรื้อรัง ( idiopathic sclerosing orbital inflammation ) ตอบสนองต่อสเตียรอยด์ ได้ไม่ดีเนื่องจากพังผืดรุนแรงและกลายเป็นดื้อต่อการรักษา ชนิดกล้ามเนื้อที่อยู่เฉพาะในกล้ามเนื้อนอกลูกตา มักมีพยากรณ์โรคที่ดี
ในบรรดาเนื้องอกปฐมภูมิของเบ้าตา กลุ่มโรคที่มีการเพิ่มจำนวนของเซลล์ลิมฟอยด์ (รวมถึงมะเร็งต่อมน้ำเหลืองชนิดร้าย, ภาวะ hyperplasia ของลิมฟอยด์ชนิดปฏิกิริยา, โรคตาที่เกี่ยวข้องกับ IgG4 และ IOI) เป็นกลุ่มที่พบมากที่สุด คิดเป็น 50-60% ของเนื้องอกในเบ้าตา ทั้งหมด ในจำนวนนี้ ภาวะอักเสบของเบ้าตา โดยไม่ทราบสาเหตุเป็นหนึ่งในโรคเบ้าตา ชนิดไม่ร้ายแรงที่พบได้บ่อยในผู้ใหญ่
ผลจากการที่โรคตาที่เกี่ยวข้องกับ IgG4 ถูกกำหนดให้เป็นโรคอิสระ ทำให้บางกรณีที่เคยได้รับการวินิจฉัยว่าเป็น IOI ถูกจัดประเภทใหม่ ส่งผลให้ความถี่ของ IOI บริสุทธิ์ลดลง รายงานจากต่างประเทศระบุว่าโรคนี้พบบ่อยในผู้ใหญ่วัยกลางคน (อายุ 40-60 ปี) แต่ข้อมูลทางระบาดวิทยาโดยละเอียดในญี่ปุ่นยังมีจำกัด ในส่วนของความแตกต่างทางเพศ ก็ยังขาดข้อมูลขนาดใหญ่ที่แสดงแนวโน้มที่แน่ชัด
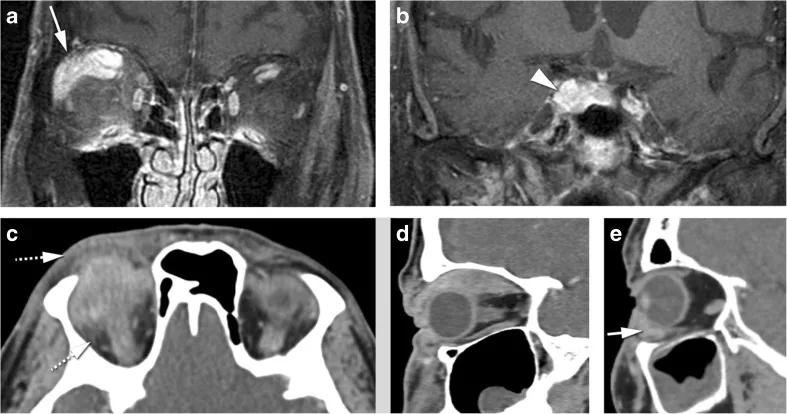
MRI และ CT ของภาวะอักเสบของเบ้าตาโดยไม่ทราบสาเหตุ: รอยโรคหลายตำแหน่งและกล้ามเนื้อนอกลูกตาขนาดใหญ่รวมถึงจุดเกาะเอ็นกล้ามเนื้อ Ferreira TA, Saraiva P, Genders SW, et al. CT and MR imaging of orbital inflammation. Neuroradiology. 2018;60(12):1253–1266. Figure 8. PM
CI D: PMC6244997. DOI: 10.1007/s00234-018-2103-4. License: CC BY 4.0.
ใน MRI ระนาบโคโรนัล T1-weighted ที่ฉีดสารทึบแสง (a, b) กล้ามเนื้อ levator palpebrae superioris และ rectus superior complex รวมถึงต่อมน้ำตาของเบ้าตา ขวาแสดงการเพิ่มความเข้มแบบหลายตำแหน่ง ยืนยันภาวะอักเสบของเบ้าตา แบบกระจาย ใน CT ระนาบทัล (d) แสดงผลการเพิ่มความเข้มอย่างต่อเนื่อง (การจัดเรียงแบบท่อ) จากส่วนท้องของกล้ามเนื้อ rectus superior ไปจนถึงจุดเกาะเอ็น ซึ่งสอดคล้องกับภาวะกล้ามเนื้ออักเสบที่รวมถึงจุดเกาะเอ็น (จุดที่แตกต่างจากโรคตาจากต่อมไทรอยด์ ) ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและการวินิจฉัยแยกโรค”
เมื่อพบอาการบวมของเปลือกตา ตาโปน และการเบี่ยงเบนของลูกตาที่เกิดขึ้นแบบเฉียบพลันถึงกึ่งเฉียบพลัน ให้ทำการวินิจฉัยทางภาพด้วย CT และ MRI
MRI T2-weighted STIR : รอยโรคอักเสบจะแสดงเป็นสัญญาณความเข้มสูง เหมาะสำหรับการประเมินตำแหน่งของการอักเสบMRI T1-weighted ที่ฉีดแกโดลิเนียมร่วมกับการระงับสัญญาณไขมัน : แสดงเป็นบริเวณสัญญาณความเข้มสูง มีประโยชน์ในการประเมินขอบเขตของรอยโรคCT : ใช้ในการประเมินรูปแบบการกระจายของรอยโรคภายในเบ้าตา (ยืนยันการจำแนก 5 ชนิด) การมีหรือไม่มีการทำลายกระดูก และการยืนยันรอยโรคในโพรงอากาศข้างจมูก
ผลทางพยาธิวิทยาเนื้อเยื่อพบการอักเสบที่ไม่จำเพาะ
ไม่ตอบสนองต่อยาปฏิชีวนะ
ตอบสนองดีมากต่อสเตียรอยด์
ในทางคลินิก เมื่อสงสัยภาวะอักเสบของเบ้าตา โดยไม่ทราบสาเหตุจากการตรวจภาพ ให้ทำการทดลองใช้สเตียรอยด์ หากตอบสนองดีมาก ก็จะยืนยันการวินิจฉัยทางคลินิก นี่เป็นแนวทางทั่วไป
โดยทั่วไปแล้ว การตัดชิ้นเนื้อในระยะเฉียบพลันหรือก่อนการรักษามักหลีกเลี่ยง เนื่องจากอาจทำให้เกิดภาวะแทรกซ้อน เช่น ความผิดปกติของการเคลื่อนไหวของลูกตาหลังการรักษา อย่างไรก็ตาม จะพิจารณาการตัดชิ้นเนื้อในกรณีต่อไปนี้:
เมื่อการตอบสนองต่อสเตียรอยด์ ไม่ดี
กรณีดื้อต่อการรักษาที่มีการกลับเป็นซ้ำบ่อย
เมื่อจำเป็นต้องแยกโรคจากโรคตาที่เกี่ยวข้องกับ IgG4 หรือมะเร็งต่อมน้ำเหลือง
การแยกโรคจากโรคติดเชื้อ (เซลลูไลติสของเบ้าตา ) และโรคมะเร็ง (มะเร็งต่อมน้ำเหลืองชนิด MALT) มีความสำคัญเป็นพิเศษ ในรายงานของ Aryasit และคณะ (2021) พบการแทรกซึมของพลาสมาเซลล์ที่ให้ผลบวกต่อ IgG4 ในเนื้อเยื่อของ 21 จาก 45 ราย (46.7%) ที่ได้รับการวินิจฉัยเบื้องต้นว่าเป็น IOI ดังนั้นจึงแนะนำอย่างยิ่งให้ประเมินทางจุลพยาธิวิทยาซ้ำและย้อมอิมมูโนฮิสโตเคมีสำหรับ IgG44) .
โรคที่ต้องแยก จุดที่ใช้แยก เซลลูไลติสของเบ้าตา ติดเชื้อ มีไข้ เม็ดเลือดขาวสูง แยกโดย CT และการตรวจเลือด โรคตาที่เกี่ยวข้องกับ IgG4 การแทรกซึมของพลาสมาเซลล์ที่ให้ผลบวกต่อ IgG4 ระดับ IgG4 ในซีรัมสูง แยกโดยจุลพยาธิวิทยา โรคตาจากต่อมไทรอยด์ ความผิดปกติของต่อมไทรอยด์ กล้ามเนื้อนอกลูกตา โต (เฉพาะพุงกล้ามเนื้อ เอ็นไม่ถูกกระทบ) ดำเนินโรคแบบกึ่งเฉียบพลัน Granulomatosis with polyangiitis (GP A) ANCA บวก. แกรนูโลมาเนื้อตาย. รอยโรคหลายอวัยวะ มะเร็งต่อมน้ำเหลือง MALT ดำเนินโรคช้า. วินิจฉัยโดยการตัดชิ้นเนื้อ. การตรวจการจัดเรียงยีน IgH ใหม่ ถุงน้ำโพรงอากาศทะลุ เริ่มเฉียบพลัน. ยืนยันรอยโรคโพรงอากาศด้วย CT
เซลลูไลติสเบ้าตา จากการติดเชื้อและการทะลุของถุงน้ำโพรงอากาศเข้าสู่เบ้าตา เป็นโรคที่เริ่มเฉียบพลันด้วยอาการบวมหนังตา ตาโปน และตาเบน จึงสำคัญที่ต้องแยกโรค การแยกโรคทำได้โดยการตรวจเลือดและการตรวจภาพ เช่น CT โรคเบ้าตา ที่ดำเนินแบบกึ่งเฉียบพลัน ได้แก่ โรคตาจากต่อมไทรอยด์ และโรคอักเสบเบ้าตา เฉพาะ เช่น granulomatosis with polyangiitis
Q
จะแยกภาวะอักเสบเบ้าตาไม่ทราบสาเหตุออกจากโรคตาจากต่อมไทรอยด์ได้อย่างไร?
A
โรคตาจากต่อมไทรอยด์ เป็นโรคที่กล้ามเนื้อนอกลูกตา โตขึ้นเนื่องจากความผิดปกติของต่อมไทรอยด์ (เช่น โรคเกรฟส์) โดยมีลักษณะภาพคือเฉพาะส่วนท้องกล้ามเนื้อโตขึ้น ส่วนเอ็นยึดยังปกติ ใน IOI การทำงานของต่อมไทรอยด์ปกติและการอักเสบกระจายทั่วรวมถึงเอ็นยึด การแยกโรคทำได้โดยการตรวจเลือด (ฮอร์โมนไทรอยด์, แอนติบอดีต่อ TSH receptor) ร่วมกับผลการตรวจภาพ
ทางเลือกแรกคือการรักษาด้วยสเตียรอยด์ ชนิดรับประทาน อย่างไรก็ตาม หากอาการเช่นปวดไม่รุนแรง อาจเกิดการหายได้เอง ดังนั้นการสังเกตอาการก็เป็นทางเลือกหนึ่ง
จำเป็นต้องแยกการติดเชื้อ (โดยเฉพาะการติดเชื้อราที่ปลายเบ้าตา ) อย่างเพียงพอก่อนเริ่มสเตียรอยด์
หากรอยโรคที่ปลายเบ้าตา ที่ดูเหมือนอักเสบเบ้าตา ไม่ทราบสาเหตุแท้จริงเป็นจุดติดเชื้อรา การให้สเตียรอยด์ อาจทำให้รอยโรครุนแรงขึ้นและแพร่กระจาย เป็นอันตรายถึงชีวิต จำเป็นต้องแยกการติดเชื้ออย่างเพียงพอก่อนเริ่มสเตียรอยด์
เริ่มด้วยเพรดนิโซโลน 0.25-1.0 มก./กก./วัน และค่อยๆ ลดขนาดยาลง โดยมีเป้าหมายเพื่อหยุดยาภายใน 3-6 เดือน1,3) การกลับเป็นซ้ำระหว่างการลดขนาดยาเป็นเรื่องที่พบได้บ่อย สิ่งสำคัญคือต้องลดขนาดยาอย่างช้าๆ ในระยะเวลาที่เพียงพอ เนื่องจากการลดขนาดยาอย่างรวดเร็วจะเพิ่มความเสี่ยงต่อการกลับเป็นซ้ำ
ตัวอย่างใบสั่งยามีดังนี้
ยา ขนาดและวิธีใช้ หมายเหตุ ยาเม็ดเพรดนิโซน 5 มก. วันละ 6 เม็ด แบ่งเป็น 2 ครั้ง (เช้า 4 เม็ด กลางวัน 2 เม็ด หลังอาหาร) ค่อยๆ ลดขนาดยาตามอาการ เป้าหมายหยุดยาภายใน 3-6 เดือน ยาเม็ดแคสเตอร์ D 10 มก. (อัลฟาแคลซิโดล) วันละ 2 เม็ด แบ่งเป็น 2 ครั้ง (หลังอาหารเช้าและเย็น) ใช้ร่วมกันเพื่อป้องกันโรคกระดูกพรุนจากสเตียรอยด์
ในผู้ป่วยที่ดื้อต่อการรักษาซึ่งกลับเป็นซ้ำบ่อยครั้ง สามารถลองการรักษาต่อไปนี้
การรักษาด้วยสเตียรอยด์แบบพัลส์ เส้นประสาทตา ถูกคุกคามในชนิดปลายเบ้าตา การฉายรังสี : ทางเลือกสำหรับกรณีดื้อยาที่กลับเป็นซ้ำบ่อย ต้องประเมินปริมาณรังสีที่เหมาะสมในสถานพยาบาลเฉพาะทางเมโธเทรกเซต : ใช้เป็นยากดภูมิคุ้มกันเพื่อลดหรือหยุดสเตียรอยด์ (อยู่นอกเหนือการคุ้มครองของประกัน) ในการศึกษาของ Smith และคณะ (2001) ใน 14 ราย พบว่า 71% ทำการทดลอง 4 เดือนสำเร็จ และรายงานประสิทธิผลทางคลินิกใน 64%5) ยากดภูมิคุ้มกันอื่นๆ : เช่น ไซโคลสปอรีน ไมโคฟีโนเลต โมเฟทิล อาจใช้ในกรณีดื้อยา3)
การตอบสนองต่อสเตียรอยด์ โดยทั่วไปดี ด้วยการรักษาที่เพียงพอ มักจะสามารถควบคุมโรคได้โดยไม่กลับเป็นซ้ำ อย่างไรก็ตาม การลดขนาดยาอย่างรวดเร็วอาจทำให้กลับเป็นซ้ำได้ง่าย จึงจำเป็นต้องติดตามอย่างใกล้ชิด กรณีที่จำกัดอยู่ที่กล้ามเนื้อนอกลูกตา ( idiopathic orbital myositis) มักมีการพยากรณ์โรคที่ดีกว่า พบได้น้อยที่กลายเป็นกรณีดื้อยาเรื้อรัง
Q
ทำไมเมื่อลดสเตียรอยด์แล้วโรคกลับเป็นซ้ำ?
A
โรคนี้เป็นการอักเสบไม่จำเพาะที่ไม่ทราบสาเหตุ สเตียรอยด์ กดการอักเสบแต่ไม่ได้กำจัดสาเหตุที่แท้จริง ดังนั้นเมื่อลดขนาดยา การอักเสบจึงมักกลับมาเป็นซ้ำ การลดขนาดยาอย่างช้าๆ ในระยะเวลา 3-6 เดือนมีความสำคัญในการป้องกันการกลับเป็นซ้ำ ในกรณีดื้อยาหรือกลับเป็นซ้ำบ่อย ให้พิจารณาการฉายรังสีหรือยากดภูมิคุ้มกัน
สาเหตุของ idiopathic orbital inflammation ยังไม่ทราบแน่ชัด จัดเป็นภาวะอักเสบไม่จำเพาะที่ไม่ทราบสาเหตุของเนื้อเยื่อในเบ้าตา
ทางจุลกายวิภาคศาสตร์ พบการแทรกซึมของเซลล์อักเสบไม่จำเพาะ (ส่วนใหญ่เป็นลิมโฟไซต์และพลาสมาเซลล์) ยังไม่มีการระบุจุลินทรีย์ก่อโรคจำเพาะหรือแอนติบอดีตนเองจำเพาะ แต่สันนิษฐานว่ามีกลไกภูมิต้านตนเองเกี่ยวข้อง
การอักเสบมักไม่แพร่กระจายอย่างกระจายทั่วเบ้าตา แต่มักเกิดในตำแหน่งเฉพาะ เช่น ต่อมน้ำตา กล้ามเนื้อนอกลูกตา รอบลูกตา และปลายเบ้าตา และมักกระจายแบบขอบเขตไม่ชัดเจน กลไกการเลือกตำแหน่งนี้ยังไม่เป็นที่ทราบแน่ชัด
Idiopathic sclerosing orbital inflammation เป็นชนิดย่อยเรื้อรังที่มีพังผืดรุนแรง การกระตุ้นไฟโบรบลาสต์และการสะสมคอลลาเจนมากเกินไปเป็นองค์ประกอบหลักของรอยโรค การตอบสนองต่อสเตียรอยด์ ไม่ดี และการพยากรณ์โรคไม่ดี
ในอดีต จากกลุ่มรอยโรคที่เคยถูกจัดรวมเป็น “pseudotumor ของเบ้าตา ” โรคที่เกี่ยวข้องกับ IgG4 และมะเร็งต่อมน้ำเหลือง MALT ได้ถูกแยกเป็นโรคอิสระ และการอักเสบไม่จำเพาะที่เหลือถูกจัดเป็น IOI ในความหมายแคบ ปัจจุบัน IOI หมายถึงแนวคิดของ “การอักเสบไม่จำเพาะที่แท้จริง” ที่เหลืออยู่หลังจากแยกโรคจำเพาะเหล่านี้ออก
การแยกความแตกต่างจากภาวะต่อมน้ำเหลืองโตแบบปฏิกิริยาก็เป็นความท้าทายเช่นกัน โดยเฉพาะอย่างยิ่งหลังจากที่โรคตาที่เกี่ยวข้องกับ IgG4 ได้รับการยอมรับว่าเป็นโรคอิสระ รอยโรคที่มีการเพิ่มจำนวนของเซลล์ลิมฟอยด์ส่วนใหญ่ถูกจัดประเภทใหม่เป็น IgG4-ROD หรือมะเร็งต่อมน้ำเหลืองชนิด MALT
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ด้วยการที่โรคที่เกี่ยวข้องกับ IgG4 กลายเป็นโรคอิสระ แนวคิดของ IOI (Idiopathic Orbital Inflammation) ได้ถูกจำกัดและปรับปรุงให้ละเอียดขึ้น ความก้าวหน้าในเทคนิคชีววิทยาระดับโมเลกุล (โฟลว์ไซโตเมทรี, อิมมูโนฮิสโตเคมี, การตรวจการจัดเรียงยีน IgH ฯลฯ) ทำให้ผู้ป่วยที่เคยถูกจัดประเภทเป็น IOI สามารถแยกแยะและจำแนกได้อย่างแม่นยำยิ่งขึ้น ในอนาคต คาดว่าจะมีการระบุเครื่องหมายโมเลกุลที่นำไปสู่ความเข้าใจเกี่ยวกับสาเหตุของ IOI
ภาวะเยื่อบุตาอักเสบ แข็งตัวไม่ทราบสาเหตุ (ชนิดแข็งตัว) มักดื้อต่อสเตียรอยด์ และรักษายาก หลักฐานเกี่ยวกับประสิทธิภาพของยากดภูมิคุ้มกัน เช่น methotrexate และ mycophenolate mofetil กำลังสะสมมากขึ้น
ยาชีววัตถุ เช่น rituximab (แอนติบอดีต่อ CD20) ได้ถูกทดลองใช้ในผู้ป่วย IOI ที่ดื้อต่อการรักษา ในการทดลองทางคลินิกแบบสุ่มระยะที่ 1/2 โดย Suhler และคณะ (2014) พบว่ามีการปรับปรุงที่ 24 สัปดาห์ใน 7 จาก 10 รายของภาวะเยื่อบุตาอักเสบ ที่ดื้อต่อสเตียรอยด์ และยากดภูมิคุ้มกันอื่นๆ และสามารถลดขนาดสเตียรอยด์ ได้สำเร็จ 6) อย่างไรก็ตาม มีการทับซ้อนในการวินิจฉัยกับ IgG4-ROD และหลักฐานขนาดใหญ่สำหรับ IOI เพียงอย่างเดียวยังอยู่ในระหว่างการสะสม จำเป็นต้องมีการตรวจสอบประสิทธิภาพผ่านการศึกษาทางคลินิกในอนาคต
Yeşiltaş YS, Gündüz AK. Idiopathic Orbital Inflammation: Review of Literature and New Advances. Middle East Afr J Ophthalmol. 2018;25(2):71-80. PMID: 30122852. PMCI D: PMC6071347. DOI: 10.4103/meajo.MEAJO_44_18.
Espinoza GM. Orbital inflammatory pseudotumors: etiology, differential diagnosis, and management. Curr Rheumatol Rep. 2010;12(6):443-447. PMID: 20803107. DOI: 10.1007/s11926-010-0128-8.
Fang Y, Shen B, Dai Q, et al. Orbital inflammatory pseudotumor: new advances in diagnosis, pathogenesis, and treatment. Eur J Med Res. 2023;28(1):395. PMID: 37794419. PMCI D: PMC10548690. DOI: 10.1186/s40001-023-01330-0.
Aryasit O, Tiraset N, Preechawai P, et al. IgG4-related disease in patients with idiopathic orbital inflammation. BMC Ophthalmol. 2021;21(1):356. PMID: 34625052. PMCI D: PMC8499436. DOI: 10.1186/s12886-021-02115-x.
Smith JR, Rosenbaum JT. A role for methotrexate in the management of non-infectious orbital inflammatory disease. Br J Ophthalmol. 2001;85(10):1220-1224. PMID: 11567968. PMCI D: PMC1723732. DOI: 10.1136/bjo.85.10.1220.
Suhler EB , Lim LL, Beardsley RM, et al. Rituximab therapy for refractory orbital inflammation: results of a phase 1/2, dose-ranging, randomized clinical trial. JAMA Ophthalmol. 2014;132(5):572-578. PMID: 24652467. PMCI D: PMC4321949. DOI: 10.1001/jamaophthalmol.2013.8179.